Протрузия дисков
Содержание:
Когда лечат межпозвоночные грыжи без операции
Ежедневно человеческий позвоночник испытывает большие нагрузки, связанные с длительным стоянием или постоянной ходьбой. Вертикальное расположение хребта имеет высокий риск получения травмы или повреждения межпозвоночного диска, в сравнение с млекопитающими, которые передвигаются на 4-х лапах. С возрастом межпозвонковые диски изнашиваются, что приводит к протрузиям или грыжам. В зависимости от стадии возникновения болезни, применяют определенную тактику лечения. Методы терапии напрямую зависят от запущенности состояния и самочувствия пациента.
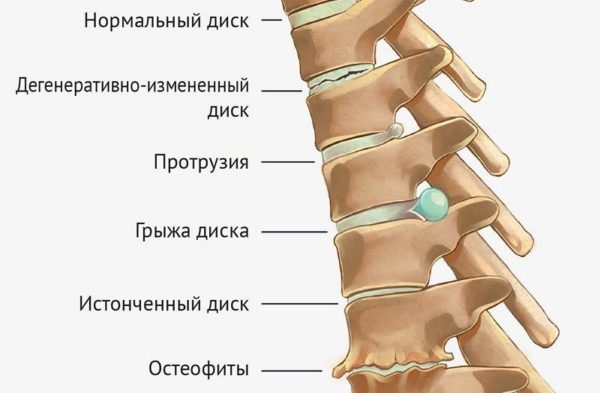
Среди трех сегментов позвоночника наиболее подвержены повреждениям шейный и поясничный отделы. Эти участки имеют повышенную мобильность, что и объясняется повышенной частотой травм и дегенеративных процессов, которые предшествуют грыжам. При появлении метаболических нарушений, негативно влияющих на кровообращение, возникает остеохондроз, который приводит к постепенной деструкции фиброзного кольца. В фиброзном кольце заключено пульпозное ядро, которое при полном выпячивании образует межпозвоночную грыжу поясничного отдела позвоночника.
Сначала появляются микротрещины, через которые просачивается пульпозное ядро. Затем фиброзное кольцо из-за слабости начинает растягиваться. На этом этапе появляется протрузия. Если у пациента не возникают симптомы или он игнорирует лечение, то протрузия постепенно переходит в грыжу. Запущенная грыжа позвонков может стать секвестированной, что повлечет за собой немедленное оперативное вмешательство. Если размеры грыжи не превышают 7 мм, то с признаки позвоночной грыжи можно вылечить консервативным путем.
Какие признаки обычно указывают на то, что с межпозвоночными дисками не все в порядке:
- Частые головные боли.
- Скачки давления.
- Боли в спине.
- Прострелы в нижние или верхние конечности.
- Онемение конечностей.
- Нарушение подвижности ног.
- Прострелы в пояснице.
- Жгучая боль в шее или межлопаточной зоне.
- Снижение зрения.
- Прострелы при резких поворотах, болевой синдром.
Все эти симптомы неспецифичны и зависят напрямую от расположения грыжевого выпячивания позвоночника. Если поражен шейный отдел, то у пациента будут проблемы с давлением, возникнет боль в шее, возможно появление мигрени
Важно дифференцировать шейную грыжу от остеохондроза. При поражении грудного отдела страдает межлопаточная зона, появляются боли и онемение в пальцах рук
При поражении пояснично-крестцового отдела возникает онемение в пальцах ног, прострелы в ягодицы.
Важно учитывать факторы риска среди пациентов, в список которых входят:
- Лица с генетической предрасположенностью.
- Беременные и часто рожавшие женщины. В особенности часто страдают женщины со слабыми мышцами пресса, спины, с имеющейся многоплодной беременностью, лишним весом, многоводием, гестационным диабетом.
- Ранее перенесшие тяжелые травмы позвоночника.
- Пациенты с искривлением хребта, страдающие сколиозом, лордозом или кифозом.
- Лица, у которых имеются сопутствующие заболевания – остеохондроз, врожденные аномалии строения позвоночника, спондилез.
- Профессиональные спортсмены.
- Люди, работающие во вредных условиях для здоровья опорно-двигательного аппарата, часто поднимающие тяжести.
- Лица с ожирением и повышенной массой тела.
- Ведущие малоактивный образ жизни.
- Пациенты, ранее перенесшие грыжу в любом из отделов позвоночника.
Если обнаружили болезнь на начальных стадиях, которые не привели к тяжелым патологическим изменениям, можно устранить симптомы выпячивания с помощью консервативных методов лечения
Важно понимать, что без операции грыжа никуда не денется, но если консервативные методы лечения помогут, и у больного не будут возникать проблемы на фоне имеющегося заболевания, то и проводить оперативное вмешательство нет смысла
Лечение
Если был поставлен диагноз «,пролапс диска позвоночника»,, необходимо правильное лечение. Чем быстрее обнаружена проблема, тем больше шансов устранить ее без серьезных последствий для организма. Медикаментозная терапия осуществляется в амбулаторных условиях. Лечащий врач делает необходимые назначения и контролирует процесс выздоровления.
Чтобы уменьшить боли, пациент принимает лекарства, входящие в группу НПВС. К примеру, «,Диклофенак», или «,Ибупрофен»,.
Миорелаксанты способны снять напряжение с мышц спины, врач назначает «,Толперизон гидрохлорид»,. Кроме того, больному делают дополнительное назначение в виде комплексов витаминов и минералов, обязательным компонентом является витамин группы В.
Эффективно вылечить грыжу, которая только начала формироваться, помогут хондропротекторы («,Румалон»,, «,Алфлутоп», и т.д.). Пациенты принимают таблетки и наносят препараты в виде мазей, гелей и кремов на пораженную область.
Когда симптоматика проявляется достаточно явно, консервативное лечение может не помочь, понадобится пройти курс стероидов. Если болезнь перешла в стадию обострения, нередко требуется хирургическое вмешательство. Только таким способом можно исключить рецидивы.
Постановка диагноза
Если вы заметили у себя или близких симптомы межпозвонкового остеохондроза, то поспешите обратиться к вертеброневрологу
Специалист выслушает жалобы больного, проведет зрительный осмотр, во время которого он обращает внимание на осанку, состояние мышц, походку. Методом пальпации он определит болезненный участок, оценит тонус мышц
После этого обычно назначаются инструментальные исследования:
- Рентгенологическое исследование пораженного отдела позвоночника.
- По медицинским показаниям проводят исследования с применением контрастного вещества: миелография, ангиография, дискография и т. д.
- С помощью КТ выявляют изменения структуры межпозвонковых дисков.
- Электромиография помогает определить состояние скелетных мышц и периферических нервов.
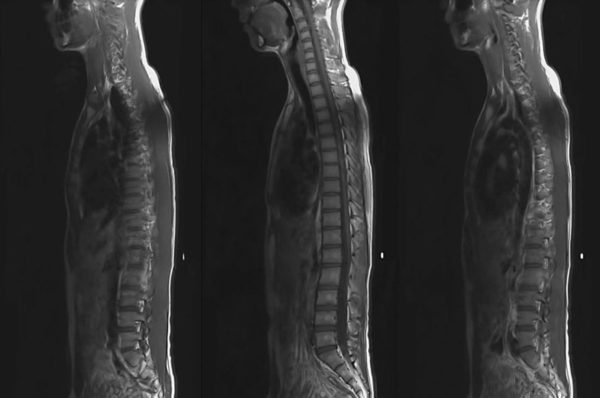
- МРТ позволяет выявить межпозвонковый остеохондроз на ранних стадиях.
Эти исследования помогут отличить остеохондроз от других заболеваний, уточнить диагноз и степень тяжести патологии.
Ход операции
Любое хирургическое вмешательство имеет ряд особенностей, которые зависят от состояния пациента, его организма, а также навыков хирурга.
Существует два типа хирургического вмешательства, которое применяется в случае серьезного повреждения позвоночника:
- стабилизация — необходима в том случае, если достаточно лишь придать жесткости определенному отделу позвоночного столба,
- полная замена поврежденного диска на искусственный производится в случае, если стабилизация не принесет необходимого эффекта.
Решение о применении того или иного способа принимается только после полного обследования пациента и выявления всех особенностей его состояния.
Очень многое зависит от исходного состояния костей и окружающих тканей пациента, а также от образа жизни и возраста. Пациентам старше 50—55 лет, людям, ведущим малоподвижный образ жизни, а также страдающим лишним весом или имеющим слабую структуру костной ткани предложат первый вариант вмешательства — стабилизацию. Молодым пациентам, которые ведут активный образ жизни и имеют хорошую плотность костей, вероятнее, предложат установку импланта.
Нельзя выделить один конкретный вид операции, который подходил бы всем без исключения, но обе эти операции объединяет необходимость вмешательства в организм, а также общая цель — стабилизация позвоночника.
В некоторых случаях врач может принять решение о необходимости лазерной реконструкции межпозвонковых дисков. Чаще всего основаниями для подобного вмешательства является грыжа или протрузия, которые не требуют замены диска на протез, но и не устраняются консервативными методами.
Данная операция проводится под местным наркозом и подходит для шейного, грудного и поясничного отделов позвоночника.
Стабилизация
Этот вид хирургического вмешательства проводится на протяжении многих лет и долгое время являлся единственным способом сохранения здоровья позвоночника и его стабилизации.
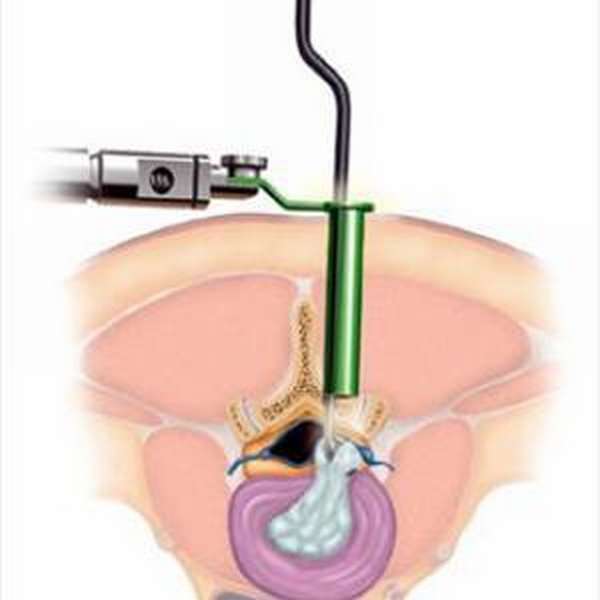
Во время операции хирург совершает разрез тканей над поврежденным участком и производит удаление межпозвоночного диска.
После этого позвонки фиксируют с помощью винто-стержневой системы, которая специально изготавливается для подобного вмешательства. Дополнительно устанавливается имплант между позвонками. Это необходимо для предотвращения трения позвонков и их истончения.
В результате у пациента оказываются скреплены между собой отдельные позвонки, что приводит к нарушению подвижности определенного участка позвоночника. Это становится причиной развития спондилолистеза, развивается дегенеративный процесс в отделах, соседствующих с «отремонтированным».
Но, несмотря на возможные осложнения и развитие патологии, этот способ вмешательства может быть единственным способом лечения и возвращения человека к нормальной жизни.
Протезирование
Протезирование диска производится только в шейном и поясничном отделах. Последнее поколение имплантов имитирует естественное расстояние между позвонками и почти полноценно выполняет амортизационные функции.
Титановые имплантаты имеют подвижную сердцевину, выполненную из высококачественного пластика, а особое покрытие гарантирует врастание импланта в кость в течение трех—четырех месяцев.
Данная операция не проводится со стороны спины, доступ должен обеспечиваться спереди. Позвонки не скрепляются друг с другом, то есть их естественные функции не нарушаются, подвижность сохраняется и полностью восстанавливается после замены диска.
Хирургическое вмешательство проводится под общим наркозом, при замене в поясничном отделе доступ обеспечивается через прямую мышцу живота. Поврежденный диск удаляется, на его место под контролем рентгена и микроскопа производится установка импланта. Рана ушивается послойно.
Процесс реабилитации зависит от состояния пациента после прекращения действия наркоза. Чаще всего выписка происходит на 3—5 сутки после операции с дальнейшим контролем у специалиста.
Способы лечения и восстановления
Восстановление фиброзного кольца после разрыва требует комплексного принятия мер: прием медикаментов или проведение хирургического лечения, коррекция образа жизни.
Рекомендуется спать на жестком матрасе и занимать максимально удобное положение. Если больной предпочитает отдыхать на боку, под талию и голову нужно подкладывать по одной подушке. При отдыхе на спине подушку помещают под колени. Это позволит исключить нагрузку и давление на позвоночник.
Устранить болевую симптоматику можно с помощью нестероидных противовоспалительных и обезболивающих препаратов. При сильном дискомфорте врач назначает наркотические анальгетики или уколы болеутоляющих растворов.
Восстанавливающее лечение заключается в проведении специальных упражнений: выравнивание спинного отдела у стенки или на полу, подтягивания коленей к груди, приседаний и др. Если требуется длительное нахождение в сидячем положении, нужно время от времени делать разминку. Рекомендуется приобрести удобное кресло, которое позволяет сформировать правильную осанку и не нарушить естественный изгиб позвоночника.
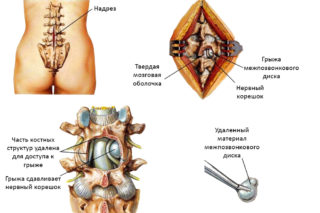
В ходе операции удаляют поврежденное фиброзное кольцо. Если изменения произошли в шейной области, после хирургического вмешательства требуется ношение фиксационного воротника. В качестве восстановления после операции используют физиотерапевтические и медикаментозные методы.
В следующих случаях нужно незамедлительно посетить врача:
- возникла острая, некупируемая боль, иррадиирующая в бедро и по ходу конечности;
- беспокоит слабость мышц ноги;
- возникло онемение и покалывание в ноге;
- нарушено функционирование внутренних органов (кишечника или мочевого пузыря).
Между позвонками расположен межпозвоночный диск, в его центре находится пульпозное ядро, которое выполняет амортизационную функцию, в результате вертикального воздействия нагрузки на позвоночник. Ядро имеет достаточно упругую структуру, но роль фиксатора ядра выполняет фиброзное кольцо.
Фиброзное кольцо состоит из большого количества слоев и волокон, очень прочных.
Из-за результатов патологического функционирования всего организма изменяется химический состав элементов питания и физических свойств самого диска, и включается дисфункция циркулярного периферического наполнения, входящих в состав волокон, фиброзного кольца, которые замещаются на рубцовую ткань, разрушаются поврежденные участки волокнистого хряща, меняется прочность хондроцитов и хондробластов, уменьшается эластичность соединительной ткани, которая служит для покрытия соединительнотканных образований поверхности хряща. Происходит иннервация объединенных спинномозговых нервных клеток.
В самом диске снижается способность удерживать воду (в нормальном естественном положении диска давление происходит за счет воды, внутри ядра и закрепляется прилегающей частью к внутреннему кольцу), за счет снижения уровня содержания протеингликанов, т.е. понижается гидрофильность (содержание воды во многом зависит от нагрузки на диск), в результате снижается его основная функция возможности снижения резкой нагрузки и защиты в тканях от механического перенапряжения.
Клетки пострадавшего диска могут вызывать аутоиммунное воспаление.
Почему возникают межпозвоночные грыжи?
Особенно важным пунктом в рассмотрении возможности появления межпозвоночной грыжи, вызванной разрывом фиброзного кольца, является сбой в энергетическом насыщении клеток. Поддержание баланса всех составляющих компонентов диска дает возможность его экспертному существованию разнообразных процессов, в том числе и ферментативных, и, как следствие, включать функцию возможности самовосстановления, когда заканчиваются нагрузки. Механические способности во многом зависят от правильного соотношения анаболического процесса синтеза и молекулярной переменной энергетического обмена.
В связи с тем, что питание происходит косвенно, не на прямую, из-за дистанционного расположения кровеносных сосудов (около 8мм), действие механической нагрузки обязательно.
Важно также препятствовать токсическому поражению ткани диска, чтобы предупредить ее разрушение за счет увеличения количественного содержания лактата, который вырабатывается в следствии понижения присутствия необходимой концентрации кислорода в диске. Кислота, увеличиваясь концентрационно, действует токсично на ткань
Происходит это потому, что ее выведение затрудняется, и межклеточные вещества начинают терять свойство вязкости и удерживать воду в таком соотношении, чтобы сохранялась функция связывания необходимого количества воды, и не появился дефицит глюкозы.
Соответственно необходима постоянная связь для функционирования диска со многими биохимическими процессами.
В последнее время заболевания опорно-двигательного аппарата встречаются все чаще. Как и любая другая болезнь, изменения в костных, хрящевых и мышечных структурах со временем прогрессируют и вызывают ухудшение ситуации, если развитие дегенеративных процессов не взято под контроль.
Каждому человеку необходимо понимать, что любое изменение в организме, в сторону отклонения от нормального функционирования, должно быть обследование у врача. По результатам поставлен диагноз и предпринято безотлагательное лечение. Все это касается и заболеваний опорно-двигательного аппарата.

Методы лечения
Если у пациента стерты межпозвоночные диски, лечение в большинстве случаев носит профилактический характер. Это значит, что терапия патологии направлена преимущественно на купирование острых симптомов, болей, а также восстановление нормальной подвижности и профилактику дальнейшего прогрессирования.
Особенности лечения
Препараты
Медикаментозная терапия проводится по схеме лечения острого остеохондроза и целесообразна только при сильной выраженности болевого синдрома. В схему комплексного лечения обычно включаются следующие группы препаратов:
-
нестероидные противовоспалительные средства в виде растворов для внутримышечного введения («Мовалис», «Мелоксикам», «Нимесулид», «Диклофенак»);
«Диклофенак»
- анестетики местного действия в виде паравертебральных или вагосимпатических точечных блокад (новокаин, лидокаин);
- корректоры микроциркуляции для восстановления нормального кровоснабжения стертых дисков и улучшения их питания («Трентал», «Актовегин»);
- витамины и витаминоподобные средства для профилактики дальнейшей дистрофии хрящевой ткани («Кальцемин», «Кальция глюконат», «Магне B6», «Мильгамма»);
- хондропротекторы («Дона», «Терафлекс»).

«Терафлекс»
В некоторых случаях больному может быть рекомендовано курсовое лечение иммуномодуляторами, но принимать решение о целесообразности подобной терапии должен только врач.
«Мидокалм»
Физиопроцедуры
Физиотерапевтическое лечение – неотъемлемая часть комплексной терапии заболеваний позвоночника, так как тепловое и магнитное излучение улучшает кровообращение, стимулирует ток лимфы и восстанавливает мышечный тонус, нарушение которого является одной из основных причин болей в спине. Наиболее эффективны при дегенерации межпозвонковых дисков следующие процедуры:
- электрофорез;
- магнитотерапия;
- индуктотермия;
-
дарсонвализация;
Дарсонвализация
- лазеротерапия;
- гидромассаж;
- парафиновые и озокеритовые аппликации;
- иглорефлексотерапия;
- грязелечение.
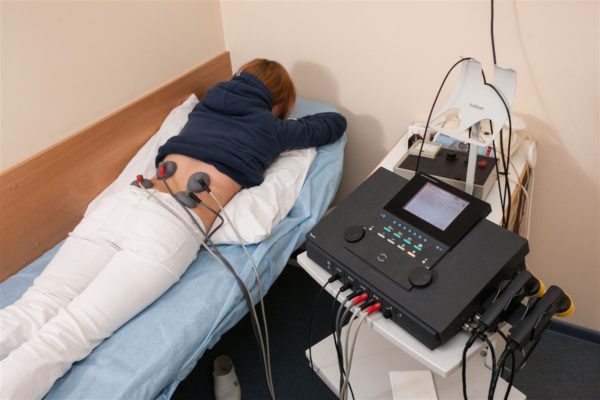
Электрофорез поясничного отдела
Для восстановления хрящевой ткани физиопроцедуры назначаются курсами по 7-10 процедур с интервалом в 2-4 недели. Всего может потребоваться до 2-3 курсов.
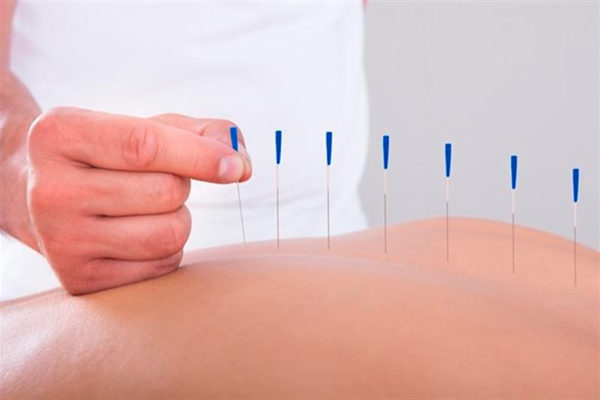
Иглорефлексотерапия
Массаж
Массаж спины при патологиях межпозвоночных дисков помогает улучшить микроциркуляцию крови в сосудах центрального позвоночного канал, что положительно влияет на поступление питательных веществ и кислорода в пораженную хрящевую ткань. Массаж также позволяет глубоко проработать мягкие околопозвоночные ткани (мышцы, сухожилия, связки) и устранить застойные явления, в том числе, вызванные гиподинамическими нарушениями.

Лечебный массаж
Один курс массажа состоит из 5-10 процедур, интервал между которыми должен составлять не менее 2-3 дней: именно столько времени нужно мышцам, чтобы восстановиться и адаптироваться к новому физиологическому состоянию.
Лечебная физкультура и гимнастика
Застой крови в паравертебральных мышцах – одна из основных причин дистрофии межпозвонковых дисков, поэтому лечебно-оздоровительная физкультура входит в перечень обязательных элементов комплексной схемы лечения остеохондроза и других дегенеративных патологий позвоночника. Специальный комплекс упражнений подбирается медицинским работником, а первые занятия проводятся на базе больницы или поликлиники в специально оборудованном кабинете. После того как пациент освоит технику выполнения и не будет допускать ошибок во время занятий, он может заниматься дома самостоятельно.

Тренировка мышц спины
Рекомендуемая продолжительность занятий – 20-25 минут. Перед началом тренировки необходимо выполнить легкую разминку, чтобы разогреть мышцы и подготовить их к нагрузке. Заниматься необходимо 4-5 раз в неделю не менее 3 месяцев подряд.

Аквааэробика
Тракционная терапия
Данное направление является одним из методов мануальной терапии и представляет собой длительное вытяжение позвоночника и окружающих его мышц. Такое воздействие полезно для профилактики дальнейшего стирания дисков, так как при вытяжении позвоночника увеличивается пространство между соседними позвонками, и снижается сила давления на расположенный между ними диск.
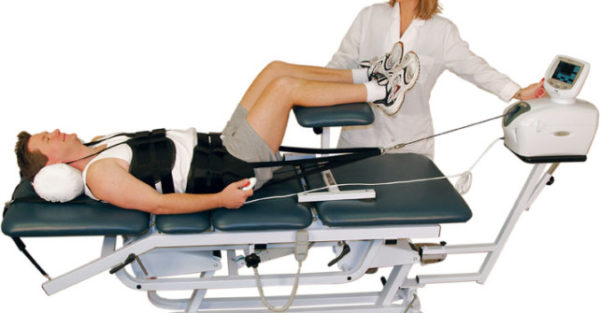
Вытяжение позвоночника
Первые сеансы лечения у мануального терапевта могут быть довольно болезненными, но после каждой следующей процедуры интенсивность болей будет уменьшаться. Сохранение болезненных ощущений в течение 1-2 дней после сеанса также является нормой, но если боль не проходит через 5-7 дней, следует обратиться к специалисту, так как неправильное воздействие на позвоночник может привести к серьезным осложнениям.
Причины и негативные факторы
Одной из основных причин деформации межпозвоночных дисков являются травмы и повреждения позвоночника
Важно знать, что в некоторых случаях боль в области поврежденного сегмента может появиться только спустя несколько месяцев после ушиба позвоночника, поэтому после любых падений, в результате которых человек приземляется на спину или ягодицы, необходимо проводить рентгенологическое исследование позвоночника даже в том случае, если сам пострадавший оценивает свое состояние как удовлетворительное
 Падение может привести к серьезной травме. Желательно пройти обследование сразу после инцидента
Падение может привести к серьезной травме. Желательно пройти обследование сразу после инцидента
Негативно повлиять на функционирование позвоночника и состояние межпозвоночных дисков также могут вредные привычки. Например, ядовитые вещества, которые содержатся в табачном дыме (в 1 сигарете более 400 токсичных соединений), а также винный и этиловый спирт, нарушают всасывание витаминов группы B, особенно витамина B9, необходимого для обеспечения обменных процессов в хрящевой ткани.
 Вред курения
Вред курения
Если человек курит или злоупотребляет спиртными напитками, риск межпозвоночной дистрофии составляет более 60-70%. У таких пациентов остеохондроз выявляется уже в возрасте 25-30 лет, а данное заболевание неизбежно приводит к деформации позвонков и образованию грыж и протрузий.
 Остеохондроз прогрессирует, состояние межпозвоночных дисков постепенно ухудшается
Остеохондроз прогрессирует, состояние межпозвоночных дисков постепенно ухудшается
Другими причинами заболевания у пациентов разного возраста могут быть:
-
нарушение обмена веществ и замедление скорости метаболических процессов (патологии характерны для сахарного диабета, жировой и алкогольной дистрофии печени, панкреатита и т.д.);
- слабость мышц, поддерживающих позвоночник и удерживающих его в анатомически правильном положении (наблюдается преимущественно у лиц с гиподинамическими расстройствами);
-
повышенные физические нагрузки или трудовая деятельность, связанная с длительным пребыванием в наклонном или сидячем положении;
- нарушения кровообращения в области позвоночника;
- инфекционные заболевания (в том числе, воспаление клетчатки, заполняющей эпидуральное пространство);
-
запущенные патологии опорно-двигательной системы (преимущественно остеохондроз и сколиоз).
Большое значение в скорости дистрофических изменений в межпозвоночных дисках имеет питание. Чтобы поддерживать здоровье позвоночника, необходимо ежедневно получать достаточное количество белка (особенно коллагена), кальция, железа, фосфора и некоторых витаминов. Для этого следует регулярно включать в меню мясо и рыбу, яйца, молочные продукты, сухофрукты, орехи. Фрукты и овощи следует употреблять 2-3 раза в день, зелень и ягоды – 2-4 раза в неделю.
Кольцо диска
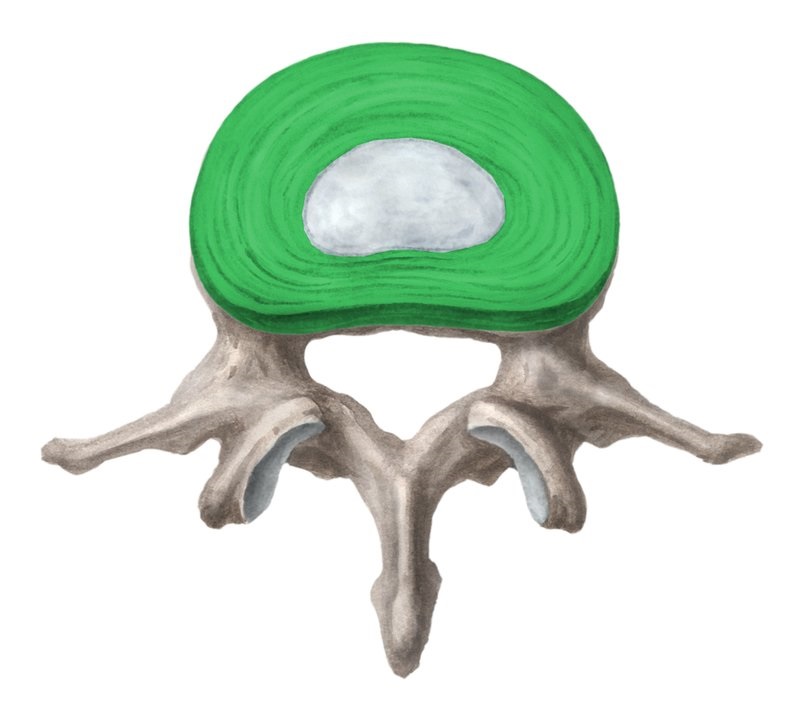
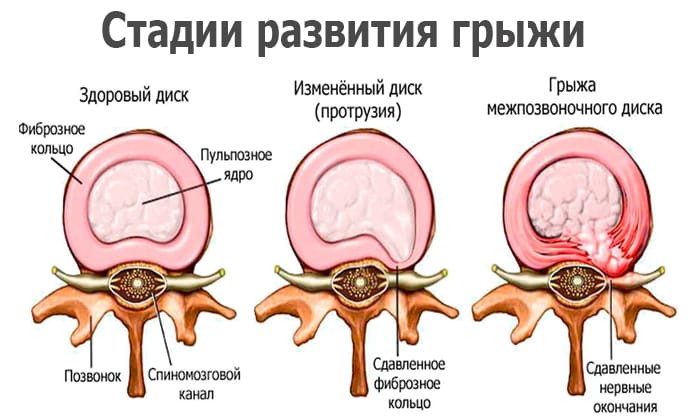
Фиброзное кольцо позвоночника не одно, оно находится между всеми позвонками — anulus (annulus) fibrosus, PNA, BNA, JNA. Это кольцевидно расположенный наружный твердый слой коллагеновых волокон, окружающих пульпу диска. Где он расположен? Позвонки разделены между собой дисками – это эластичные хрящевые ткани, играющие роль амортизаторов при воздействии вертикальных нагрузок на позвоночник. Такой диск – фиброзное кольцо и пульпа. Пульпа – полужидкое ядро, расположенное в центре диска, а кольцо – его фиксатор.
Слоев много, они очень прочные, мощные и густо переплетены по спирали. Сам диск крепится к позвонку гиалиновым хрящом и обеспечивает гибкость позвоночника. Когда человек поднимает какой-либо груз из наклонного положения, диск сдавливается и его ядро уплощается ввиду нарастания давления.
Фиброзное кольцо и делает это давление равномерным. С возрастом и по целому ряду патологических причин происходят изменения не только во всем организме, но и в этом кольце.
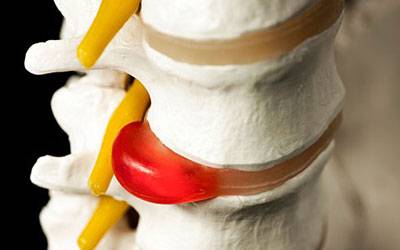
Упругие эластичные волокна из-за нарушения питания начинают очень постепенно заменяться рубцовой тканью, прочность клеток суставов (хондроциты и хондробласты) снижается, эластичность соединительной ткани на поверхности диска тоже. Падает уровень протеингликанов, которые удерживали воду в диске и обеспечивали его упругость. Гидрофильность диска заметно становится ниже. Фиброзное кольцо истончается, и на нем из-за нарушений питания появляются трещины, куда начинает смещаться частично пульпа ядра. Структура внутренних волокон кольца нарушается, но внешняя еще сохранена. Это состояние называется протрузией диска, иначе говоря, она предшествует грыже.
Давление внутри диска без лечения растет, и в итоге происходит разрыв фиброзного кольца. Это грыжа.
Об истинной межпозвонковой грыже говорят тогда, когда при разрыве фиброзного кольца межпозвоночного диска происходит пролапс – выпадение пульпы в канал спинного мозга. Нервные окончания при этом почти всегда ущемляются в разной степени с выраженными болями, воспалением и отеком тканей и снижением иммунитета.
Разрыв фиброзного кольца в дальнейшем и патологические изменения в клетках поврежденного диска могут привести к развитию аутоиммунных процессов в организме. Это грозит необратимыми последствиями для всех жизненно важных систем. Межпозвоночная грыжа – разрыв фиброзного кольца, который нуждается в скорейшем устранении, чтобы избежать атрофии мышц, снижения подвижности позвоночника и последующей инвалидности.
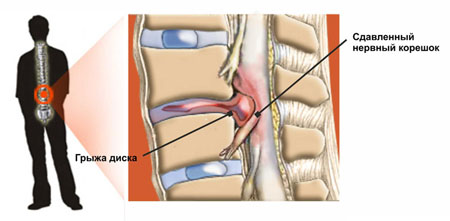
Дисковая грыжа опасна еще и тем, что находящийся не на своем месте диск ведет к сужению канала спинного мозга и нарушению в нем кровообращения. Если разрыв фиброзного кольца межпозвоночного диска компрессирует нервные корешки пояснично-крестцового отдела, то это синдром конского хвоста.
Все эти изменения требуют незамедлительного визита к врачу и лечения. Терапия может быть консервативной — в 90 % она дает хорошие результаты, но только в случае своевременного обращения к врачу. Хирургия показана, когда имеется выраженная неврологическая симптоматика.
Лечение
Эффективное лечение всегда направлено не только на ликвидацию симптомов заболевания, но и, в первую очередь, устранение его причин. Так как патология чаще всего связано с дегенеративными изменениями в хрящах, то терапия должна быть направлена на улучшение питания хрящевой ткани.
Диета
Рацион должны составлять преимущественно свежие овощи и фрукты, а также молочные продукты, содержащие достаточное количество кальция. Рекомендуются также морепродукты, как источники Омега-3, полиненасыщенных кислот, белка и фосфора. Кондитерские изделия, сахар, алкоголь лучше исключить.
Они обладают высокой калорийностью и ведут к накоплению лишних килограммов и, как следствие, увеличивают нагрузку на позвоночник. Кроме того, при употреблении данных продуктов, кислотно-щелочной баланс сдвигается в кислую сторону, что крайне неблагоприятно сказывается на обмене веществ в целом и в костной и хрящевой ткани в частности.
Важно поддержание водный баланс. Чистой воды необходимо выпивать 1,5–2 литра в сутки в зависимости от веса пациента
Желателен прием хондропротекторов (глюкозамин и хондроитин сульфат) в виде биологически активных добавок. Особенно выраженный эффект прием хондропротекторов имеет на начальной стадии заболевания.
Протрузия дисков позвоночника
Медикаментозное лечение
Лекарственные препараты принимаются с целью устранения боли и воспаления. Наиболее часто применяют нестероидные противовоспалительные средства (Нимесулид, Ибупрофен, Диклофенак, Найз) и миорелаксанты, снимающие напряжение мышц за счет блокады нервно-мышечной передачи. К миорелаксантам относятся:
- Сирдалуд,
- Мидокалм,
- Баклофен.
При выраженном болевом синдроме применяют локальное введение местных анестетиков или кортикостероидов.
Лечебная физкультура
ЛФК (лечебная физкультура) является основой лечения патологии дисков. Ряд специалистов утверждает, что используя лечебную гимнастику наряду с правильным питанием, можно полностью восстановить объем движений и устранить болевой синдром. Правильное выполнение упражнений позволяет улучшить кровообращение, а, следовательно, и питание диска, снять мышечные спазмы, устранить смещение диска и выровнять его содержимое, укрепить мышечный корсет и связочный аппарат.
При любой патологии межпозвоночного диска приступать к занятиям можно только после установления точного диагноза и подбора индивидуальной программы тренировок. Противопоказано делать упражнения в следующих ситуациях:
- защемление или секвестрация грыжи межпозвоночного диска;
- послеоперационный период менее 6 месяцев;
- наличие выраженного болевого синдрома;
- онкологическое заболевание;
- высокое артериальное давление;
- повышенная температура тела;
- обострение любого хронического заболевания.
 Примерный комплекс упражнений при грыже поясничного отдела
Примерный комплекс упражнений при грыже поясничного отдела
Хирургическое лечение
К хирургическому вмешательству прибегают достаточно редко. Лечить грыжу оперативным путем приходится в следующих случаях:
- синдром «конского хвоста» – нарушение работы мочевого пузыря и сфинктера прямой кишки вследствие ущемления иннервирующих эти органы нервных волокон;
- выраженность корешковой боли при отсутствии эффекта от проводимой терапии в течение 2 недель. Особенно это касается секвестрированной дисковой грыжи или большого размера выпячивания диска;
- признаки атрофии мышц на фоне отсутствия функциональной активности нервного корешка;
- крупная киста диска.
В остальных случаях показания к операции являются относительными. Во время оперативного вмешательства проводят замену пораженного диска на искусственный. Протезирование позволяет восстановить амортизацию и приблизить ее к нормальному уровню.