Что такое миодистрофия
Содержание:
Лечение миопатии Дюшена
В настоящее время вылечить эту болезнь невозможно. Однако существует ряд способов, которые могут облегчить состояние пациента на разных стадиях развития миопатии и, возможно, несколько замедлить прогрессирование заболевание.
Ниже описаны способы лечения для определенных возрастных групп, но нередко при лечении одного пациента приходится сочетать сразу несколько методов терапии.
Пациенты дошкольного возраста
Обычно в этом возрасте детям с миопатией Дюшена еще не нужно лечение. Родителям могут предложить:
Подробную информацию о миопатии Дюшена. Врач проведет с родителями беседу и подробно расскажет о том, как эта болезнь будет влиять на состояние ребенка, и какова ожидаемая продолжительность жизни пациента (большинство людей с таким диагнозом доживают лишь до 20-25 лет). При желании родители могут обратиться к другим специалистам (например, к психологу), а также в группы поддержки;
Рекомендации относительно допустимых физических нагрузок для ребенка;
Генетическую консультацию для членов семьи. Многие родители желают узнать, являются ли они носителями гена Дюшена
Это особенно важно для тех, кто в будущем планирует снова родить ребенка.
Уже в дошкольном возрасте ребенка начинают регулярно обследовать, чтобы, когда это будет необходимо, можно было вовремя начать лечение.
Пациенты в возрасте 5-8 лет
Детям такого возраста может потребоваться поддержка для мышц ног. Например, им могут рекомендовать надевать на ночь шины для лодыжки или более длинные шины, для голени.
При помощи кортикостероидов можно замедлить развитие миопатии и в течение некоторого времени сохранять мышцы достаточно сильными. Пациенты постоянно или курсами принимают такие препараты, как преднизолон или дефлазакорт. Поскольку кортикостероиды могут вызывать серьезные побочные эффекты, ребенок обязательно должен наблюдаться у врача.
Пациенты от 8 лет до позднего переходного возраста
Через какое-то время после достижения ребенком возраста восьми лет его мышцы начинают заметно слабеть. Ходить со временем становится все труднее пока, наконец, ребенку не придется начать передвигаться на инвалидном кресле. Возраст, в каком это происходит, варьируется от пациента к пациенту. Часто это случается между 9 и 11 годами, но дети, которые достаточно рано начали принимать кортикостероиды, иногда могут продолжать ходить несколько дольше.
Вскоре после того, как ребенку для передвижения становится необходимым инвалидное кресло, у него начинают развиваться и другие осложнения, поэтому ему могут потребоваться более частые обследования. Все осложнения необходимо начинать лечить как можно раньше.
Кроме этого, родителям нужно позаботиться о практической стороне жизни ребенка – на первых порах помогать ему передвигаться в кресле, а также по возможности приспособить свой дом под его нужды.
Пациенты от позднего переходного возраста до 20+ лет
В этом возрасте мышечная слабость вызывает все больше проблем, и пациенту все чаще требуется помощь других людей. Увеличивается вероятность развития тяжелых осложнений, таких как легочные инфекции.
Прогноз
Как говорилось выше, миопатия Дюшена – тяжелое заболевание, которое значительно сокращает жизнь человека. Со временем мышечная слабость вызывает все более серьезные проблемы с дыхательной системой и работой сердца. В прошлом большинство пациентов с миопатией Дюшена доживали лишь до 20-23 лет. Сегодня все больше людей с этим диагнозом доживают до 27 лет, а иногда и до более старшего возраста. Отметим, что продолжительность жизни зависит от многих факторов, таких как сопутствующие заболевания, доступность качественной медицинской помощи, и так далее. Со временем ожидаемая продолжительность жизни при миопатии Дюшена может еще больше увеличиться.
Наиболее распространенной причиной смерти больных являются осложнения, связанные с респираторной системой, например, тяжелые инфекции дыхательных путей.
Что такое миопатия Дюшена
Это серьезное заболевание поражает, главным образом, мышцы в области туловища, бедер и плеч. При этом пациенты, как правило, могут свободно использовать руки и пальцы, но у них возникают проблемы с ходьбой, бегом, и так далее. Мышечная слабость прогрессирует постепенно. Обычно она проявляется в раннем детстве, но поначалу симптомы миопатии Дюшена выражены очень слабо. С возрастом они становятся все более выраженными, и приводят к резкому снижению качества жизни.
Миопатия Дюшена диагностируется приблизительно у одного из 3500 мальчиков.
В мышечной ткани содержится дистрофин – белок, необходимый для нормальной работы мышц. У людей с миопатией Дюшена этого вещества слишком мало. Со временем это приводит к повреждению мышечных волокон и ослаблению мышц. Причиной этого является особый ген, который передается от родителей к детям, либо генные мутации, произошедшие в период внутриутробного развития.
Для каждого сына женщины, которая является носителем гена Дюшена, вероятность развития миопатии Дюшена составляет ровно 50%. Дочери такой женщины станут носителями этого гена с такой же вероятностью.
Если у ребенка миопатия Дюшена, значит ли это, что у кого-то из членов семьи есть ген Дюшена? Не обязательно. Приблизительно в половине случаев заболевшие миопатией этого типа не получают дефектный ген от одного из родителей. В клетках плода еще во время беременности происходят мутации, результатом которых и становится миопатия. Это может произойти из-за «ошибки», которая случилась при копировании родительских генов в клетки, которые должны будут образовать организм ребенка. Почему это происходит, в настоящее время неизвестно.
Точно узнать, есть ли у кого-то из членов вашей семьи ген Дюшена, можно, только при помощи генетического консультирования.
Каковы симптомы?
Обычно первые симптомы миопатии Дюшена появляются в возрасте 1-3 лет. Родители могут заметить следующие признаки миопатии Дюшена:
- Ребенку трудно ходить, бегать, прыгать, подниматься по лестницам. Походка ребенка может отличаться от походки его ровесников – он ходит вразвалочку, и менее уверенно, чем остальные. Иногда дети с миопатией Дюшена начинают ходить позже остальных, однако и совершенно здоровые малыши иногда делают первые шаги несколько позже сверстников;
- В более старшем возрасте ребенок может опираться на руки, чтобы встать;
- У ребенка могут наблюдаться проблемы с обучением – как правило, не очень серьезные.
Иногда первым признаком миопатии Дюшена является замедленное развитие речи.
Как диагностируется
В первую очередь врачи, как правило, просто наблюдают за ребенком, в особенности за тем, как он ходит, бегает и встает с пола. Если основания подозревать миопатию Дюшена, будет назначен анализ крови на креатинкиназу – это фермент, уровень которого у людей с этим нарушением всегда очень высок (в 10-100 раз выше нормы). Если уровень креатинкеназы у ребенка в норме, миопатию Дюшена исключают и начинают искать другие причины появившихся у малыша симптомов.
Следующим этапом диагностики миопатии Дюшена является биопсия мышечной ткани и/или генетическое тестирование.
В ходе биопсии врач берет небольшой фрагмент мышечной ткани для дальнейших анализов; процедуру проводят под общей анестезией. Образец ткани изучают под микроскопом при помощи особых техник, чтобы оценить состояние мышечных волокон и количество дистрофина.
Для проведения генетического тестирования необходимо необходимое количество крови пациента. С помощью этого метода выявляют гены, которые отвечают за развитие миопатии Дюшена. В большинстве случаев этот способ позволяет точно диагностировать данное заболевание.
Как диагностируют заболевания?
Поскольку мышечные дистрофии относятся к редким патологиям, их диагностика часто бывает затруднена. К тому же эти заболевания зачастую развиваются постепенно, на протяжении многих лет или даже десятилетий, и больные подолгу не обращаются за медицинской помощью. В то же время, если своевременно начать правильное лечение, прогрессирование миодистрофий можно замедлить4.
Чтобы вовремя выявить болезнь, важно при появлении мышечной слабости обратиться к врачу, который назначает первичную диагностику и при необходимости направляет к генетику. Диагноз устанавливают на основании результатов комплексного обследования, в состав которого могут входить4:
- электромиография, оценивающая электрическую активность мышц;
- биопсия мышц, позволяет отличить миодистрофию от других мышечных заболеваний;
- анализ ДНК, выявляющий мутации и другие исследования.
Лечение
В архивах историй болезни не встречается пациентов, полностью избавившихся от симптомов, поэтому единственный выход — это симптоматическая терапия, направленная на сохранение качества жизни больного и двигательной активности.
Применяется медикаментозное лечение, а также физиотерапия и лечебная физкультура.
Медикаментозное лечение
Не следует назначать препараты самостоятельно. Подходящее лекарство, дозировку и длительность приема может подобрать только врач.
Лекарственная терапия может включать в себя множество препаратов, вот некоторые из них:
- витамины групп А, В, С, D, E (основная функция — общее поддержание всех систем организма);
- аденозинтрифосфат (АТФ) — повышает защиту сердца, нормализует энергообмен в тканях, активизирует ферменты мембран; вводится внутримышечно;
- «Актовегин» — улучшает венозное и артериальное кровообращение, способствует заживлению пролежней, может назначаться по 1-2 таблетке 3 раза в день;
- «Рибоксин» — ускоряет метаболизм, обладает анаболическим и антигипоксическим действием; его принимают по 1-2 таблетки в сутки.
ЛФК
Еще один важный аспект лечения мышечной дистрофии Эрба-Рота у детей и взрослых – лечебная физическая культура.
Основные функции упражнений:
- развитие, поддержание мышц;
- обучение правильному расслаблению;
- предотвращение контрактур, из-за которых больной может лишиться возможности передвигаться;
- обучение больного правильному дыханию;
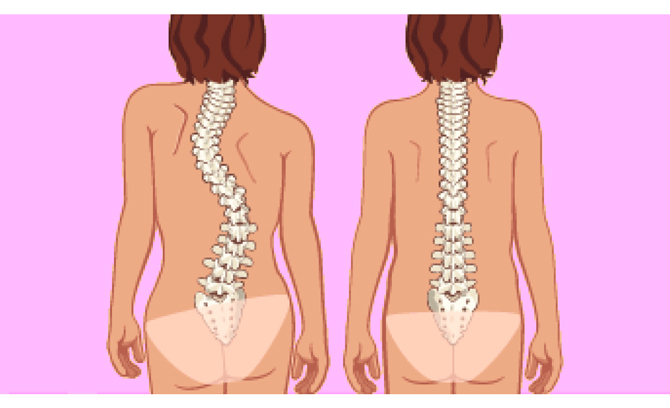
- предотвращение сколиоза и других деформаций.
Назначаемые виды активности:
- физические упражнения, требующие разного уровня активности;
- массажи;
- дыхательные упражнения.
Ниже приведены примеры упражнений, которые назначаются пациентам в зависимости от тяжести болезни.
При патологиях опорно-двигательного аппарата лечебная гимнастика должна проводиться под наблюдением инструктора. Исключением могут быть легкие нагрузки в бассейне, которые можно выполнять самостоятельно.
Развитие голеностопных суставов:
- Исходное положение — лежа на спине в расслабленном состоянии.
- Сбоку инструктор обхватывает одной рукой подошву.
- Затем медленно приводит стопу к углу 90 градусов, по возможности не сгибая ногу в колене.
- При возникновении ощущения сопротивления движению, ногу фиксируют в этом положении на 15 секунд.
- Упражнение повторяют с другой ногой. Для результата требуется от 15 подходов на каждую ногу.
Развитие тазобедренных суставов:
- Исходное положение — лежа на спине.
- Колени прижимают к груди (поочередно каждую), каждую ногу удерживают по 15 секунд.
- Инструктор кладет свою руку выше колена выпрямленной ноги и производит давление вниз.
Развитие коленных суставов:
Для выполнения этого упражнения больному следует посетить бассейн, так как вода оказывает целебное воздействие на опорно-двигательный препарат. Совмещая плавание в бассейне с выполнением упражнений, вы увидите колоссальный эффект. Упражнение можно делать самостоятельно.
Для этого необходимо:
- Встать около стенки бассейна и опереться на нее спиной.
- Сгибать в колене каждую ногу поочередно.
На каждую ногу сделать не менее 20 подходов, постепенно увеличивая количество подъемов.
Помимо легких физических нагрузок большую пользу при дистрофии мышц приносят массажи.
Существует два вида массажа для людей с таким заболеванием:
- Поддерживающий — легкий, поверхностный. Осуществляется круговыми движениями кончиками пальцев на атрофированных мышцах. Длится от 30 до 90 минут. Легкое набухание и повышение тонуса мышц расценивается как положительный результат.
- Элонгирующий — выполняется для растяжения мышц, которые укорочены. Этот массаж более глубокий. Длится 20-40 минут.
Физиотерапия
Назначается 2 вида физиотерапии при данном заболевании:
- обертывания;
- электрофорез с ферментными препаратами.
В более редких случаях проводится электростимуляция, когда определенные мышцы настолько слабы, что выполнение даже элементарных движений доставляет дискомфорт. Электростимулятор заставляет мышцы сокращаться.
Классификация миопатий
С учетом того, какие мышцы подвержены повреждениям, преобразуется классификация болезни. Миопатия Дюшена считается наиболее распространенной разновидностью и отличается наивысшей степенью сложности. Эта патология имеет наследственный характер в большинстве примеров, развивается стремительно. Проблема с работой дистрофина, регулирующего прочность мембран, является основной причиной возникновения болезни.
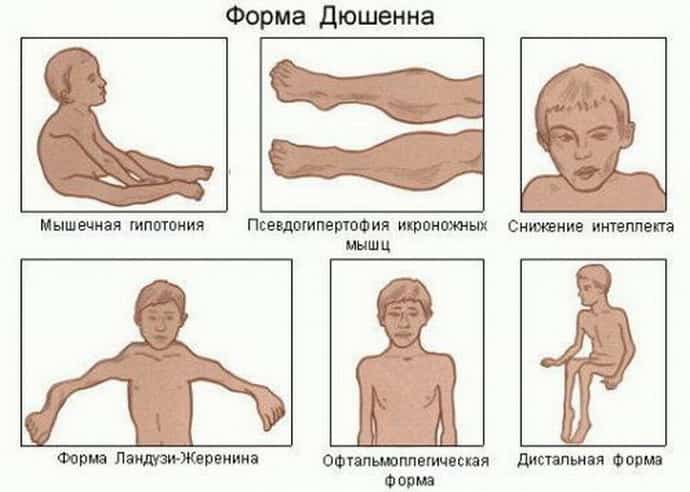
Зачастую такая патология возникает только у мужчин. Девушки в большинстве примеров выступают в роли переносчиков. Развивается такая миопатия с трехлетнего возраста, отличается отчетливой симптоматикой, о которой свидетельствует заболевание.
При миопатии Беккера возникает сердечная недостаточность. Это усугубляет общее положение. Преобразование можно проследить на первичных этапах при повреждении миокарда. Это все можно определить после выполнения ЭКГ или ЭхоКГ. Если пренебречь терапией этой патологии, может развиваться слабость в мышцах и проблемы с дыханием. Такая симптоматика может привести к летальному исходу.
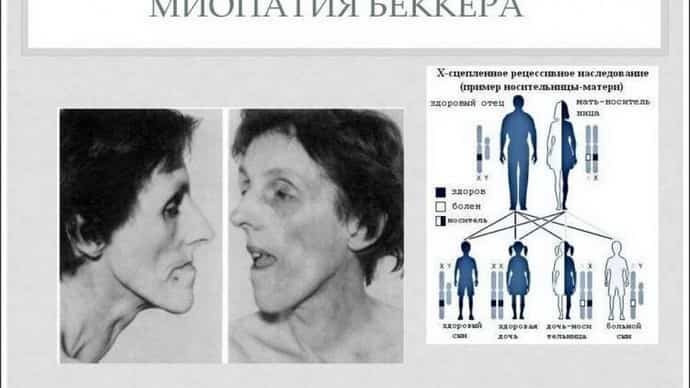
Для миопатии Беккера различают 2 способа диагностики:
- Генодиагностика.
- Анализ дистрофина в мышечных тканях.
Зачастую ко второму варианту прибегают при подозрениях на эту болезнь, поэтому диагноз может быть подтвержден или опровергнут.
Главная терапевтическая методика направлена на предотвращение патологии. ЛФК может поспособствовать уменьшению мышечных преобразований, используются приспособления, облегчающие передвижение. К хирургическим процедурам прибегают в сложных ситуациях. Миопатия при этом угрожает жизнедеятельности людей.
Главной причиной заболевания является генетическое преобразование, развивающееся в процессе внутриутробного развития. Миопатия Эрба может передаваться по наследству. Наиболее отчетливым признаком является слабость м мышечных тканях. Наблюдается атрофирование и прекращение их возможного развития.
Поэтому через какое-то время они высыхат, исчезает возможность свободно передвигаться. При этом пациенты не испытывают болезненные симптомы, присутствует только слабость. Она не исчезает даже после продолжительного сна, через какое-то время начинает усугубляться.

Лечение: цели, методы, трудности
Лечение миопатии Дюшенна невозможно, можно только продлить время жизни и поддержать состояние пациента на стабильном уровне.
Различные методы современной медицины помогают облегчить состояние, замедлить прогрессирование болезни. Ниже будут представлено лечение миодистрофии Дюшена для разных возрастов, но бывают такие случаи, когда требуется применять сразу несколько способов терапии:
- Пациент в возрасте до 5 лет. В данной ситуации не требуется радикальное лечение. Рекомендуется осведомить родителей о заболевании, рассказать о проблемах и последствиях, рассказать, какие нагрузки допустимы для ребенка, и провести в обязательном порядке генетическую консультацию.
- Пациент в возрасте до 8 лет. Большинству детей в таком возрасте уже требуется поддержка мускулатуры нижних конечностей. Кортикостероиды помогают замедлить ход развития заболевания на некоторое время. Рекомендуется принимать Преднизолон или Дефлазакорт.
- Пациент в возрасте от 8 лет до 20 лет. Наблюдается постепенное ослабление мышц, которое в результате заставляет ребенка прибегнуть к инвалидному креслу.
- Пациент в возрасте от 20 лет. Препараты в данной ситуации помогут только облегчить состояние, начинает прогрессировать инфекция дыхательных путей.
В течение всей жизни пациент должен принимать препараты, которые обеспечивают поддержку организма:
- витамины В и Е, аминокислоты, кальций, анаболические гормоны, калия оротат;
- Прозерином, Галантаминон, Оксазилон.
Также курсами проводят инъекции Ретаболила, АТФ, Цереброзилил, Анарилин. Рекомендуется принимать глютаминовую кислоту, Ексазил.
 Параллельно проводиться лечение ЛФК, которое осуществляется непродолжительными курсами с перерывами. Также рекомендуется делать массаж, электрофорез Прозерина, Липазы, кальция хлорида, применяют лечебные ванны и индуктотермию. В особо тяжелых случаях лечение проводиться в домашних условиях. Чтобы продлить жизнь на несколько лет можно попробовать глюкокортикоидное лечение.
Параллельно проводиться лечение ЛФК, которое осуществляется непродолжительными курсами с перерывами. Также рекомендуется делать массаж, электрофорез Прозерина, Липазы, кальция хлорида, применяют лечебные ванны и индуктотермию. В особо тяжелых случаях лечение проводиться в домашних условиях. Чтобы продлить жизнь на несколько лет можно попробовать глюкокортикоидное лечение.
Параллельно пациент должен постоянно находиться под наблюдением кардиолога. Также обязательно ребенок должен полноценно питаться. В рацион включены: растительные жиры и белковая пища, свежие или приготовленные на пару овощи, фрукты, молочные продукты, овсянка, яйца, мед, орехи и морковь. Не стоит потреблять крепкий чай или кофе, спиртные напитки, приправы, сахар, капусту и картофель.
Классификация миопатий
На сегодняшний день единой классификации миопатий не существует, эти заболевания подразделяют по нескольким принципам. Первой работой в этом направлении была так называемая клиническая классификация нервно-мышечных заболеваний, считающихся в те времена болезнями исключительно мышечных тканей. Согласно этой системе, медики выделяли такие типы миопатий, как конечностно-поясная, лице-плече-лопаточная, гумеро-тибиальная и другие.
Данное деление можно было считать условным, так как оно не отличалось четкостью характеристик, как и сегодня. Более точной классификации миопатий и нервно-мышечных заболеваний в медицине нет, поэтому до сих пор применяется существующая система.
Известна также патогенетическая классификация, появление которой связано с возникновением новых знаний о миопатии. К примеру, стало известно, что миодистрофии могут проявляться по причине множественного поражения нервов, которые могут спровоцировать нарушение обменных процессов и токсические воздействия. Так миопатии стали подразделяться на невральные амиотрофии, первично-мышечные заболевания и др.
Все детальнее с развитием медицины становится патогенетическая классификация, в основе которой лежит знание о пораженном заболеванием белке. Согласно этой классификации видами миопатии бывают кальпаинопатия, титинопатия и пр. Выявление дефективного белка позволяет сделать выводы о характере его мутации.
Миопатия подлежит разделению на наследственный и приобретённый тип. В анамнезе наследственных типов иногда содержатся относительно четкие данные о наличие этого заболевания у родственников. Примерами миопатий наследственного типа являются дистрофические миопатии, такие, как миопатия Дюшенна, митохондриальные заболевания, а также болезни накопления, наиболее распространена из которых болезнь Помпе.
Различные виды миопатий имеют разный патогенез, что напрямую зависит от того, какой ген в конкретном случае поражен. Так дистрофические миопатии или миодистрофии являются следствием процесса, в котором происходит нарушение синтеза структурных белков миофибрилл. Болезни накопления — результат снижения количества вырабатываемых ферментов и уменьшения их активности. В данном случае рано или поздно пациента начинает беспокоить мышечная слабость и атрофия мышц, что является ключевыми признаками миопатии.
Что такое миопатия Дюшенна?
Миопатия Дюшена – это одно из самых грозных заболеваний среди всех первичных мышечных дистрофий. Начинается она в раннем детстве и заканчиваетсят летальным исходом ещё до того, как человеку исполнится 25 лет. Полное название болезни — прогрессирующая мышечная дистрофия Дюшена.

осмотр ребенка у врача
После поступления пациентов в немецкие клиники специалисты проводят опрос их жалоб, анамнеза заболевания и жизни, а также общий осмотр
Для лечащего врача очень важно выявить генетическую предрасположенность у пациента к миопатии Дюшена. Поэтому очень часто ребенка обследуют вместе с мамой (которая является носителем патологического гена). В обязательном порядке больному ребенку назначаются консультации кардиолога, ортопеда и невролога
В обязательном порядке больному ребенку назначаются консультации кардиолога, ортопеда и невролога.
Для подтверждения основного диагноза используются следующие лабораторные и инструментальные методы исследований:
- Развернутый анализ крови;
- Общий анализ мочи;
- Биохимическое исследование крови с обязательным определением концентрации общего билирубина и его фракций, мочевины, мочевой кислоты, креатинина, общего белка. Особым значением в диагностике миопатии Дюшена является повышение концентрации креатинфосфокиназы (специфический фермент, который повышается при повреждении мышечной ткани). КФК повышается не только у больного ребенка, но и его у мамы;
- Рентгенологическое исследование органов грудной полости;
- УЗИ органов брюшной полости и забрюшинного пространства;
- ЭКГ – отмечается гипертрофия левого желудочка и различные нарушения ритма сердца;
- Определение концентрации дистрофина в мышечной ткани;
- Биопсия мышц с последующим гистологическим исследованием биоптата. При этом специалист должен проводить исследование только на наименее поврежденных мышцах, в противном случае исследование будет неинформативным;
- Электромиография;
- Консультация генетика с кариотипированием.