Симптомы радикулопатии шейного отдела позвоночника с5-с6
Содержание:
Лечение радикулопатии шейного отдела позвоночника
При лечении шейной радикулопатии наилучший результат дает многоуровневый подход, в основе которого – устранение причины, сформировавшей предпосылки для защемления или воспаления нервных корешков. В перечень консервативных методов терапии заболевания входят медикаментозное, физиотерапевтическое лечение и специальная диета.
Применяется сразу после постановки диагноза. Включает применение комплекса препаратов для:
- устранения болевого синдрома;
- купирования воспалительного процесса;
- расслабления мышц шеи;
- улучшения кровообращения и обмена веществ в пораженной зоне;
- регенерации поврежденного нервного волокна.
В этот комплекс лекарственных средств входят миорелаксанты, нестероидные противовоспалительные препараты, антидепрессанты, витаминные комплексы, биологически активные вещества.
Медики также рекомендуют местное применение гелей, мазей и кремов, в составе которых есть раздражающие и противовоспалительные компоненты. Они оказывают согревающее действие, помогают устранить боль, онемение, парестезии.
Для получения лучшего результата необходимо область, обработанную мазью, обеспечить сухим теплом или провести легкий массаж. Это позволяет улучшить всасываемость препарата, ускорить его действие и повысить эффективность
При использовании подобных лекарственных средств важно помнить, что они могут наноситься исключительно на неповрежденную кожу
В острый период течения болезни очень эффективна иглорефлексотерапия. Рекомендуется также в это время использование мягкого или полужесткого шейного воротника, особенно, в ночное время. Он позволяет увеличить пространство между позвонками, снизить давление на нервные корешки и многократно улучшить кровоснабжение воспаленного участка, способствуя восстановлению тканей.
На последующих этапах борьбы с шейной радикулопатией эффективны:
- магнитотерапия (проводится от 14 до 18 сеансов);
- постизометрическая релаксация;
- электрофорез с использованием лекарственных препаратов;
- продолжение сеансов иглорефлексотерапии;
- массаж шейно-воротниковой зоны (10-15 сеансов);
- лечебная гимнастика каждое утро (минимум 30 дней).
- В период лечения пациентам рекомендуется:
питаться дробно, то есть маленькими порциями и часто;
отдавать предпочтение кисломолочным продуктам, тушеным овощам, нежирным сортам мяса и рыбы, кашам;
исключить из рациона соленые, копченые и острые продукты, соусы, алкоголь, газированные напитки, сладости;
ограничить употребление свежих овощей.
Соблюдение этих несложных требований позволяет не только улучшить общее состояние пациента, но и помогает его пищеварительной системе бороться с негативными последствиями приема лекарственных препаратов: изжогой, болями в желудке, вздутием.
Оперативное вмешательство рекомендуется, если по прошествии 6-12 месяцев с момента начала консервативной терапии в состоянии пациента не наблюдается значимых позитивных изменений. Цель хирургического лечения – высвобождение защемленного нервного корешка.
Наиболее часто применяемые методы:
- Ламинэктомия. Подразумевает проведение открытой декомпрессии – удаление маленькой доли кости позвонка и при необходимости части межпозвоночного диска над нервным корешком.
- Дискэктомия. Иссечение части поврежденного межпозвонкового диска, давящего на нервный корешок. Также удаляются остеофиты, после чего формируется неподвижный позвоночный сегмент путем сращивания двух соседних позвонков.
Шейный радикулит – что это
Многие люди считают, что радикулит затрагивает только область поясницы. При этом раздражение корешка может возникнуть в любой области позвоночника, в том числе в шее. Болезнь сама по себе является достаточно распространённой, она затрагивает людей, которым исполнилось от 20 до 35 лет.
При этом патологии подвержены как мужчины, так и женщины. В первую очередь шейный радикулит проявляется сильными болевыми ощущениями в области шеи.
Если человек заметил у себя характерные признаки для данного заболевания, тогда ему стоит незамедлительно обратиться к медицинским специалистам. Только в этом случае удастся быстро улучшить своё самочувствие и не допустить развития серьёзных осложнений.
Характеристика
Шейный радикулит считается разновидностью радикулита, при которой поражаются корешки спинномозговых нервов, находящихся в области шеи.
Следовательно, у человека начинает воспалительный процесс, причём в нём может участвовать не один корешок, а срезу несколько. Стоит отметить, что шейный отдел является наиболее уязвимым из-за своей слабости.
При этом он считается достаточно подвижным, так как отвечает за наклоны и повороты головы.
Шейный радикулит может возникнуть преимущественно у молодых людей, которым ещё не исполнилось 40 лет. При этом болезнь по своей природе бывает первичной и вторичной. В первом случае к патологии приводит воспалительный процесс, протекающий в организме. Во второй ситуации болезнь возникает из-за изменений позвоночника, находящихся в хронической форме.
Некоторые люди не считают, что радикулит шейного отдела является опасным заболеванием. Они часто не понимают, к каким последствиям приводит данная патология. Прежде всего, организм становится более уязвимым к различным заболеваниям, поэтому у человека возникают новые недуги.
Также к осложнениям можно отнести паралич конечностей, а также повышение внутричерепного давления. Чтобы этого не допустить, человеку обязательно стоит выполнять профилактические меры, которые позволят значительно улучшить самочувствие.
Методы диагностики
При появлении шейного радикулита человеку потребуется обратиться к врачу, чтобы пройти диагностику. Это необходимо для того, чтобы можно было понять, с чем приходится иметь дело. В первую очередь специалист проведёт наружный осмотр, по итогам которого можно будет примерно понять, с чем именно приходится иметь дело.
Не помешает компьютерная томография и магнитно-резонансное обследование. Данные методы диагностики считаются крайне эффективными, и с их помощью удаётся точно понять, в каком состоянии находится организм человека.
Потребуется провести проверку чувствительности, а также рефлексологию силы в мышцах. Уже после результатов всех исследований врач сможет однозначно сказать, нужно ли лечение шейного радикулита. Если заболевание подтвердится, тогда терапию придётся проводить в домашнихусловиях. При этом потребуется следовать всем предписаниям врача, чтобы можно было улучшить своё самочувствие.
Терапия
При появлении болезненных ощущений в шее важно задаться вопросом, как лечить шейный радикулит. Безусловно, самостоятельно не стоит решать, как именно улучшить самочувствие
Только врач сможет однозначно сказать, что поможет человеку в конкретной ситуации.
Лечение шейного радикулита подразумевает использование комплексных мер. Человеку прописывают ряд медикаментов, которые устранят воспалительный процесс, а также ослабят боль.
Препараты также должны нормализовать обмен веществ и кровообращение в повреждённых участках. Например, нередко используются новокаиновые блокады при обострении. Также человеку назнчается аспирин и анальгин для притупления боли. Может потребоваться делать инъекции Мовалисом, Мукосатом, а также Диклофенаком.
Также человека часто направляют на массаж, который должен выполнять специалист. Подобные процедуры значительно улучшают состояние позвоночника, непосредственно шеи. Именно поэтому не стоит отказываться от сеансов массажа.
Так же читайте о шейном, грудном и поясничном остеохандрозе.
Народные средства тоже будут полезны для человека. Их преимущество в том, что они безвредны для здоровья, но при этом приносят пользу организму. Дополнительно стоит пересмотреть свой образ жизни, сбалансировать питание, больше двигаться и отказаться от вредных привычек. В этом случае будет значительно проще побороть шейный радикулит.
Кто и почему болеет шейным радикулитом
Согласно статистике – эта болезнь наиболее присуща пациентам в возрасте до сорока лет. С медицинской точки зрения выделяется две подгруппы заболевания:
- первичный – образуется после перенесенного организмом воспаления;
- вторичный – его причиной становятся глобальные изменения в позвоночнике, носящие хроническую форму.
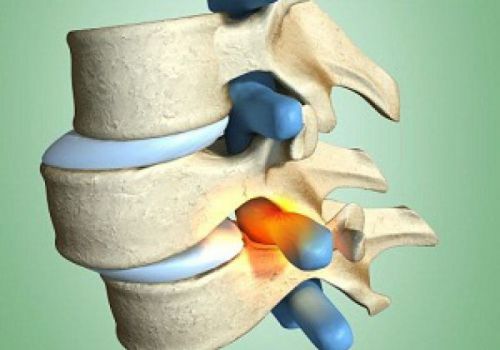
Любой тип радикулита – это активизированный воспалительный процесс, развивающиеся в корешке нерва, который из спинного мозга проходит по области шейных позвонков.
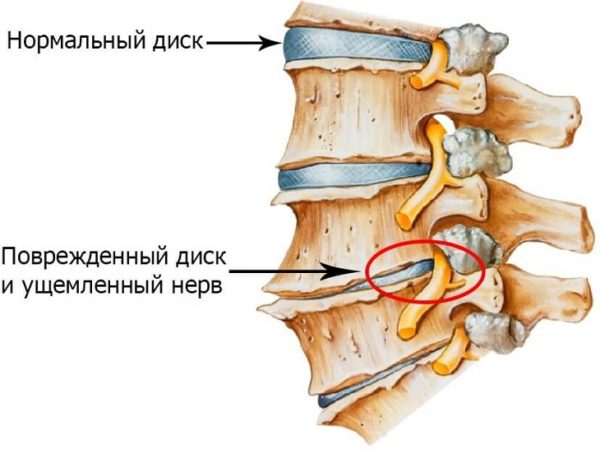
Сдавливание нерва позвонков
Таблица. Причины радикулита шеи.
| Причина | Характеристика |
| Переохлаждение | Частое, систематическое пребывание на холоде способно вызвать заболевание первого типа. |
| Спондилит | Хроническая болезнь, вызывающая воспаление позвоночного сегмента в шейной области, которая ведет к деформированию позвонков, поскольку истончает костную ткань и способствует образованию гнойных очагов и иных патологий. |
| Инфекции | Воспалительные процессы в шейном отделе, подразделяющиеся на специфические и неспецифические. |
| Защемление нервных окончаний | Происходит из-за наличия остеохондроза, нескольких (двух и более) грыж, ревматоидного артрита шейного отдела позвоночника или болезни Бехтерева. |
| Защемление нервных отростков | Эта аномалия может стать следствием генетических отклонений, таких как врожденный сколиоз или лордоз. |
| Воспаления мышц | Инфекционные процессы, влекущие за собой мышечные воспаления в области шеи, такие как миозит. |
| Травмирование | Вывихи, подвывихи, ушибы и другие травмы шейного отрезка. |
Следующие факторы, хотя и не являются прямыми причинами получения пациентом радикулита, оказывают серьезное усугубляющее влияние и способствуют его возникновению:
- деятельность, работа или хобби, связанная со статичной позой, которую человек занимает долгое время, и которая дает постоянное мышечное напряжение;
- частое пребывание на сквозняке;
- вынужденное длительное регулярное пребывание в холоде;
- избыточный вес;
- перманентное перенапряжение мышц шеи;
- нарушения осанки;
- иммунные и гормональные сбои;
- возраст после тридцати;
- частые простуды;
- наличие бактериальных заболеваний;
- болезненные состояния эндокринной системы.
В большинстве случаев шейный радикулит возникает из-за сопутствующего заболевания или какой-то патологии в шейном отделе позвоночника
Заболевание может вызвать неправильная походка, длительная работа за компьютером или вождение на большие расстояния

Радикулит может развиться даже у детей, часто болеющих простудными заболеваниями
Осложнения и профилактика
Если вовремя не начать лечение заболевания, оно может привести к опасным осложнениям. Среди них стоит выделить следующее:
- инфаркт или ишемия спинного мозга в районе шеи;
- увеличение внутричерепного давления;
- паралич или парез рук.
Для того чтобы не допустить развития патологии, нужно заниматься ее профилактикой. Она включает реализацию таких мероприятий:
- своевременное лечение воспалительных процессов;
- сон на ортопедическом матрасе;
- правильная организация режима работы и отдыха;
- рациональное и сбалансированное питание;
- умеренные физические нагрузки.
https://youtube.com/watch?v=PIXmYo7fdeA
Шейный радикулит – довольно серьезное заболевание, которое сопровождается интенсивными болями и может спровоцировать неприятные последствия для здоровья
Чтобы этого не случилось, очень важно вовремя обратиться к врачу, который подберет эффективное лечение
Симптомы
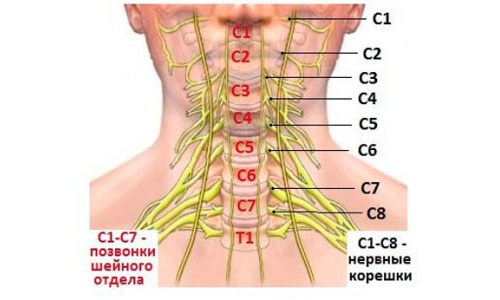
В шейном отделе есть 8 пар нервных корешков, которые обозначаются латинской буквой С от лат. Cervix – затылок, за которой следует цифра от 1 до 8. С1-С8 – это спинномозговые нервы шейного отдела. Из позвоночного канала они выходят через небольшие отверстия: это самые узкие участки, где в большинстве случаев и происходят защемления.
Симптоматика заболевания зависит от степени сдавления корешка, особенностей его расположения, размеров, а также межкорешковых связей. При повреждении нервов С1, находящихся в самом верху шеи, болит затылок, спазмируются подзатылочные мышцы, периодически может кружиться голова и тошнить. Из-за боли человек вынужден принимать так называемую анталгическую позу и держать голову наклоненной в сторону поражения.
Защемление нервов на уровне С2 сопровождается болями в задней части головы, причем обычно с одной стороны болит сильнее. Повороты и наклоны головы ограничены, чувствительность кожи в затылочной зоне снижена.
Если зажат нерв С3, болит большая часть затылка, заушная область и шея сбоку. Боль часто отдает (иррадиирует) в корень языка, глаза и лоб. В любом из этих мест возможно онемение и нарушение чувствительности. Из-за боли трудно наклонить и запрокинуть голову назад, иногда не получается даже разогнуть шею до конца.
Поврежденный корешок С4 причиняет боль в надплечьях и рядом с ключицами. Болевые ощущения могут распространяться по грудной клетке вниз до 4 ребра. На уровне С4 не исключена рефлекторная передача патологических сигналов на диафрагмальный нерв, что приведет к появлению икоты и спазмов гортани.
Корешковый синдром на уровне С5 вызовет боли, скованность движений и снижение чувствительности в одном или обоих плечах, слабость в дельтовидной мышце, снижение бицепс-рефлекса.
При поражении нервов С6 болевой синдром спускается от шеи по руке и иногда достигает большого пальца. Неметь может любая часть верхней конечности начиная от плеча и заканчивая первым пальцем. Мышцы бицепса, плеча и предплечья заметно слабеют, снижается рефлекс лучевого разгибателя запястья.
Нервные корешки С7 иннервируют надкостницу, поэтому их защемление вызывает боль в глубине тканей, распространяющуюся от шеи по всей руке вплоть до среднего пальца кисти. Слабость мышц отмечается в трицепсе, грудных мышцах и сгибателях-разгибателях запястья. Снижается рефлекс сухожилия трехглавой мышцы плеча.
С8 поражается очень редко. При защемлении нерва на этом уровне болит и немеет внутренняя поверхность предплечья, внешняя часть кисти, включая два последних пальца. Характерна гипотрофия мышц, расположенных вблизи запястья, слабость может ощущаться и в пальцах руки.
Методы диагностики
Диагноз шейной радикулопатии может быть установлен на основании жалоб пациента, физикального и неврологического осмотра врачом и результатов инструментального исследования состояния позвоночника и мягких тканей.
Рентгенография. Позволяет исключить такие причины боли, как опухоль или остеопороз позвоночника.
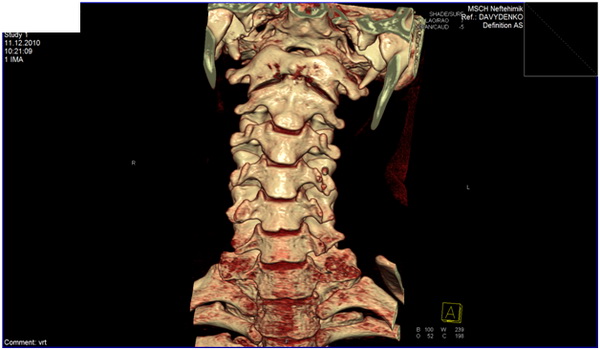
Компьютерная томография. Она позволяет послойно изучить ткани позвоночника, выявить локализацию повреждения, а также степень сдавливания нервного корешка.
Магнитно-резонансная томография. Наиболее информативный метод инструментальной диагностики. Однако использование магнитного поля ограничивает его применение для пациентов, имеющих имплантированные металлоконструкции, искусственные суставы и электронные устройства (кардиостимуляторы, кохлеарные имплантаты и т.п.).
Электромиография (ЭМГ). Диагностика данным методом происходит посредством стимуляции мышц в области шеи электрическим током. При защемлении нервного корешка не происходит сокращение мышцы, которую он иннервирует.
Пациенту также рекомендуется провести общий анализ крови. Он позволяет обнаружить воспалительный процесс в организме.
Вопросы пользователей (12)
Здравствуйте. Можно спросить, у меня больше года болит голова, потом появились головокружения, не уверена но по моему теряла сознания, на не которое время. Ренее стояла Веге то сосудистая дистония…
Здравствуйте! Вопрос: у меня брат работал в МВД и получил сильную травму (перелом шеи) вне службы, находился на больничном листе 8 месяцев. Отправили на военную пенсию. Почему не поставили на…
Здравствуйте!Подскажите, пожалуйста, беспокоят головокружения(почти постоянные),обморочные состояния,мерцание и туман в глазах, боли в шеи( напряженность и хруст)по ренген снимкам…
Здравствуйте! Подскажите пожалуйста хорошего невролога в Пензенской области. К какому хожу на «лечение». вообщем мне становится всё хуже и хуже. Сначала было онемение и отек левой половины лица…
Добрый вечер! Не подскажите хорошего нейрохирурга и невролога.Живу в Атырау проблемы в шейном отделе грыжа с5с6 3,2 мм.Можно в городе Астрахань.
Я мучаюсь болями спины, шеи много лет, хожу в свою поликлинику уже более 3 лет ,к неврологам записаться сложно,если попадаю-слышу один и тот же ответ-» что вы хотите возраст»,мне 57. Уже не сплю…
Добрый день! Расшифруйте пожалуйста МРТ шейного отдела позвоночника Физиологическая ось шейного отдела повоночника-выпрялен лордоз. Высота и форма тел шейных позвонков не изменена, структура их…
Здравствуйте,такая ситуация: вот уже на протяжении трех месяцев ощущаю сильную боль в области грудного и шейного отдела позвоночника, диагноз врачей таков «М 50.1» и «Шейно плечевой синдром слева…
к кому можно обратиться в уфе по поводу онемения рук,очень сильные боли ночью. жжение в пальцах?
Добрый день .все началось в сентябре сильно закружилась голова с рвотой головная боль и кинуло в жар -подумала что отравилась. в октябре головокружения приняли регулярный характер при малейшем…
Здравствуйте.Могу я получить информацию по поводу позвоночника?У меня протрузии дисков 2 стадии,до 10мм.поясничного отдела l5-S1.У меня есть снимки КТ и МРТ,могу прислать.Возможна переписка с вами…
Методы лечения
В большинстве случаев болезнь не требует консервативного и хирургического лечения. Симптомы заболевания, такие как болевые ощущения и онемение, спустя определенное время могут пройти самостоятельно. Если же проявления патологии сохраняются, назначается консервативное лечение.
Медикаментозная терапия
Лечение лекарственными препаратами должно решать следующие задачи:
- купирование болевого синдрома;
- нормализация обменных процессов;
- купирование воспаления;
- восстановление поврежденных нервных волокон;
- расслабление мышечной ткани, которая закрепощает позвоночник.
Для того чтобы справиться с симптомами шейной радикулопатии, применяют такие категории лекарственных препаратов:
- Нестероидные противовоспалительные лекарства – Индометацин, Ибупрофен. Они помогают купировать болевые ощущения в плече и руке, снизить отечность и воспаление в районе пораженного нервного окончания.
- Пероральные стероидные средства. Эти препараты используют при интенсивном болевом синдроме. Также их могут назначить при непереносимости нестероидных средств. Гормоны помогают справиться с болью, которая сопровождает шейный радикулит.
- Наркотические анальгетики – Трамал, Морфин. Их используют при очень сильном болевом синдроме. Обычно такие препараты назначают коротким курсом, чтобы не спровоцировать привыкание.
- Спинальные инъекции. При интенсивном болевом синдроме уколы гормональных препаратов проводят непосредственно в область шейного отдела.
Физиотерапевтическое лечение
Во время обострения шейного радикулита высокой эффективностью отличается иглорефлексотерапия. В этот период врач может также порекомендовать использовать мягкий или полужесткий воротник для шеи. Особенно полезен он в ночное время.Благодаря применению данного приспособления удается увеличить расстояние между позвонками, уменьшить давление на нервные волокна и нормализовать кровообращение в шейном отделе, что поможет восстановить ткани.По мере стихания воспалительного процесса могут использоваться такие физиотерапевтические методики:
- постизометрическая релаксация;
- магнитотерапия – обычно требуется 14-18 сеансов;
- лечебная гимнастика – рекомендуется выполнять упражнения в течение 1 месяца;
- массаж пораженной области – нужно провести 10-15 сеансов;
- электрофорез с применением лекарственных средств.
Диета
Успешное лечение невозможно без соблюдения правил приема пищи:
- есть нужно дробно – часто и небольшими порциями;
- включить в рацион тушеные овощи, постное мясо и рыбу, каши, кисломолочные продукты;
- отказаться от солений, острых блюд, копченостей, алкогольных напитков, сладостей;
- уменьшить объем свежих овощей в рационе.
Благодаря соблюдению этих простых правил можно нормализовать общее состояние организма и помочь справиться органам пищеварения с отрицательными последствиями применения медикаментозных средств – метеоризмом, изжогой, болевыми ощущениями в животе.
Хирургическое лечение
В запущенных случаях шейный радикулит лечат путем проведения хирургического вмешательства. Целью выполнения операции является высвобождение защемленного нерва. Чаще всего применяют такие виды хирургического лечения:
- Ламинэктомия – заключается в выполнении открытой декомпрессии. В этом случае удаляют небольшой участок кости позвоночника. Если возникает необходимость, избавляются и от определенной части межпозвоночного диска, расположенного над нервом.
- Дискэктомия – подразумевает иссечение участка межпозвоночного диска, который давит на нерв. Кроме того, осуществляется удаление остеофитов, после чего образуют неподвижный участок позвоночника за счет соединения соседних позвонков.
Профилактические мероприятия
Предотвратить развитие заболевания куда проще, чем лечить его. Поэтому специалисты рекомендуют в качестве профилактики шейного радикулита, взять на вооружение следующие рекомендации:
Сформировать для себя режим труда и отдыха, с учетом профессиональной деятельности. Периодически проводить в области шеи самомассаж, для устранения усталости, вызванной длительным пребыванием в одной позе. Особенно это актуально для офисных работников. Правильно организовать рабочее место, чтобы наклон головы был правильным и не создавал дополнительное напряжение в области шеи
Крайне важно подобрать по высоте стол и стул. Скорректировать рацион, чтобы исключить переедание и появление ожирения
Нормальная масса тела важна для нормального распределения нагрузки на позвоночник. Исключить переохлаждение организма, одеваться по погоде в зимний период времени. При работе на морозе принять все меры для поддержания нормальной температуры тела. Выбрать ортопедический матрас и подушки для сна, отказаться от ночного отдыха на диванах или в других местах, где невозможно обеспечить достаточный уровень жесткости.
Вертебрологи рекомендуют поддерживать здоровье спины при помощи дозированной физической активности. Для этого полезно заняться плаванием, йогой, или другим видом спорта, улучшающим состояние в целом, и укрепляющим все группы мышц в организме.
Симптоматика
Радикулопатия может долгое время протекать бессимптомно. Первые клинические признаки возникают внезапно после резких движений или физического перенапряжения. Для патологии характерная триада симптомов — боль, моторная дисфункция и сенсорные расстройства в пораженном сегменте.
Боль — основное проявление синдрома. Она имеет различный характер, локализацию, степень выраженности и концентрируется вдоль ущемленного нерва. Обычно боль острая, стреляющая или тянущая, жгучая или пекучая. Ее отличительными признаками являются:
- Центральное распространение – от позвоночного столба к конечностям,
- Иррадиация в соседние области: при поражении поясницы – в ногу, ягодицу, заднюю поверхность бедра, груди — в спину, желудок и сердце, шеи — в зубы, ключицу, руку,
- Усиление боли при любом движении,
- Щадящее положение больного, облегчающее общее состояние.
Пациенты с трудом сгибают и разгибают конечности, хромают при ходьбе. Перекос туловища или кривошея приводят к искривлению позвоночника.
Болевой синдром сопровождается другими признаками:
-
Мышечно-тоническое напряжение мышц пораженного отдела, сменяющееся их слабостью, усыханием, атрофией, парезом, вялым параличом,
- Нарушение чувствительности в ущемленных нервных корешках — онемение, жжение, покалывание, «ползание мурашек», локальное чувство холода или жара, гипестезия,
- Ослабление или усиление рефлексов — чаще гипорефлексия,
- Изменение двигательной активности — трудности при сгибании колена, отведении большого пальца, вращении стопой, фасцикулярные мышечные подергивания,
- Изменение оттенка кожи — бледность, синюшность,
- Отечность пораженной области со сглаживанием складок,
- Повышенная потливость по ночам,
- Трофические нарушения – истончение, повышенная ранимость и плохая заживляемость кожи.
Одновременное поражение сразу нескольких нервных корешков проявляется смешанной симптоматикой и очень интенсивной болью, которая выбивает человека из нормального ритма жизни и требует немедленной медицинской помощи.
Симптоматика патологии зависит от локализации очага поражения. При защемлении корешков в шейном сегменте позвоночника преобладают следующие признаки:
- Боль в шее, затылке, темени, плече, лице,
- Ограничение подвижности головы,
- Наклон головы в сторону поражения,
- Цефалгия,
- Головокружение с тошнотой,
- Слабость в руках,
- Онемение кожи на голове, шее, плечах и верхней части груди,
- Подергивание мышц плечевого пояса и верхних конечностей,
- Резкая болезненность при пальпации напряженных подзатылочных мышц,
- Гипотрофия мышц и гипорефлексия.
При отсутствии адекватного лечения шейный корешковый синдром приводит к церебральной дисфункции. Это связано с близким расположением шейного отдела и сосудов, кровоснабжающих головной мозг.
Видео: типичные проявления корешкового синдрома
Поражение нервных волокон в грудном отделе проявляется:
- Острой болью между лопаток, напоминающей инфарктную,
- Разлитой болезненностью по всей грудной клетке,
- Поверхностным дыханием,
- Невозможностью свободно наклониться и повернуться,
- Ползанием «мурашек» по коже груди,
- Дисфагией,
- Нарушением перистальтики пищевода,
- Болезненностью в молочной железе,
- Диспепсическими явлениями,
- Признаками острого живота при поражении нижних грудных корешков.
Грудной корешковый синдром необходимо дифференцировать с острой коронарной недостаточностью, язвой желудка, перитонитом, холециститом, пневмонией. Для этого следует обратиться к врачу.
Корешковый синдром поясничного отдела проявляется следующими симптомами:
- Острой, стреляющей болью кратковременного и приступообразного характера, отдающей в ягодицу, ногу, промежность,
- Ограничением подвижности ног,
- Слабость при сгибании бедра,
- Онемением кожи ягодиц, бедер, ног,
- Гипотрофией мышц в зоне поражения,
- Снижением коленного и ахиллова рефлексов,
- Судорогами в мышцах ног.
Если больные игнорируют недуг и не лечатся, развивается дисфункция внутренних органов: парез кишечника, энурез, недержание кала, половое бессилие.
Меры профилактики
Для профилактики радикулопатии шейного отдела необходимо:
- своевременно лечить воспалительные процессы в организме;
- рационально питаться;
- соблюдать режим работы и отдыха;

- правильно подобрать матрас и подушку: матрас должен быть средне жестким, а подушка позволяла бы создать такую поддержку шее, чтобы тело и голова во время сна находились на одной оси;
- одеваться по погоде, утеплять шею шерстяным шарфом;
- соблюдать правильную позу при работе, каждый час выполнять упражнения для мышц верхнего плечевого пояса и шеи;
- заниматься спортом, особенно показаны плавание и вис на турнике, которые позволяют разгрузить позвоночник;
- периодически проходить сеансы лечебного массажа, так как он нормализует мышечный тонус и улучшает кровоснабжение органов.
Важно помнить, что лечение шейной радикулопатии необходимо начинать сразу после появления первой симптоматики и диагностирования. Если же пациент с радикулопатией шейного отдела позвоночника продолжительное время не получает адекватного лечения, длительное сдавливание или воспаление нервного корешка может привести к тому, что неврологические дефекты станут постоянными, а ослабление мышц перерастет в паралич – полную утрату способности движения
Если же пациент с радикулопатией шейного отдела позвоночника продолжительное время не получает адекватного лечения, длительное сдавливание или воспаление нервного корешка может привести к тому, что неврологические дефекты станут постоянными, а ослабление мышц перерастет в паралич – полную утрату способности движения.
Боль в шее — весьма распространенная жалоба, отмечается примерно 20-40% взрослых лиц. Одна из основных причин этого симптома — шейный радикулит, или шейная (цервикальная) радикулопатия.
Шейная радикулопатия- это совокупность симптомов, включающих нейрогенные боли в шее и плечевом поясе, головные боли, а также иррадиирующие боли в верхних конечностях из-за компрессии нервных структур в шейном отделе позвоночника. Боль в шее, служащая поводом для обращения к врачу, периодически возникает у 10-12% пожилых лиц, а примерно у 5% в популяции наблюдается более или менее длительная утрата трудоспособности. Пик заболеваемости приходится на возраст 50-55 лет.
Наиболее часто встречается вертеброгенная шейная радикулопатия, вызванная изменениями в позвоночнике и околопозвоночных тканях. Иногда причинами шейной радикулопатии могут быть опоясывающий герпес, сахарный диабет, опухоли, васкулиты, саркоидоз, но обычно эти заболевания сопровождаются и другими характерными симптомами, которые позволяют исключить их при тщательном общем и неврологическом осмотре, с помощью дополнительных исследований.
В дальнейшем мы будем рассматривать вертеброгенную шейную радикулопатию.