Атеросклероз: симптомы и первые признаки болезни
Содержание:
Симптомы нарушения
Симптомы заболевания проявляются не сразу, поскольку для развития хронического процесса требуются долгие годы (до 40 лет). Клиническая картина развивается, когда атеросклеротическая бляшка достигает больших размеров и затрудняет приток крови к мозгу.
Атеросклероз имеет несколько стадий развития. На начальном этапе пациенты чувствуют повышенную усталость и легкое головокружение, но зачастую не придают этому значения, поскольку после отдыха симптоматика отсутствует.
Атеросклеротические бляшки в сосудах мозга приводят к функциональным нарушениям (дисциркуляторная энцефалопатия) и ухудшению общего самочувствия.
- Разлитая головная боль, разной интенсивности;
- Усиление головокружений, шум в ушах;
- Нарушение сна;
- Сонливость на протяжении всего дня;
- Заторможенность мыслительных процессов;
- Изменение речи;
- Снижение зрения;
- Обмороки.
Прогрессирование заболевания приводит к критическому снижению всех психических процессов, присоединяется тремор конечностей и «шаткая» походка. Прием пищи у пациента вызывает дискомфорт – затрудненное глотание.
Частичная или полная закупорка мозгового сосуда атеросклеротической бляшкой приводит к развитию неотложного состояния – инсульт (или микроинсульт).
Симптомы нарастают стремительно, сознание спутано или отсутствует. Главными признаками инсульта являются парезы лицевых мышц (мимика сохраняется только на правой или левой части лица) и резкое снижение зрения (вплоть до полной потери).
Какой врач лечит атеросклероз сосудов?
При подозрении на атеросклероз, необходим осмотр врача-специалиста:
- Ангионевролога — при атеросклерозе сосудов головного мозга;
- Кардиолога — при атеросклерозе сосудов сердца;
- Сосудистого хирурга — при признаках заболеваний артерий рук или ног, шеи, грудной клетки и брюшной полости.
Показаться специалисту (сосудистому хирургу) необходимо в случае, если у вас имеется один или несколько факторов риска атеросклероза, а также присутствуют жалобы, характерные для заболеваний артерий
Особенно важно обратиться за квалифицированной помощью при начальных проявлениях болезни, когда возможно предотвратить развитие тяжёлых осложнений атеросклероза
Перед тем, как назначить инструментальные методы диагностики врач должен оценить жалобы пациента. Собрать информацию о перенесённых заболеваниях и проведённом в прошлом лечении. Объективный осмотр даёт детальную информацию о тяжести и распространённости заболевания.
В ряде случаев диагноз атеросклероза может быть исключён на этапе первичного осмотра. В случае выявления атеросклероза сосудов той или иной локализации, врач может назначить дополнительное обследование.
Лабораторно-инструментальные исследования, которые могут быть использованы для диагностики атеросклероза:
- ультразвуковое дуплексное сканирование сосудов,
- рентгеноконтрастная ангиография,
- компьютерная томография,
- магнитно-резонансная томография,
- ЭКГ,
- тредмил-тест,
- липидограмма и др.
Причины
Существует множество теорий развития атеросклероза. Каждая из них может выступать как самостоятельная причина, так и в комбинации с другими теориями развития болезни.
- Липопротеиновая инфильтрация. Теория предполагает, что на внутренней стенке сосуда накапливается холестерин как первичное заболевание, не обусловленное основными недугами.
- Нарушение функции внутреннего слоя стенки артерии. Атеросклероз развивается из-за нарушения строения и функции сосуда.
- Аутоиммунная. Нарушается работа иммунной системы. Защитная система организма воспринимает собственные белки сосуда как вражеские агенты, которые необходимо уничтожить. Иммунитет направляет в область артерий мозга макрофаги и лейкоциты, из-за чего там развивается воспаление и накопление холестериновых бляшек.
- Вирусная. Стенка сосуда повреждается вирусной атакой, например, вирусом герпеса или цитомегаловирусом.
- Перекисная. В основе теории лежит предположение, что в организме нарушается антиоксидантная система, препятствующая окислению клеток эндотелия, из-а чего тот повреждается.
- Генетическая. Атеросклероз обусловлен генетической предрасположенностью или врожденным дефектом стенки сосуда.
- Гормональная. Теория предполагает, что атеросклероз, нарушение обмена холестерина и наслаивание атероматозных бляшек происходит вследствие нарушения работы половых и гипофизарных гормонов, из-за чего повышается синтез предшественников холестерина.
Церебральный атеросклероз сосудов головного развивается из-за совокупности факторов, которые косвенно и опосредованно влияют на белковый и липидный метаболизм:
- курение;
- малоподвижный образ жизни;
- питание фастфудами, сладким, включение в рацион услащенных газированных напитков;
- повышение артериального давления, гипертоническая болезнь;
- избыточная масса тела и сахарный диабет;
- наследственные факторы;
- снижение работы щитовидной железы.
Наиболее опасным и подтвержденным фактором развития атеросклероза является курение. Так, Европейская ассоциация по руководству предотвращения сердечно-сосудистых заболеваний приводит следующие цифры:
Курящие мужчины в возрасте 40 лет при систолическом артериальном давлении 120 мм рт.ст. (САД) имеют риск атеросклероза 1%, при САД 180 мм рт.ст. – 4%. Чем больше возраст и САД, тем больше вероятность развития атеросклероза. Так, при САД 180 мм рт.ст. у мужчин 60 лет вероятность церебрального атеросклероза составляет 33%, у курящих мужчин 65 лет при САД 180 мм рт.ст. риск атеросклероза уже 47%.
В сравнении с некурящими, каждый показатель на каждом этапе ниже в 2.5 раза. Например, у некурящих мужчин в возрасте 65 лет при САД 180 мм рт.ст. вероятность развития атеросклероза – 22%.
Атеросклеротические бляшки в сосудах головного мозга как сформированное заболевание развивается в течение 4 этапов патоморфологического изменения сосудов и бляшек:
- Долипидная стадия. Нарушается проницаемость оболочки сосудов головного мозга. В просвете артерии появляются первые признаки – липидные пятна. Они не вырастают в просвет и не препятствуют току крови, однако создают платформу для дальнейшего скопления в этом месте липопротеинов низкой и очень низкой плотности.
- Вторая стадия – липоидоз. На липидных пятнах скапливаются жиры, которые формируют слегка выступающие в просвет липидные полоски.
- Липосклероз. Липидные полоски склерозируются: жир на сосудах обрастает соединительной тканью. В просвете артерии постепенно формируются устойчивые бляшки, частично препятствующие мозговому кровотоку.
- Атероматоз. В полости и на поверхности бляшки образуется кровоточащая язвочка. В область внутрисосудистого кровотечения отправляются тромбы для остановки крови. Они осаждают атеросклеротическую бляшку и могут вовсе остановить кровоток в артерии.
- Атерокальциноз. В атероматозной бляшке, обросшей соединительной тканью, откладываются соли кальция. Бляшка становится похожей на камень. В этом месте сосуд грубо деформируется и становится ломким. На этой стадии повышается риск развития инсульта, инфаркта миокарда, аневризмы аорты, внутримозгового кровоизлияния.
По степени перекрытия просвета разделяют два вида:
- Стенозирующий атеросклероз. Перекрывается большая часть просвета артерии.
- Нестенозирующий атеросклероз. Сосуд перекрывается менее, чем на 50%.
Причины
Основная причина заболевания атеросклерозом традиционно связана с высоким уровнем холестерина
На сегодняшний день врачи рассматривают и другие причины, которые могут повлечь развитие атеросклероза, поскольку заболевание приобретает все более угрожающие масштабы и крайне важно правильно определить причину тех патологических изменений в организме, которые кладут начало формированию атеросклеротического отложения
Липидная теория
Кровь в организме человека является одной из наиболее сложных по составу структур. Здесь циркулируют сотни различных веществ, которые представлены в организме и, попадая в кровь, переносятся по всему организму к клеткам и тканям. В значительном объеме кровь содержит и липидные включения. Именно холестериновые жировые отложения преимущественно встречаются в составе атеросклеротической бляшки на стенке сосуда.
Холестерин является представителем липидов. Это вещество крайне необходимо организму для построения клеточной мембраны, поэтому без холестерина организм функционировать не может. При необходимости холестерин перерабатывается в другие вещества, которые необходимы организму. В частности, из холестерина получаются гормоны: прогестин, эстрогены, андрогены, кортикостероиды.
Причиной появления нароста считалось нарушение липидного обмена в организме, а именно: избыточное появление холестерина в организме. В 20-х прошлого века теория претерпела изменения – виноватым стал не общий холестерин, а только тот, который находился в крови. При этом далеко не у всех пациентов при высоком уровне холестерина развивался атеросклероз.
Это наблюдение через десять лет привело к новому открытию – было установлено, что к происхождению нароста имеет причастие и молекула, переносящая холестерин. В комплексе эти соединения были названы липопротеинами, из которых выделили полезные и вредные липопротеины.
Именно низкоплотные липопротеины становятся причиной появления холестериновых отложений на внутренней стороне сосудов. Гиперэхогенная бляшка отлично визуализируется при помощи аппаратных методов диагностики. На сегодняшний день именно эта теория считается основной в возникновении атеросклеротических бляшек.
Паразитарная теория
На сегодняшний день активно рассматриваются и другие теории, среди которых выделяется паразитарная. Как известно, в крови циркулируют не только различные вещества, проникают туда и патогенные микроорганизмы.
Врачи считают, что именно поражение стенок сосуда микробами способствует началу отложения холестерина на интиме. Были проведены исследования на животных с преднамеренным заражением их цитомегаловирусом и определено. Что уровень липидов не повлиял на развитие атеросклероза у животного.
Настоящая революция в медицине произошла в тот момент, когда врачи обнаружили связь атеросклероза с хламидиями. Исследования ученых в университете Соединенных Штатов убедительно доказывали, что образование нароста связано именно с наличием хламидии в организме человека. У более чем у 80 процентов больных атеросклерозом в организме были обнаружены хламидии. Работы ученых были положены в основу паразитарной теории появления атеросклероза.
Иные теории
Советуем прочитать:Как предотвратить атеросклероз
Изучение проблемы происхождения атеросклеротических отложений на этом не прекратилось. Сегодня продолжают появляться теории, изучающие, что такое приводит к появлению нароста на стенках сосудов и как избежать возникновения бляшек.
Интересны положения нервно-метаболической теории, согласно которой появление бляшки является результатом одновременного нарушения иннервации и метаболических процессов в стенке кровеносного сосуда. Считается, что провоцирует такие изменения стресс, из-за чего возникла новая теория – эмоционально-стрессовая. Согласно ее положению атеросклероз развивается у пациентов с повышенным уровнем тревожности и депрессией.
Указанные теории частично объединяет простациклиновая гипотеза происхождения холестериновых отложений. Считается, что появление новообразования провоцирует нарушение синтезирования простагландина, который участвует в расширении стенок сосудов и снижает проницаемость сосудов.
Согласно тромбогенной теории атеросклеротическая бляшка формируется из-за нарушения свертываемости крови, когда при малейшем повреждении внутренней стенки сосуда на месте патологии начинают скапливаться тромбоциты крови, прилипающие к интиме. И также существует и теория старения сосудов. Согласно которой атеросклероз появляется при качественном изменении интимы.
Какие признаки могут указывать на появление бляшек?
Симптомы формирования атеросклеротических изменений в сосудах могут долгое время не проявляться, потому что уменьшение просвета вследствие нароста – это достаточно медленный и продолжительный процесс.
Признаки поражения могут быть разными, что зависит от локализации проблемных участков, от размеров отложений и прочих факторов.
Наросты могут длительное время не разрушаться и оставаться на одном месте, постепенно увеличиваясь лишь до определенных размеров. В таком случае признаков поражения сосудов может и не быть.
Если же бляшка неустанно растет, понижая степень кровотока в органах и тканях, то могут наблюдаться такой признак заболевания, как болезненность (в особенности после физической нагрузки, при ускорении кровообращения).
Абсолютно вся симптоматика при поражении атеросклерозом состоит из признаков расстройства кровообращения и питания определенных органов и систем организма.
Далее рассмотрим вероятную клиническую картину атеросклеротического поражения, в зависимости от локализации нарушения сосудистого просвета.
Атеросклеротические бляшки сонной артерии зачастую протекают бессимптомно, что, само собой, может вызвать ряд осложнений. Но, внимательнее прислушавшись к своему организму, можно заметить некоторые признаки атеросклероза.
Например, периодически могут возникать ишемические приступы, которые проявляются:
- резкой общей слабостью;
- оцепенением;
- ощущением «ползания мурашек» в одной верхней или нижней конечности, либо в левой или правой половине тела;
- спутанностью речи;
- онемением одной конечности;
- ухудшением зрения в одном глазу.
Перечисленные признаки уже считаются серьезной причиной для обращения к врачу.
Атеросклеротические бляшки в аорте могут давать различные симптомы в зависимости от того, в каком из аортальных отделов они располагаются – в грудном или в брюшном.
При грудной локализации могут наблюдаться сильные болезненные ощущения, которые продолжаются по нескольку часов или дней. Боль появляется за грудиной, либо в области сердца, иногда отдает в одну из конечностей, плечевую область, шею, лопатку. Такую боль, в отличие от сердечной, невозможно устранить приемом нитроглицерина. Со временем может появиться одышка, сердечная недостаточность, повышение верхних показателей кровяного давления. Развиваются признаки ишемии головного мозга:
- нарушения сознания;
- побледнение лица;
- боли в голове;
- ухудшение памяти;
- повышенная утомляемость;
- мышечные судороги при движениях головой.
При поражении брюшного отдела аорты появляются расстройства со стороны органов брюшной полости:
- беспричинные боли в области пупка (могут сопровождаться метеоризмом и затрудненной дефекацией);
- потеря аппетита и, соответственно, веса;
- импотенция, бесплодие;
- перемежающаяся хромота;
- онемение нижних конечностей, ощущение холода в стопах;
- возникновение язвочек, отеков и покраснений на ногах.
Атеросклеротические бляшки в сосудах нижних конечностей первое время также не дают выраженных симптомов. Лишь при расстройствах кровообращения могут появляться боли во время ходьбы, хромота, что объясняется дефицитом кислорода и питательных веществ в мышцах. Впоследствии развиваются и трофические нарушения:
- выпадение волос на ногах;
- побледнение кожных покровов;
- проблемы с ногтями;
- мышечная атрофия;
- трофические язвы.
На более поздних этапах дополнительным признаком поражения сосудов ног является исчезновение пульсации в местах близкого расположения артерий (на бедрах, под коленом, сзади внутренней части лодыжки).
Атеросклеротические бляшки в голове (поражение сосудов головного мозга) проявляются, в первую очередь, психическими отклонениями.
При этом выделяют три этапа развития патологии:
Лечение коронарного атеросклероза
Диагностика болезни
При обращении в больницу врач начинает собирать данные о факторах, способствующих развитию заболевания: образ жизни, рацион, вредные привычки, наличие схожего заболевания у близких родственников. Необходимо установить, когда начались сердечные боли и как часто они проявляются, продолжительность, характер, сопровождается ли боль в сердце слабостью или нарушением сердечного ритма. Обязательно также установить наличие хронических болезней, имеется ли повышение артериального давления и принимает ли пациент лекарственные препараты.
После опроса переходят к физическому осмотру на выявление шумов в сердце, определения веса и АД. Назначают анализ на проверку уровня холестерина в крови.
Аппаратная диагностика атеросклероза коронарных сосудов включает несколько методов. Коронография предусматривает проведение рентгеноконтрастного обследования, которое позволит установить точное место сужения просвета артерий. При проведении мультиспиральной компьютерной томографии в вену вводится контрастное вещество для установления хронического нарушения стенок сосудов. Для обнаружения липидных новообразований используют сцинтиграфию.
УЗИ применяют для измерения патологий в толщине стенок сосудов и выявления участков с нарушенной сократимостью, а также чтобы оценить скорость движения крови при разном давлении. При использовании эхокардиографии устанавливают общий уровень пораженности сосудов и движение крови внутри сердца.
Методы лечения
После постановки диагноза врач определяет метод лечения атеросклероза коронарных артерий. Назначение лекарственной терапии или операционного вмешательства возможно только в комплексе с переменой образа жизни и диетой.
Традиционная терапия
Выбор лекарственных препаратов зависит от стадии атеросклероза коронарных сосудов и наличия сторонних хронических заболеваний. Обычно назначают группу препаратов, состоящую из:
- Статинов для понижения уровня холестерина в крови и липопротеинов пониженной плотности;
- Секвестрантов желчных кислот (они нужны для понижения уровня липопротеидов в крови);
- Фенофибратов (препарат назначается только при очень низком показателе липопротеидов);
- Никотиновой кислоты, которая активирует обменные процессы, уменьшает болевые ощущения и предотвращает дальнейшее накопление холестерина на стенках артерий.
Приоритетная проблема пациента при атеросклероза — это разрыв аорты из-за снижения толщины стенок. Чтобы избежать внутреннего кровоизлияния, обязательно прописывают витамины и лекарства, разжижающие кровь.
Комплекс из витамина В4 и серосодержащей альфа-аминокислоты помогает восстановить работу пораженных органов, снижает периодичность стенокардических приступов и замедляет развитие болезни.
Йодсодержащие препараты назначаются для улучшения состояния иммунной системы. А при гипертонии, сахарном диабете, хронических заболевания печени и сердца назначаются сопутствующие лекарства.
Оперативное лечение
Хирургическое вмешательство применяют только на запущенных стадиях болезни, когда лекарственная терапия не будет иметь эффекта. Основные показания к проведению операции:
- Закупорка просвета кровеносного сосуда более, чем на 70%;
- Наличие нестабильной стенокардии;
- Инфаркт миокарда.
Транслюминальная коронарная ангиопластика — один из видов оперативного лечения, заключается в установлении баллона в артерию. Внутрь баллона подается воздух, который аккуратно расширяет стенки сосудов и восстанавливает нормальное движение крови. Часто проводят и аорто-коронартоное шунтирование. Суть метода — вживление искусственного сосуда, который идет в обход пораженного атеосклеротической бляшкой участка. Коронарное стентирование — это введение в пораженный участок сосуда стента с жестким каркасом.
Профилактика
Способами предотвратить появление бляшек являются:
Активность. В молодом возрасте полезно заниматься спортом, выполнять утреннюю зарядку, много двигаться. Пожилым людям можно ограничиться ежедневными пешими прогулками.
Здоровое питание. В рационе должно быть много витаминов и полезных веществ.
Полноценный отдых. Человеку нужно не менее 8 часов сна в сутки. Также полезно делать перерывы в период умственной и физической активности.
Уменьшение стрессов. Преобладание негативных эмоций приводит к ухудшению состояния сосудов.
Контроль показателей. Следить за уровнем давления и периодически сдавать кровь на холестерин.
Регулярные обследования. 1-2 раза в год посещать врача
Также нужно уделить внимание своевременному очищению сосудов
Возникновение симптомов атеросклероза сосудов мозга является поводом срочно обратиться к врачу, чтобы избежать развития серьёзных осложнений. Может потребоваться смена жизненного уклада и очищение сосудов. Но лучше начать коррекцию образа жизни заранее, в качестве меры предотвращения патологии.
Причины заболевания
Атеросклероз коронарных сосудов развивается по причине нарушения липидного обмена. Именно это состояние провоцирует повышение уровня холестерина в крови, из-за чего и образуются холестериновые бляшки на стенках сосудов. Постепенно разрастаясь, они перекрывают просвет, и это препятствует нормальному движению крови.
Данный процесс длительный и может развиваться на протяжении десятков лет, тогда как человек и не подозревает, что в сосудах происходят необратимые патологические изменения. Специалисты выделяют множество факторов, предрасполагающих к развитию атеросклероза, среди них:
- злоупотребление продуктами повышенной жирности;
- отсутствие физической активности;
- генетическая предрасположенность;
- слабость сосудов;
- повышенное артериальное давление;
- принадлежность к мужскому полу;
- возраст старше 45 лет;
- ожирение;
- многолетнее курение;
- сахарный диабет.
Кроме того, гормональные изменения способствуют увеличению уровня холестерина в крови. Поэтому период менопаузы у женщин является своеобразным периодом риска для развития атеросклероза. Психоэмоциональные стрессы также нарушают липидный обмен. Под воздействием вышеуказанных факторов в первую очередь повреждается внутренняя стенка артерии.
В места образования дефектов легко проникают липопротеины низкой плотности, или, как иначе их называют, «плохой холестерин». Так образуется липидное пятно. В результате различных химических реакций, происходящих на данном участке, начинается воспалительный процесс. Все это благоприятствует накоплению холестерина и соединительной ткани, постепенному образованию атеросклеротической бляшки.
Подобный патологический процесс влечет следующие изменения сосудистой стенки:
- нарушение питания артерии;
- разрастание соединительной ткани;
- отложение на стенках сосудов солей кальция;
- снижение эластичности сосудов;
- деформация и уплотнение;
- сужение просвета;
- нарушение кровоснабжения органов.
Диета — первый этап чистки сосудов
Очищение сосуда от холестериновых бляшек невозможно без урегулирования рациона питания
При нарушениях липидного обмена крайне важно ограничить попадание в организм экзогенного холестерина. Диета при холестериновых бляшках помогает больному остановить процесс развития атеросклероза
Пациенты часто задают вопрос, какие продукты чистят сосуды от холестериновых бляшек и снижают риск образования тромбов. У опытных специалистов есть список продуктов разрешенных в употребление.
- Среди мясных продуктов необходимо отдавать предпочтения диетическим видам: кролик, отварная куриная грудка, индюшатина.
- Речная и морская рыба: форель, лосось, треска, тунец. Рыбу желательно готовить на пару и с овощами.
- Молочные продукты разрешены, но с минимальным процентом жирности: творог, кефир, простокваша.
- Фрукты и соки собственного приготовления.
Соблюдение диеты под динамическим УЗИ наблюдением показывает остановку роста холестериновых бляшек в сосудах шеи после первой недели. Диетическое питание при атеросклерозе составляет основу для профилактики развития новых отложений в артериях. Для того чтобы чистка сосудов от холестериновых бляшек была полноценной, диетологи запрещают употребление пищи из списка ниже:
- Употребление жареного мяса, жирные мясные бульоны, сосиски, колбасы.
- Фаст-фуд: картофель фри, бургеры.
- Молочные продукты с повышенной жирностью: сыры с жирностью 30%, сливки, майонез, жирный творог, маргарин, сметана.
- Паштеты, лёгкие, почки, печень, мозги.
- Запрещено готовить на животном жире и свином сале.
- Алкогольные напитки, под особый запрет попадает пиво.
Очистка сосудов от холестериновых бляшек с помощью одной только диеты невозможна, но правильное питание способствует стабилизации холестериновых отложений в интиме сосудов и благоприятно сказывается на общем состоянии больного.
Причины формирования
Основные факторы появления холестериновых бляшек в сосудах и артериях зависят от:
- воздействия перекисных радикалов;
- вирусов (вирус герпеса и цитомегаловирус, поразившие шейный отдел или позвоночник, могут стать причиной появления бляшек);
- первичной дисфункции эндотелия (нарушение функций, выполняемых стенками сосудов);
- гормонов (сбои такого вида часто способствуют повышению холестерина);
- наследственности (если целостность сосудов нарушена);
- воздействия перекисных радикалов и антиоксидантов;
- инфильтрации липопротеидами (соединения, которые скапливаются в сосудах различных частей тела);
- моноклонального варианта (изменение гладкомышечной клетки);
- аутоиммунного фактора (нарушение состояния вен и артерий);
- пагубного влияния микроорганизмов (к примеру, хламидий).
Существуют факторы, которые значительно ускоряют процессы формирования бляшек холестерина в организме. В таких случаях лечение шейного отдела позвоночника понадобиться намного раньше. Также под угрозой будут нижние конечности и другие, потенциально неблагополучные участки.
Причины раннего появления холестериновых бляшек в сосудах:
- Значительный лишний вес;
- Гиподинамия;
- Вредные привычки, а частности курение;
- Гипертонические заболевания;
- Сахарный диабет;
- Постменопауза;
- Гиперлипопротеинемия;
- Несбалансированное питание;
- Надорванное эмоциональное состояние, постоянные переживания;
- Повышенный уровень фибриногена (потребуется очищение крови);
- Высокий уровень гомоцистеина в моче.
Эти факторы приводят к необходимости ранней чистки.
Процесс появления холестериновых бляшек на сосудах позвоночника и других областях происходит в несколько этапов. Когда закупоривание развивается слишком быстрыми темпами, то лечение, иногда, не дает необходимых результатов. Наслоения на эндотелии состоят не только из холестерина – тут присутствуют инородные вещества и липиды, а также защитные клетки.
Болезнь затрагивает все органы человеческого тела, поэтому избавиться от холестериновых бляшек необходимо для дальнейшей жизни.
Симптомы холестериновых бляшек обычно не проявляются у молодых людей. Однако при взрослении просветы в артериях становятся уже с каждым годом, и это приводит к серьезным проблемам с кровообращением в организме. Все пораженные участки начинают вызывать дискомфорт и беспокойство. Если своевременно не произвести чистку сосудов, то болевые ощущения будут беспокоить человека довольно часто.

Развитие событий предполагает следующие варианты:
- Холестериновые бляшки в сосудах шеи развиваются до определенного размера, а затем перестают расти. Это развитие событий считается наиболее благоприятным для человека, так как необходимость очистки возможно исчезнет.
- Просветы в кровеносном русле постепенно наполняются холестериновыми отложениями. Общее состояние становится хуже – кровоснабжение замедляется, появившиеся бляшки в головном мозге приводят к кислородному голоданию. В области грудной клетки постоянно ощущается боль. В случае если не будет произведена чистка, то прогнозы будут печальными.
- Самый плохой вариант развития событий – внезапный разрыв бляшек. Данный процесс схож с инсультом, а также повышает вероятность наступления инфаркта.
Болезни, к которым приводят бляшки, — это ишемическая болезнь сердца, патология кровеносной системы, а также поражение церебральных сетей кровоснабжения.
Развитие атеросклероза растягивается надолго, поэтому многие люди просто не знают о своих проблемах с крообращением в сосудах.
Холестериновые бляшки в сосудах и артериях развиваются быстрее при наличии других негативных факторов влияния (курение, стрессы и чрезмерные физические нагрузки).
В случае, когда человек не прошел процесс чистки вовремя, в сосудах могут появляться трещины и разрывы. Сужение просвета будет продолжаться, что сделает избавление от бляшек еще тяжелее.
Когда артерии уже закупорены примерно на 60 процентов, то человек испытывает следующие симптомы холестериновых бляшек:
- Головную боль;
- Нарушение памяти;
- Головокружение;
- Быструю утомляемость;
- Ощущения тяжести;
- Изменение психического состояния;
- Быструю утомляемость.
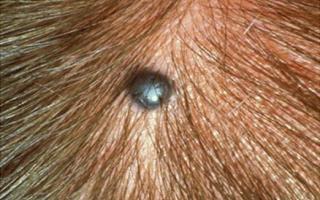
Как убрать холестериновые бляшки под глазами?
Многие годы безуспешно боретесь с ХОЛЕСТЕРИНОМ?
Глава Института: «Вы будете поражены, насколько просто можно снизить холестерин просто принимая каждый день.
По лицу человека, а именно по состоянию его кожи, можно определить, насколько он здоров и какие болезни присутствуют в организме. Так, иногда на коже век появляются желтые пятна, своего рода бляшки, которые называют ксантелазмами.
Для человеческого зрения эти образования не несут никакой угрозы. Они лишь являются симптомом нарушения жирового метаболизма, который провоцирует повышение уровня сахара и холестерина в крови.
Для снижения холестерина наши читатели успешно используют Aterol. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
При этом жировое пятно может появляться не только у тех, кто страдает сахарным диабетом, гипертонией или имеет избыточный вес. Рассмотрим подробнее, от чего появляются холестериновые бляшки на лице и как от них избавиться.
Ксантелазмы являют собой доброкачественные образования, они могут выглядеть как плоские бугорки желтого цвета с четкими гранями и гладкой или морщинистой поверхностью. Их величина может варьироваться от размера горошины до 5 сантиметров и более, консистенция мягкая.На лице они в основном образуются в районе век, но могут сочетаться с бляшками на других частях тела – коленях или локтях. В редких случаях ксантелазма может образовываться на слизистых оболочках.
Холестериновые бляшки на коже имеют тенденцию к образованию у представительниц слабого пола в среднем или пожилом возрасте. Причина появления жировых бугорков – нарушения липидного обмена или заболевания печения при липидах нормального уровня. Выявить, что у человека нарушен жировой обмен, не такая уж легкая задача. Хотя, чаще всего у пациентов наблюдается сопутствующее ожирение, проблемы с давлением или диабет.
О чем говорят исследования? Датскими учеными было установлено, что холестериновая бляшка, образующаяся непосредственно под глазом, является индикатором риска появления сердечных заболеваний. Так, исследователями из университета Копенгагена были проведены исследования и выяснено, что у 50% людей с ксантелазмой уровень холестерина в крови не превышает норму.
В связи с этим жировой бугорок на лице может являться автономным показателем развивающейся артериальной болезни. Поэтому полученные в результате исследований данные могут быть полезны в терапевтических целях. Тем из пациентов, у которых выявляется ксантелазма, рекомендуется внимательней следить за сердечной и сосудистой деятельностью.
Причины повышенного холестерина
В человеческом организме холестерин вырабатывается такими органами, как печень, почки и некоторыми органами половой системы. Произведенный таким способом жир составляет около 80% всего холестерина, оставшаяся часть поступает внутрь с пищевыми продуктами, в основном животного происхождения. Соотношение фермента может регулироваться самим человеком, а именно меняться путем изменения образа жизни и питания.
В крови холестерол содержится в форме липопротеидов разного уровня плотности – низкого и высокого. «Плохими» считаются липопротеиды низкой плотности (ЛПНП), повышение их уровня способствует появлению атеросклеротических бляшек внутри сосудов, и как результат может возникнуть инсульт или инфаркт.
От чего повышается показатель ЛПНП в крови? От употребления жирных сортов мяса, молочных продуктов с большим % жирности и десертов, испеченных на маргарине
Покупая продукты в магазине, стоит обращать внимание на информацию, указанную на этикетке. Основными источниками «плохого» холестерина являются коксовое и пальмовой масло
Какие еще факторы могут провоцировать повышение липопротеинов низкой плотности и отложение холестерина на веках? К негативным последствиям приводит малоподвижный, сидячий образ жизни. Улучшить ситуацию поможет физическая активность, она повышает уровень «хороших» липопротеинов. Также роль играет возраст человека и наследственность. После пересечения 20-летнего рубежа физиологически показатель холестерола в крови начинает расти, ситуация усугубляется при наличии генетической предрасположенности к подобного рода заболеваниям. Поэтому нужно постоянно держать под контролем уровень холестерина в крови.