Лечение перелома бугристости большеберцовой кости
Содержание:
- Классификация болезни
- Причины появления
- Причины травмы
- Классификация
- Этиология остеохондропатий
- Что такое АНГБК
- Симптомы и протекание заболевания
- Осложнения
- Анатомия бедра у человека
- Лечение
- Прогноз и профилактические меры
- Аваскулярный некроз головки бедренной кости: лечение с использованием НПВС
- Свободная нижняя конечность — Латеральный межмыщелковый бугорок
- Самое важное
- Симптомы
- Лечение перелома бугристости большеберцовой кости
Классификация болезни
Остеохондропатии у детей и лиц юношеского возраста специалистами из области ортопедии разделяются на 4 группы, каждая из которых имеет свои разновидности и характерные особенности.
Для 1 категории свойственна локализация очага дистрофических и некротических нарушений в эпифизе, т. е. в трубчатых костях. Сюда стоит отнести:
- остеохондропатию головки бедренной кости;
- остеохондропатию головки плюсневой кости;
- остеохондропатию ключицы, а именно в ее конце, расположенном в грудном отделе позвоночника;
- остеохондропатию фаланг пальцев верхних конечностей.
Вторая группа болезни включает в себя те формы, которые поражают короткие трубчатые кости. Таким образом, патология делится на:
- остеохондропатию ладьевидной кости стопы;
- остеохондропатию полулунной кости кисти;
- остеохондропатию ладьевидной кости запястья;
- остеохондропатию тела позвонка.
Еще одна категория представлена присутствием очагов патологического процесса в апофизах и существует в таких типах:
- остеохондропатия бугристости большеберцовой кости;
- остеохондропатия бугра пятки;
- остеохондропатия апофизарных колец позвоночника.
4 группа болезни состоит из повреждения поверхностных или клиновидных суставов — представляет собой частичную остеохондропатию, поскольку в патологический процесс вовлекаются:
- локтевой сустав;
- коленный сустав;
- голеностоп.
Классификация остеохондропатии по степени тяжести
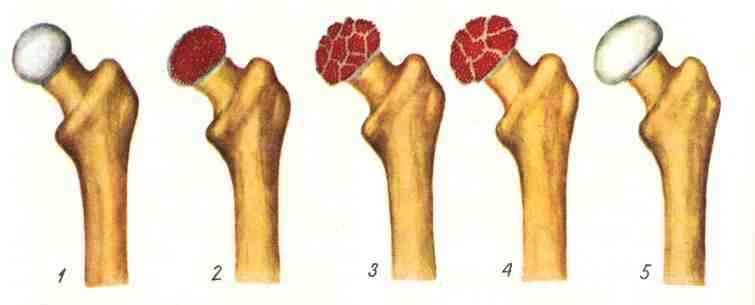
- начальная или некроз костной ткани — длительность составляет несколько месяцев, а главным симптомом считаются болевые ощущения в области пораженного сегмента. Примечательно то, что во время прохождения пациентом инструментальных диагностических процедур какие-либо изменения могут отсутствовать;
- среднетяжелая или «компрессионный перелом» — может продолжаться от 2 месяцев до полугода. В таких ситуациях наблюдается «проседание» костей, отчего они вклиниваются друг в друга;
- фаза фрагментации — длится от полугода до 3 лет. На таком этапе прогрессирования отмечается рассасывание тех участков кости, которые подверглись дегенерации и некрозу, а также происходит замещение нормальной ткани грануляционными клетками. Подобные факторы приводят к уменьшению высоты кости;
- восстановление — время протекания варьируется от нескольких месяцев до полутора года. На данном этапе осуществляется нормализация формы и структуры кости.
В общей сложности весь цикл остеохондропатии составляет 2-4 года.
Причины появления
Болезнь Шляттера может протекать без видимых факторов. Принято считать, что в ее образовании ключевое значение имеют генетически детерминированные особенности структуры ткани кости и хряща. К провоцирующим факторам относят:
- Мужской пол. Как указывалось ранее, большая часть случаев с патологией выявляется у мальчиков.
- Возрастные показатели. Пик заболеваемости отмечается в интервале 11-14 лет, хотя заболевание иногда проявляется и в 17-18 лет.
- Чрезмерные физические нагрузки. Патологический процесс формируется у подростков, которые проводят активные спортивные занятия. В группе риска находятся дети, которые предпочитают бег, футбол, боевые искусства, тяжелую атлетику.
- Патологическая подвижность в суставе, которая сопряжена с врожденной несостоятельностью связок. Слабый связочный аппарат усиливает нагрузку на поверхность сустава, что провоцирует их деструкцию.
- Артриты инфекционного, посттравматического и другого типа. Воспалительные явления, которые нарушают строение тканей. Они становятся крайне уязвимыми для физического напряжения.
Вышеуказанные воздействия увеличивают риск появления болезни Осгуда-Шляттера. Существуют случаи, когда подросток, который подвергался влиянию нескольких провоцирующих факторов, избегал появления заболевания. В тот же момент, симптоматика патологии проявлялась у ребенка, который не имел негативного воздействия на коленный сустав.
Причины травмы
Чтобы лучше понять механизм перелома берцовой кости ноги, нужно вспомнить анатомию этого участка. Голень состоит из большой и малой берцовой кости. Первая – крупная, длинная трубчатая кость, которая выдерживает вес всего тела. Вторая – имеет меньшие габариты, она тоже относится к трубчатым костям. Ее роль вспомогательная, к ней прикрепляются мышцы, обеспечивает ротацию голени и стопы.
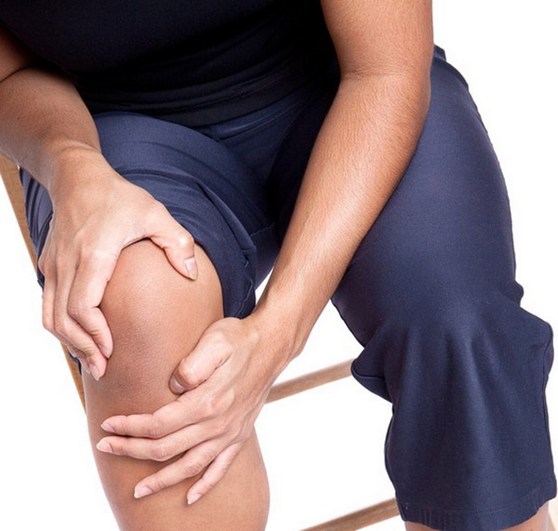
 Анатомия голеностопного сустава
Анатомия голеностопного сустава
Большая и малая берцовая кость прилегают к суставной поверхности таранной кости. Это подвижное соединение образует голеностоп. Также берцовая кость вместе с бедренной и надколенником участвует в формировании коленного сустава.
Справка. В большинстве случаев при нарушении целостности большой берцовой кости (ББК) происходит повреждение малоберцовой кости (МБК). Но опорную функцию выполняет первая, поэтому при лечении больше внимания уделяется этой костной структуре.
Перелом ББК нередко осложняется смещением фрагментов кости. Травма часто сопровождается повреждением таза, других костей ног, ребер, грудной клетки и т. д. Отломки кости часто нарушают целостность окружающих мышц, связок, кровеносных сосудов. Чтобы уточнить степень тяжести травмы, нужно обследоваться у травматолога.
Трубчатые кости достаточно эластичные, однако существуют ситуации, при которых они повреждаются:
- Дорожно-транспортные происшествия.
- Падение с высоты.
- Несчастный случай на производстве.
- Крупная авария на техническом объекте.
- Стихийные бедствия.
- Спортивные травмы у бегунов, а также при занятиях опасными контактными видами спорта, например, регби.
- Повышенная хрупкость костной ткани при остеопорозе.
Травмы голеностопа возникают под воздействием значительной травмирующей силы. Прямое, изгибающее, скручивающее воздействие приводит к тяжелому повреждению костных структур (открытые, оскольчатые, косые или винтообразные переломы). Как следствие, нередко происходит укорочение, деформация конечностей из-за того, что отломки кости неправильно срастаются, их целостность не восстанавливается, формируются ложные суставы и т. д.
Классификация
Медики различают разные виды переломов берцовых костей по нескольким критериям.
В зависимости от причины различают травматические и патологические переломы. Первые возникают в результате внешнего воздействия, а вторые – на фоне патологического процесса, например, остеопороза.
Виды травмы по степени тяжести:
- Неполные. В эту группу относят трещины, надломы.
- Полные: без смещения и со смещением. В первом случае костные отломки сохраняют нормальное положение. Перелом берцовой кости со смещением сопровождается сдвигом фрагментов костей. Второй вариант встречается намного чаще.
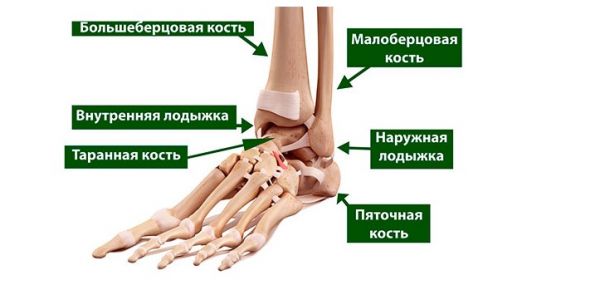
 Переломы берцовой кости различают в зависимости от формы и направления линии излома
Переломы берцовой кости различают в зависимости от формы и направления линии излома
Перелом БК (берцовая кость) в зависимости от формы и направления перелома:
- Поперечный – линия перелома размещена под прямым углом к оси кости. Если повреждена большая и малая БК, то костные отломки нестабильны. При сохранении целостности последней фрагменты почти не смещаются.
- Продольный – линия излома параллельна оси.
- Косой – излом проходит под острым углом.
- Винтообразный перелом большеберцовой кости или МКБ – линия перелома выглядит как спираль. Этот вид травмы вызван воздействием скручивающей силы. Винтовой перелом характеризуется вращением костных отломков.
- Оскольчатый – линия излома отсутствует, кость на поврежденном участке дробится на множественные отломки.
- Вколоченный – фрагменты кости сдвигаются ближе к центру оси кости.
- Компрессионный – линия перелома отсутствует, БК на пораженном участке раздроблена на мелкие фрагменты.
- Внутрисуставный – линия излома проходит в суставной полости.
Также различают открытые и закрытые травмы. При закрытом переломе целостность мягких тканей не нарушена, при открытом – присутствует рана, через которую можно увидеть кость.
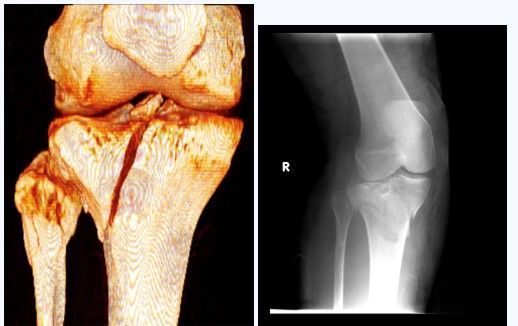 Перелом мыщелков большеберцовой кости
Перелом мыщелков большеберцовой кости
Виды травм по локализации:
- Перелом проксимального отдела (эпифизарный или внутрисуставный), например, травма головки или шейки МКБ, бугристости, межмыщелкового возвышения или мыщелка (внутреннего или наружного) ББК. Сложность внутрисуставной травмы объясняется резким нарушением конфигурации сочленения, и стойким нарушением движений в нем. Иногда она сопровождается отрывом эпифиза (расширенный, концевой отдел кости).
- Метафизарный (околосуставный) перелом. После травматического воздействия возникают фиксированные (сцепление костных отломков) переломы, которые выглядят как трещины, продольные, лучистые или спиральные линии.
- Диафизарные травмы наиболее распространены. В эту группу входят отрывные, винтообразные, косые, продольные, поперечные, вколоченные травмы и т. д.
В зависимости от течения выделяют осложненные и неосложненные переломы берцовой кости. Во втором случае травма осложняется травматическим шоком, сильным кровотечением, инфицированием раны, остеомиелитом (гнойный процесс в кости), неправильным сращением или его отсутствием, подвывихом или вывихом.
Этиология остеохондропатий
до конца не выяснена. Можно выделить несколько факторов, которые играют определенную роль в развитии заболевания:
Врожденный фактор
обусловлен особой врожденной или семейной предрасположенностью к остеохондропатиям.
Эндокринные (гормональные) факторы
связаны с нередким возникновением патологии у лиц, страдающих дисфункциями эндокринных желез.
Обменные факторы
проявляются в нарушении метаболизма при остеохондропатиях, в частности обмена витаминов и кальция.
На сегодняшний день многие исследователи отдают предпочтение травматическим факторам.
Здесь имеет значение как частая травма, так и чрезмерные нагрузки, в том числе и усиленные мышечные сокращения. Они приводят к прогрессирующему сдавлению, а затем и облитерации мелких сосудов губчатой кости, особенно в местах наибольшего давления.
Наряду с острой и хронической травмой, огромное внимание уделяется и нейротрофическим факторам
, приводящим к сосудистым расстройствам. Согласно мнению М.В
Волкова (1985), изменения в скелете при остеохондропатиях — это следствие остеодистрофии ангионеврогенного характера.
Что такое АНГБК
Некротическое поражение самого большого сустава в организме происходит на фоне нарушения кровообращения. Привести к этому могут многие патологии и временные явления.
По-другому это заболевание называется аваскулярным некрозом головки сустава, и его клинические проявления во многом схожи с воспалительным процессом в органе.
Уже в начале заболевания появляются сильные боли в тазобедренном суставе
Симптомы отмирания тканей:
- выраженная боль во время движения, по мере прогрессирования недуга этот признак проявляется и в состоянии покоя;
- невозможно стоять на одной ноге со стороны больного органа, при ходьбе человек прихрамывает;
- невозможность отвести ногу в сторону, находясь в сидячем положении;
- активная атрофия мышц, уменьшение объема бедра с больной стороны;
- укорочение конечности, отчего также появляется хромота.
Все эти проявления видны уже в начале патологического процесса. Без терапии появляются неприятные последствия некроза головки, лечение которых не обходится без хирургического вмешательства.
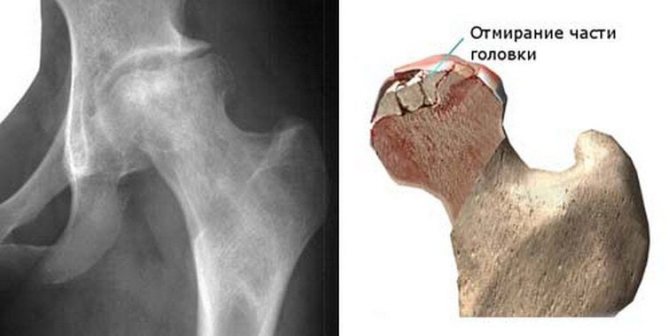
Для своевременного предупреждения развития заболевания важным моментом является знание симптоматики болезни и ее признаков.
Симптомы появления асептического некроза сводятся к появлению боли в области тазобедренной кости.
Это и является главной причиной обращения за помощью к врачу:
- Боль.
Может проявить в паху, бедре, а иногда и области колена. Все зависит от степени болевого порога пациента. Появление боли наступает во время ходьбы или небольшой пробежки. Наступившая боль не дает спать ночью. Ближе к утру, она проходит, но при малейшей нагрузки на ногу, проявляет себя снова и снова.
Хромота.
Болезненные приступы заставляют пациента хромать. Походка становится неуверенной и шаткой.
Ограниченная подвижность.
Движение тазобедренным суставом становится ограниченным. Больному тяжело делать какие-то движения ногами. Конечности будут как каменные и не слушаются.
Непропорциональность длины ног.
Основным признаком прогрессирующего АНГБК является изменение длины ноги в сторону укорачивания или наоборот. Непропорциональность видна невооруженным глазом.
Симптомы и протекание заболевания
Болезнь Шляттера характеризуется постепенным малосимптомным началом. Пациенты, как правило, не связывают возникновение заболевания с травмой колена.
Основные симптомы болезни Осгуда-Шляттера заболевания включают в себя:
- отек и болезненность в области бугристости большеберцовой кости, чуть ниже коленной чашечки;
- боли в коленях, которые усиливаются после физической активности особенно при такой как бег, прыжки и подъем по лестнице — и уменьшаются в покое;
- напряженность окружающих мышц, особенно мышц бедра (четырехглавой мышцы).
Боли варьируют в зависимости от каждого индивида. У некоторых может быть только легкая боль при выполнении определенных видов деятельности, особенно при выполнение бега или прыжков. У других же боль может быть постоянной и изнурительной. Как правило, болезнь Осгуда-Шлаттера развивается только в одном колене, но иногда может иметь место в обоих коленях. Дискомфорт может быть длительностью от нескольких недель до нескольких месяцев и может повторяться, пока ребенок не перестает расти.
При осмотре колена отмечается его отечность, сглаживающая контуры бугристости большеберцовой кости. Пальпация в области бугристости выявляет локальную болезненность и отечность, имеющую плотноэлатичную консистенцию. Сквозь припухлость пальпируется твердый выступ.
Болезнь Шляттера имеет хроническое течение, иногда отмечается волнообразное течение с наличием выраженных периодов обострения. Заболевание длится от 1 до 2 лет и зачастую приводит к выздоровлению пациента после окончания роста костей (примерно в возрасте 17-19 лет).
Осложнения болезни Осгуда-Шлаттера встречаются редко. Они могут включать хроническую боль или локальную припухлость, которая хорошо поддается лечению холодными компрессами и приему противовоспалительных препапатов. Нередко, даже после того, как симптомы исчезли, может остаться костная шишка на голени в области припухлости. Эта шишка может сохраняться в той или иной степени на протяжении всей жизни ребенка, но это обычно не нарушает функцию колена.
При запущенном состоянии болезни в пораженной конечности может развиться мышечная гипотрофия, что приведет и будет проявляться через незначительные ограничения в движениях коленного сустава.
Хоть многие врачи и утверждают, что болезнь Шляттера может самостоятельно пройти по истечении определенного промежутка времени, однако практика показывает совершенно обратное (за редкими исключениями). Потому в случае, если ребенок жалуется на постоянную боль в коленном суставе или у него появилась небольшая припухлость колена — необходимо незамедлительно обратиться к врачу.
Осложнения
Вовремя проведенное обследование и надлежащая терапия болезни коленного сустава предупреждает возникновение неблагоприятных последствий. Но предсказать протекание заболевания Осгуда-Шляттера нельзя, потому требуется соблюдать профилактику болезни.
Продолжительное напряжение на большеберцовую кость провоцирует смещение в надколеннике кверху, что снижает функциональность сустава, обездвиживает целиком, ведет к дискомфорту.
Болезнь у взрослого человека будет протекать в качестве осложнений недуга, проявившегося в детстве. Отмечают ситуации, когда сустав формируется ненадлежащим образом, что вызовет деформирование и изменения дегенеративного характера. При артрозе отмечаются неприятные ощущения (при передвижении и наименьшем напряжении), формируется ограниченность в движении и несгибаемость сустава колена. Подобное ведет к существенному снижению качества жизнедеятельности больного.
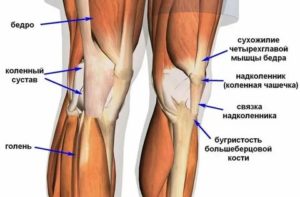
Анатомия бедра у человека
Бедро ограничено сверху спереди паховой (пупартовой) связкой, сверху сзади — ягодичной складкой, снизу — линией, проведенной на 5 см выше надколенника.
Мышцы
Движения бедра управляются несколькими группами .
- Передняя группа
| Мышца | Начало | Прикрепление | Функция |
|---|---|---|---|
| Портняжная мышца | Верхняя передняя подвздошная ость | Бугристость большеберцовой кости,вплетается в фасцию голени | Сгибает ногу в тазобедренном и коленном суставах: вращает голень внутрь, а бедро — наружу |
| Четырёхглавая мышца бедра |
Прямая мышца бедра — нижняя передняя подвздошная ость, надвертлужная борозда
Медиальная широкая мышца бедра — медиальная губа шероховатой линии бедраЛатеральная широкая мышца бедра — большой вертел, межвертельная линия и латеральная губа широкой линии бедраПромежуточная широкая мышца бедра — межвертельная линия бедра |
Бугристость большеберцовой кости, медиальный край надколенника | Разгибает ногу в коленном суставе; прямая мышца, действуя отдельно, сгибает ногу в тазобедренном суставе до прямого угла |
- Медиальная группа
| Мышца | Начало | Прикрепление | Функция |
|---|---|---|---|
| Гребенчатая мышца | Лобковый гребень,верхняя ветвь лобковой кости | Проксимальная часть бедренной кости(между задней поверхностью малого вертела и шероховатой линией бедра) | Сгибает ногу в тазобедренном суставе, одновременно приводя её и вращая наружу |
| Тонкая мышца | Нижняя сторона лобкового симфиза,нижняя ветвь лобковой кости | Бугристость большеберцовой кости | Приводит отведённую ногу; принимает участие в сгибании ноги в коленном суставе |
| Длинная приводящая мышца | Наружная поверхность лобковой кости(между лобковым гребнем и лобковым симфизом) | Медиальная губа шероховатой линии бедра | Приводит бедро и вращает его наружу; сгибает бедро |
| Короткая приводящая мышца | Наружная поверхность тела и нижняя ветвь лобковой кости | Шероховатая линия бедренной кости | Приводит бедро и вращает его наружу; сгибает бедро |
| Большая приводящая мышца | Седалищный бугор,ветвь седалищной кости, нижняя ветвь лобковой кости | Медиальная губа шероховатой линии | Приводит бедро и вращает его наружу; разгибает бедро |
- Задняя группа
| Мышца | Начало | Прикрепление | Функция |
|---|---|---|---|
| Полусухожильная мышца | Седалищный бугор | Верхняя часть большеберцовой кости | Разгибает ногу в тазобедренном суставе и сгибает в коленном. При фиксированной конечности вместе с большой ягодичной мышцей разгибает туловище в тазобедренном суставе. При согнутом колене вращает голень внутрь |
| Полуперепончатая мышца | Седалищный бугор | Сухожилие полуперепончатой мышцы разделяется на 3 пучка, один из которых присоединяется к большеберцовой коллатеральной связке; другой образует косую подколенную связку,третий переходит в фасцию подколенной мышцы и прикрепляется к линии камбаловидной мышцы большеберцовой кости | Разгибает ногу в тазобедренном суставе и сгибает в коленном. При фиксированной конечности вместе с большой ягодичной мышцей разгибает туловище в тазобедренном суставе. При согнутом колене вращает голень внутрь |
| Двуглавая мышца бедра |
Длинная головка — верхнемедиальная поверхность седалищного бугра, крестцово-подвздошная связка
Короткая головка — латеральная губа шероховатой линии, верхняя часть латерального надмыщелка, латеральная межмышечная перегородка бедра |
Головка малоберцовой кости, наружная поверхность латерального мыщелка большеберцовой кости | Разгибает ногу в тазобедренном суставе и сгибает в коленном. При фиксированной конечности вместе с большой ягодичной мышцей разгибает туловище в тазобедренном суставе. При согнутом колене вращает голень наружу |
Кровеносные и лимфатические сосуды
Поперечное сечение бедра в средней его трети
Артерии бедра (схематично)
- Артерии
- Наружная подвздошная артерия
- Бедренная артерия
- Глубокая артерия бедра
- Прободающие артерии
- Латеральные и медиальные артерии огибающие бедренную кость
- Нисходящая коленная артерия
- Вены
- Наружная подвздошная вена
- Бедренная вена
- Большая подкожная вена ноги
- Глубокая вена бедра
- Прободающие вены
- Латеральные вены огибающие бедренную кость
- Лимфатические сосуды и узлы
- Поверхностные лимфатические сосуды бедра
- Глубокие лимфатические сосуды бедра
- Лимфатическое сплетение окружающее бедренную артерию
- Поверхностные паховые лимфоузлы
- Глубокие паховые лимфоузлы
Нервы
- Бедренно-половой нерв
- Бедренный нерв
- Задний кожный нерв бедра
- Латеральный кожный нерв бедра
- Нерв квадратной мышцы бедра
- Нижний ягодичный нерв
- Подвздошно-паховый нерв
- Седалищный нерв
Лечение
Терапия болезни Осгуда-Шлаттера комплексная, в первую очередь пациенту назначают иммобилизацию больного колена, запрещается нагружать ногу. Врач может порекомендовать использование фиксирующих повязок, ортезов, на более запущенных стадиях накладывают гипсовую повязку, чтобы полностью ограничить движение в сочленении.
В курс лечения входят медикаментозные средства и физиотерапия, а после снятия воспаления и боли назначают лечебную физкультуру, массаж. В тяжелых случаях может быть показано и хирургическое вмешательство.
При остеохондропатии бугристости большеберцовой кости назначают прием нестероидных противовоспалительных средств, они помогают снять болевые ощущения и устранить воспалительный процесс. Для усиления эффекта от лечения пациент посещает физиопроцедуры, например, электрофорез, магнитотерапию, УВЧ, компрессы с парафином и озокеритом.
При лечебной физкультуре назначают упражнения для укрепления мышц бедра и голени, они помогают снять нагрузку на коленный сустав, предупреждая его разрушение. Для улучшения кровообращения пациента направляют на курс лечебного массажа.
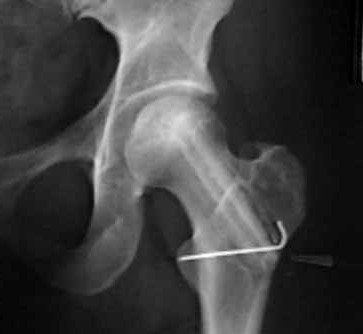
Лечение перелома наружного мыщелка большеберцовой кости проводят консервативным методом или прибегая к хирургическому вмешательству. При этом, если перелом закрытый и без смещения фрагментов, необходимо как можно быстрее зафиксировать ногу, чтобы предотвратить возможное позднее смещение костных обломков.
Для этого используют гипсовую шину, повязку, которую накладывают на ногу от паха до кончиков пальцев ноги.
При переломе внутреннего или внешнего мыщелка, при котором произошло смещение, нужно перед фиксацией выполнить вправление. Обычно врач вправляет кости самостоятельно, после чего проводится скелетная вытяжка. Закрытую репозицию костей проводят под местной анестезией.
После того как гипс будет снят, проводят повторное рентгеновское исследование. Если кости срослись, накладывают гипсовую повязку на 4-6 недель. При компрессионном переломе мыщелков большеберцовой кости, после повторного снимка, приступают к разработке подвижности коленного сустава.
Оперативное лечение
Если травмирование сложное, и перелом многооскольчатый, со смещением – выполняют оперативное вмешательство. В процессе операции проводят сопоставление обломков путем открытой репозиции. После этого обломки фиксируют с помощью винтов, спиц или болтов. Затем накладывается гипс или ортез. После операции процесс восстановления проходит дольше.
Показания к проведению операции могут быть следующими:
- Произошло ущемление обломка в суставной полости, движение при этом нарушено.
- Произошло сдавливание сусодисто-нервного пучка смещенным обломком.
- Консервативное лечение не дало результатов, и обломки сместились сильнее.
- Произошла сильная компрессия мыщелков.
Прогноз и профилактические меры
Врачи полагают, что предотвратить болезнь Шляттера не будет сложной задачей. Когда подросток осуществляет занятия спортом, ему требуется предварительно как следует размяться. Кроме того, выполняется особый тренинг на растягивание, используются наколенники.
Факторы, предотвращающие травматизм в суставе колена, предполагают следующее:
- требуется предотвратить поражения сустава;
- применяются наколенники;
- обеспечивается поэтапное нарастание нагрузок посредством разогревающего тренинга;
- принимаются комплексы из витаминов и минералов, где содержится кальций.
Занятия спортом при болезни коленного сустава не ведут к инвалидности либо к сбоям в его работе, а только провоцируют острые боли. Когда он препятствует занятиям, то их нужно исключить, пока не пройдет обострение. При тренировках контролируется их интенсивность и частота. По прошествии времени заболевание пройдет, однако дискомфорт способен длительное время напоминать о себе.
Рассматриваемая патология не несет значительной угрозы для здоровья, однако нуждается в лечении. Ситуации устойчивых сбоев в функционировании сустава нечасты и обусловливаются отсутствием терапии. Невзирая на это, к заболеванию требуется отнестись с должной серьезностью. Вернуться к прежнему образу жизни возможно лишь при своевременном обследовании и правильной терапии.
Аваскулярный некроз головки бедренной кости: лечение с использованием НПВС
К рекомендуемым препаратам этой группы следует отнести такие средства, как «Диклофенак», «Индометацин», «Кетопрофен», «Пироксикам», «Бутадион», «Мелоксикам», «Нимулид», «Целебрекс» и производные от них. Эти медикаменты способствуют снижению болезненности. Следует отметить, что НПВС не лечат некроз (аваскулярный) кости. Однако эти медикаменты способны принести пациенту достаточно ощутимую пользу. Назначенные своевременно, препараты предотвращают рефлекторный мышечный спазм, появляющийся в ответ на нестерпимую боль. Расслабление волокон способствует восстановлению кровообращения в пораженной области. Тем не менее, прием НПВП может быть опасен для пациента. Дело в том, что после применения медикаментов человек перестает чувствовать боль и нагружает пораженную область так же, как и здоровую. Это, в свою очередь, способствует быстрому разрушению головки кости. В связи с этим, пациенту необходимо помнить, что, несмотря на отсутствие болезненности, поврежденную область следует беречь от нагрузок.
Свободная нижняя конечность — Латеральный межмыщелковый бугорок
1.
Большой вертел
, trochanter major. Располагается с верхнелатеральной стороны кости. Место прикрепления средней и малой ягодичных, грушевидной, запирательных и близнецовых мышц. Рис. А, Рис. Б.
7.
Малый вертел
, trochanter minor. Расположен у нижнего края шейки, медиально и кзади. Место прикрепления пояснично-подвздошной мышцы. Рис. А, Рис. Б.
9. [
Третий вертел
, trochanter tertius]. Расположен у латеральной губы шероховатой линии на уровне малого вертела. Место прикрепления части волокон большой ягодичной мышцы. Встречается непостоянно. Рис. Б.
10.
Шероховатая линия
, linea aspera. Расположена на задней стороне бедренной кости и состоит из двух губ. Место прикрепления mm. vastus lateralis et medialis, adductor longus, brevis et magnus, а также короткой головки двуглавой мышцы бедра. Рис. Б.
14.
Гребенчатая линия
, linea pectinea. Гребень, идущий от малого вертела вниз почти до шероховатой линии. Место прикрепления одноименной мышцы. Рис. Б.
17.
Подколенная поверхность
, facies poplitea. Расположена на задней поверхности бедренной кости между надмыщелковыми линиями и linea intercondylaris. Рис. Б.
20a.
Латеральная надмыщелковая линия
, linea supracondylaris lateralis. Продолжение латеральной губы шероховатой линии к condylus lateralis. Рис. Б.
21.
, condylus medialis. Рис. А, Рис. Б.
22.
Приводящий бугорок
, tuberculum adductorium. Расположен выше медиального надмыщелка. Место прикрепления большой приводящей мышцы. Рис. А, Рис. Б.
24.
, condylus lateralis. Рис. А, Рис. Б.
25.
Малоберцовая суставная поверхность
, facies articularis fibularis. Расположена на заднелатеральной стороне латерального мыщелка. Предназначена для сочленения с головкой малоберцовой кости. Рис. В, Рис. Г.
32.
Переднее межмыщелковое поле
, area intercondylaris anterior. Ямка между суставными поверхностями большеберцовой кости спереди от межмыщелкового возвышения. Рис. В, Г.
33.
Заднее межмыщелковое поле
, area intercondylaris posterior. Ямка между суставными поверхностями большеберцовой кости кзади от межмыщелкового возвышения. Рис. Г.
34.
Межмыщелковое возвышение
, eminentia intercondylaris. Находится между суставными поверхностями. Место прикрепления крестообразных связок и менисков. Рис. В, Рис. Г.
35.
Медиальный межмыщелковый бугорок
, tuberculum intercondylare mediale. Расположен по краю медиальной суставной поверхности возле межмыщелкового возвышения. Рис. В, Рис. Г.
36.
Латеральный межмыщелковый бугорок
, tuberculum intercondylare laterale. Расположен по краю латеральной суставной поверхности около межмыщелкового возвышения. Рис. В, Рис. Г.
Самое важное
Перелом берцовой кости – это распространенная и опасная травма. Часто она возникает после ДТП, падения с высоты, несчастных случаев на производстве. При появлении боли, деформации голени, крепитации, отека, следует оказать первую помощь пострадавшему. Чтобы восстановить полноценную функцию конечности, пациент должен соблюдать все рекомендации врача: ранняя, но умеренная двигательная активность, регулярное выполнение специальных упражнений, снижение нагрузки на больную конечность, проведение физиолечения, посещение массажиста. Для профилактики перелома БК нужно стараться избегать травматизма в бытовых условиях, во время вождения транспорта и на производстве.
Симптомы
Болезнь Осгуда-Шлаттера способна проявляться следующими признаками:
- Нечастый болезненный дискомфорт в коленном суставе в процессе нагрузок.
- После чрезмерного напряжения отмечаются неприятные ощущения в области колена.
- Боль в коленном суставе при сдавлении, во время подъема и спуска по лестнице, при приседаниях, сгибаниях и разгибаниях, в определенных ситуациях при передвижении. Иногда болезненные ощущения не проходят в спокойном состоянии.
- Значительный дискомфорт в процессе осуществления физических тренингов.
- Шишка под надколенником. Припухлость в колене, отечность.
- Клинические проявления стихают на 3-5 недель. По прошествии указанного периода вновь появляются.
Болезнь Осгуда-Шляттера имеет хроническое протекание с обострениями. Заболевание продолжается в течение 1−2 года, затем неожиданно исчезает, что обусловлено окончанием развития костей и окостенением ткани хряща в месте роста. Травма Шляттера окончательно пройдет в 18−19 лет.
Лечение перелома бугристости большеберцовой кости
В нашей жизни ноги травмировал практически каждый человек. Не зря эта травма считается такой распространенной. Но самым опасным считается перелом именно мыщелка большеберцовой кости. О том, почему эта травма считается такой серьезной, какие симптомы при ней появляются, как определить тяжесть травмы самостоятельно, и как требуется лечить – расскажем далее.
Что представляет собой этот перелом
Перелом проксимального участка большеберцовой кости, т.е. локализованного в области колена – это нарушение целостности зоны, расположенной выше бугристости. Это зона расположения именно мыщелков.
Общие сведения
В анатомии мыщелком называется костно-хрящевое возвышение, расположенное в верхней части кости. К нему прикрепляются связки и мышцы.
Мыщелки имеют более хрупкую структуру по сравнению с обычной костью, поэтому здесь чаще всего у человека и возникают такие травмы. Всего на берцовой кости располагается два мыщелка: медиальный (внутренний).
Причем они делятся на открытые и закрытые переломы наружного мыщелка большеберцовой кости левой или правой ноги. Чаще всего возникают переломы медиального мыщелка большеберцовой кости.
латеральный (наружный). Это внешние переломы наружного мыщелка большеберцовой кости без смещения.
Основные причины нарушения
Перелом мыщелка именно большеберцовой кости может возникнуть у человека по разным причинам. Но обычно его вызывает сильное воздействие, оказанное на сустав, происходящее с разворотом. Обычно такое давление возникает при:
- падении на выпрямленные ноги с большой высоты. Причем такие падения часто приводят к появлению перелома межмыщелкового возвышения большеберцовой кости. Поэтому межмыщелковые переломы часто появляются у спортсменов и маленьких детей;
- ударе водителя или его пассажиров коленом о бампер машины. Такие травмы часто возникают при ДТП;
- наличии у человека болезней, локализованных в опорно-двигательном аппарате;
- изменении строения кости и иных тканей. Обычно это характерно для людей старшего возраста.
Помните: чаще всего у пациентов возникает перелом именно латерального мыщелка. В некоторых случаях внутрисуставной перелом может появиться и в обоих мыщелках.
Такие травмы считаются медиками самыми серьезными и опасными. Восстанавливается после них человек очень долго, кости также очень долго срастаются.
Очень редко у пациента травмируется внутренний мыщелок, возникает перелом внутреннего мыщелка большеберцовой кости.
Классификация
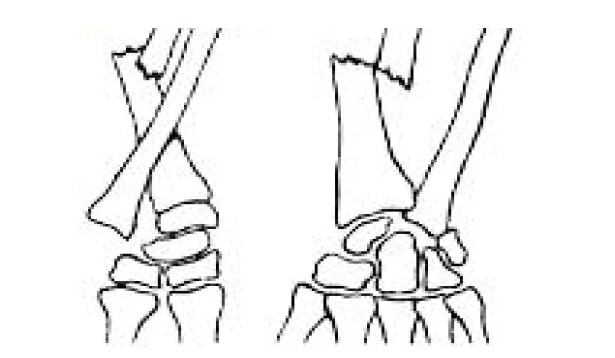
Условно медиками все травмы мыщелков большеберцовой кости делятся на несколько основных видов. Они бывают:
- полными. При нем мыщелок или его часть отрывается полностью или уходит в сторону от кости;
- неполными. В данном случае у человека образуется трещина, размозжение и ограниченное вдавливание хряща.
Помимо этого, повреждение может быть и сочетанным. При этом у человека возникает разрыв связок, повреждается мениск. Также у больного может возникнуть и травма межмыщелкового возвышения. В отдельную категорию медик выделают компрессионный и импрессионные переломы.
Симптоматика
При травме мыщелка большеберцовой кости обязательно у пациента появляются неприятные симптомы. Первоначально при таком травмировании левой или правой ноги у него появляется резкая боль. Помимо этого, у него:
- опухает колено, двигательная активность становится несколько ограниченной;
- появляются настолько сильные болевые ощущения, что он не может спокойно опираться на ногу;
- болевые ощущения усиливаются при постукивании нижней конечности или попытке опереться на нее;
- сустав приобретает аномальную подвижность, особенно по его боковым частям. Причем если возник перелом наружного мыщелка большеберцовой кости, то у человека голень смещается в латеральном направлении. При травме внутреннего мыщелка голень смещается в медиальном направлении;
- в полости сустава активно скапливается кровь, т.е. развивается гемартроз, поэтому конечность или сустав несколько увеличивается в размерах;
- появляется вальгусная или варусная деформация колена. Ее появление зависит от того, какой перелом у человека появился: наружный или внутренний.
Помните: степень болезненности ноги не свидетельствует о степени тяжести травмы, которую человек получил.
Но если у него после травмы в нижней конечности появились сильные боли, то ему следует незамедлительно обратиться за помощью к специалисту. Только он сможет провести диагностику и назначить грамотное лечение.
Не стоит пытаться вправить ногу самостоятельно. Пользоваться средствами из народной медицины также не стоит.