К какому врачу обращаться при болях
Содержание:
- Причины
- Какой врач лечит гастрит и язву желудка?
- Кому показаны процедуры
- Разновидности болезней и их симптомы
- Другие специалисты по лечению суставов
- В каких случаях направляют к артрологу?
- Вертебролог
- Случаи, когда следует проверить кишечник
- Этот врач первым поможет при проблемах с давлением
- О чем говорит тупая или режущая боль в коленях
- Помощь невролога
Причины
Возрастные изменения. Дело в том, что до полового созревания, тело малыша увеличивается за счет роста ног. Наиболее активное участие в этом процессе принимает голеностопный сустав. Соответственно в этих областях отмечается дифференцировка тканей, которые требуют активный кровоток. Широкие сосуды, которые отвечают за питание костно-мышечной системы, способны обеспечивать ткани кровью. Но, в тот период, когда чадо активно растет, в них содержится минимальное количество эластичных волокон. Во время ночного отдыха происходит снижение тонуса сосудов и уменьшается интенсивность кровотока. Это и есть причины того, что болевые ощущения чадо чувствует именно в ночное время. Наверное, многие из вас замечали, когда ночью малыш жалуется на боли, достаточно помассировать его голени и нытье постепенно утихает. Дело в том, что под воздействием массажа усиливается приток крови к мышцам и стопам.
Ортопедическая патология. Сколиоз, нарушенная осанка и плоскостопие вызывают смещение центра тяжести тела. Постоянное усиленное давление со временем может вызвать нытье в голеностопном и тазобедренном суставе.
Нейроциркуляторная дистония. Если боль в ногах ночью сопровождается сильными головными болями, малыш плохо спит, ему трудно дышать, то причины этому могут быть нарушение функции сердечно- сосудистой системы и органов дыхания. В этом случае обязательно покажите ребенка специалистам, который после обследования назначит ему адекватное лечение.
Врожденные патологии сердечно — сосудистой системы. Если у ребенка врожденная патология сердца и кровеносных сосудов, то боли в ногах возникают по причине плохого кровяного снабжения. Дитя жалуется на боль не только в ночное время, но и днем. У него нарушена походка, он может спотыкаться при ходьбе и постоянно чувствовать дискомфорт.
Артрит. А вот если болит под коленами у ребенка, то родителям нужно насторожиться. В большинстве случае, нытье в колене – это сигнал, который может свидетельствовать о начале дегенеративного или воспалительного процесса в суставе. Началом развития артрита может послужить удар. Дело в том, что дети в подростковом возрасте часто падают и могут травмировать коленной сустав. Но к развитию артрита может привести не только травма, но и ангина, любое другое заболевание бактериального характера. Острый артрит сопровождается отеком, болезненностью и покраснением, что становится видимым.
Такое заболевание поражает:
- сердце и суставы;
- легкие и глаза.
Поэтому своевременное и адекватное лечение позволит предупредить осложнения.
Какой врач лечит гастрит и язву желудка?
Боли в желудке – состояние, которое нельзя игнорировать, нужно узнать, к какому врачу обращаться при гастрите и язве
Гастрит и язва желудка – распространенные заболевания пищеварительной системы.
Гастритом можно назвать начальную стадиею болезни, при которой слизистая оболочка желудка хоть и воспалена, но еще не повреждена или же имеет небольшие эрозивные изменения, не затрагивающие мышечную ткань.
Язва желудка – диагноз ставится, когда, помимо слизистой оболочки, повреждаются мягкие ткани желудка.
Почти все случаи гастритов и язв вызываются инфекцией, а первым симптомом заболевания является боль в эпигастрии.
Так как любой взрослый человек, по своему состоянию, может понять, что у него проблемы с желудком, ему можно не обращаться к первому попавшемуся врачу, дабы узнать, какой врач лечит гастрит. а идти прямо к гастроэнтерологу. Врач гастроэнтеролог также занимается панкреатитом и другими заболеваниями ЖКТ.
Диагностические тесты
Обычно, только собрав анамнез, гастроэнтеролог понимает, что пациент страдает гастритом или язвой желудка, однако, несмотря на это, чтобы конкретизировать диагноз, обязательно назначает несколько диагностических тестов.
Так, для того чтобы точно определить, есть ли заражение бактериями Н.пилори, больному, придется сдать анализ крови или анализ мочи. Иногда к этим исследованиям добавляется дыхательный тест.
Дыхательный тест при гастрите и язве
Больному предлагают выпить бесцветную, безвкусную жидкость, содержащую радиоактивный углерод. Затем, обследуемый дует в пустой целлофановый мешок, который, сразу же запаивают. Если в желудке у больного есть бактерии, они разрушат выпитую жидкость и, выдохнутый в мешок воздух, будет содержать частички радиоуглерода.
Есть и другие, почти всегда назначающиеся тесты.
Эндоскопия при гастрите и язве
Методом эндоскопии исследуется верхняя часть пищеварительной системы (ПС). Процедуру проводят следующим образом:
Специальная гибкая трубка, под названием эндоскоп, через горло, вводится в пищевод, затем ее продвигают в желудок и, если это необходимо, в тонкий кишечник.
Через введенный в ПС эндоскоп врач, который лечит гастрит, обследует слизистую оболочку вышеперечисленных органов, ища признаки воспаления. Если подозрительная область найдена, сразу же для обследования оттуда иссекается микроскопический образец ткани. Эта процедура называется биопсией. Чаще всего, при гастрите, биопсия показывает наличие на слизистой оболочке желудка, бактерий H. Pylori.
Выявить гастрит и язву рентгеном
Иногда может понадобиться выполнить рентген пищеварительной системы.
Перед проведением обследования больной выпивает некоторое количество напитка под названием «барий». Данная жидкость, попадая в пищеварительную систему, покрывает все ее поверхности поэтому на рентгеновских снимках становятся видны все изгибы и аномалии (если таковые есть) исследуемой области.
Анализ желудочного сока при язве и гастрите
Обычно материал для изучения (желудочный сок) добывается путем одномоментного или многомоментного зондирования.
Если, по каким-то причинам, человек не может проглотить зонд, то кислотность определяют по методу доктора Сали.
Суть данного метода, с некоторыми модификациями, сводится к тому, что больному, после завтрака, дают проглотить маленький мешочек, изготовленный из тонкой резины, и плотно перевязанный кетгутом, внутри которого помещен индикатор.
Проглотив мешочек с индикатором, больной, через указанные промежутки времени, собирает мочу для анализа, по которому довольно точно можно определить кислотность желудочного сока.
Цена в Москве на услуги гастроэнтеролога
Люди, проживающие в Москве, имеют возможность записаться на прием к гастроэнтерологу (врачу который лечит гастрит желудка и язву) прямо сейчас, здесь http://yazvainfo.ru/zapis-k-vrachu
При этом больной сам выбирает специалиста в зависимости от цены за прием и месторасположения клиники.
Примечание. Цена одного приема гастроэнтеролога в Москве колеблется от 1450 рублей до 4150 рублей.
(Visited 1 006 times, 1 visits today)
Кому показаны процедуры
Перед тем как выбирать наиболее подходящий метод исследования кишечника, важно понимать, в каких случаях это необходимо. При подозрении на разные заболевания или наличие паразитов используются различные методы диагностики, к тому же, у некоторых из них есть свои противопоказания
Обратиться к специалисту и пройти необходимые обследования необходимо при появлении следующих симптомов:
- боли в животе;
- запоры;
- диарея;
- кровь, гной или слизь в кале;
- геморрой;
- вздутие живота;
- резкий спад веса или наоборот его набор;
- постоянные отрыжки и изжога;
- неприятный запах изо рта, не связанный со здоровьем зубов;
- появление налёта на языке.
Часто пациенты обращаются к врачу слишком поздно, когда дискомфорт уже невозможно терпеть. Кто-то опасается болезненности процедуры, кто-то считает, что к узкому специалисту трудно попасть. Так или иначе, позднее обращение к врачу приводит к тому, что болезнь уже хорошо развилась и требует более серьёзного и дорогостоящего лечения. В случае раковых опухолей любое промедление может оказаться последним.
Разновидности болезней и их симптомы
Кишечник имеет два отдела: толстый и тонкий. Некоторые заболевания способны развиваться сразу в обоих отделах, а другие поражают лишь один из них.По этиологии все заболевания можно разделить на группы:
- болезни, вызванные инфекцией (дизентерия);
- врожденные;
- появившиеся в результате механических травм;
- медикаментозные;
- радиологическими;
- паразитарные (энтеробиоз, аскаридоз);
- токсическими.
Эозинофильный энтерит. Причина скопления эозинофилов в стенках органа до сих пор не выяснена. Симптомы:
- боль в районе пупка;
- тошнота, рвотные позывы;
- понос;
- аллергия на продукты;
- резкий сброс веса.
Болезнь Уиппла. Отличается инфекционной этиологией, поражает обычно мужчин старше 40 лет, имеющих нарушения в иммунной системе. Первичные признаки:
- повышение температуры тела;
- болезненные ощущения в суставах;
- боль в животе.
Синдром раздраженного кишечника. Проявляется:
- вздутием;
- болью в животе;
- периодическим урчанием.
Хронический колит. Симптомы:
- боль;
- вздутие;
- смена запора поносом и наоборот;
- тошнота;
- снижение аппетита;
- нарушение режима сна;
- раздражительность.
Неспецифический язвенный колит – образование язвы на слизистой. Проявление:
- кровотечения;
- боли;
- понос;
- общая слабость.
Заболевания, способные развиться в любом из отделов:Рак. Симптоматика рака обусловлена ростом новообразования и перекрытием просвета кишки. Пациента чаще всего беспокоит:
- тошнота и рвота;
- околопупочные сдавливающие боли;
- запор или поносы;
- вздутие;
- появление примесей крови в каловых массах.
Спаечная болезнь – образование спаек между органами, расположенными в брюшной полости. Симптомы:
- боль;
- запор;
- тошнота и рвотные позывы;
- отсутствие выхода газов;
- вздутие.
Инфекционный гастроэнтероколит. Обычно возникает на фоне нарушения пищеварения из-за употребления просроченных или низкокачественных продуктов. Признаки:
- повышение температуры тела;
- боли в животе;
- расстройство стула;
- тошнота и рвота.
Другие специалисты по лечению суставов
Если в городе отсутствует специалист-артролог, при боли в суставах к какому еще врачу можно обратиться? При появлении таких проблем можно обратиться к:
- Ревматологу.
- Травматологу-ортопеду.
- Невропатологу.
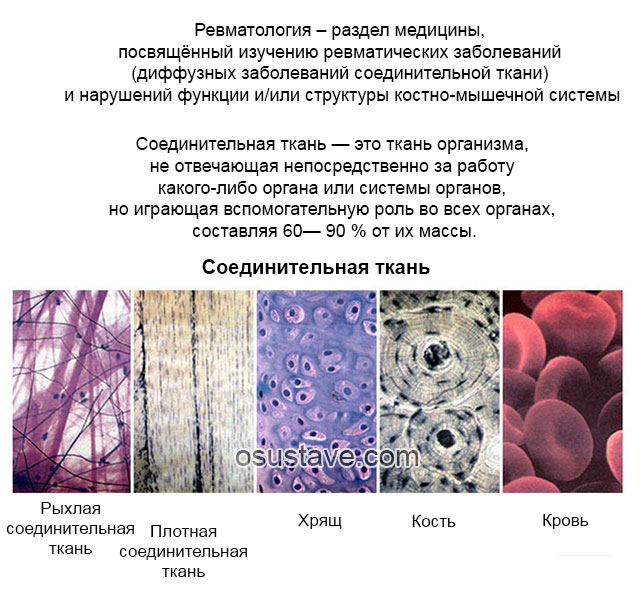
1. Ревматолог
С какими именно патологиями обращаются к этому специалисту:
- артритами;
- системными заболеваниями соединительной ткани;
- патологическими изменениями в околосуставных тканях;
- всеми проявлениями этих патологий (например, кардиты – что это, плевриты – что это, невропатии – что это).
К ревматологу нужно идти при появлении:
- болезненного уплотнения тканей и ноющей боли при нагрузке и движениях;
- припухлости, покраснения, повышения местной температуры в одном или нескольких суставах одновременно;
- утренней скованности, которая по ощущениям напоминает «тугие перчатки» на руках, корсет или плотную куртку на теле (появляется после сна и обычно длится от 30 минут до часа);
- ограничения подвижности, вызванного болями (ногу или руку больно сгибать, разгибать, отводить, трудно удерживать в кисти предметы, доставать их с полок, расчесываться);
- острой, нестерпимой, постоянной боли в суставах, которая возникает по ночам и немного стихает ко второй половине дня;
- явной деформации мелких и крупных суставов, изменениях формы пальцев на руках или ногах, появлении плотных узелков под кожей в области локтей.
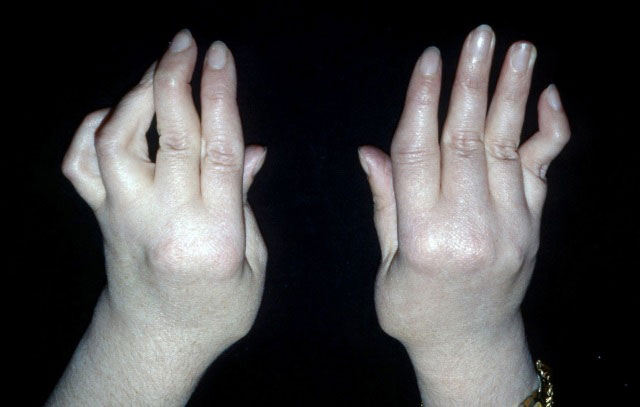 Деформация кистей при ревматоидном артрите
Деформация кистей при ревматоидном артрите
Важно знать, что при системных заболеваниях соединительной ткани нередки внесуставные проявления болезней, поэтому к лечению обычно привлекают других специалистов (кардиолога, невропатолога, нефролога)
2. Ортопед
Ортопед занимается проблемами опорно-двигательного аппарата. При необходимости он производит хирургическое протезирование сустава. Это позволяет восстановить его функции и значительно улучшить состояние пациента.

При каких заболеваниях обращаются к ортопеду-травматологу:
- артроз;
- остеохондроз;
- радикулит;
- остеопороз;
- поражение околосуставных тканей (бурсит – воспаление слизистых сумок вокруг сустава, тендинит – воспаление сухожилий, тендовагинит – воспаление сухожилий и их футляров, эпикондилит – воспаление надмыщелков (частей кости, к которым крепятся мышцы), периартрит – воспаление капсулы сустава и других окружающих тканей – сумок, связок).
С какими симптомами направляют к ортопеду-травматологу:
- Нарушение подвижности в суставе (невозможно полностью согнуть, разогнуть, отвести, поднять конечность).
- Периодические или постоянные, ноющие боли в суставах, которые возникают или усиливаются при нагрузке, подъеме и спуске по ступеням.
- Острая, простреливающая боль в спине, которая появляется и усиливается от резких движений (от чихания, кашля, при наклоне).
- Хруст, треск или блокада (больной жалуется на кратковременную задержку во время движения или фиксацию сустава в определенном положении).
- Воспаление, покраснение, отек сустава, появление болезненных уплотнений по ходу связок, сухожилий, мышц.
- Явная деформация суставов, появление хромоты, нарушений осанки.
Для облегчения боли и других симптомов пациенту могут назначить ортопедическое лечение:
- специальный корсет;
- шину;
- бандаж;
- фиксатор;
- корректор осанки;
- тракцию (вытяжение позвоночника в воде или на специальном аппарате).
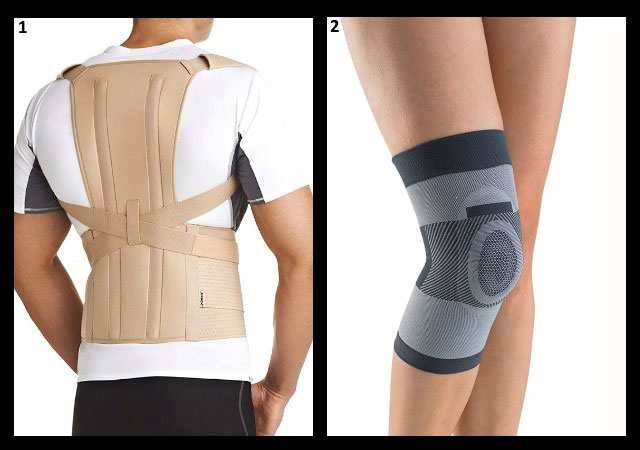 1 – корректор осанки; 2 – бандаж на коленный сустав
1 – корректор осанки; 2 – бандаж на коленный сустав
В остальном ортопед работает с пациентом так же, как и другие доктора.
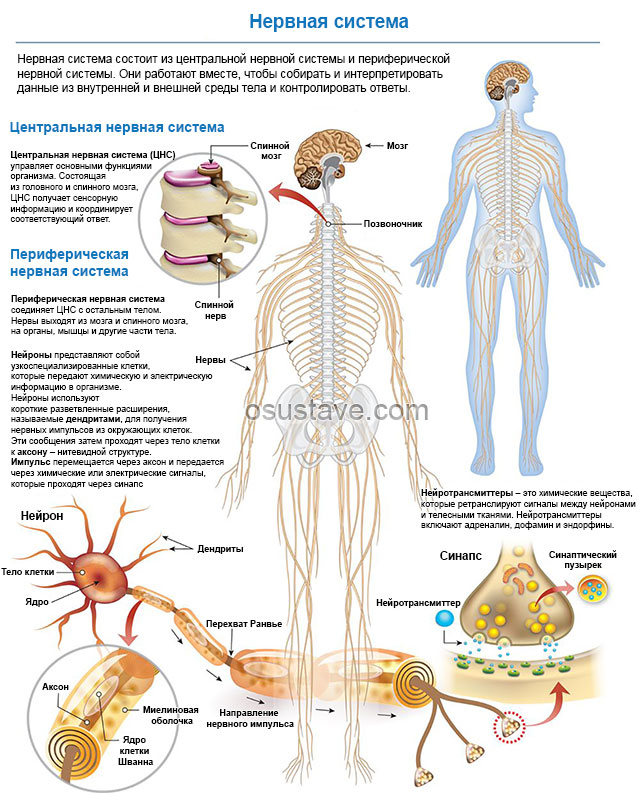
3. Невропатолог
Обращаться при болях в суставах часто рекомендуют к невропатологу. Невропатолог – специалист по лечению неврологических заболеваний, вызванных поражением нервных окончаний.
 Нажмите на фото для увеличения
Нажмите на фото для увеличения
При суставных патологиях и остеохондрозе неврологические симптомы появляются довольно часто, поэтому к невропатологу направляют:
- при болях в месте воспаления и по ходу нерва (например, при поражении тазобедренного боль может отдавать в коленный сустав);
- при нарушениях чувствительности (покалывание, онемение, жжение, ощущение ползания «мурашек»);
- при нарушениях двигательной активности (парезы – уменьшение силы движений, параличи – полное прекращение движений ног или рук).
Невропатолог может помочь при головокружениях, бессоннице или сонливости, нарушениях памяти, зрения, слуха, которые появляются из-за шейного остеохондроза.
В каких случаях направляют к артрологу?
Врач-артролог занимается лечением патологий, затрагивающих суставы и околосуставные ткани. В его компетенции такие заболевания, как:
- остеоартит;
- остеоартроз;
- бурсит;
- периартрит;
- тендинит;
- остеопороз;
- болезнь Бехтерева.
Именно артролог точно устанавливает диагноз и схему лечения. Именно к нему в первую очередь должен быть направлен пациент с симптоматикой, характерной для поражения суставов и прилегающих тканей.Если болят суставы, врач назначит обезболивающие препараты и займется непосредственным лечением их причин.
Для постановки точного диагноза пациенту придется сдать ряд общих и специальных анализов крови, сделать снимок сустава, пройти ультразвуковое исследование и четко описать врачу провоцирующие факторы и характер болей.

Вертебролог
Направление вертебрологии считается относительно новым в медицине, занимается изучением влияния на организм человека каждого отдельного позвонка. Помогает ли при боли в спине врач-вертебролог?
Специалист непосредственно занимается терапией и диагностикой недугов позвоночной области, помогает выявлять проблемы двигательного аппарата и учит справляться с ними. Доктор способен диагностировать дистрофические и воспалительные изменения позвоночника:
грыжи;
сколиоз;
деформации и посттравматические состояния;
остеохондроз;
остеопороз,
стеноз и пр.
Кроме того, вертебролог борется с повреждениями позвоночных тканей, нервов и суставов.
Случаи, когда следует проверить кишечник
Инфекционные заболевания
Болезни инфекционного характера кишек разнообразны. Заражение случается во время попадания инфекции в кишечник. Распространенная категория и менее опасная это пищевые отравления, есть опасные заболевания инфекционного характера, из них можно выделить заражение холерой, брюшным тифом, ботулизмом. Симптоматика инфекционного кишечного заражения вначале схожа с ОРВИ: чувство слабости, вялости, боли в голове, повышенная температура тела. Но в течение некоторого времени приходят более характерные симптомы для данной категории: острые и ноющие боли в животе, тошнота, рвота, расстройства стула. С такими проблемами рекомендуется сразу же обратиться за помощью к врачу терапевту или гастроэнтерологу для назначения эффективной терапии.
Неинфекционные заболевания
К неинфекционным заболеваниям кишечника относится выявление у человека процесса острого аппендицита, острой кишечной непроходимости, осложнения при язвенных болезнях или при парапроктите. Среди основных симптомов данных нарушений следует отметить: боли (усиливаются, постоянного характера и не проходящие при приеме таблеток), повышенная температура тела, резкая слабость, понижение артериального давления, рвота, в том числе и рвота с кровью, неустойчивость стула (понос или запор), кислая отрыжка, боли при мочеиспускании. При обнаружении у себя вышеперечисленной проблемы рекомендуется обратиться для проверки к гастроэнтерологу, он, в свою очередь, смотрит на состояние пациента, при подтверждении диагноза направит к хирургу. После проведения хирургического вмешательства пациенту нужно некоторое время наблюдаться в больнице.
Хронические болезни в тонкой и толстой кишке
Самое частое хроническое заболевание тонкого кишечника является энтерит, а толстого кишечника — колит и дискинезия двенадцатиперстной кишки. Их характерная симптоматика определяется: нарушением стула, метеоризмами, сухостью и бледностью кожного покрова, бурчанием в животе, острыми или периодичными болями, ложными позывами к дефекации и гнойными или кровяными примесями в моче или в кале. При выявлении данных признаков нарушения состояния у взрослых надо обратиться к гастроэнтерологу, при выявлении у детей, рекомендуется обращаться к детскому гастроэнтерологу.
Заболевания прямой кишки
К болезням прямой кишки относятся: геморрой, трещины заднего прохода, выпадения прямой кишки и много других. Общие симптомы включают в себя: нарушения и боли при процессе дефекации (запоры и поносы), белые выделения из заднего прохода (из-за нарушения баланса в микрофлоре прямого кишечника), патологическая примесь в кале. Данной категорией нарушений занимается доктор проктолог. Во время экстренных случаев, проверка осуществляется с помощью хирурга проктолога, который назначает эффективное лечение.
Новообразования
Новообразованиями (онкология) в кишечнике называется категория раковых болезней с размещением в кишках. К ранним симптомам появившегося новообразования в кишках относят: ощущение боли и растягивания в животе (болит справа или слева), уменьшение аппетита, возникающие посменно диареи и запоры, длительное повышение температуры тела, анемический синдром. При подтверждении онкологии, данная проблема ведется под наблюдением врача онколога.
ЭТО действительно ВАЖНО! Желудочно-кишечный тракт нельзя запускать — это грозит раком. Копеечный продукт №1 против болей в желудке
УЗНАТЬ >>
 Боли в кишечнике – характерный симптом для всех заболеваний его тонкого и/или толстого отдела. Механизм развития болевых ощущений простой – под воздействием токсинов или какого-то повреждающего фактора происходит сильное сокращение гладких мышц стенки кишечника, что в медицине классифицируется как спазм. Именно такое сокращение провоцирует накопление в клетках большого количества молочной кислоты, а она, в свою очередь, раздражает нервные окончания и вызывает чувство боли. При возникновении болей в кишечнике нужно обращаться к хирургу, гастроэнтерологу либо проктологу – в зависимости от вероятной причины спровоцировавшей появление болевого синдрома.
Боли в кишечнике – характерный симптом для всех заболеваний его тонкого и/или толстого отдела. Механизм развития болевых ощущений простой – под воздействием токсинов или какого-то повреждающего фактора происходит сильное сокращение гладких мышц стенки кишечника, что в медицине классифицируется как спазм. Именно такое сокращение провоцирует накопление в клетках большого количества молочной кислоты, а она, в свою очередь, раздражает нервные окончания и вызывает чувство боли. При возникновении болей в кишечнике нужно обращаться к хирургу, гастроэнтерологу либо проктологу – в зависимости от вероятной причины спровоцировавшей появление болевого синдрома.
Этот врач первым поможет при проблемах с давлением

Если человек не задумается о том, к какому врачу обращаться при повышенном давлении, он рискует заполучить хроническую форму заболевания. Также не стоит забывать о чрезмерной нагрузке на организм, которая присутствует при гипертонии. Если АД будет скакать продолжительное время, это чревато опасными последствиями:
- гипертоническим кризом;
- инсультом;
- инфарктом;
- частичной или полной утратой зрения.
Резкий скачок давления может вызвать смерть пациента. Поэтому затягивать с визитом к специалисту крайне нежелательно.
Назначение анализов и обследование
Для постановки диагноза возникает потребность в:
Тип исследования
Описание
Изучении анамнеза и сборе жалоб пациента
Доктор выясняет регулярность повышения давления и его показатели
Немаловажное значение имеет присутствие хронического недуга и наследственного фактора. Из-за генетической предрасположенности риск гипертонии может увеличиваться в разы
Визуальном осмотре
Врач занимается прослушиванием легких, пальпацией и простукиванием брюшной полости
Подобные действия необходимы для выявления возможного новообразования, а также для обнаружения места сдавливания кровеносного сосуда (на это будут указывать аномальные звуки). Кроме того, прощупывается щитовидка, а также понадобится измерить пульс, давление, рост и массу тела
Инструментальной диагностике
Если терапевт подозревает определенные нарушения, он направляет пациента на прохождение МРТ мозга, ЭКГ, КТ, допплерографии сосудов мозга, УЗИ сердца
Лабораторных анализах
Подтвердить наличие гипертонии помогут данные общего анализа мочи, развернутого анализа крови, липидограммы и исследования сыворотки крови. Терапевт выпишет соответствующее направление
Опираясь на результаты обследования и анализов, врач точно определит стадию гипертензии и сможет назначить курс лечения. От этого зависит, где именно пациент будет лечиться – в домашних условиях или в больнице под наблюдением медицинского персонала. Если в ходе исследований будут выявлены серьезные отклонения в работе определенного органа, терапевт выдаст направление для посещения специалиста узкого профиля.
Составление плана лечения

Постановка первичного диагноза основывается на данных проведенных анализов и исследований. Если существенные отклонения отсутствуют, скачки давления крайне редко беспокоят пациента, то подбирать медикаменты будет терапевт. Он составляет лечебный план, а также вносит в медицинскую карту информацию о заболевании, рекомендуемых процедурах и препаратах.
Лечить патологию необходимо при помощи ежедневного приема медикаментов, действие которых направлено на:
- нормализацию показателей АД;
- профилактику вероятных осложнений.
Также больной должен периодически посещать поликлинику для проверки самочувствия.
Какой врач лечит давление у взрослых при обнаружении сбоев в работе определенных органов? В зависимости от симптоматики и результатов тестов терапевт направит гипертоника к конкретному специалисту, который проведет дополнительное обследование и подберет соответствующие лекарства. Имеется в виду посещение кардиолога, эндокринолога, нефролога, невропатолога, офтальмолога или гастроэнтеролога, которые стабилизируют состояние органов-мишеней и выявят сопутствующие заболевания.
О чем говорит тупая или режущая боль в коленях
Характер болезненности — один из диагностических признаков, позволяющий ортопеду или ревматологу определить его причину.
Острый отмечается при выраженном воспалении или дегенеративном процессе. Он спровоцирован смещением суставных структур, формированием обширного отека, нарушением иннервации, мышечным спазмом.
На первичном опросе врач обязательно просит описать характер болевого синдрома для постановки предварительного диагноза:
- резкий, острый — травматизация менисков, связочно-сухожильного аппарата, реактивный артрит, острый или подострый бурсит;
- тупой, тянущий, несколько отдаленный — бурсит или синовит, принявший хроническое течение;
- ноющий — деформирующий артроз;
- пульсирующий, режущий — травмы менисков или рецидив гонартроза;
- жгучий — сдавление нерва, туберкулез костей;
- колющий — синовиальная киста, остеопороз;
- сверлящий — остеомиелит, подагрическая атака;
- простреливающий — ущемление нервных окончаний.
Возникающие боли бывают настолько сильные, что устранить их не получается приемом таблеток или втиранием мазей, гелей, бальзамом с анальгетическим действием.
Для улучшения самочувствия человека требуется внутримышечное введение нестероидных противовоспалительных препаратов или глюкокортикостероидов вместе с миорелаксантами. Нередко инъекция выполняется прямо в полость сочленения после извлечения накопившейся внутри жидкости.
Тупые, ноющие, давящие боли обычно предшествуют рецидиву. Они возникают под воздействием провоцирующих факторов.
Это переохлаждение, долгая ходьба, смена климатических поясов, стрессовые и депрессивные состояния, обострения любых хронических патологий. Если их своевременно не купировать, то следует очередной рецидив.
Помощь невролога
При поражении бедренного нерва следует пойти на прием к невропатологу. О том, что в нерве идет воспаление, свидетельствует ряд симптомов:
- слабость в конечности, трудности при ходьбе;
- потеря чувствительности на отдельных участках;
- периодически возникает острая и жгучая боль в области паха, которая усиливается при движениях;
- болезненность при разгибании и сгибании ноги в положении лежа;
- боль усиливается при надавливании на область бедра;
- частичный паралич движений в коленном суставе, не позволяющий делать сгибательно-разгибательные движения (при поражении нерва рядом с коленом);
- изменение чувствительности во всей конечности — как в меньшую, так и в большую сторону: нога может неметь или реагировать болью на малейшие прикосновения;
- слабость мышц, визуальное уменьшение ноги вследствие мышечной атрофии.
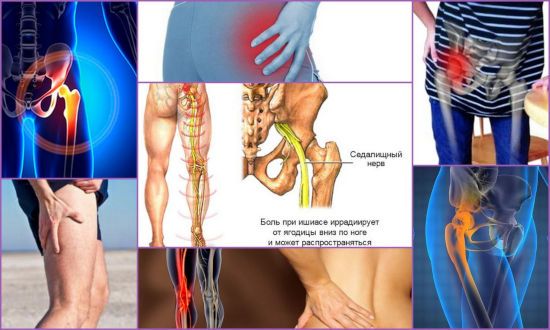 Отличительным признаком неврологической боли при защемлении нерва является ее односторонний характер, поскольку двустороннего поражения практически не встречается
Отличительным признаком неврологической боли при защемлении нерва является ее односторонний характер, поскольку двустороннего поражения практически не встречается
Невропатия бедренного нерва может проявляться как одним из перечисленных симптомов, так и всеми сразу. Если такие признаки есть, то для подтверждения диагноза и лечения нужно обратиться к неврологу.
Важно: если болит тазобедренный сустав, причиной может быть остеохондроз или его осложнения – грыжи и протрузии. Неврологическая патология в данном случае обусловлена защемлением нерва сместившимся межпозвоночным диском
Болезнями позвоночника занимается тот же врач – невролог.















