Остеобластокластома
Содержание:
Почему появляется остеома челюсти
В настоящее время врачи пока что не дали окончательного ответа относительно причин развития остеомы. Тем не менее, некоторые закономерности ее возникновения установлены. Так, обнаружено, что пациенты, страдающие остеомой, прежде получали травмы челюстной кости, например, ушибы. Вероятность возникновения опухолевого ообразования возрастает и при постоянном травмировании слизистой оболочки полости рта. В данном случае хроническую травму могут вызывать:
- останки разрушенных зубов;
- зубной камень;
- плохо подогнанные протезы;
- плохо обработанные края пломб;
- и т.д.
Кроме того, в число факторов, провоцирующих образование остеомы, входят и воспалительные процессы челюстно-лицевой зоны, такие как:
- хроническая форма периодонтита;
- периостит;
- остеомиелит;
- гайморит;
- и т.д.
Таким образом, хотя остеому и не относят к одонтогенным заболеваниям, все же болезни зубов входят в число факторов, создающих риск развития опухоли.
К развитию опухоли могут привести и инородные тела в гайморовых пазухах, а также различные неблагоприятные внешние воздействия, например, радиоактивное излучение и факторы химического характера.
Причины развития остеобластокластомы челюсти
В основе любого опухолевого перерождения клеток лежит изменение структуры клеточной ДНК. И сегодня до конца не выяснено, что именно вызывает такие изменения. Не найден окончательный ответ и на вопрос о том, почему иммунная система иногда теряет из виду опухолевые клетки. Вместе с тем, выявлены определенные закономерности возникновения остеобластокластомы и установлено, какие факторы способны спровоцировать развитие этой опухоли. К таковым относятся:
- Механические травмы – так, остеобластокластома может быть спровоцирована ушибом челюстной кости либо постоянным травмированием слизистой оболочки ротовой полости некачественно обработанной зубной пломбой либо плохо подогнанным зубным протезом.
- Занесение инфекции в лунку от удаленного либо выпавшего зуба.
- Хронические воспалительные процессы в периодонте, надкостнице либо челюстной кости. Также возникновению опухоли может способствовать гайморит или актиномикоз.
- Присутствие в тканях и полостях челюсти обломков пломб, остатков корней зубов и прочих инородных тел.
Диагностика болезни Остеобластокластома
Рентгенологическая картина остеобластокластом длинных трубчатых костей.
Пораженный отрезок кости представляется асимметрично вздутым. Кортикальный слой неравномерно истончен, часто бывает волнистым, может разрушаться на большом протяжении. В месте перерыва кортикальный слой бывает разволокненным или заострен в виде «отточенного карандаша», что имитирует в ряде случаев «периостальный козырек» при остеогенной саркоме. Опухоль, разрушая кортикальный слой, может выходить за пределы кости в виде мягкотканной тени.
Различают ячеисто-трабекулярную и литическую фазы остеобластокластомы. В первом случае определяются очаги деструкции костной ткани, как бы разделенные перегородками. Литическая фаза характеризуется наличием очага сплошной деструкции. Очаг деструкции располагается асимметрично по отношению к центральной оси кости, но увеличиваясь может занимать весь поперечник кости. Характерно четкое ограничение очага деструкции от неповрежденной кости. Костно-мозговой канал отделен от опухоли замыкательной пластинкой.
Диагноз остеобластокластомы длинных трубчатых костей представляется подчас сложным. Наибольшие затруднения бывают в рентгенологической дифференциальной диагностике остеобластокластом с остеогенной саркомой, костной кистой и аиевризматической кистой.
Важное значение в дифференциальной диагностике приобретают такие клинико-рентгенологические показатели, как возраст больного, анамнез заболевания, локализация очага поражения. Аневризматическая киста в длинных трубчатых костях, в отличие от остеобластокластомы, локализуется в диафизе или метафизе
При эксцентричном расположении аневризматической костной кисты определяется локальное вздутие кости, истончение кортикального слоя, иногда расположение костных перекладин перпендикулярно к длиннику кисты. Аневризматическая костная киста в отличие от остеобластокластомы, в этих случаях преимущественно вытянута по длиннику кости и может иметь известковые включения (А. Е. Рубашева, 1961). При центральной аневризматической кисте отмечается симметричное вздутие метафиза или диафиза, что не типично для остеобластокластомы
Аневризматическая киста в длинных трубчатых костях, в отличие от остеобластокластомы, локализуется в диафизе или метафизе. При эксцентричном расположении аневризматической костной кисты определяется локальное вздутие кости, истончение кортикального слоя, иногда расположение костных перекладин перпендикулярно к длиннику кисты. Аневризматическая костная киста в отличие от остеобластокластомы, в этих случаях преимущественно вытянута по длиннику кости и может иметь известковые включения (А. Е. Рубашева, 1961). При центральной аневризматической кисте отмечается симметричное вздутие метафиза или диафиза, что не типично для остеобластокластомы.
За остеобластокластому может быть ошибочно принята монооссальная форма фиброзной остеодисплазии длинной трубчатой кости. Однако фиброзная остеодисплазия проявляется, как правило, в первом или начале второго десятилетия жизни ребенка (М. В. Волков, Л. И. Самойлова, 1966; Furst, Schapiro, 1964). Деформация кости проявляется в виде искривления ее, укорочения, реже удлинения, но не выраженного вздутия, имеющего место при остеобластокластоме. При фиброзной остеодисплазии патологический процесс, как правило, локализуется в метафизах и диафизах трубчатых костей. Возможно утолщение кортикального слоя (компенсаторное), наличие зон склероза вокруг очагов деструкции, что не характерно для остеобластокластомы. Кроме того, при фиброзной остеодисплазии не наблюдается присущего для остеобластокластомы выраженного болевого симптома, быстрого прогрессировать процесса с наклонностью роста в сторону сустава, прорыва кортикального слоя с выходом опухоли в мягкие ткани.
Из плоских костей чаще всего наблюдаются изменения тазовых костей и лопатки. Нижняя челюсть поражается, примерно в 10% случаев. Характерны также солитарность и изолированность поражения. Определяется вздутие кости, истончение, волнистость или разрушение кортикального слоя и четкое ограничение патологически измененного участка кости. При литической фазе превалирует разрушение кортикального слоя, при ячеисто-трабекулярной фазе — истончение и волнистость последнего.
Наибольшие дифференциальные трудности возникают при локализации остеобластокластомы в нижней челюсти. В этих случаях остеобластокластома имеет большое сходство с адамантиномой, одонтомой, фибромой кости и истинной фолликулярной кистой.
Что такое остеобластома челюсти
Данное новообразование считается разновидностью остеоидной остеомы – опухоли, образованной остеогенной тканью, содержащей остеоидные волокна. Отличием остеобластомы от обычной остеоидной остеомы является то, что она формируется остеобластами и остеокластами. Первые из них представляют собой клетки с одним ядром, участвующие в образовании костной ткани. Вторые являются многоядерными клетками, участвующими в резорбции кости. Эти клетки имеют гигантские размеры, потому остеобластома также называется доброкачественной остеоид-остеомой. Кроме того, в остеобластоме присутствует соединительная ткань и участки остеоидной ткани.
На долю остеобластомы приходится двенадцать процентов случаев доброкачественных опухолей челюстной кости и подобных им заболеваний. Данное новообразование обнаруживается у пациентов разных возрастов, преимущественно женского пола.
Остеобластома представляет собой образование размером от двух до десяти сантиметров. На разрезе опухоли видны бурые области, чередующиеся с участками, окрашенными в серо-красный и желтый цвет. Во многих случаях в опухолевом образовании присутствуют пустоты, заполненные жидким веществом бурого цвета. Несмотря на отсутствие кровеносных сосудов, ткань новообразования характеризуется сильной кровоточивостью, обусловленной движением крови в щелях между тканями. При разрушении эритроцитов этой крови образуется вещество под названием гемосидерин. Именно оно и окрашивает ткани остебластомы и жидкость в полостях в бурый цвет. Подобно остеоидной остеоме, остеобластома окружена слоем оссифицированной ткани.
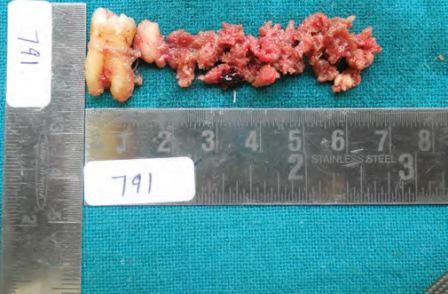
Остеобластома кости: диагностика
Остеобластома кости: основные виды
У человека может развиваться как остеобластома верхней челюсти, так и остеобластома нижней челюсти. При этом опухоль может образовываться как в толще кости (центральная локализация), так и периферии. Выделяют следующие разновидности данного новообразования:
- Кистозная остеобластома, имеющая сходство с кистой. На рентгеновском снимке такой опухоли видна сравнительно четко очерченная область с разреженной костной тканью.
- Ячеистая остеобластома, представляющая собой образование, ткань которого имеет ячеистую структуру. Ячейки при этом отделены друг от друга костными перегородками. При постановке диагноза нужно дифференцировать эту опухоль от поликистозной амелобластомы.
- Солидная остеобластома – выглядит на снимке как сильное неоднородное затемнение, имеющее неровные границы.
- Литическая остеобластома, характеризующаяся разрушением костной ткани и резорбцией зубных корней в ее зоне.
Последний вид опухоли развивается быстро и напоминает остеосаркому. Развивается это заболевание обычно у людей в детском и молодом возрасте.
Все эти формы остеобластомы не изолированы друг от друга. Нередко заболевание носит смешанный характер. Кроме того, один вид опухоли может перерождаться в другой.
В отличие от обычной и остеоидной остеомы, остеобластома может расти довольно быстро. Такое течение болезни называется агрессивным. Можно сказать, что агрессивная остеобластома занимает промежуточное положение между доброкачественными и злокачественными опухолями. Она характеризуется быстрым ростом, разрушением кости и прорастанием в прилегающие костные ткани, и при ее удалении нередки рецидивы. Однако, в отличие от злокачественных новообразований, агрессивная остеобластома не дает метастазов.
В то же время, агрессивная опухоль может принять злокачественное течение и перейти в остеобластосаркому. Остеобластома нижней челюсти при злокачественном перерождении вызывает патологический перелом челюстной кости.
Как прояляется остеобластома кости челюсти
На начальной стадии развития опухоль может не давать каких-либо симптомов. В такой ситуации новообразование обычно обнаруживают случайно после рентгена. Дальнейший рост новообразования вызывает подвижность зубов и нарушение симметрии лица.
Если остеобластома локализована в толще челюстной кости, то при прощупывании она обнаруживается как плотное образование с бугристой гладкой поверхностью. При этом во время процедуры пальпации пациент боли может вовсе не ощущать. В некоторых случаях возможны небольшие болезненные ощущения.
Центральная остеобластома челюсти дает такие характерные симптомы, как:
- потеря устойчивости зубов, расположенных в зоне новообразования;
- покраснение и даже синюшность мягких тканей, прилегающих к альвеолярному отростку в области развития патологии;
- в случае развития воспаления в тканях опухоли – образование гнойных свищей.
Если новообразование достигает очень больших размеров, то на коже лица могут появляться язвы.
При периферической остеобластоме обнаруживается шишка, локализованная в области альвеолярного отростка челюстной кости и имеющая широкое основание. При таком развитии опухоли также наблюдается синюшность мягких тканей, а в некоторых случаях происходит образование свищей. Травмирование опухоли приводит к открытию кровотечений с последующим заражением. Попадание в ткань новообразования инфекции приводит к развитию воспалительного процесса, который сопровождает:
- образование язв;
- воспаление лимфатических узлов, находящихся вблизи зоны опухоли;
- сильная подвижность зубов, расположенных около новообразования;
- признаки интоксикации – повышение температуры и ухудшение самочувствия.
Если опухоль производит давление на кровеносные сосуды и нервные окончания, то возможны болевые ощущения.
Симптомы заболевания
Некоторые виды патологии развиваются длительное время бессимптомно. Первые признаки начинают проявляться после передавливания нервных отростков с сосудами, т.к. ощущается дискомфорт. Выявить болезнь случайно может рентген, проводимый с другой целью.
Симптомы остеобластомы проявляются в зависимости от места расположения. Признаками новообразования в туловищных костях, рук и ног будут болезненные ощущения тянущего характера в мышечных тканях. Наблюдаются проблемы с двигательными функциями, сопровождающиеся болью и дискомфортом.
Опухоль черепа проявляется симптомами:
- Болевые спазмы в области головы;
- Кровотечения из носовой полости без видимой причины;
- Нарушения в дыхательной системе, сопровождающиеся затруднённым дыханием;
- Дискомфорт в области гортани;
- Зрительные дисфункции;
- Приступы мышечных судорог – эпилепсия;
- Визуально фиксируется глаз навыкате.
Образование в черепе опасно расположением тканей головного мозга вблизи патологии. Опухоль способна спровоцировать внутричерепное давление, кратковременные проблемы с памятью и нарушения в гормональном балансе.
Остеобластома челюсти протекает без видимых причин на стадии небольшого роста и размера. Увеличение новообразования приводит к давлению на кровеносные сосуды с нервными окончаниями – это провоцирует сбой в процессе функциональности.
Образование нижней челюсти или верхней выявляется непосредственно внутри костных тканей и на поверхности. Различают следующие типы:
- Кистозный обладает чёткими границами с внутренним наполнением костной тканью;
- Ячеистый внешне напоминает чётко разделенные перегородками ячейки;
- Солидный не имеет границ и чёткой формы – выглядит как размытое пятно;
- Литический приводит к некрозу костной ткани и зубных корней, находящихся в области новообразования.
Диагностика может определить несколько типов патологии – один вид может перетекать в другой.
Симптомы данной патологии:
- Зубы начинают активно выпадать;
- Воспаление в поражённых тканях;
- В прилежащих мягких тканях образуются гнойные свищи;
- На кожных покровах лица присутствуют язвенные образования разного характера;
- В лимфатических узлах диагностируются воспалительные процессы;
- Температура тела повышается до 37-38 градусов;
- У пострадавшего наблюдается мышечная слабость;
- Болезненные ощущения в области опухоли;
- Деформация челюсти – асимметричность.
Остеобластома бедренной кости на начальной стадии не проявляется и не доставляет дискомфорта больному. Обнаружиться также может случайно при проведении рентгена перелома кости. Симптомы проявляются после увеличения опухоли.
Признаки:
- Мышечные боли тянущего характера;
- Выраженная хромота поражённой ноги;
- Воспалительные процессы в соединительной ткани – ревматизм;
- Двигательные функции сопровождаются болью.
Остеобластома позвоночника развивается по аналогичному графику – при маленьких размерах протекает бессимптомно. Признаки болезни:
- Болевые ощущения в области позвоночника;
- Дискомфорт во время движения;
- Может ощущаться присутствие новообразования в позвонке.
ul
Симптомы остеомы
Различные виды остеомы имеют соответственно и разную симптоматику. Остеома лобной кости, локализирующаяся на внешней стороне черепных костей, проявляется как плотное неподвижное гладкое образование, не имеющее болезненных ощущений. При локализации на внутренней стороне костной пластины свода черепа возможно проявление следующих симптомов:
- нарушение процессов памяти
- припадки эпилепсии
- повышение внутричерепного давления
Локализация в околоносовой пазухе проявляется:
- ухудшением остроты зрения
- снижением слуха
- птозом
- анизокорией
- диплопией
Это происходит по причине того, что затрагивается тройничный нерв.
Если опухоль расположилась около нервного корешка либо заполнила отросток позвонка и достигла больших размеров, то возможна деформация позвоночника, сопровождающаяся сильными болями.
Остеод-остеомы проявляются главным образом болевым синдромом в местах поражения костей конечностей – локти, голень, плечи и бедра.
В начальной стадии заболевания жалобы направлены на боли в мышцах, так как они ощущаются в глубине тканей. Когда же опухоль развивается и увеличивается, то ощущения локализируются, боль усиливается, пораженная конечность функционально ослабевает, например, появляется хромота при ходьбе или невозможно полностью сжать пальцы рук. Опухоль, расположенная в гайморовой пазухе, дает болезненные ощущение в носу и затруднения дыхания.
ul
Лечение остеобластокластомы в Израиле
Поскольку, как уже говорилось, есть большая вероятность перехода процесса в злокачественную форму, необходимо своевременно удалять новообразование. Это позволяет обойтись небольшим вмешательством и удалить мало тканей, что очень хорошо для пациента в плане его реабилитации.
- Хирургическое вмешательство является одним из самых популярных способов лечения остеобластокластомы. Врачи удаляют новообразование в пределах здоровых тканей, что предотвращает рецидив. При больших размерах на месте опухоли может оставаться значительный дефект, который заживает и восстанавливается длительное время.
- Лучевая терапия – также один из основных методов лечения пациентов с остеобластокластомой. Под воздействием излучения новообразование постепенно уменьшается в размерах и регрессирует. Современные аппараты, которыми оснащены израильские клиники, позволяют провести облучение с минимальным риском для окружающих тканей и максимальным воздействием на опухоль.
Поскольку остеобластокластома – доброкачественная опухоль, то пациент просто обязан избавиться от нее на этой стадии. В противном случае может произойти ее озлокачествление, и врачи будут вынуждены применить уже далеко не такие щадящие методы, которые сильнее скажутся на здоровье пациента.
Остеоидная остеома — симптомы, виды и лечение
Остеоид-остеома бедренной кости — заболевание, характерное для маленьких детей и молодых людей до 30 лет. Такая остеома отличается от обычной своими незначительными размерами, достигающими обычно 10 мм.
Кость при разрастании нароста веретенообразно утолщается и образует очаг, который представляет собой ткань серо-розового цвета округлой формы.
Вокруг нее можно увидеть большой слой склерозированной кортикальной ткани.
Кости, как и все органы, подвержены влиянию окружающей среды. Поэтому нередки случаи образования на костях наростов — как злокачественных, так и доброкачественных. Не обходит стороной костную систему и такое заболевание, как остеоид-остеома, которое относится к доброкачественным новообразованиям.
Места зарождения таких опухолей — длинные трубчатые кости. По структуре нарост тяжело отличить от той материи, на которой он образовался. Обычно патологию обнаруживают случайно в детстве при обследовании по поводу совершенно другой болезни.
Лидером по размещению нароста является большеберцовая кость, за ней следует бедренная, потом малоберцовая, плечевая, локтевая и плоские кости черепной коробки. Бывают остеомы и в подвздошной части скелета.
Остеобласты (молодые клетки костной ткани, которые вырабатывают межклеточное вещество — матрикс, регулируют потоки кальция и фосфора в костную ткань и из нее), располагаясь в здоровой кости, могут образовывать правильный рисунок, что позволяет равномерно распределять весовую нагрузку на костную систему. В области скелета с изменениями эти клетки располагаются хаотично, а между ними находится неплотная материя соединительного типа.
Провокаторы болезни
Остеоидного типа остеома может быть вызвана рядом причин:
- Перерождение костной ткани в другие виды.
- В период беременности может произойти неправильная закладка костных тканей из-за влияния радиоактивных излучений, химикатов и физических факторов.
- Спровоцировать развитие опухоли могут инфекционные воспалительные процессы — ревматоидный артрит, сифилис, волчанка.
- Генетическая склонность.
- Причиной может стать и подагра, при которой идет вымывание кальция и выведение мочевины.
- Спровоцировать развитие патологии может вялотекущий воспалительный процесс в придаточных носовых пазухах.
Ученые так и не смогли пока до конца выяснить настоящие причины, вызывающие такую болезнь, как остеоидная остеома. А все эти провокаторы являются косвенными.
Разновидности остеомы
Врачи различают несколько видов остеоид-остеомы. Классификация патологии зависит от происхождения, строения, места расположения.
Деление по происхождению:
- Гиперпластическая остеома. Формируется из клеток кости, которые хаотично размещены по окружности или могут накапливаться только на одном ее участке. Рост образования направлен внутрь костной ткани или наружу. Участки, где обычно разрастаются опухоли, — кости лица и черепной коробки, предплечье, бедро, голень.
- Гетеропластическая остеома. Является материей соединительного типа, которая начинает нарастать на орган из-за постоянного раздражающего влияния на область. Обычно ее обнаруживают на сухожилиях бедра или плеча.
ul
Классификация остеом
Существует три вида остеом:
- твердая (из вещества с плотной структурой и располагается в виде параллельных концентрических пластин);
- губчатая;
- мозговидная (с объемными пустотами, наполненными костным мозгом).
По происхождению отличают остеому гиперпластическую, возникающую из костной системы и гетеропластическую, развивающуюся из соединительной органической ткани. Примером гиперпластических наслоений-опухолей на костях являются остеонефриты. Своей структурой остеома не имеет отличий от здоровой ткани кости. Возможные места обнаружения остеомы – лицевые и черепные кости, а также пазухи.
Различают следующие виды остеомы пазух:
- остеома лобной пазухи
- остеома гайморовой пазухи
- остеома клиновидной пазухи
Околоносовые пазухи являются любимым местом периферической опухоличерепно-лицевой области. Эта опухоль, характеризующаяся локализацией в районе головы и шеи, в два раза чаще встречается у мужчин. Обычно выявляют остеомы одиночные. Но при заболевании Гарднера возможно образование многочисленных опухолей, расположенных в трубчатых костях.
Также опухоли черепных костей могут быть врожденными и множественными по количеству. В таких случаях остеомы кости входят в ряд других пороков развития. Довольно редко встречаются множественные периферические остеомы лобной кости, не затрагивающиепазухи лба.
Периферические опухоли обычно являются доброкачественными довольно безобидными образованиями, но если они большие и находятся на видимой части лица, то являют собой серьезную эстетическую проблему и делают необходимым хирургическое вмешательство. Остеоидная остеома или остеоид-остеома еще один вид доброкачественной остеогенной опухоли. Некоторыми специалистами этот вид относится к воспалительным процессам, которые встречаются чаще у детей и подростков-мальчиков. Места поражения остеомой — большеберцовая кость и кости бедра.
Основное отличие остеоид-остеомы от обычной остеомы в абсолютно другом, характерном клеточном составе. В росте эта опухоль имеет самоограничение и не бывает диаметром больше сантиметра.
ul
Классификация остеобластокластомы
Классификация рака костей относит остеобластокластомы к опухолям неясного генеза.
Теоретически, они имеют 4 степени злокачественности:
- в клетках опухоли первой степени нет клеточного атипизма, фигуры митозов встречаются редко;
- на второй стадии наблюдается слабовыраженный полиморфизм клеток, но без явной малигнизации;
- 3 степень — это высокозлокачественные малигнизированные саркомы, с умеренным клеточным атипизмом и большим количеством митозов;
- на последней 4 степени клетки утрачивают свои свойства, видна явная дедифференцировка.
На практике эта классификация не всегда оказывается верной. Некоторые специалисты считают целесообразным объединить 2 и 3 степени в одну, так как различия между ними небольшие.
На данный момент остеобластокластому разделяют на доброкачественную и злокачественную, но, такое разделение не совсем верно, учитывая, что доброкачественная форма может расти инфильтративно и разрушать окружающую ткань. Есть достаточно высокая вероятность ее малигнизации и метастазирования. Скорее ее можно отнести к переходной форме, но никак не к доброкачественной.
В зависимости от расположения, различают 2 вида гигантомы:
- периферическая. К такой форме относится остеобластокластома челюсти.
- центральная. Располагается внутри кости, представляет собой солитарное образование. Отличается наличием гемморагичеких участков, из-за которых опухоль приобретает бурый цвет.
Симптомы остеобластокластомы челюсти
Данная опухоль долгое время может развиваться бессимптомно – особенно при центральной локализации. Рост новообразования приводит к появлению таких симптомов, как:
- нарушение симметрии лица;
- появление болевых ощущений в пораженной области;
- появление признаков воспаления мягких тканей, прилегающих к опухоли;
- при длительном развитии – образование язв и свищей с гнойными выделениями в ротовой полости, а в некоторых случаях и на коже лица.
Обычно бессимптомное развитие остеобластокластомы продолжается от трех до десяти лет. У больного отсутствуют какие-либо жалобы, и опухоль обнаруживают случайно – например, в ходе общего обследования. Быстрый и агрессивный рост данного новообразования имеет место весьма нечасто.
Как проводится лечение остеобластомы?
После комплексной диагностики может быть назначена адекватная терапия. Остеобластома кости лечится исключительно посредством хирургического вмешательства. Показанием для его проведения может послужить наличие выраженного косметического дефекта, прогрессирующее нарушение работы жизненно важных органов, агрессивный рост опухоли и мутационный процесс, который способствует развитию деформации костей скелета.
Существует несколько вариантов хирургического лечения. В одних случаях выполняется радикальное иссечение тканей опухоли под общим наркозом. В этом случае сразу же удаляется и незначительная часть здоровых тканей вокруг новообразования. Такой подход в значительной степени снижает риск рецидива. Радикальное хирургическое иссечение опухоли в дальнейшем в большинстве случаев требует проведения пластики пораженного участка.
Помимо всего прочего, может быть выполнена лазерная деструкция остеобластомы. Такое вмешательство считается более щадящим и не требует в дальнейшем проведения дополнительных манипуляций. Кроме того, воздействие лазера не может стать причиной сильного кровотечения, поэтому она рекомендована для проведения удаления небольших по размеру опухолей у детей.
Патологическая анатомия
Макроскопически опухоль имеет пестрый вид — на разрезе красно-серые участки чередуются с бурыми очагами гемосидероза, желтоватыми участками некроза, белесоватыми зонами фиброза и кистозными полостями, содержащими серозную или кровянистую жидкость. Наряду с преобладающими мягкими массами встречаются более плотные участки фиброза и оссификации. Костные перегородки в толще опухоли не обнаруживаются, однако преимущественно в периферических отделах могут наблюдаться явления костеобразования в виде остеоидных или обызвествленных костных пластинок. Опухоль деформирует кость в области эпиметафиза за счет распространения под корковое вещество, причем оно в этих участках резорбируется, а со стороны надкостницы образуется новая костная «скорлупа». Иногда истонченное корковое вещество повреждается и опухоль распространяется на прилежащие к пораженной кости мягкие ткани. В редких случаях опухоль распространяется в близлежащие сустав или кость. В области О. может наступить патологический перелом кости, в результате к-рого макроскопическая картина становится еще более пестрой за счет кровоизлияний, некроза, репаративных процессов и др.
Рис. 1. Микропрепарат остеобластокластомы: 1 — гигантские многоядерные клетки; 2 — остеобластические клетки; окраска гематоксилин-эозином; х 120.
Микроскопически Остеобластокластома построена из клеточных элементов двух типов: преобладают слегка вытянутые мелкие клетки с округлым или овальным ядром, среди к-рых более или менее равномерно распределены многоядерные гигантские клетки, содержащие иногда до 50—100 ядер (рис. 1), практически не отличающихся от ядер мелких клеток. В одноядерных клетках встречаются митозы, в многоядерных — фигуры деления отсутствуют. Наряду с этими двумя видами клеток в О. встречаются фибробласты, поля ксантомных клеток, участки кровоизлияний с макрофагальной реакцией. В центральных отделах О. отмечается своеобразный бессосудистый тканевой кровоток — кровь циркулирует непосредственно между клетками, образуя местами небольшие скопления, как бы «заболачивая», по выражению А. В. Русакова, ткань опухоли и приводя к образованию кист. Это дает основание нек-рым исследователям говорить о возможности исхода О. в костную кисту (см.). Значительное число кровеносных сосудов выявляется преимущественно по периферии новообразования. При интенсивном росте опухоли многоядерные гигантские клетки утрачивают четкость контуров, число ядер в них увеличивается. При медленном росте многоядерные гигантские клетки уменьшены в размерах, округлой формы с четкими контурами, содержат небольшое количество ядер. В ряде случаев на первый план выступают явления фиброза. При этом многоядерные клетки еще больше уменьшаются в размерах, имеют неровные зазубренные очертания, содержат значительно меньше ядер, цитоплазма их становится плотной, базофильной. При исходе О. в кисту опухолевая ткань иногда почти полностью редуцируется. Вторичные изменения, возникающие в ткани опухоли в результате патол, перелома, значительно усложняют гистологическую картину. В прилежащих к О. сосудах, гл. обр. венозных, могут быть обнаружены комплексы опухолевых клеток даже в тех случаях, когда О. имеет типичное, доброкачественное, строение, что, по мнению Т. П. Виноградовой, объясняется проникновением опухолевых элементов в сосудистое русло за счет тканевого кровотока в опухоли. Описаны случаи метастазирования при типичном (доброкачественном) строении опухоли.
Первично-злокачественная О., к-рая отличается выраженным структурным атипизмом, при резкой анаплазии может принять характер фибро-, полиморфно-клеточной или остеогенной саркомы. О. как типичного гистол, строения, так и с признаками малигнизации метастазируют обычно гематогенно, гл. обр. в легкие, но могут быть метастазы и в регионарных лимфатических узлах.