Узи паховых лимфоузлов: что показывает, нормальные размеры, стоимость
Содержание:
Народные рецепты лечения паховых грыж
Пациентки, которые планируют испробовать нетрадиционные терапевтические методики должны понимать — это бессмысленно для такой патологии, как паховая грыжа женщин — лечение без операции народными средствами не принесет желаемого результата.
Применение различных народных рецептов (настойки из клевера, цветков васильков, листьев крыжовника и т. д.) позволит ненадолго отсрочить хирургическое вмешательство. Иногда это может приводить к формированию осложненных форм заболевания.
Осложнения
Паховая грыжа представляет собой опасную патологию, которая может стать причиной серьезных осложнений. Если пациентке не будет своевременно проведено хирургическое лечение, то возможно развитие ущемления грыжи — это состояние развивается внезапно.
Изначально пациентка ощущает острый болевой синдром в области паха. При попытке вправить выпячивание обратно в брюшную полость женщина ощутит под пальцами плотную и напряженную грыжу, которая не меняет своего положения.
Очень быстро появляются симптомы, требующие незамедлительного хирургического вмешательства:
- частая рвота;
- постоянная тошнота;
- скопление газов, запор;
- во время дефекации каловые массы содержат примесь крови;
- лихорадочные состояния.
Если женщина своевременно обратится за медицинской помощью — будет проведена хирургическая операция. В целом прогноз благоприятный (при своевременном обращении!).
Методы лечения у женщин
Лечение паховой грыжи проводится хирургическим путем. В современной медицине существует несколько способов удалить образование:
- метод натяжной герниопластики (подробней здесь); лапароскопическая герниопластика; сочетание герниопластики и эндопротеза.
Натяжная герниопластика предполагает закрытие грыжевого отверстия близлежащими соединительными тканями и мышцами. Побочным эффектом такой операции является нарушение кровообращения в местах стяжения ткани. После хирургического вмешательства больной еще две недели остается в стационаре.
Лапароскопическая герниопластика проводится через маленький прокол в брюшине. Принцип проведения операции остается как и в предыдущем методе. Такой способ отличается малой кровопотерей пациента, отсутствием травматичности и быстрым реабилитационным периодом. Кроме того, значительно снижается риск повторного возникновения паховой грыжи. Операция проводится в амбулаторных условиях и при отсутствии медицинских противопоказаний, больной в тот же день может отправляться домой.
Методом сочетания герниопластики и эндопротеза пациенту устанавливается полипропиленовая сетка для укрепления стенок брюшины. Послеоперационный период восстановления организма практически отсутствует, пациент возвращается к нормальному образу жизни. Единственным существенным недостатком такого вмешательства может быть отторжение организмом сетки.
В 10% случаев после проведенной операции грыжа может возобновиться. Несоблюдение рекомендаций врача, склонность к грыжевым выпячиваниям и поднятие тяжестей могут стать причиной рецидива.
Расшифровка результатов
Врач ультразвуковой диагностики оценивает степень эхогенности обследуемых структур, изменение их размеров, функциональных особенностей. Для расшифровки используются два режима визуализации: B- и M-режимы. M-режим одномерный, представляет УЗИ картину в виде графика: часть волн отражается ближе к датчику и возвращается быстрее, часть – медленнее. B-режим позволяет визуализировать срез в зависимости от плотности тканей.
Таким образом, B-режим облегчает восприятие, а M-режим используется для точного измерения размеров структур, особенно если оные слабо отличаются от окружающих тканей по оттенку серого цвета и не воспринимаются на глаз как отличные.
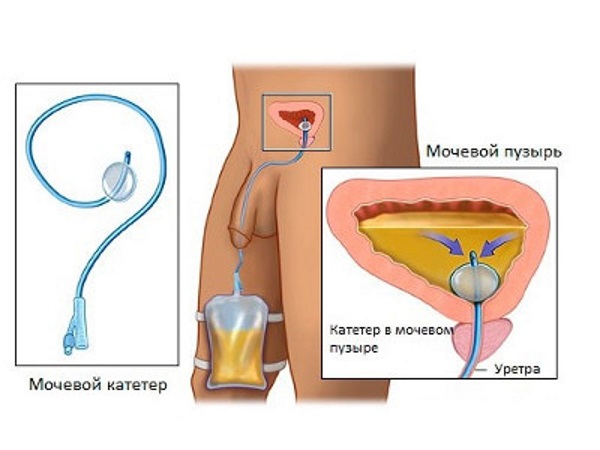
Мочевой пузырь
В норме стенка пузыря однородна, без очаговых изменений. Контуры мочевого пузыря округлые в поперечном срезе и овальные при сагиттальном. Толщина стенки органа до 0,5 см. При цистите (что является довольно редкой патологией для мужчин) появляются характерные изменения. Острый цистит сопровождается выпадением мелкого гиперэхогенного осадка (соли) на фоне неизменённой стенки мочевого пузыря. Хронический цистит уже характеризуется изменениями и в стенке органа: она утолщена, может быть неровной, осадок представлен более крупными гиперэхогенными образованиями (хлопья).
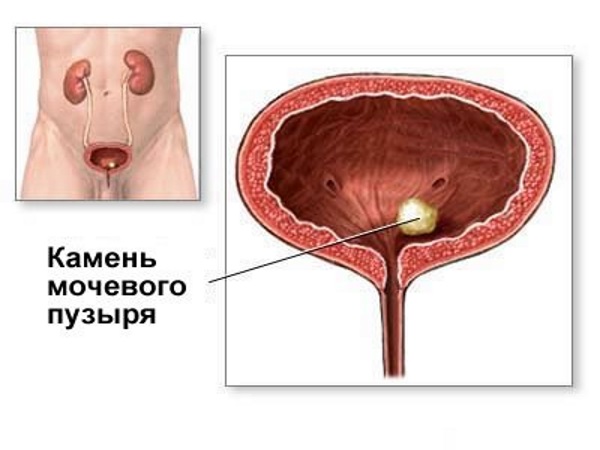
Также в мочевом пузыре могут обнаруживаться камни как крупные резко гиперэхогенные очаги. Косвенно о наличии конкрементов можно судить по нарушению опорожнения мочевого пузыря и по увеличению его остаточного объёма. Снижается скорость тока мочи (в норме около 14 см/с). Остаточный объём полости мочевого пузыря должен быть около 50 мл. Конкременты чаще всего повторяют форму мочевого пузыря изнутри.
При обнаружении на стенке локальных образований, вдающихся в просвет органа, можно предположить наличие полипа или опухоли. Эти образования чаще растут в просвет органа и могут его заполнять. Рак мочевого пузыря имеет неправильную форму. Конечно решить вопрос о природе образования позволяет гистология (забор и исследование тканей пораженного органа).
Доплерография определяет направление тока мочи, с помощью чего можно выявить патологический рефлюкс урины в мочеточники.
Предстательная железа
В норме железа овальная или близкая к треугольной. Размеры железы в норме: сагиттальный размер от 1,5 до 2,6 см, поперечный размер 2,7 – 4,3 см, верхне-нижний размер 2,5 – 4,0 см.
Заболевания предстательной железы чаще всего проявляются в форме воспаления или опухолевого роста. Намного информативнее проходить данное обследование трансректальным способом, который позволяет подавать ультразвук к железе только через стенку прямой кишки. Кроме того, косвенно можно судить о состоянии предстательной железы по наличию стриктуры мочеиспускательного канала (нарушение его опорожнения, снижение скорости мочеиспускания).
Аденома предстательной железы в большинстве случаев является очаговым (узловым), реже диффузным. Железа меняет свою форму, величину, появляется очаговое разрастание. Образование обычно схоже по эхогенности с нормальной паренхимой железы.
Простатит (воспаление предстательной железы) может быть острым и хроническим. Острый простатит характеризуется отёком, поэтому на УЗИ будет картина снижения эхогенности, при гнойном воспалении появляется абсцесс предстательной железы (полость очень низкой эхогенности). Хроническое воспаление уже приводит к уплотнению железы, поэтому появляются очаги высокой эхогенности в форме тяжей, а сама железа деформируется. При длительном течении воспаления и застое секрета происходит формирование конкрементов – очаги высокой плотности.
Рак предстательной железы выявляется в виде изменения формы органа в форме узла или диффузное. Эхогенность может быть разной. Опухоль имеет неправильную форму, если располагается поверхностно, может прорастать в рядом расположенные органы или клетчатку. Биопсия проводится также под контролем УЗИ.
При опухолях с помощью доплерометрии можно определить гиперплазию сосудов предстательной железы, повышение пиковой скорости кровотока.
Симптомы, фото — как выглядит паховая грыжа?
паховая грыжа фото
Выглядит паховая грыжа у женщин как мягкий на ощупь выступ, способный при любых физических нагрузках значительно увеличиваться в размерах.
Перед тем, как патология начнет внешне проявляться, у пациенток может наблюдаться следующая симптоматика:
- Болевой синдром, появляющийся во время менструального цикла (альгодисменорея развивается в том случае, когда в грыжевый мешок попадает либо яичник, либо фаллопиевая труба);
- Болевые ощущения разной интенсивности, локализирующиеся в области поясницы, нижней части живота, крестца, паха;
- Метеоризм или запоры;
- Болевой синдром, развивающийся при выходе слепой кишки в грыжевый мешок (неприятные ощущения пациенты испытывают в области кишечника);
- Учащенное мочеиспускание, рези и болевые ощущения в области уретры и над лоном;
- Тошнота и головокружение;
- Лихорадочные состояния и т. д.
При появлении выпячивания в паховой области женщина (в начальной стадии заболевания) может самостоятельно вправлять его в брюшную полость. При этом она будет ощущать урчание и непривычный звук.
Выпячивание может самостоятельно исчезать в момент принятия пациенткой горизонтального положения. Грыжа появится как при возвращении женщины в вертикальное положение, так и при любом физическом воздействии, оказанном ею на область брюшины: чихании, кашле, напряжении.
Паховая грыжа может иметь различные размеры, от которых будет зависеть как интенсивность болевого синдрома, так и дискомфорт, ощущаемый при ходьбе.
Диагностика и обследование
Чтобы назначить правильное лечение пациенткам, у которых наблюдается выпячивание в области паха, узкопрофильные специалисты проводят комплексное обследование, включающее лабораторные и аппаратные методики.
На приеме врач (уролог или хирург) внимательно осматривает женщину, осторожно пальпирует область выпячивания (чтобы определить размер и форму) и пробует вправить грыжу. Параллельно собирает анамнез заболевания, помогающий выявить факторы поспособствовавшие развитию паховой грыжи. Для постановки точного диагноза пациентке с подозрением на паховую грыжу назначаются дополнительные обследования:
Для постановки точного диагноза пациентке с подозрением на паховую грыжу назначаются дополнительные обследования:
- УЗИ органов малого таза и брюшной полости, в том числе и грыжевого выпячивания;
- Герниографию – метод рентгенологической визуализации, помогающий оценить ход грыжевого канала и выявить, какие органы в него попали;
- Ирригоскопию – рентгенологическая методика с применением контраста для определения местоположения кишечника (не попал ли он в грыжу).
Подготовка к УЗИ
Когда речь идет исключительно об УЗИ грыжевого мешка, то специальной подготовки не требуется. При исследовании всей брюшной полости необходимо придерживаться специальной диеты, уменьшающей газообразование. Следует исключить продукты:
- бобовые;
- мучные, кондитерские изделия;
- продукты, богатые клетчаткой (сырые овощи, фрукты);
- молоко;
- квашеная капуста;
- жевательные резинки;
- газированные напитки.
Если исследуются дети, то необходимо доступным языком объяснить суть процедуры и правила поведения. В противном случае малыш может испугаться, что спровоцирует психологическую травму у ребенка.
Подробнее о лимфоузлах
Лимфатическая система организма человека – это сложная, разветвленная сеть, состоящая из сосудов и узловых образований, заполненных лимфой и лимфатической тканью. Основное предназначение лимфатической системы – это защита, дренаж, адсорбция из организма вредных веществ, факторов агрессии химического, бактериального, вирусного, онкологического происхождения, обезвреживание их.
Клетки лимфосистемы – лимфоциты, находятся в крови и первыми вступают в контакт с антигенами, способствуя выработке полноценного иммунного ответа на проникновение в организм. Лимфатические узлы расположены группами по всему телу человека и являются первичными фильтрами для микробов или других опасных веществ. Попадая в них, чужеродные факторы задерживаются и не распространяются далее. При этом размеры лимфатических узлов увеличиваются по сравнению с нормальными, они могут стать болезненными, нагнаиваться.
 В таких ситуациях они становятся доступными для пальпации через кожу или даже видимыми при наружном осмотре. Их болезненность или выделение гноя говорит о бактериальной природе процесса. При неясной картине заболевания могут назначать УЗИ лимфоузлов, в том числе, в паху, потому что это показывает характер изменений узлов.
В таких ситуациях они становятся доступными для пальпации через кожу или даже видимыми при наружном осмотре. Их болезненность или выделение гноя говорит о бактериальной природе процесса. При неясной картине заболевания могут назначать УЗИ лимфоузлов, в том числе, в паху, потому что это показывает характер изменений узлов.
Классификация патологии
В практической медицине различают несколько видов паховых грыж. Учитывая место выхода, бывает прямая, косая и сочетанная патология. Каждая из них может появиться в течение жизни или образоваться уже в утробе матери. Соответственно такие паховые грыжи называют приобретенными и врожденными.
Прямые паховые грыжи появляются после рождения, чаще у взрослых пациентов. При этой разновидности грыжевой мешок «вываливается» непосредственно в паховое пространство. Косая паховая грыжа проходит сквозь внутреннее паховое кольцо и семенной канатик. Такой вид грыжевого дефекта может появиться и у детей, в том числе у новорожденных. Косая паховая грыжа может быть:
- канальная – грыжевое образование опускается до наружного кольца канала;
- канатиковая – дно дефекта может иметь локализацию на протяжении всего семенного канатика;
- пахово-мошоночная – выпячивание опускается в мошонку, вследствие чего она увеличивается в размерах.

Сочетанные грыжи представляют собой комбинацию из нескольких патологических образований, выходящих в разные отверстия.
Грыжа может быть вправимая и невправимая. Вправимый дефект с легкостью возвращает органы в правильное анатомическое положение. Невправимое образование появляется при сращении грыжевого мешка и его содержимого.
Паховую грыжу иногда называют соскальзывающей. В этом случаев грыжевой мешок попадает мочевой пузырь, матка, яичники и другими внутренними органы малого таза, а полость сформирована из двух слоев.
Грыжа может появиться с правой стороны – правостороннее, слева – левостороннее, или с двух сторон – двустороннее. По клиническим проявлениям есть неосложненные и осложненные грыжи, которые подверглись ущемлению.
Когда необходимо УЗИ?
В первую очередь УЗИ назначается врачом-хирургом или урологом при необходимости подтвердить или уточнить диагноз, что на начальном этапе развития заболевания имеет особую важность. Тревожными признаками, при которых необходима диагностика УЗИ паховой области, могут быть: отеки мошонки (у младенцев), проблемы с мочеиспусканием, дискомфорт и болевые ощущения в области паха
Несмотря на схожесть симптомов, патогенез паховой грыжи протекает по-разному и во многом зависит не только от возраста, но и от пола пациента, хотя, согласно медицинской статистике, на 5 пациентов, обращающихся за помощью, приходится лишь 1 женщина. Следует помнить, что правильно и своевременно сделанная диагностика и назначенное по ее результатом лечение могут полностью избивать пациента от дискомфорта и рецидивов, а также исключить риск защемления и некроза, чреватого оперативным вмешательством и длительным лечением.
Как диагностируются паховые грыжи?
Врач диагностирует паховую грыжу исследуя:
- медицинскую и семейную историю
- применяя физическое обследование
- дополнительные методы диагностики, включая рентген и УЗИ брюшной полости
Медицинская и семейная история. Изучение медицинского и семейного анамнеза может помочь врачу диагностировать паховую грыжу. Часто симптомы, которые описывает пациент, являются признаками паховой грыжи.
Физическое обследование. Физическое обследование может помочь диагностировать паховую грыжу. Во время медицинского осмотра медицинский работник обычно осматривает тело пациента. Врач может попросить пациента встать и кашлять или напрягаться, чтобы врач мог почувствовать выпуклость, вызванную грыжей, когда она входит в пах или мошонку
Врач может осторожно попытаться вправить грыжу обратно в правильное положение в области живота
Визуальные тесты. Хирург обычно не использует визуализационные тесты, включая рентген, для диагностики паховой грыжи, если только:
- пытается диагностировать ущемление или признаки кишечной непроходимости
- не может почувствовать паховую грыжу во время физического обследования, особенно у пациентов с избыточным весом
- неясно, вызывает ли грыжа или другое состояние опухоль в паху или другие симптомы
Специально обученные специалисты проводят визуализацию в клинике.
Радиолог — врач, который специализируется на медицинской визуализации — интерпретирует изображения. Пациент обычно не нуждается в анестезии.
Тесты могут включать следующее:
- Рентген брюшной полости. Рентгеновское излучение — это изображение, записанное на пленку или на компьютер с использованием небольшого количества излучения. Пациент будет лежать на столе или стоять во время рентгенографии. Техник устанавливает рентгеновский аппарат на брюшную полость. Пациент задержит дыхание, пока техник делает снимок, чтобы изображение не было размытым. Техник может попросить пациента изменить положение для получения дополнительных снимков.
- Компьютерная томография (КТ). КТ-сканирование использует комбинацию рентгеновских лучей и компьютерных технологий для создания изображений. Для компьютерной томографии технический специалист может дать пациенту раствор для питья и инъекцию специального красителя, называемого контрастным веществом. Медицинский работник вводит контрастное вещество в вену, и инъекция заставляет пациента чувствовать тепло в течение одной или двух минут. Контрастная среда позволяет врачу видеть кровеносные сосуды и кровоток на рентгеновских снимках. КТ требует, чтобы пациент лежал на столе, который скользит в устройство в форме туннеля, где техник снимает рентгеновские снимки. Медицинский работник может дать детям успокоительное, чтобы помочь им заснуть во время теста.
- УЗИ брюшной полости. Ультразвук использует устройство, называемое преобразователем, которое одновременно создает и принимает безопасные, безболезненные звуковые волны от органов, чтобы получить изображение их структуры.
Факторы риска:
- Недоношенность. Органы и системы недоношенного ребенка не завершили свое развитие. Более высока вероятность того, что влагалищный отросток брюшины останется открытым.
- Паховая грыжа у отца или у ближайших родственников. При наличии этого заболевания в семье, особенно если оно было не у одного человека, риски повышаются.
- Ожирение. При избыточной массе тела повышается нагрузка на брюшную полость.
- Истощение. Паховый канал в норме частично заполнен жировой тканью. Если ее количество уменьшится, то возникнет слабое место для образования грыжевого выпячивания.
- Беременность. Увеличенная матка оказывает дополнительное давление, поэтому паховые грыжи могут возникать у беременных женщин.
- Малоподвижный образ жизни. При отсутствии физических нагрузок мышцы брюшного пресса становятся слабее. У людей, которые постоянно сидят или стоят на работе, чаще возникают паховые грыжи.
- Чрезмерные физические нагрузки. Работа, во время которой приходится постоянно поднимать тяжести, прилагать большие физические усилия.
- Хронические заболевания, сопровождающиеся кашлем. Во время кашля повышается давление внутри живота.
- Хронические запоры. Повышенный риск грыжи также связан с повышением внутрибрюшного давления.