Вылезла шишка в заднем проходе и болит: что может быть и что делать, как лечить?
Содержание:
- Методики удаления бородавок на анусе
- Удаление наростов вокруг ануса и внутри его
- Шишка на анальном отверстии: методы лечения
- Лечебная тактика при кондиломатозе
- Традиционное лечение
- Клинические проявления анальных кондилом
- Характерные симптомы и признаки
- Как лечить
- Причины и механизм формирования кондилом ануса
- Диагностика
- Лечение папиллом заднего прохода
- Кондиломы при беременности
Методики удаления бородавок на анусе
Показания к непосредственному, «физическому» удалению бородавок с области вокруг ануса и со слизистой оболочки заднепроходного отверстия:
- Неэффективность ранее проведенной медикаментозной терапии. Здесь имеются в виду рецидивы или слабый отклик на проводимое лечение.
- Обнаружение по анализам ПЦР среди возбудителей ВПЧ высокого онкогенного риска.
- Подозрение на озлокачествление процесса.
- Крупные бородавки, гигантские кондиломы.
- Желание самого человека радикально и навсегда избавиться от новообразований.
При наличии хотя бы одного из перечисленных факторов, пациенту можно проводить удаление бородавок с ануса.
Остается только выбрать оптимальный вариант.
Необходимо отметить, что ни один деструктивный подход не подходит для домашних условий.
Все манипуляции проводятся врачом при помещении пациента в гинекологическое (проктологическое) кресло.
Удаление бородавок химическими, цитотоксическими соединениями и хирургические вмешательства по поводу небольших образований может проводить врач дерматовенеролог на амбулаторном приеме.
Но если обнаруживается гигантское образование или есть подозрение, что бородавка приобрела злокачественность, то операцию удаления следует доверить хирургам проктологам.
Химическая деструкция
Достаточно распространенный вариант.
Принцип состоит в нанесении на пораженные участки перианальной области мазей или кремов с кислотами в составе.
Рекомендуемые препараты: «Ферезол», «Солкодерм», кератолитические средства на основе 70% азотной кислоты.
Ограничения:
- не все препараты подходят для удаления бородавок непосредственно в анальном канале;
- есть риск развития рубцовых явлений (если обрабатывается гигантское образование);
- невозможно провести гистологическое исследование препарата при подозрении на трансформацию в рак.
Химическими методами лучше всего бороться с единичными, не крупными бородавками на коже промежности или на переходной зоне по окружности ануса.
Цитотоксические методы
Основаны на растительных экстрактах из чистотела, мандрагоры или подофила щитовидного («Кондилин», «Подофиллин»).
Эффект достигается за счет коагуляции измененных под действием ВПЧ участков кожи.
Ограничения, в принципе, такие же, как и для методик химической деструкции (описаны в подразделе выше).
Хирургические и приравненные к ним методы
В эту категорию входят:
- классическое иссечение новообразований скальпелем;
- лазерное выпаривание (вапоризация);
- криодеструкция с помощью жидкого азота.
Хирургическое иссечение
Считается основным и наиболее эффективным методом удаления мелких и крупных бородавок области ануса и не только.
Может проводиться тремя способами: острым (скальпель), электрокоагуляцией и методом радиоволновой хирургии.
Каждый из методов хирургического удаления бородавок анальной области требует стационарного режима, так как должен проводиться с применением спинномозговой анестезии.
Снизить частоту рецидивов и повысить эффективность вмешательства позволяет соблюдение таких принципов:
- строго достаточное по глубине иссечение: если удаляется бородавка из анального канала, то вырезать ее необходимо до мышцы сфинктера, а при локализации образования на коже – до подкожной жировой клетчатки;
- при работе с гигантской кондиломой Бушке, необходимо иссекать визуально здоровые ткани с отступом на 1 см от ее основания;
- удаленные ткани необходимо отправить на гистологическое исследование;
- при рецидиве бородавок рекомендуется либо химическая деструкция, либо повторное иссечение в пределах здоровых тканей.
Лазерное выпаривание
При небольших образованиях можно удалять бородавки с любой локализацией.
Спинальная анестезия не требуется, можно проводить удаление в амбулаторных условиях.
Однако метод не позволяет провести гистологический анализ удаленных тканей.
И потому применяется только при подтвержденной доброкачественности процесса.
Криодеструкция
Также допускается при любой локализации анальных бородавок, эффективность выше при единичных образованиях.
Положительные и отрицательные стороны такие же, как и при удалении бородавок с ануса лазером (описаны в предыдущем абзаце).
Комбинированный подход
В современной дерматовенерологии все большее признание получает сочетание хирургических методик и иммуномодулирующего компонента.
Применяются инъекции интерферонов под основание бородавки перед операцией и после удаления.
За счет такого подхода удается снизить частоту рецидивов даже у пациентов с ВИЧ.
Удаление наростов вокруг ануса и внутри его
На сегодняшний день есть большой выбор процедур, которые применяют для удаления бородавок в области анального отверстия. Перед началом удаления назначают комплексное обследование, сдачу анализов на ВПЧ и кольпоскопию, которая поможет выявить область поражения слизистой прямой кишки (если наросты большие, процедуру использовать запрещено). Дальше врач рекомендует одну из процедур, которая поможет за 1 или несколько сеансов избавить от образований, практически без боли и каких-либо неприятных последствий.
Удалять наросты вокруг ануса можно с помощью:
- лазерного лечения,
- замораживания патологической кожи жидким азотом,
- электрокоагуляции,
- радиоволновой терапии,
- хирургического иссечения.
Процедуру проводит опытный специалист, под местной или общей анестезией. Обычно такие методы лечения помогают убрать нарост с кожи, предотвратив распространение вируса на здоровые участки кожи. Небольшой дискомфорт после процедур может сохраняться в течение несколько дней после вмешательства. Как его устранить, подскажет лечащий врач.
Шишка на анальном отверстии: методы лечения
 После того как диагноз поставлен, врач назначает лечение. Терапия зависит от стадии болезни, чем раньше начать лечить патологию, тем более щадящими будут методы. На ранних стадиях болезни можно обойтись простыми рекомендациями по образу жизни и питания, народными методами, а так же медикаментами, изготовленными на основе трав. На поздних стадиях может потребоваться хирургическое вмешательство, которое переносится более тяжело, чем консервативная терапия и опасно возможными осложнениями.
После того как диагноз поставлен, врач назначает лечение. Терапия зависит от стадии болезни, чем раньше начать лечить патологию, тем более щадящими будут методы. На ранних стадиях болезни можно обойтись простыми рекомендациями по образу жизни и питания, народными методами, а так же медикаментами, изготовленными на основе трав. На поздних стадиях может потребоваться хирургическое вмешательство, которое переносится более тяжело, чем консервативная терапия и опасно возможными осложнениями.
Медикаментозное лечение
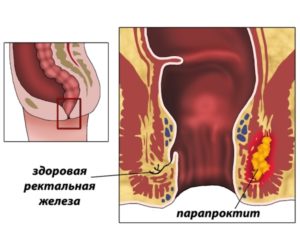
Медикаментозное лечение геморроя заключается в местном воздействии на недуг. Применяются ректальные свечи, гели или мази. С целью укрепления венозных сосудов и предотвращения тромбов могут быть назначены таблетки для приема вовнутрь, например, Троксивазин или Детралекс. Для лечения парапроктита назначаются антибиотики.
Шишка на анальном отверстии лечится с помощью мазей или гелей. Для устранения внутренних геморроидальных узлов назначаются ректальные свечи разного действия. В их составе присутствуют компоненты, которые облегчают дефекацию, восстанавливают кровоснабжение, рассовывают тромбы, снимают воспаление, устраняют боль, укрепляют сосуды, повышают местный иммунитет.
Популярные ректальные свечи:
- Проктоседил М, Ультрапрокт, Ауробин, Гепазолон — обладают комплексным действием: разжижают кровь, убивают инфекцию, устраняют воспаление и болезненные ощущения.
- Глицериновые свечи — способствуют легкому опорожнению кишечника у пациентов, страдающих запорами.
- Нигепан, Анестезол — подходят для лечения наружных шишек на анальном отверстии.
- Суппозитории на основе лекарственных растений (Олестезин, Анузол и аналоги) прекрасно снимают воспаление и устраняют патологические образования. В их составе могут быть различные лекарственные компоненты: экстракты красавки, календулы, масла облепихи, чайного дерева, тысячелистник, зверобой.
Для лечения шишки на анальном отверстии часто назначают гепариновую мазь. Она устраняет зуд, боль, останавливает кровотечение и способствует рассасыванию тромбов. Терапия с помощью медикаментов эффективна на ранних стадиях болезни. Если патология перешла в тяжелую форму, то свечи и мази лишь снимут остроту симптомов, но на саму проблему уже не смогут повлиять.
Для лечения шишки на анальном отверстии также применяют:
- Склеротерапия. Метод лечения заключается в удалении образований путем введения в них склерозирующего вещества. Шишки перестают подпитываться кровью, отсыхают и отпадают.
- Инфакрасная фотокоагуляция. Удаление шишек проводится при помощи лазера. Луч воздействует на ножку узла, перекрывая к образованию поток крови. Через некоторое время шишка на анальном отверстии отмирает и отпадает.
- Лигирование узлов. Метод применяется для устранения внутренних геморроидальных узлов. С помощью специального прибора (лигатора) на ножку шишки набрасывается кольцо, перекрывающее питание тканей.
- Хирургическое лечение.
При тяжелой патологии, особенно если наблюдается сильное кровотечение из шишки, проводится хирургическая операция. Суть операции сводится к тому, что часть слизистой в месте расположения узлов иссекается. Так как к геморроидальным узлам перестает поступать кровь, то они исчезают.
Профилактика шишки геморроя
Образование шишек можно предупредить, если изменить образ жизни и скорректировать питание. Для того чтобы кровь не застаивалась в органах малого таза, следует больше двигаться: заниматься спортом, совершать пешие прогулки и прочее. Из рациона необходимо исключить или существенно ограничить сдобную выпечку, острые и слишком соленые блюда, крепкий чай, кофе и алкогольные напитки. Полезно больше кушать овощей и фруктов, а людям, страдающим запорами, необходимо включить в питание кисломолочные продукты
Важно соблюдать правила гигиены и содержать область ануса и половых органов в чистоте. Это предупредит развитие инфекционных болезней и появление шишек
Лечебная тактика при кондиломатозе
Прежде чем приступать непосредственно к применению различных препаратов для терапии, важно устранить факторы риска прогрессирования вирусной патологии. Это касается личной гигиены и сексуальной активности.
Это касается личной гигиены и сексуальной активности.
Кондиломы возле ануса можно и нужно тщательно мыть с целью недопущения бактериального загрязнения.
Однако делать это необходимо осторожно, стараясь не повредить легкоранимые края образований. На время лечения следует прекратить анальный секс, так как травматизация слизистой способствует прогрессированию заболевания
На время лечения следует прекратить анальный секс, так как травматизация слизистой способствует прогрессированию заболевания.
Лечение кондилом в заднем проходе – это многоступенчатая задача, которая включает несколько общих принципов воздействия на болезненное состояние.
К ним следует отнести:
- оздоровление образа жизни с целью естественной стимуляции иммунитета;
- применение противовирусных средств;
- использование иммуномодулирующей терапии;
- местное воздействие на возбудителя;
- щадящие или радикальные способы удаления кондилом в анусе.
Выбор конкретной схемы терапии зависит от клинических особенностей течения болезни, а также от результатов лабораторных анализов.
Противовирусное лечение кондилом ануса является одним из важнейших компонентов терапевтической тактики.
Однако метод применим только в ранние стадии болезни, когда отсутствует ороговение, а также не выявляются осложнения.
ВПЧ довольно устойчив к действию противовирусных средств, поэтому используются не только большие дозы препаратов, но и сочетание местного и системного воздействия на инфекцию.
Среди всего арсенала препаратов существует несколько лекарств, которые чаще применяются в клинической практике.
К ним можно отнести следующие:
- рекомбинантный интерферон – применяется в виде ректальных суппозиториев и внутримышечных инъекций;
- глицирризиновая кислота – гель для наружного использования;
- дезоксирибонуклеат натрия с железом – мощный парентеральный противовирусный препарат, применяемый в виде курсовых двухнедельных инъекций;
- растительный препарат «Панавир» — применяется местно и внутривенно;
- комбинированный препарат «Генферон» — содержит стимуляторы иммунитета и рекомбинантный интерферон, обладает обезболивающим действием, применяется местно в виде суппозиториев.

Большинство противовирусных средств обладают и иммуномодулирующей активностью.
Однако для комплексного воздействия на вирус папилломы человека обычно требуется еще и отдельная медикаментозная стимуляция иммунитета.
Важно помнить, что классические антисептики практически не помогают избавиться от ВПЧ.
Мирамистин не действует при кондиломах в анусе, так же, как и хлоргексидин.
Поэтому применение этих широко известных препаратов нецелесообразно ни с точки зрения лечения, ни с целью профилактики.
Иммуномодуляторы и симптоматические средства в лечении кондиломатоза
От вируса папилломы человека можно избавиться, нормализовав состояние иммунной системы.
Предварительно назначается иммунограмма, где четко отражается, какое звено защитной системы страдает.
При нарушениях клеточного компонента используются стимуляторы лимфопоэза, при гуморальных расстройствах – неспецифические активаторы работы иммунной системы.
Однако даже врач иммунолог всегда ориентируется на клиническую картину.
Так как именно от нее, а также от наличия сопутствующих заболеваний зависит выбор конкретного препарата.
Традиционное лечение
Определив тип инфекции, проктолог назначает комплекс мер по ее устранению. В первую очередь следует убрать провоцирующие факторы:
- пройти диагностику сексуальному партнеру пациента;
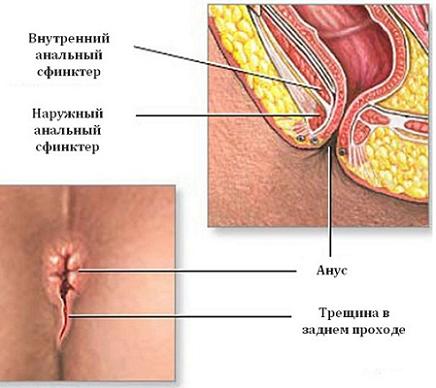
- вылечить анальные трещины;
- исключить иммуноподавляющие привычки (курение, неправильное питание, употребление алкоголя).
Лечение папиллом состоит из 2 основных направлений. Сначала нужно удалить наросты возле ануса и внутри прямой кишки. Для этого проводят:
- электрокоагуляцию (прижигание игольчатым электродом);
- криодеструкцию (воздействие холодом);
- лазерное удаление папилломы на анусе;
- сеанс радиоволновой терапии;
- иссечение нароста вместе с небольшим участком здоровой ткани.
Все методы, кроме последнего, относятся к малоинвазивным способам хирургического вмешательства и предполагают использование местной, а не общей анестезии. После этих процедур пациент быстро приходит в себя и на теле остаются небольшие рубцы, которые со временем становятся практически незаметными.
Параллельно с удалением самой папилломы проводятся биопсия пораженной ткани и цитологическое исследование. Это позволяет четко определить подтип инфекции и назначить адекватную терапию.
Второй шаг на пути к выздоровлению — медикаментозное лечение, прием витаминов и имунноподдерживающих препаратов. Врачи рассматривают каждый случай заболевания индивидуально, поскольку папиллома прямой кишки и околоанусной зоны требуют различных видов лечебных мероприятий.
 Наиболее часто назначают такие препараты:
Наиболее часто назначают такие препараты:
- Иммунал;
- Полиоксидоний;
- Реаферон;
- Панавир;
- Аллокин-Альфа;
- Эпиген Интим спрей.
Систематическое прохождение курсов превентивной противовирусной терапии и исключение провоцирующих факторов помогают избавиться от заболевания.
Клинические проявления анальных кондилом
Долгое время после заражения проблема никак не проявляется.
Поэтому источник инфицирования установить зачастую практически невозможно.
При воздействии провоцирующих факторов возникают условия, способствующие размножению вирусов.
В этот момент начинает формироваться кондилома в области ануса.
Изначально она представляет собой мелкое бородавчатое образование, не приводящее к физическому дискомфорту.
Однако размножение вирусов происходит быстро.
Особенно интенсивный рост кондилом наблюдается при продолжающейся травматизации анальной зоны.
Так появляются типичные симптомы заболевания, к которым можно отнести следующие:
- зуд в заднем проходе;
- сукровичные выделения на нижнем белье;
- дискомфорт при опорожнении кишечника;
- внешне пальпируются и визуально определяются полигональные образования;
- выделение крови при травматизации кондилом;
- боль при дефекации, а также запоры при больших кондиломатозных высыпаниях.
Первым появляется психологический дискомфорт, так как грубые кондиломы сильно снижают эстетику половых отношений.
Только после роста и микротравмирования образований появляются физические дискомфортные симптомы.
Как же выглядят кондиломы в анусе?
Существуют определенные типичные признаки классического поражения вирусом папилломы человека.
К ним можно отнести:
- «излюбленную» локализацию в месте непосредственного проникновения вируса (анальная и генитальная зона);
- «сочные» мягковатые образования, обычно не сливающиеся между собой;
- легкую травматичность папиллом;
- заострение на дистальном конце кондиломы;
- полигональные контуры;
- возможность распространения на промежность и половые органы.
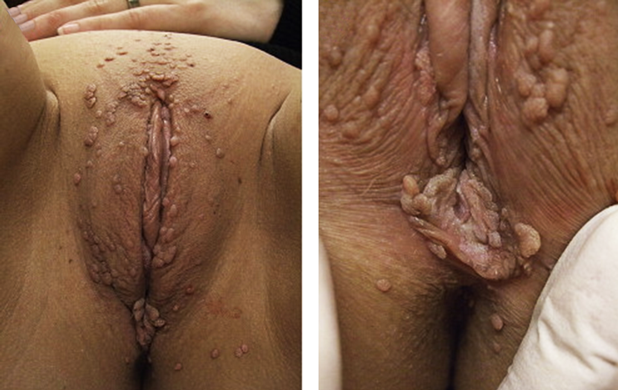
Типичные кондиломы представляют собой остроконечные образования мягковатой консистенции, легко травмируемые при контакте.
При длительном течении болезни и выраженном иммунодефиците края кондилом могут ороговевать, что создает плотность при пальпации.
Такие плотные кондиломы сильно мешают физиологическим отправлениям, принося боль и страдания пациентам.
Характерные симптомы и признаки
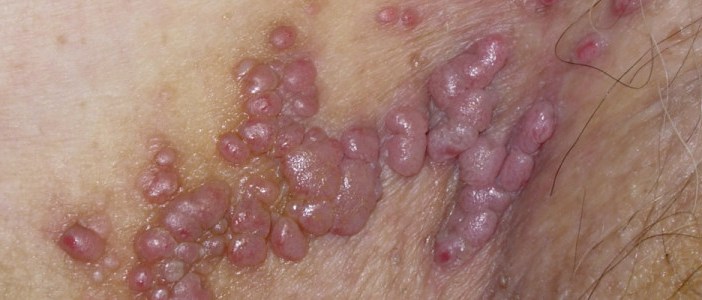
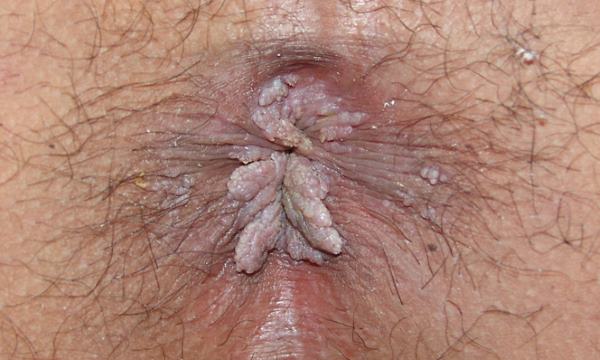
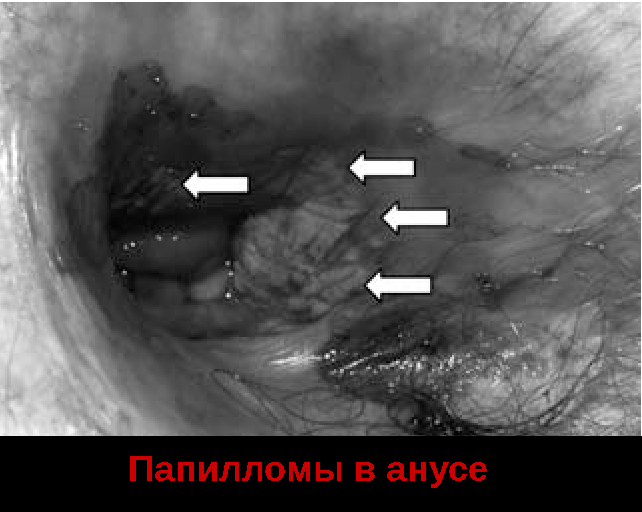
На начальном этапе развития патологии выраженные симптомы не возникают. Однако, с ростом новообразований и по мере их распространения на близ лежащие участки начинают возникать неприятные ощущения.
Насторожить и стать поводом для обращения к врачу должны следующие присутствующие симптомы:
- повышенная влажность между ягодицами ;
- болевой синдром, дискомфорт, чувство жжения в ректальной области;
- зудящий синдром в анусе;
- боль, возникающая в момент опорожнения кишечника;
- небольшое ректальное кровотечение;
- запор;
- слизистый экссудат, выделяемый из прямой кишки;
- незначительное повышение температуры вследствие развития воспалительного процесса в папилломе, возникшего на фоне травмирования каловыми массами.
Начать лечение папиллом у ребенка на попе или у взрослого человека рекомендуется именно на начальном этапе, когда отсутствует выраженная симптоматика.
Со временем человека начнет беспокоить чувство инородного тела в области ануса и ложные позывы к опорожнению.
Как лечить
Со временем данные образования могут привести к раку, если не будут приняты меры для их устранения.
Выбор лечебного метода зависит от размеров образований, степени поражения и локализации.
Для удаления небольших анальных образований используются местные препараты. Папиллома возле заднего прохода обрабатывается выбранным средством
Важно делать это аккуратно, чтобы не повредить здоровую кожу, которая может рубцеваться. Применяются мази:
- Подофиллотоксин;
- Оксолиновая;
- Бонафтоновая;
- Ридоксоловая;
- Солкодерм.
На каждый элемент сыпи наносится порошок резорцина, смешанный пополам с дерматолом. Применяется раствор подофиллина (20%), которым смачивается каждый анальный нарост.
Основным лечебным направлением является стимуляция защитных сил организма. Назначаются противовирусные и иммуномодулирующие препараты, которые уничтожают небольшие анальные папилломы:
- Виферон в виде таблеток или свеч;
- Иммуномакс в виде инъекций;
- Ликопид (таблетки);
- Генферон (анальные свечи).
Важный момент в вопросе о том, как избавиться от папиллом на попе, укрепить естественную защиту – диетотерапия и витаминные комплексы. Во время лечения папилломатоза правильное пищевое поведение играет существенную роль.
Диетический стол должен содержать большое количество овощей, фруктов, клетчатки. Это улучшит пищеварение, качество стула, облегчит процесс дефекации
Нужно обратить внимание на коррекцию питьевого рациона – выпивать не менее 1,5 л воды в день
Дополнительно назначаются витаминные комплексы с обязательным содержанием витаминов С, А, D, В-группы, значительно повышающие защитные силы организма.
Народная медицина также может предложить много средств из того, чем лечить папилломы заднего прохода. Наиболее безопасные методы для лечения анальных наростов:
- Использование белка свежего куриного яйца. Продукт нужно наносить на отросток на несколько часов. После того, как белок высохнет – нанести снова. Повторять процедуру в течение нескольких дней.
- Алоэ. Нужно взять свежий лист растения, разрезать, приложить железистую часть к анальным кондиломам. Закрепить пластырем, держать 4 часа. Курс лечения – до 2 недель.
- Смазывание касторовым маслом. Масло необходимо нанести на пораженное место, сверху закрыть кусочком ваты. Повторять 2 раза в день.
- Для удаления единичных анальных образований небольшого размера на коже ягодиц можно использовать йод. Средство наносится на папиллому 2 раза в день, а после нанесения закрывается кусочком ваты. Йодом покрываются только поврежденные участки: нужно избегать попадания средства на здоровую кожу, которую можно обжечь. Раствор йода нельзя использовать между ягодицами, на анусе.
Крупные папилломы анальной области, внутренние кондиломы удаляются при помощи радикальных методик:
- Лазерный луч. Лазер выпаривает клетки новообразования послойно, не затрагивая здоровые ткани. При этом прижигаются капилляры, процедура проходит совершенно бескровно. Реабилитационный период – до нескольких недель.
- Криодеструктивный метод. Удаление анальных папиллом происходит за счет замораживания жидким азотом. На месте уничтоженного новообразования возможно появление постоперационного рубца. Заживление – до 2 недель.
- Радиоволновое удаление. Уничтожение образования происходит при помощи радионожа. Методика полностью исключает риск вторичного инфицирования. Восстановительный период – до 12 дней.
- Выжигание папилломы переменным током (электрокоагуляция). Период заживления – до 4 недель.
- Хирургическое вмешательство (используется при глубоко укоренившихся обширных разрастаниях). Тело нароста вместе с корнем иссекается скальпелем. Восстановительный период – до 2,5 месяцев.
Причины и механизм формирования кондилом ануса
Остроконечные кондиломы ануса – это небольшие или средних размеров полигональные образования, расположенные на коже и слизистой оболочке анального кольца.
Главная их внешняя особенность заключается в коническом сужении на дистальном конце, поэтому они и называются «остроконечными».
Размеры их сильно варьируются, но обычно составляют не более 1.5 см.
Они способны распространяться по промежности, нарушая эстетику сексуальных отношений, что приводит к резкому психологическому дискомфорту.
Причина появления кондилом около ануса – заражение вирусом папилломы человека (ВПЧ).
Способ передачи – контактный, обычно при интимной близости.
Возможен и бытовой способ заражения при пользовании общими гигиеническими принадлежностями, однако такой вариант является редким.
Главным образом инфицирование вирусом папилломы человека происходит половым путем.

Инкубационный период довольно вариабелен.
Это связано с особенностями иммунной системы человека.
При хорошем состоянии иммунитета болезнь вообще не развивается, а вирус находится всю жизнь в неактивном виде.
В большинстве случаев первые проявления кондиломатоза возникают спустя 3-6 месяцев после сексуального контакта с зараженным партнером.
Кондиломы вокруг ануса могут формироваться как у женщин, так и у мужчин.
Однако контактируют с ВПЧ практически все сексуально активные жители планеты.
Но болезнь развивается лишь у 20% заразившихся.
Размножение вируса возможно лишь при наличии предрасполагающих факторов, главные из которых, следующие:
- длительная и регулярная травматизация зоны анального сфинктера;
- наличие инфекций урогенитального тракта;
- геморрой;
- инфицирование несколькими штаммами ВПЧ;
- варикоз вен малого таза;
- сахарный диабет;
- врожденные и приобретенные иммунодефицитные состояния, особенно ВИЧ-инфекция;
- нарушение правил личной гигиены;
- частая смена сексуальных партнеров.
Предрасполагающие факторы снижают иммунную защиту не только аногенитальной зоны, но и всего организма.
Это приводит к интенсивному размножению вирионов, что проявляется в формировании остроконечных образований.
Другие возможные причины развития кондиломы ануса связаны с распространением вируса из области урогенитального тракта на анальную зону.
Такая тенденция особенно характерна для женщин, что обусловлено наличием инфекции в шейке матки.
Но проблема возникает и у людей, которые не ведут половой жизни.
Причины кондилом ануса у девушек связаны с бытовой передачей вируса и снижением иммунологической защиты организма.

Способствуют формированию кондиломатоза привычные запоры и варикоз вен таза.
Диагностика
В случае обнаружения подозрительного новообразования, необходимо в ближайшее время обратиться к участковому врачу (даже при отсутствии жалоб или других симптомов). Он проведет осмотр и направит к соответствующему специалисту (проктолог, онколог, дерматовенеролог).
Постановка диагноза в отношении опухолей перианальной области в обязательном порядке требует морфологической верификации. Только после исследования образцов ткани гистологом возможно определить вид, степень злокачественности и прогноз для больного.
Физикальный осмотр
На приеме врач обязан проводить клинический осмотр, включающий следующие моменты:
- Исследование кожи в перианальной области с целью обнаружить не только опухоль, но и возможные свищевые ходы, мацерацию, изъязвление;
- Пальпация лимфатических узлов;
- Осмотр у гинеколога для женщин с целью исключения вероятности распространения опухоли за стенки влагалища, а также для раннего выявления рака шейки матки (необходимо исследование мазка по Папаниколау);
- Пальцевое исследование прямой кишки в обязательном порядке;
- Осмотр уролога/андролога у мужчин;
На фоне рака анального канала в 3-5% случаев устанавливают сочетанный рак шейки матки или цервикальную интраэпителиальную неоплазию.
Лабораторно-инструментальные методы
Больному назначают проведение основных клинических исследований крови, мочи и кала. В некоторых случаях может быть рекомендовано определение онкомаркера SCC. При подозрении на нетипичную природу опухоли список необходимых анализов расширяется по усмотрению лечащего врача.
Всем пациентам необходимо выполнение колоно- или аноскопии с биопсией для последующего гистологического исследования. До этого невозможно составление никакого плана лечения.
Для уточнения стадии заболевания может потребоваться проведение МРТ/КТ/УЗИ органов малого таза. Это исследование позволяет оценить распространение, глубину инвазии, а также потенциальное поражение регионарных лимфатических узлов.
Если была подтверждена злокачественная природа опухоли, могут потребоваться дополнительные исследования других систем органов для исключения метастазов в них, например, ПЭТ-КТ
Лечение папиллом заднего прохода
При обнаружении наростов области заднего прохода или при возникновении вышеперечисленных симптомов необходимо сразу обратиться к врачу.
Важно! Любое доброкачественное новообразование, особенно в заднем проходе, при несвоевременном лечении перерастает в злокачественную форму – рак, прогрессирование которого влияет не только на качество, но и на продолжительность жизни.Чтобы снизить риск появления атипичных патогенных клеток, нужно вовремя диагностировать и лечить заболевание
Медикаментозное лечение
Лечение с помощью лекарственных препаратов вируса папилломы направлено на укрепление защитной функции организма. Для этого специалистами назначаются иммуностимуляторы:
- Виферон – препарат в виде суппозиториев, содержит интерферон человеческий. Обладает иммуномодулирующим эффектом, пагубно влияет на вирусы.
- Генферон – свечи на основе интерферона и бензокаина. Помимо противовирусного эффекта проявляют обезболивающее свойство.
- Аллокин-альфа – ампулы для устранения новообразований, склонных к перерождению в атипичные клетки.
- Иммуномакс – инъекции для внутримышечного введения, способствующие укреплению иммунитета.
Для снижения болевых ощущений и зуда можно использовать препараты из группы НПВС в таблетированной форме – Нимесил, Ибупрофен, Ксефокам.
Лечение народными средствами в домашних условиях
Обратите внимание! Устранить неприятные симптомы проявления вируса в домашних условиях достаточно сложно. Обычно, рецепты народной медицины используют как дополнение к медикаментозному или хирургическому лечению
Для устранения папиллом в заднем проходе необходимо смазывать пораженный участок следующими средствами:
- свежевыжатый картофельный сок;
- настой из ягод шиповника;
- настой из листьев подорожника;
- отвар из цветков календулы.
Удаление анальных папиллом
Рекомендовано деструктивное лечение. Деструкция — это удаление новообразования. Анальная зона — место, где папиллома постоянно подвергается риску травмирования, а значит, дальнейшему распространению вируса, в том числе образование на слизистой прямой кишки. Травмы дают возможность инфицирования различными бактериями, а также малигнизации (ракового перерождения клеток). Поэтому удаление папиллом — необходимая мера для лечения заболевания и способ остановить развитие процесса.
Удалить папилломы в области заднего прохода можно несколькими методами:
- хирургический;
- радиоволновой;
- электрокоагуляционный;
- криодеструкция;
- удаление лазером.
Послеоперационный уход
После оперативного удаления образований рекомендуют не мочить раневую поверхность, предотвращая отпадание корочки. Также следует обрабатывать пораженную область антисептическими средствами.
Удаление анальных папиллом у детей
При выборе метода удаления папиллом у детей, врач обращает внимание на такие факторы:
- общее состояние организма ребенка;
- возраст;
- характер разрастания папиллом;
- состояние кожного покрова.
Обратите внимание! Для удаления образований в детском возрасте используются преимущественно метод замораживания или лазерного удаления. И только в некоторых случаях может назначаться хирургическое вмешательство
Кондиломы при беременности
При наступлении беременности происходит ослабление иммунитета, в результате чего остроконечные кондиломы могут рецидивировать, появляется тенденция к их росту. Кондиломы при беременности необходимо лечить, так как они являются постоянным источником инфекции, что увеличивает опасность заражения плода. Помимо этого, новообразования больших размеров могут стать причиной геморрагических и механических осложнений в период родов.
Кондиломы при беременности рекомендовано начинать лечить в третьем триместре при соблюдении определенной осторожности — использование лазерной терапии, криодеструкции и цитостатических препаратов противопоказано. Если остроконечные кондиломы появились до наступления беременности и было проведено лечение, сразу после него планировать беременность нельзя
Ообенно важно учитывать в таких случаях – применялись ли при лечении ВПЧ мощные противовирусные препараты. Обычно, беременеть женщинам после такого лечения можно через 2-3 месяца
Если ВПЧ обнаружен уже во время беременности, лечение следует отложить до 28-й недели беременности, когда все органы и системы будущего ребенка сформированы, и в случае применения лекарственных препаратов тяжелых осложнений у плода не возникнет. Беременной женщине с патологией шейки матки необходимо постоянное наблюдение врача, особенно если у нее выявлен онкогенный тип ВПЧ.