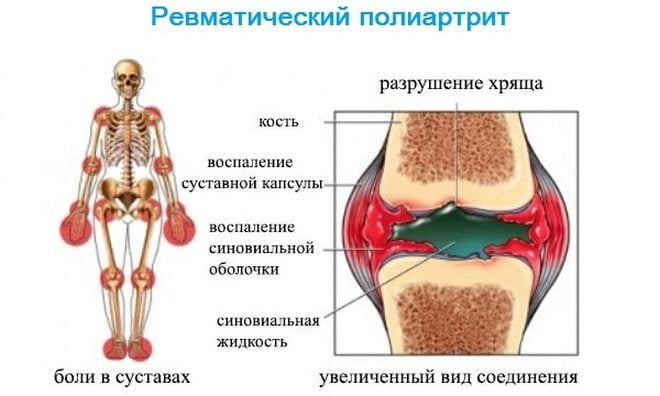
Виды артрита и его классификация по мкб 10
Содержание:
- Причины и механизмы развития реактивного артрита
- Причины
- Прогноз: сколько можно жить с артритом одновременно всех суставов
- Степени заболевания
- Диагностика ревматоидного артрита
- Подагрический артрит и его клинические проявления
- Симптомы
- Причины развития болезни
- Лечение реактивных артритов
- Список литературы
- Наши специалисты
- Цены на услуги *
- Зачем нужен международный классификатор?
- Виды артритов, которые оказывают влияние на колено
- Список дегенеративных заболеваний данного сочленения
- Симптомы
- Симптомы болезни
- Подагрический тип болезни и его признаки
Причины и механизмы развития реактивного артрита
Реактивный артрит представляет собой асимметричное воспаление нескольких суставов, в основном нижних конечностей, и энтезисов (мест крепления сухожилий к костям), которым предшествует инфекция желудочно-кишечного тракта или органов мочеполовой системы. Наиболее часто воспалительный процесс вызывают следующие микроорганизмы:
- Энтеробактерии (сальмонелла, иерсиния, кампилобактерия, шигелла);
- Клостридии, парагемолитический вибрион, микобактерия крупного рогатого скота;
Основную роль в развитии заболевания играет иммунный ответ на антигены бактерий, которые стали причиной инфекции мочеполовых путей или органов пищеварения.
Причины
При исследовании этиологических аспектов при ревматоиднодном артрите установлена генетическая предрасположенность к дефекту иммунорезистентности. Существует прямая связь между развитием этого заболевания и наличием антигенов гистосовместимости. Антигены DR и DW определяют иммунный ответ организма, вследствие чего подвергается измене реакция на поступившие инфекционные агенты. Наследственность ревматоидного артрита заключается в повышенном уровне заболеваемости по семейной линии. Также развитию ревматоидного артрита способствует присоединение инфекции, в первую очередь вирус Эпштейна-Барра и Т-лимфотропный вирусчеловека, герпес-вирус, возбудители кори, микоплазмоза и некоторые другие. Данная теория нашла подтверждение в иммунологических исследованиях: у 80% больных ревматоидным артритом выявляется повышенный уровень антител к вирусу Эпштейн-Барра. Кроме того, вирус Эпштейн-Барра способствует образованию ревматоидного фактора. Роль микобактерий на данный момент нашла лабораторное подтверждение в экспериментах с животными. Выделены следующие факторы риска для ревматоидного артрита: - возраст старше 45 лет. - наследственная отягощенность. - женский пол. - выявление определенных генов гистосовместимости DW и DR. - наличие сопутствующих заболеваний, особенно врожденно костно-суставной патологии.
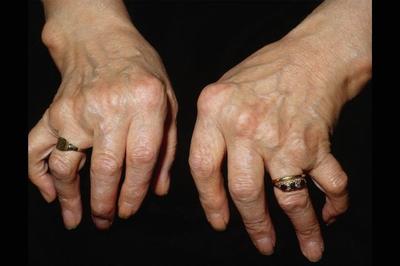 Суставные деформации при ревматоидном артрите
Суставные деформации при ревматоидном артрите
Прогноз: сколько можно жить с артритом одновременно всех суставов
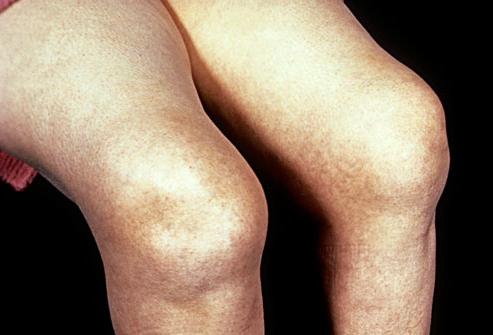
На снимке показаны стадии полиартрита на примере суставов кисти.
Здесь вы узнаете:
- Задачи МКБ-10
- Разновидности и коды ревматоидного артрита по МКБ 10
- Принципы диагностики ревматоидного поражения суставов
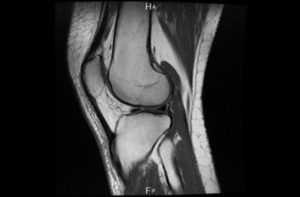
МРТ колена для выявления патологии
Чтобы заподозрить и подтвердить диагноз ревматоидный полиартрит необходимо собрать анамнез жизни человека и подробную историю его болезни:
- Непосредственная связь между поражением суставов и перенесенной стрептококковой инфекцией (острый тонзиллит, миокардит, рожистое воспаление).
- Поражение крупных суставов.
- Заболевание поражает суставы симметрично.
- Миграция воспалительного процесса с одной группы суставов на другой. Причем скорость передачи воспалительного процесса очень быстрая.
- Эффект от применения НПВС (нестероидных противовоспалительных препаратов) проявляется очень быстро (3-5 дней).
Для постановки окончательного диагноза необходимо сопоставить данные истории болезни и жизни больного, а также результаты лабораторных исследований, которые были сделаны для диагностики заболевания:
- Клинический анализ крови развёрнутый (повышенное СОЭ, лейкоцитоз, небольшая анемия).
- Биохимический анализ крови (нарушение соотношения глобулинов, С-реактивный белок).
- УЗИ.
- Рентгенологическое исследование.
- При необходимости пункция сустава с целью диагностики содержимого синовиальной жидкости.
Дифференцировать заболевание необходимо с болезнями:
- Остеоартроз.
- Реактивные артриты, спровоцированные аутоиммунной реакцией организма на другое заболевание (болезнь Бехтерева, Аутоиммунный тиреоидит и т.д.).
- Паранеопластические полиартриты.
- Ревматическая полимиалгия.
- Ревматическая лихорадка.
Принято различать несколько клинических стадий течения хронической аутоиммунной патологии:
- предварительная – начало болезни зафиксировано менее полугода назад;
- ранняя – болезнь атакует суставы и организм в среднем от полугода до года;
- развернутая – заболевание наблюдается более года, при этом типичные симптомы ревматоидного артрита сохраняются на всех этапах наблюдения;
- поздняя – болезнь диагностирована два года назад и более, при этом у пациента наблюдается деструкция суставов и проявляются осложнения.
По данным рентгеновских обследований, магнитно-резонансной томографии и ультразвуковых исследований устанавливается неэрозивный или эрозивный характер патологии.
Кроме этого, рентген позволяет присвоить ревматоидному артриту ту или иную стадию:
- 1 стадия – на рентгеновских снимках обнаруживается околосуставной остеопороз;
- 2 стадия – к остеопорозу добавляется очевидное сужение суставной щели, немногочисленные эрозии;
- 3 стадия – происходит увеличение количества эрозий плюс возникают суставные подвывихи;
- 4 стадия – все выше перечисленные проявления дополняются костным анкилозом (неподвижностью сочленения из-за деформации и разрастания костных тканей).

Основной диагноз ставится по результатам тестов на обнаружение ревмофактора, выявлять который приходится несколькими методами – латекс-тестами, иммуноферментным и иммунонефелометрическим методом.
- общий анализ крови и мочи;
- микрореакция;
- анализ кала на содержание скрытых кровяных телец;
- активность ферментов печени;
- анализ на определение количества мочевины, белка, глюкозы, холестерина и пр.;
- тесты на наличие ревматоидного фактора;
- определение количества С-реактивного белка;
- активность антител к циклическому цитруллинированному пептиду.
Хроническая природа ревматоидного артрита заставит пациентов регулярно обходить обследования, в том числе делать:
- рентген ОГК (органов грудной клетки),
- флюорографию,
- ЭКГ,
- рентгенографию кистей рук и костей таза,
- гастроскопию,
- УЗИ органов брюшной полости.
Тщательные лабораторные исследования позволяют исключить другие виды заболеваний, подтвердить диагноз и присвоить ревматоидному артриту код по МКБ-10, оценить активность заболевания и ее прогноз, а также выявить эффективность проводящейся терапии и своевременно обнаружить побочные эффекты как от самого заболевания, так и от проводимого лечения.
Степени заболевания
Так как, ревматоидный артрит является самостоятельной нозологической единицей, имеются степени прогрессирования процесса, которые основываются на ряде клинических и инструментальных методах исследований.
К ним относятся:
- Клиническая стадия.
- Степени активности.
- Рентгенологическая стадия.
- Функциональный класс.
Клиническая стадия
Она устанавливается на основании временного интервала, от первых проявлений болезни.
- Очень ранняя стадия — длительность заболевания от первых проявлений, не более 6 месяцев.
- Ранняя стадия — длительность от 6 месяцев до года.
- Развёрнутая стадия — заболевание длится более 1 года, с присутствием клинической симптоматики.
- Поздняя стадия — период болезни более 2 лет. Значительное поражение мелких суставов и симметричная деструкция основных крупных суставов с образованием множественных эрозий.
Степень активности заболевания
- Низкая — клиническая симптоматика скудная, обострения до 1 раза в год.
- Умеренная — выраженная клиническая картина, обострение болевого синдрома до 4 раз в год. Поражение одного органа-мишени.
- Высокая — постоянный болевой синдром. Нарушение функции передвижения. Осложнения со стороны многих физиологических систем.
- Ремиссия — отсутствие клинических признаков болезни.
Функциональный класс
Используются для оценки трудовой активности и функции самообслуживания. Необходим для оценки прогрессии заболевания.
-
Функциональный класс 1 — возможность выполнять стандартную физическую нагрузку сохранена.
Повседневная и профессиональная активность не нарушена. - Функциональный класс 2 — сохранена возможность выполнять повседневную деятельность, но есть ограничение в непрофессиональной сфере.
- Функциональный класс 3 — выполнение повседневного труда сохранена, но есть ограничения в профессиональной и непрофессиональной сферах.
- Функциональный класс 4 — стойкие нарушения в самообслуживании. Невозможность выполнения профессиональной деятельности.
https://youtube.com/watch?v=Re_Z1zxH0VU
Диагностика ревматоидного артрита
Американская коллегия ревматологов приняла следующие диагностические критерии ревматоидного артрита:
- Утренняя скованность в суставах, которая длится час до исчезновения или существенного улучшения;
- Артрит трёх или более суставных зон. Врач должен констатировать наличие припухлости в трёх из семи суставных зон – проксимальных межфаланговых суставах кистей, пястно-фаланговых, лучезапястных, локтевых, коленных, голеностопных, плюснефаланговых суставах;
- Артрит суставов кисти, который проявляется припухлостью в одной из трёх суставных зон кистей (проксимальных межфаланговых, пястно-фаланговых, лучезапястных суставах);
- Симметричный артрит (не обязательна абсолютная симметричность в межфаланговых суставах);
- Ревматоидные узелки, расположенные под кожей на разгибательной поверхности локтевых, межфаланговых суставов кистей. Они имеют плотно–эластичную консистенцию, иногда бывают спаянными с надкостницей, могут увеличиваться или уменьшаться и даже исчезать в течение заболевания в зависимости от активности патологического процесса;
- Обнаружение в сыворотке крови ревматоидного фактора;
- Наличие рентгенологических признаков в виде явной декальцификации кости – костных эрозий на прямых рентгенограммах лучезапястных суставов и кистей.
Для того чтобы поставить диагноз «ревматоидный артрит необходимо наличие четырёх критериев. Если используются первые 4 критерии, их продолжительность должна быть не менее шести недель. На ранней стадии установить диагноз ревматоидного артрита не просто. На протяжении нескольких месяцев врачи лишь подозревать наличие болезни, фактически имея дело «недифференцированным артритом» (код по МКБ10 № M13.1). Под термином «ранний ревматоидный артрит» подразумевается, что длительность процесса не превышает 12 месяцев.
У пациента, который предъявляет жалобы на боли в суставах, позволяют заподозрить ревматоидный артрит, согласно критериям Европейской антиревматической лиги, следующие симптомы:
- Наличие трёх или более припухших суставов;
- Симметричное поражение плюснефаланговых и пястно-фаланговых суставов (определяется по положительному тесту «бокового сжатия»);
- Утренняя скованность, которая по продолжительности превышает 30 минут.
Эти клинические признаки более весомые, если протекают на фоне увеличения скорости оседания эритроцитов.
Подагрический артрит и его клинические проявления
У болезни имеется одно своеобразное отрицательное качество, которое заключается в том, что накопление кристаллов мочевой кислоты может происходить незаметно для пациента. Подагрический артрит не проявляет никаких симптомов, нет клинической картины, но если происходит сильная стрессовая ситуация, серьезное заболевание — это может дать толчок к развитию болезни. В связи с этим развивается достаточно яркая клиническая картина, так как количество отложенной мочевой кислоты в органах большое и подагрический артрит как- бы «стоит на паузе» и ждёт момента для бурного развития.
Существует три стадии заболевания, различающиеся по количеству симптомов и тяжести течения.
- Латентная стадия. Нет никаких симптомов, человек понятия не имеет, что в его суставах и органах откладываются ураты. Узнать о проявлении заболевания возможно только при лабораторном исследовании крови, например, при ежегодной диспансеризации.
- Острая стадия. Могут возникать рецидивы, когда болезнь затихает, но потом вновь проявляется в острой форме. Симптомы яркие, красочные. Имеется сильный болевой синдром, покраснения и воспаления. Острый подагрический артрит причиняет большие неудобства для человека.
- Хроническая стадия. Наступает между острыми приступами, но может нести длительный характер.
Подагрический артрит не затрагивает большие суставы, локализуясь в мелких. Чаще всего это суставы ног и кистей рук. В 9 из 10 случаев первым страдает сустав большого пальца ноги. Первые проявления заболевания всегда ярко выражены и человек начинает беспокоиться и обращаться за помощью в лечебное учреждение.
Когда острый подагрический артрит начинает проявляться и человек ничего не предпринимает для лечения, патологический процесс всегда идёт дальше и распространяется на другие суставы, что несёт ещё большее неудобство для больного.
Симптомы
При ревматоидном артрите в воспалительный процесс обычно оказываются вовлечены пястно-фаланговые суставы указательного и среднего пальцев рук, а также лучезапястные и локтевые суставы. При этом отмечается симметричное поражение суставов правой и левой руки. Возможно развитие артрита пальцев ног, а также коленных и голеностопных суставов.
Как правило, не поражается пястно-фаланговый сустав 1-го пальца и дистальные межфаланговые суставы. Суставные боли при ревматоидном артрите имеют тенденцию к усилению во второй половине ночи и под утро при некотором ослаблении в дневное время. Суставы выглядят опухшими; из-за утренней скованности движений больные испытывают ощущение «тугих перчаток на руках».
При ходьбе возникают боли в основании пальцев ног; на подошвенных поверхностях дистальных фаланг образуются болезненные омозолелости. Подвижность лучезапястных, пястно-фаланговых и межфаланговых суставов резко снижается: больные, страдающие артритом пальцев, с трудом могут выполнять повседневные бытовые движения. Вследствие нарушения кровоснабжения кожа на кистях рук истончается, становится сухой;
При вовлечении в воспалительный процесс плюсневых суставов развивается вальгусная деформация стопы. Псориатический артрит чаще развивается у пациентов, имеющих псориатические проявления на коже и волосистой части головы. Для артрита пальцев при псориазе характерно осевое воспаление, которое характеризуется опуханием всех суставов, отчего пальцы приобретают сосискообразную форму.
Кожа над суставами имеет багрово-синюшный оттенок. Как правило, при псориатическом артрите суставы поражаются несимметрично, т. Е. На одной руке или ноге либо на разных пальцах. Утренняя скованность движений отсутствует; главным образом, ограничено сгибание суставов. Для подагрического артрита наиболее типично поражение сустава первого (большого) пальца стопы, реже — кисти.
Клинические симптомы характеризуются подагрическими атаками – острыми, неожиданными приступами нестерпимых болей, опуханием суставов, локальной гипертермией, ярко-красной (багровой) окраской кожи. Приступы продолжаются в течение нескольких дней, затем внезапно стихают, но через некоторое время повторяются вновь. Под кожей суставов, а также в подкожно-жировой клетчатке конечностей определяются желтоватые безболезненные узелки диаметром 1-2 см (тофусы), представляющие собой отложения солей мочевой кислоты. Во время очередной подагрической атаки тофусы могут вскрываться с выделением белой творожистой массы.
Причины развития болезни

Артрит может развиться вследствие травм
Посттравматический артрит – это следствие полученной травмы, как становится ясно из названия. Причины развития болезни:
- вывих конечности;
- ушиб;
- разрыв связок;
- травма мениска;
- травмы хряща вследствие ударов или большой нагрузки;
- длительное воздействие вибрации.
Вывих или ушиб конечности – это очень болезненное происшествие, с которым может столкнуться каждый. При вывихе может повреждаться суставная капсула, но чаще всего страдают связки. Первая помощь при вывихе включает вправление конечности и покой как минимуму на несколько дней. Если после полученной травмы человек продолжит активную деятельность, в ходе которой напрягается поврежденная конечность, существует высоки риск развития осложнений. Хрящ постепенно теряет эластичность, в ткани появляются микротрещины, из-за которых развивается воспаление.
При ушибе сустава отмечаются многочисленные мелкие кровоизлияния, нарушается местное кровоснабжение и питание хрящевой ткани. Все это требует срочной медицинской помощи, так как чревато развитием артрита.
Травматический артрит нередко развивается из-за особенностей профессиональной деятельности. Например, частое вибрационное воздействие приводит к нарушению кровоснабжения хрящевой ткани. Это, в свою очередь, становится причиной постепенной потери эластичности хряща, образования трещин, которые впоследствии приводят к ограничению подвижности пораженного сочленения.
Лечение реактивных артритов
Ревматологи Юсуповской больницы проводят комплексную терапию реактивного артрита, индивидуально подходят к выбору тактики лечения каждого пациента. Пациентам с поражениями суставов нижних конечностей рекомендуют ограничить физическую активность, особенно ходьбу. С помощью физиотерапевтических процедур уменьшают выраженность симптомов заболевания, поддерживают диапазон движений и предотвращают атрофию мышц.
Фармакотерапия реактивного артрита включает следующие лекарственные средства:
- Нестероидные противовоспалительные препараты (НПВП) назначают в начальном периоде болезни;
- Глюкокортикоиды вводят внутрисуставно после исключения гнойного артрита;
- Болезнь-модифицирующие препараты (БМП) применяются при неэффективности глюкокортикоидов и НПВП;
- Сульфасалазин эффективен при поражении периферических суставов (при его неэффективности применяют лечение метотрексатом, азатиоприном, соединениями золота);
- Биологические препараты (адалимумаб, инфликсимаб, этанерцепт) применяются с хорошим эффектом в случаях тяжелого течения, однако, могут вызвать повторную активацию латентной персистирующей инфекции клостридии пневмонии.
При лёгком поражении кожи пациенты не нуждаются в лечении. Если проявления заболевания умеренные, местно применяют салицилаты, глюкокортикоиды или кальципотриол в виде крема или мази. При тяжёлых поражениях кожи пациентам назначают метотрексат, ретиноиды. Для лечения увеита назначают глазные капли, которые содержат глюкокортикоиды и лекарственные средства, которые расширяют зрачки.
Реактивный артрит имеет код в МКБ № M03, если он вызван заболеваниями, классифицированными в других рубриках. Терапию антибиотиками проводят только в случае документированной активной инфекции, вызванной хламидиями. Лечение антибиотиками не предотвращает развития реактивного артрита при инфицировании энтеробактериями. Ранее применение антибиотиков при инфекции, вызванной клостридией трахоматис, снижает риск рецидива и развития хронической формы реактивного артрита.
Прогноз при реактивном артрите благоприятный. В большинстве случаев болезнь прекращается, даже у пациентов с тяжёлыми изменениями. Крайне редко наступает летальный исход, причиной которого является поражение сердца или вторичный амилоидоз, развившиеся вследствие тяжёлого и длительного воспаления.
У 15% пациентов вследствие агрессивного течения заболевания с поражением суставов нижних конечностей, позвоночника и крестцово-подвздошных суставов или суставов позвоночника развивается нарушение двигательной функции и они становятся инвалидами. Катаракта и слепота редко развивается вследствие неадекватного лечения или рецидивирующего острого переднего увеита. Чтобы избежать осложнений и излечиться от реактивного артрита, при первых признаках поражения суставов звоните по телефону Юсуповской больницы и записывайтесь на приём к ревматологу.
Автор
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Ревматология. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг..
- Багирова, Г. Г. Избранные лекции по ревматологии / Г.Г. Багирова. — М.: Медицина, 2011. — 256 c.
- Сигидин, Я. А. Биологическая терапия в ревматологии / Я.А. Сигидин, Г.В. Лукина. — М.: Практическая медицина, 2015. — 304 c.
Наши специалисты
Владимир Владимирович Квасовка Заместитель генерального директора по медицинской части, терапевт, гастроэнтеролог, к.м.н. Елена Юрьевна Панасюк Врач-ревматолог, к.м.н. Анна Олеговна Пчелинцева Врач-ревматолог
Цены на услуги *
<?xml encoding=»UTF-8″>
| Наименование услуги | Стоимость |
|---|---|
| Консультация врача-ревматолога, первичная | 3600 руб. |
| Консультация врача-ревматолога, повторная | 2900 руб. |
| Консультация врача-ревматолога, к.м.н., первичная | 5150 руб. |
| Консультация врача-ревматолога, к.м.н., повторная | 3600 руб. |
| Консультация врача-ревматолога, д.м.н./профессора | 8250 руб. |
Мы работаем круглосуточно Запишитесь на консультацию по телефону +7 (495) 104-20-16 или направьте запрос через форму
Зачем нужен международный классификатор?

Нормативные документы позволяют систематизировать разные заболевания по разным критериям
Международный классификатор болезней или МКБ-10 является нормативным медицинским документом. Любые решения по лечению и диагностики болезней, рассмотренные ВОЗ, фиксируются в новом рассмотрении этого документа.
МКБ-10 позволяет систематизировать различные заболевания по типу симптомов, локализации и причинам развития. Это значительно упрощает врачам наблюдение за пациентом и ведение истории болезни.
Сам нормативный документ представляет собой трехтомник, в котором все зафиксированные болезни распределены по классам для удобства ориентирования.
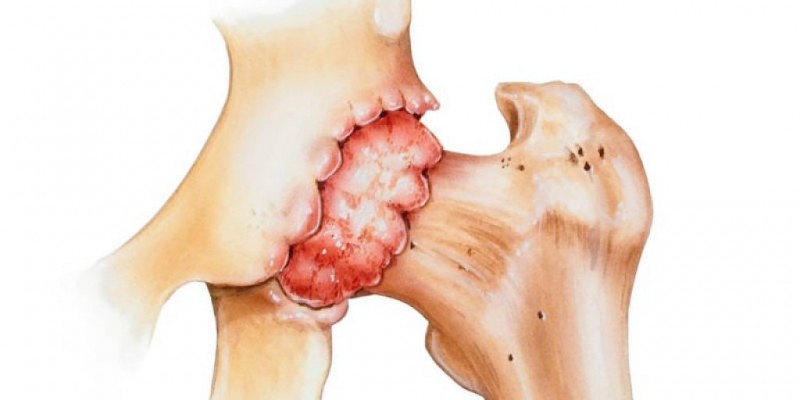
Виды артритов, которые оказывают влияние на колено
 Артрит коленного сустава МКБ-10 обозначен кодом от М00 до М25. Большую точность кода можно установить, определив основную причину, которая вызвала болезнь. Поражения коленных суставов устанавливаются крайне редко, данная патология представлена тремя формами:
Артрит коленного сустава МКБ-10 обозначен кодом от М00 до М25. Большую точность кода можно установить, определив основную причину, которая вызвала болезнь. Поражения коленных суставов устанавливаются крайне редко, данная патология представлена тремя формами:
- ревматоидные артриты;
- реактивные артриты;
- артрозо-артриты.
Рассматриваемый недуг протекает в трех формах:
- острой;
- подострой;
- хронической.
Если форма острая, то возможно развитие воспаления коленного сустава и формирование такого заболевания, как гнойный артрит.Артриты коленных суставов обусловливаются следующими главными причинами:
- нарушение кровообращения;
- полученная травматизация;
- инфицирование.
Ревматоидные артриты диагностируются специалистами очень часто. Точную и однозначную причину, ввиду которой возникает это воспаление, еще не установили, но возможные факторы, которые могут влиять на динамику его развития, включают:
- инфекционные болезни;
- такие факторы, порожденные окружающей средой, как интоксикация организма, различные стрессы;
- генетическая предрасположенность.
Коленные суставы нередко воспаляются на фоне заболевания дизентерией, туберкулезом и гонореей, однако также возможно поражение и мелких суставов кисти (лучезапястного, межфаланговых, пястно-фаланговых).Реактивный артрит обладает кодом М 02 по МКБ-10 и признан одним из самых распространенных воспалений, которое зарегистрировано среди всех диагностируемых проявлений ревматологического характера, свойственных детскому возрасту. Данная болезнь стремительно развивается преимущественно у молодых людей до сорока лет, которые относятся к старшей возрастной группе. Подавляющая часть проявлений, которые сопровождают реактивный артрит, связана с острой кишечной инфекцией, которая была вызвана энтеробактериями, а также с острой урогенитальной инфекцией, возбудителем которой является хламидия. Микоплазменная респираторная инфекция наряду с хламидийной также может способствовать образованию таких опасных воспалений суставов, как реактивные артриты.Реактивный артрит подразумевает негнойные воспаления суставов, течение которых выделяется острым характером. Развитие симптомов отмечается не позднее одного месяца после того, как больной перенес мочеполовую или острую кишечную инфекцию. Артриты реактивной разновидности имеют прямую связь с антигенами гистосовместимости НLА-В27 и могут обусловливаться развитием тех воспалений, которые характеризуются опосредованной иммунологической природой и образовались при гриппе, туберкулезе, других инфекциях и после совершения процедуры вакцинации.Истинная причина описываемого заболевания заключается не в том воспалении, которое отличается инфекционной этиологией и, соответственно, было ранее вызвано определенными возбуждающими факторами, а в негативных действиях, оказываемых иммунными комплексами, которые провоцируют типичные поражения отдельных суставов, внутренний состав которых предполагает накопление жидкости.
Список дегенеративных заболеваний данного сочленения
Артритом называют патологические состояния, проявляющиеся воспалительным процессом и деформацией костных структур. Если у пациента обнаружили данную патологию в локтевом суставе, то по международной классификации болезней на медицинской карте больного ставят код, означающий неуточненный артрит. Посмотрев на код, врач сразу поймет, чем болен обратившийся к нему человек.
У больного с врачебным персоналом не появляется недопонимания, поскольку код на карточке дает понимание по поводу обращения человека в медицинское учреждение. Отметка в документе пациента — артрит мкб 10, даст представление врачам с чем они столкнулись. Патология локтя принадлежит к воспалительным полиартропатиям. По МКБ 10 артритам принадлежат коды от М00 до М99. Существует множество разновидностей дегенеративной патологии. На первый взгляд, сравнив клинические картины пациентов можно отнести их к одному классу, а вот рентгенологические признаки могут указывать на совершенно разные нозологии. Коды, по которым врачи определяют вид заболевания с локализацией в локтевом суставе:
- другие серопозитивные ревматоидные артриты — М05.82;
- серонегативный ревматоидный артрит — М06.02;
- юношеский ревматоидный артрит — М08.02;
- юношеский с системным началом — М08.22, М08.23;
- юношеский неуточненный — М08.93;
- неуточненный — М13.92.
Это далеко не весь список кодов дегенеративной патологии с локализацией в локтевом суставе. Данная классификация используется по всему Миру. Она удобна для ведения документации в электронном варианте.
Симптомы
По течению болезни выделяют 3 формы ревматоидного артрита: без существенного прогрессирования заболевания, медленно и быстро прогрессирующие формы. Вне ремиссии выделяют степени активности патологического процесса – минимальная, средняя и высокая. В начальной стадии ревматоидный артрит проявляет повышенной утомляемостью, умеренной субфибрильной температурной реакцией, иногда – воспалением слюнных желез. Затем присоединяется суставной синдром: воспаление и болезненность суставов, утренняя скованность. Больной чувствует некоторое улучшение при физической нагрузке. Характерным признаком является поражение мелких симметричных суставов: суставы кистей и стоп, лучезапястные, голеностопные суставы. Могут поражаться также плечевые, тазобедренные, межпозвоночные суставы. На вид суставы отечны, кожа над ними гиперемирована, горячая. Отмечается ограниченность движений в поврежденных суставах. Сустав увеличен в объеме, сглажены его контуры. Экссудативно-пролиферативные процессы способствуют его дефигурации. За счет формирования подвывихов, анкилозов и контрактур возникает деформация суставов. Суставной синдром проявляется по типу полиартрита, олигоартрита или моноартрита. Внесуставные проявления ревматоидного артрита включают в себя ревматоидные узелки, васкулит, полинейропатии. При прогрессировании ревматоидного артрита проявляется атрофия мышц вокруг пораженного сустава, нарушение трофических процессов в коже. Отмечается гипергидроз стоп и ладоней, эритема в области ладоней. Около 1/3 заболевших имеют висцеральные проявления ревматоидного артрита. Изменения в сердце проявляются в виде миокардита, миокардиодистофии, перикардита, эндокардита. Вовлечение почек приводит к амилоидозу, очаговому нефриту, формированию почечной недостаточности. Также возможна пневмония и пневмофиброз. Проявления со стороны печени включают в себя гепатиты, печеночную недостаточность, амилоидоз печени. Ревматоидный артрит может протекать изолированно либо в сочетании с другими болезнями соединительной ткани, деформирующим остеоартрозом, ювенильный артритом. Боль в голеностопе. Боль в колене. Боль в шее. Боль в шее сбоку. Боль в шее спереди. Боль в шейном отделе позвоночника. Внешние изменения. Высокая температура тела. Вялость. Изменение аппетита. Истощение. Лейкоцитоз. Лимфоцитоз. Лимфоцитопения. Ломота в мышцах. Ломота в суставах. Ломота в теле. Нарушение терморегуляции. Недомогание. Нейтрофилез. Ночная потливость у женщин. Ночная потливость у мужчин. Озноб. Потеря веса. Потливость. Разбитость. Слабость в ногах. Слабость в руках. Слабость мышц (парез). Тромбоцитоз. Увеличение СОЭ.
Рентгенография кистей при ревматоидном артрите
Симптомы болезни
Ревматоидный артрит МКБ 10:М06 характеризуется нижеперечисленными признаками и симптомами:
- Опухание суставов (чаще всего в начале развития болезни поражаются плюснефаланговые и лучезапястные суставы, при этом ревматоидный артрит распространяется симметрично);
- Утрата двигательных способностей сустава в особенности по утрам (симптом проходит через 30-60 минут);
- Повышенная температура (местная или общая);
- Прослеживается острый болевой синдром, как при движении, так и в состоянии покоя (зачастую приступы интенсивной боли могут возникать ночью);
- Артрит поражает внутренние органы (сердце, почки, легкие);
- Изменение цвета кожного покрова (покраснение);
- Снижается общее состояние здоровья больного человека (озноб, утрата аппетита, быстрая утомляемость, слабость, потеря веса);
- Образование характерных узелков под кожным покровом, располагающихся возле области поражения сустава или на внутренних органах (диаметр образований от нескольких миллиметров до 2 см, структура плотная, узелки подвижные);
- Ревматоидный артрит МКБ10:М06 провоцирует деформирование суставных структур (искривление, выкручивание) и атрофию мышечного тонуса;
- Чувствительность больной конечности частично или полностью исчезает;
- Наличие признака метеозависимости (боль суставов усиливается в зависимости от смены состояния погоды).
Подагрический тип болезни и его признаки
Диагноз «подагрический артрит» ставят, если у пациента после получения результатов анализов и снимков врач обнаружил нарушение метаболизма, почечную дисфункцию, полиартрит, сбои в системе водно-солевого баланса. Заболевание характеризуется покраснением кожи над воспаленным суставом, появлением тофусов, односторонним поражением локтя, усилением болевых ощущений при движениях. Подагрический артрит локтевого сустава по МКБ 10 обозначается следующими кодами:
- идиопатическая — М10.02;
- свинцовая подагра — М10.12;
- неуточненная — М10,92;
- вторичная — М10.42;
- обусловленная нарушением почечной функции — М10.31.
Заболевание формируется по причине сердечной недостаточности, гормональных отклонений, неправильного питания и генетической предрасположенности. Для диагностики подагрического артрита локтя требуется сдать анализ крови и мочи, пройти УЗИ, рентгенологическое исследование
При болезнях локтевого сустава, в том числе артритах различного происхождения, важно вовремя обнаружить патологию. Правильно поставленный диагноз повышает прогноз на выздоровление
Медицина стремительно развивается, с каждым годом ученые разрабатывают новые методики лечения. Главное, своевременно пройти обследование и принимать назначенные медикаменты. Информация о лечении видов артрита локтевого сустава тоже есть в Международной классификации болезней.