Раскрываем основные показатели ревмопроб в анализе крови
Содержание:
- Разновидности ревмопроб
- Суть и виды анализа
- Альбумин
- Общий белок
- Расшифровка показателей, их норма и отклонения
- Серомукоиды
- Показания к назначению
- Для чего нужна серологическая реакция в анализе?
- Ревматоидный фактор (РФ)
- Антистрептолизин
- Расшифровка данных ревмопробы
- Сущность методики и что можно выявить
- Ревматоидный фактор
Разновидности ревмопроб
Ревмопробы – исследование крови, благодаря которому можно выявить многие отклонения в работе организма. Эта процедура может выполняться как в частных клиниках, так и городских поликлиниках. Обычно на это исследование отправляют пациентов, у которых имеются признаки системного заболевания.
Анализ включает исследования:
- Ревматоидный фактор – антитела, возникающие вследствие специфического ответа антител. Они вырабатываются иммунными клетками человека. Такие вещества поражают соединительную ткань организма. Если норма этого показателя значительно превышена, то врач делает вывод о наличии ревматоидного артрита. Кроме того, это может быть признаком других заболеваний.
- АнтиДНК – исследование на специфическое вещество, которое вырабатывается лейкоцитами. Для его появления необходим мощный аутоиммунный процесс в организме. Данные клетки поражают непосредственно нити ДНК, где хранится вся генетическая информация человека. При наличии отклонений в этом показателе врач может сделать вывод о том, что патологический процесс затрагивает все внутренние органы.
- НЛАБ27 – анализ на специфический антиген, который появляется исключительно при наличии генетической предрасположенности. Нередко благодаря этому исследованию удается выявить множество аутоиммунных заболеваний. Точность данного исследования составляет 90%.
- Антинуклеарный фактор – антитела, который вырабатываются организмом исключительно при аутоиммунных патологиях. Они поражают клеточную ткань, из-за чего и возникают отклонения.
Несколько десятилетий назад анализ на ревмопробы также включал исследование на маркеры. Кроме того, сюда относили исследования на стрептококковую инфекцию – антистрептолизин и антистрептокиназа. Благодаря этим параметрам удавалось выявить острую ревматическую лихорадку у пациента. Это вирусные заболевания, передаваемые воздушно-капельным путем. На данный момент их распространенность крайне мала.
Суть и виды анализа
Суть анализа состоит в выявлении аутоантител, в большинстве случаев принадлежащих иммуноглобулинам класса М (IgM). Антитела (IgM до 90%) при определенных патологических состояниях под влиянием инфекционного агента меняют свои характеристики и начинают выступать в качестве аутоантигена, способного взаимодействовать с другими собственными антителами – иммуноглобулинами класса G (IgG).
В настоящее время для определения ревматоидного фактора, в основном, применяется такие виды лабораторных методик:
- Латекс-тест с аггрегированными на латексной поверхности человеческими иммуноглобулинами класса G, агглютинирующими в присутствии ревмофактора – это качественный (не количественный) анализ), определяющий наличие или отсутствие РФ, но не указывающий его концентрацию. Латекс-тест очень быстро проводится, недорогой, не требует специального оборудования и особых трудозатрат, однако он применяется преимущественно для скрининговых исследований. Экспресс-анализ нередко дает ложноположительные ответы, поэтому не может быть основанием для установления окончательного диагноза. В норме ревмофактор при таком исследовании – отрицательный;
- Применяется все реже, но еще полностью не утратил своего практического значения классический анализ Ваалера-Розе (пассивная агглютинация с овечьими эритроцитами, обработанными антиэритроцитарной кроличьей сывороткой). Данное исследование все-таки более специфическое, нежели латекс-тест;
- Неплохо согласуется с латекс-тестом, но по точности и надежности превосходит его – нефелометрическое и турбидиметрическое определение ревматоидного фактора. Метод стандартизирован, концентрация комплексов «антиген-антитело» (АГ-АТ) измеряется в lU/ml (МЕ/мл), то есть, это уже количественный анализ, который говорит не только о присутствии ревматоидного фактора, но и о его количестве. Повышенным ревматологи рассматривают результат, если значения концентрации переходят границу 20 МЕ/мл, однако приблизительно у 2-3% здоровых людей и до 15% людей пожилого возраста (старше 65 лет) данный показатель также иногда дает повышенные значения. У лиц, страдающих ревматоидным артритом, особенно с быстро развивающейся и тяжелой формой, он может быть довольно высоким (титры РФ превышают значения 40 lU/ml, в иных случаях – весьма существенно).
- Метод ИФА (иммуноферментный анализ), который способен определить, помимо IgM, не улавливаемые другими методами аутоантитела классов А, Е, G, составляющие 10% специфического белка, которого мы называем ревмофактором. Данный тест получил широкое распространение, внедрен практически повсеместно (разве что не в сельских амбулаториях), поскольку признан наиболее точным и надежным. Замечено, что сопутствие васкулитов при ревматоидном артрите дает повышенную концентрацию иммуноглобулинов класса G, а появление аутоантител класса А характерно для быстропрогрессирующего и тяжелого течения заболевания (РА).
До недавних пор для установления диагноза (РА) за основу брались вышеперечисленные лабораторные тесты. В настоящее время диагностическое мероприятия, помимо обязательных иммунологических исследований, пополнились другими лабораторными методами, к которым относятся: А-ССР (антитела к циклическому цитруллиновому пептиду – anti CCP), острофазные маркеры – СРБ (С-реактивный белок), АСЛ-О. Они дают возможность быстрее и с большей точностью дифференцировать ревматоидный артрит от другой патологии, похожей симптоматически, или от болезней, при которых клиническая картина отлична от РА, но РФ также имеет склонность к повышению.
Альбумин
Альбумин
| Возраст | Норма альбумина, г/л |
| Дети до 14 лет | 38—54 |
| Взрослые 14—60 лет | 35—50 |
| Старше 60 лет | 34—48 |
Факторы, влияющие на результаты анализаПовышают результат
- витамин А (ретинол)
- мочегонные препараты
- оральные контрацептивы, эстрогены, стероидные гормоны
- обезвоживание организма.
Снижают результат
- беременность и лактация
- курение
- низкобелковая диета
Причины повышения уровня альбумина
- Обезвоживание вызывает сгущение крови и запускает защитные механизмы, при которых повышается синтез альбумина.
- длительный понос
- неукротимая рвота
- обширные термические ожоги
Причины снижения уровня альбумина
- Повышение синтеза глобулинов за счет снижения альбумина при аутоимунных заболеваниях:
- ревматизм
- системная красная волчанка
- Потеря плазмы, вместе с которой организм теряет и альбумин
- ожоговая болезнь
- полостные отеки
- перитонит
- травмы, ожоги
- операции на грудной клетке, диафрагме, ключице
- вытекание лимфы через трещины в коже при слоновости и сердечных отеках
- Выход альбумина в межклеточное пространство.
почечные и сердечные отеки
- Патологии почек. Моча недостаточно фильтруется, и организм теряет много белков с мочой.
- диабетическая нефропатия
- ишемия почек
- некроз почки
- Заболеваниях печени, приводящие к снижению синтеза альбумина.
- сахарный диабет
- цирроз печени
- вирусные гепатиты А, В, С
- опухоли
- медикаментозное поражение печени парацетамолом
- Сердечная недостаточность характеризуется снижением всасывания белков в кишечнике, нарушением синтеза белка в печени и ускоренным разрушением альбумина.
- Повышенный распад альбуминов
тиреотоксикоз
- Нарушение работы ЖКТ сопровождается недостаточностью пищеварительных ферментов, замедлением моторики кишечника и развитием гнилостных процессов. Это приводит к нарушению всасывания белка, который необходим для синтеза альбумина.
- панкреатит
- хронические запоры
- холецистит
- Гнойные процессы, острые инфекции и воспаления вызывают повышение уровня других белковых фракций (гамма глобулинов). В этот период синтез альбумина снижается, срок его «жизни» сокращается.
- Злокачественные опухоли приводят к поражению почек. Те вырабатывают большое количество плохо отфильтрованной мочи. Таким образом, организм теряет белок. К тому же при злокачественных опухолях замедляется синтез альбумина в печени.
- лимфома
- миелома
- метастазы рака в кости
Общий белок
Усредненный показатель, которые выявляют и простым исследованием (ОАК, общий анализ крови).
Изменение концентрации свидетельствуют в пользу группы нарушений.
Инфекционные поражения
Любого типа. Вплоть до слабых простуд и ОРВИ. Врачи назначают ОАК как раз для того, чтобы не упустить начальный момент заболевания и начать лечение вовремя.
Опасные патологические процессы, в том числе туберкулез и прочие также сопровождаются изменением уровня белка.
Внимание:
В некоторых случаях процесс столь слабо заметен, что приходится проводить другие исследования и расшифровывать результаты в системе.
Лимфомы
Опухоли Ходжкина и неходжкинские варианты. Образования из одноименной ткани. Сопровождаются увеличением регионарных лимфоузлов, поражением грудины, выраженными симптомами. Вроде стабильно высокой температуры, слабости, кожного зуда, болей неясной локализации.
Концентрация белка в ревмопробе тем выше, чем более запущен онкологический процесс. С другой стороны, на финальных стадиях рака этого типа уровни могут снижаться до формальной нормы или даже меньше.
Поражения печени
Различного характера, например, гепатит. Воспалительное расстройство. Или же цирроз (гепатонекроз), Когда орган отмирает.
Гибель целых тканей приводит к тому, что запасенные в клетках белки выходят в кровеносное русло и регистрируются исследователями.
Чтобы выставить диагноз потребуется как минимум УЗИ органов пищеварительного тракта. Плюс, возможно, МРТ и сцинтиграфия крупнейшей железы.
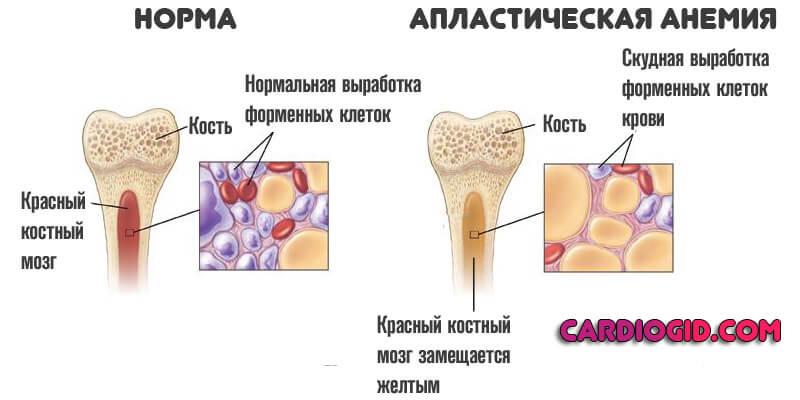
Болезни крови
Те, которые нарушают нормальный синтез белых кровяных телец и эритроцитов. В основном виной тут костный мозг. Встречаются и другие варианты. Например, злокачественные расстройства: лейкоз и прочие. Или же анемии.
Анализ крови на ревмопробы выявляет поражения внутренних органов. Но не все. Также одного только исследования белка не хватит, чтобы поставить диагноз.
Специалисты ориентируются на комплексные меры. С помощью УЗИ, МРТ, сцинтиграфии.
Расшифровка показателей, их норма и отклонения
Диагноз аутоиммунного заболевания можно исключить, если:
- АСЛ-О до 7 лет менее 100, до 14 – менее 250, а затем в любом возрасте у взрослого не превышает 200 единиц на 1 мл;
- С-реактивный протеин не определяется или его не более 5 мг/л;
- ревматоидный фактор до 30 МЕд\мл;
- лейкоцитов содержится от 4,5 до 11 тысяч в 0,001 мл;
- СОЭ у женщин до 12, а для мужчин не выше 10;
- антинуклеарные антитела отсутствуют.
Иногда лаборатория может проводить измерения в других единицах. В таком случае в бланке всегда указывается диапазон нормальных значений. Если обнаружено повышение показателей, то это может указывать на такие болезни:
- ревматизм,
- склеродермия,
- макроглобулинемия Вальденстрема,
- синдром Шегрена,
- ревматоидный артрит,
- красная волчанка.
Возрастание АСЛ-О чаще всего бывает при следующих болезнях:
- ревматизм;
- рожистое воспаление, пиодермия;
- тонзиллит, ангина, скарлатина;
- остеомиелит;
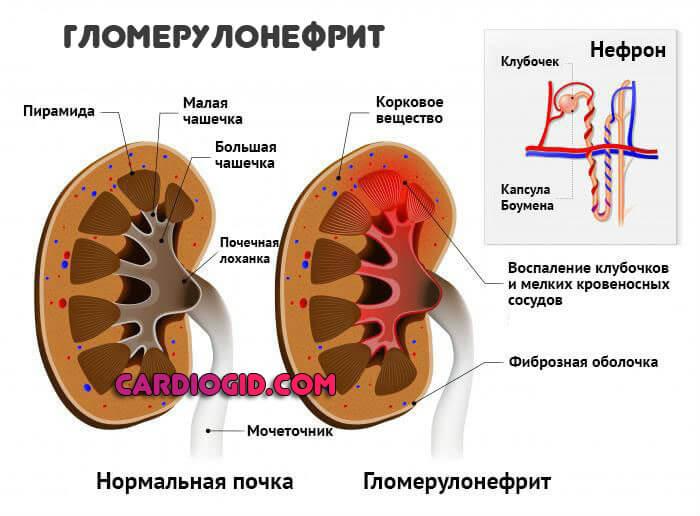
- гломерулонефрит.
Следует учитывать, что патологии внутренних органов, инфекционные процессы, а также некоторые физиологические состояния могут привести к изменениям результатов. Так, например, умеренное увеличение ревматоидного фактора бывает при туберкулезе, сифилисе, гепатите, мононуклеозе, малярии, вирусных инфекциях, в том числе и у новорожденных.
Повышение уровня С-реактивного протеина вызывают:
- операции, особенно трансплантация органов;
- воспалительные процессы в желудке, кишечнике, поджелудочной железе, желчном пузыре;
- злокачественные новообразования;
- амилоидоз;
- туберкулез;
- менингит;
- применение женских половых гормонов для контрацепции или заместительной терапии при климаксе.
При инфаркте миокарда этот белок появляется спустя сутки от начала приступа, а исчезает на 15 — 20 день
При этом важно, что при стенокардии он остается в пределах нормы
Антинуклеарные антитела могут присутствовать в крови при активном гепатите, инфекционном эндокардите, туберкулезе и ВИЧ, диабете 1 типа, рассеянном склерозе. СОЭ у женщин растет в период менструации, беременности, после родов. Повышение этого показателя встречается при любом воспалении, инфекции, отравлении, травме, переломах. Заболевания почек и опухоли также сопровождаются высокими значениями.
Серомукоиды
Если не вдаваться в подробности и биохимические дебри, это сложные белки с компонентами углеводов в составе, которые повышаются при воспалительных процессах.
Среди возможных проблем:
- Опухоли. В особенности такие, которые распадаются.
- Аутоиммунные заболевания. Ревматизм, артрит, некоторые формы патологий почек. Например, гломерулонефрит. Также поражения щитовидной железы (намного реже). Вариантов можно назвать не один десяток.
- Воспалительные процессы, расположенные в малом тазу. У женщин, в основном кольпиты, эндометриты и аналогичные. У мужчин — орхиты, баланиты, простатит. У представителей обоих полов — цистит, воспаление уретры, мочеточников. Также почек, как уже было сказано.
- Поражение желчного пузыря — холецистит.
- Камни в этом небольшом органе.
- Воспаление поджелудочной железы (панкреатит).
Варианты можно называть и дальше. Хотя в медицинской практике серомукоиды используют не часто, это информативный критерий и одновременно ревматологический показатель.
Показания к назначению
Диагностика крови, в первую очередь, показана лицам, у которых выявлены следующие симптомы:
- отечность нижних конечностей;
- регулярные суставные или головные боли;
- подагра;
- метеочувствительность, сопровождающаяся ломотой всего тела;
- болевые ощущения в области поясницы;
- нарушенная подвижность суставов;
- снижение эластичности сухожилий и связок;
- появление асимметричности тела;
- хруст в костях при движении.
В случае наличия у человека генетической предрасположенности к онкологии следует обязательно сдавать кровь на ревмопробы, особенно если дают о себе знать вышеперечисленные физиологические отклонения.

Систематическое повышение температуры до 37–38 °C на протяжении более 2 недель является срочным поводом для проведения процедуры
Так как заболевания воспалительного характера все чаще проявляются у молодого поколения, в целях профилактики рекомендуется проходить гематологическое исследование после 26–28 лет. Если специалист подозревает у ребенка диатез, то, скорее всего, для подтверждения или опровержения предполагаемого диагноза придется сдать биоматериал на ревмопробы.
Небольшое количество крови в основном берут из локтевой вены: если же она залегает слишком глубоко или не просматривается вовсе, на помощь придут вены кисти, предплечья, голени или стопы. Но справедливости ради следует отметить, что происходит подобная «рокировка» не так часто. В классическом варианте перед забором биоматериала на нижнюю половину плеча накладывают резиновый жгут или эластичный ремень, затем просят пациента активно сжимать и разжимать кулак для насыщения выбранного сосуда кровью.
После обработки места пункции медицинским спиртом, в вену вводится игла с дальнейшим изменением её угла наклона. Когда взятие пробы завершится, образовавшуюся ранку прижмут стерильным ватным диском и снимут жгут. Рекомендуется 5–10 минут держать руку в согнутом статичном состоянии – это способствует равномерной закупорке сосуда и предотвращает появление подкожной гематомы.
Если кровь на протяжении отведенного времени так и не остановилась, следует обратиться за помощью к врачам. Как правило, ревматологический скрининг проводится в один этап, но если полученные результаты оказались сомнительными или неопределенными, пациенту через несколько дней назначают дополнительный анализ крови. Лабораторная диагностика длится не более суток.
Забор крови из локтевой вены
Когда будет производиться анализ, следует следить за тем, чтобы лаборант осуществлял медицинскую манипуляцию, надев чистые одноразовые перчатки. В худшем случае возникает вероятность занесения в открытую рану инфекции. При резком ухудшении самочувствия во время процедуры, нужно не стесняясь уведомить об этом лаборантов: они окажут необходимую помощь в стенах медицинского учреждения.
Кроме того, данное исследование проводится при наличии следующих заболеваний:
- Ревматизм, артрит реактивный или ревматоидного характера;
- Красная волчанка или гломерулонефрит аутоиммунного характера;
- Первый тип сахарного диабета, рассеянный склероз;
- Аутоиммунный тиреоидит и другие заболевания щитовидной железы;
- Сидром Шегрена, склеродермия;
- Аутоиммунный простатит, полимиозит.
Кроме того, лечащий врач может отправить вас на анализ крови на ревмопробы при наличии подозрений на развитие данных заболеваний. Основная цель анализа заключается в определении специфических маркеров и антител в крови человека, по которым можно выявить различные патологии. Кроме того, эти показатели способны отразить состояние организма человека при наличии этих недугов.
С помощью исследования удается определить состояние организма человека, а также эффективность схемы лечения.
Нередко на анализ на ревмопробы отправляют пациентов при наличии следующих показаний:
- Болезненные ощущения в суставах;
- Дискомфорт в нижней части спины;
- Ограниченная подвижность и отечность суставов;
- Нередкие приступы повышения температуры тела;
- Нарушение функционирования связочного аппарата;
- Нарушения со стороны костно-мышечной системы;
- Приступы головной боли, от которых не удается избавиться спазмолитиками;
- Заболевания соединительной ткани.
Кровь на ревмопробы рекомендуется сдать в таких случаях:
- жалобы на боли в суставах у взрослого или ребенка;
- дискомфорт в спине, особенно в пояснице;
- неясная лихорадка более 2-х недель;
- подозрение на васкулиты;
- патологии, вызванные стрептококком (рожа, отит, скарлатина);
- осложнения стрептококковых инфекций (ревматизм, гломерулонефрит, миокардит);
- длительное хроническое течение воспалительных болезней;
- аутоиммунные поражения.
Для чего нужна серологическая реакция в анализе?
Серологическая реакция представляет собой процесс определения неизвестного антигена по уже известному антителу. В наше время этот вид диагностики широко применяется в обычной медицине и судебной экспертизе, так как достоверность полученных данных очень высока. Из этого следует, что результат ревмопробы (норма это или патология) будет точен.
Серологический анализ является базовым и используется для определения инфекций различной этиологии (сифилис, токсоплазма, ВИЧ, гепатиты, микоплазмы и многие другие). Специальной подготовки не требуется при сдаче крови, и реакция абсолютно безопасна.
Исследования на серологические реакции проводятся с целью определения активности стрептококков. Эти микроорганизмы отделяют из крови, после чего помещают на специальный биологический питательный субстрат.
Подобное исследование позволяет определить чувствительность микроорганизмов к антибиотикам. Длительность подобного исследования составляет несколько минут, точность анализа – 97%.
Ревматоидный фактор (РФ)
пример выделения РФ при ревматоидном артрите (- основной, но не единственной причине повышения РФ в крови)
Уже по названию видно, что ревматоидный фактор имеет непосредственное отношение к ревмопробам и определенной патологии – ревматоидному артриту (РА). И в самом деле, ревматоидный фактор (РФ) – главный анализ, выявляющий эту болезнь. Кроме этого, данный лабораторный показатель не лишен способностей «заметить» другие патологические состояния: острый воспалительный процесс любой локализации, системные заболевания. Норма РФ в большинстве лабораторий фиксируется как “отрицательный результат”, либо не более 14 МЕ/мл.
Сам по себе РФ представляет совокупность антител (M, A, E, G), где наибольшую часть занимают иммуноглобулины класса М (IgM). Иммуноглобулины М, подвергаясь воздействию инфекционного агента, начинают изменять свои обычные свойства и брать на себя роль аутоантигенов, чем «вводят в заблуждение» собственные иммуноглобулины класса G. Метаморфозы, происходящие с IgM в определенных условиях, легли в основу данного исследования.
РФ, подобно СРБ, можно определить с помощью латекс-теста. Это качественный анализ, который нередко дает ложноположительные ответы, поэтому больше подходит для скрининга, нежели для окончательного установления диагноза. Норма качественного анализа на РФ – отрицательный результат. Однако следует иметь в виду и то, что существует серонегативная форма заболевания (РА), когда результаты отрицательные, а симптомы не оставляют сомнений в развитии воспалительной реакции подобного рода.
При положительной ревмопробе (имеется в виду – РФ) или при подозрении на серонегативную форму заболевания, следует обратиться к другим лабораторным тестам, например, ИФА (иммуноферментный анализ), который позволяет определить не только количественное содержание иммуноглобулинов М в плазме, но и найдет другие антитела, присутствующие в ревматоидном факторе.
Антистрептолизин
Он же известен как АСЛО. Довольно специфичный тест, поскольку говорит только о присутствии стрептококка. Причем на протяжении долгого времени и после того, как болезнь отступила. Отклонения порой сохраняются годами, хотя объективных признаков инфекции нет.
Нормальные уровни антистрептолизина можно представить в таких числах:
- Дети до 14 лет. Референсное значение в пределах 150 единиц.
- У взрослых пациентов — не свыше 200.
Поскольку инфицированы практически все, встретить нулевые показатели невозможно.
Есть несколько причин роста концентрации маркера:
- Нарушения липидного обмена. Чем больше жиров в организме, тем существеннее отклонение уровня от формальной нормы.
- Гнойные воспалительные процессы. Будь то ангина или же инфицирование послеоперационной раны.
Подробнее о причинах повышения АСЛО читайте в этой статье, а общая информация и нормы по возрастам описаны здесь .
Как ни странно, показатель может снизиться. Стать меньше среднестатистического. Это вполне нормально:
- Если пациент принимает антибиотики, гормональные средства, активность иммунитета падает. Отсюда вялая выработка антистрептолизина.
- Также встречаются и субъективные факторы. Например, длительный период иммобилизации. У лежачих больных.
Антистрептолизин — это специфический показатель. Проведение ревмотеста необходимо, чтобы исключить воспалительные процессы стрептококковой природы.
Расшифровка данных ревмопробы
Ревматоидный фактор
В этот параметр входит группа антител, что синтезируются клетками иммунной системы в ответ на поступление из суставов в кровь чужеродных микробных частиц-антигенов. Проба более 10 ЕД/мл — положительная. Оценка концентрации фактора не специфична и неинформативна. РФ считают показателем нарушения в организме, без указания точной локализации. Воспаление оболочек сердца, герпетические инфекции, развитие туберкулеза и гепатитов, обострение лейкозов также вызывает увеличение содержания ревматоидного фактора. По степени положительных титров определяют иммунный ответ:
| Степень | Показатель, ЕД/л |
|---|---|
| Легкая | 25—49 |
| Средняя | 50—99 |
| Тяжелая | >,100 |
Антитела к стрептококку: норма
- Антигиалуронидаза. Фермент нейтрализует фактор агрессии стрептококков гиалуронидазу, которая разрушает стенки сосудов, соединительную и хрящевую ткани. Титры АГУ показывают тяжесть и прогноз течения стрептококковых болезней. Норма считается при показателях титра до 300 ЕД.
- Антистрептокиназа. Энзим, который блокирует стрептокиназу, — вещество, разжижающее кровь. Результат покажет тяжесть заболевания. Положительные анализы — разведение превышает 1:128.
Антистрептолизин-О
АСЛО — группа антител, синтезируемых для нейтрализации стрептолизина-О. Повышенная концентрация при ревматизме будет спустя 2—8 недель после попадания стрептококка. Понижается в течение 8—12 месяцев после выздоровления. По содержанию антител оценивается лечение. Расшифровка показателей АСЛ-О в ЕД/мл:
- для взрослых — <,200,
- до 15-ти лет — <,150.
Повышенные титры обнаруживаются у пациентов при ревматизме, острой ревматической лихорадке, ангинах, пиодермии, роже, скарлатине. Повышенный уровень встречается при кожных инфекциях стрептококковой природы, воспалении красного костного мозга — остеомиелите, остром и хроническом гломерулонефрите, воспалении оболочек сердца.
С-реактивный протеин: таблица
СРБ — белок острой фазы воспаления в организме. У здорового взрослого человека в норме он отсутствует. Сдать кровь на СРБ назначают при развитии инфекций и опухолей. Биохимия использует СРБ в терапии как маркер риска осложнений при патологиях сердца и сосудов и у диабетиков. Расшифровка результатов зависит от способа оценки. По уровню СРБ говорят про активность воспалительного процесса.
| Степень | Концентрация, мг/л | + |
|---|---|---|
| Умеренная | 10—50 | ++ |
| Выраженная | До 100 | +++ |
| Тяжелая | Больше 100 | ++++ |
Белок и его фракции
Проводиться оценка содержания протеинов в целом, а также отдельных групп. Для обнаружения аутоиммунных и ревматоидных поражений наиболее значима фракции альбуминов и глобулинов, меньше — фибриногена. Таблица показывает нормальные параметры:
| Возраст (лет) | Общий белок (г/л) | Альбумины (г/л) |
|---|---|---|
| >,60 | 60—77 | 34—48 |
| 15—60 | 70—83 | 35—55 |
| 5—15 | 60—75 | 38–54 |
| 1—5 | 60—70 | |
| <,1 | 40—75 |
Повышена концентрация протеина бывает при потере жидкости. Инфекции также сопровождаются гиперпротеинемией. Аутоиммунные поражения соединительной ткани: ревматизм, артриты, ОРЛ, волчанка, болезнь Бехтерева и пр., вызывают увеличение содержания протеинов. Длительное голодание приводит к распаду белков мышечной ткани и поступлению их в кровоток. Биохимический профиль можно делать для подтверждения злокачественных процессов. Отклонение значит, что возможно развитие миеломной болезни и макроглобулинемии Вальденстрема.
Снижение уровней общего белка и альбуминов встречается при нарушениях синтеза их в печени, недостаточном поступлении с продуктами питания или патологиях всасывания. Кровотечения, ожоги, гломерулонефрит, сахарный диабет сопровождаются потерей белка с мочой и плазмой. Распад альбуминов при длительной изнуряющей лихорадке, тиреотоксикозе, механических травмах, интенсивных тренировках и нагрузках, опухолях истощают запасы.
Серологические реакции
Для определения стрептококков проводиться бакпосев биологического субстрата на питательную среду. Кроме того, определяется чувствительности микроорганизмов к различным антибиотикам. Иммунохроматографические экспресс-тесты проводятся за несколько мин, а чувствительность их достигает 97%. ИХА выявляет в мазках из зева и носа стрептококки группы А, в слепках слизи из влагалища — группы В. Для подтверждения стрептококковой природы заболевания проводят ИФА.
Сущность методики и что можно выявить
По нраву, само по для себя исследование невелико различается от обычного биохимического анализа. По последней мере, с точки зрения пациента.
Материал — это венозная кровь. Опосля манипуляции, когда эталон получен, пробирку маркируют и посылают в лабораторию. Итоги пациент (человек или другое живое существо, получающий(-ее) медицинскую помощь, подвергающийся медицинскому наблюдению и/или лечению по поводу какого-либо заболевания, патологического состояния или иного) выяснит спустя 2-3 дней. Зависит от того, как отлично и стремительно работает определенная клиника.
Ревмопробы — это анализ, который указывает отличия функций внутренних органов.
Ежели говорить в общем и целом, можно найти группу нарушений:
- Острые инфекционные воспалительные процессы. Независяще от локализации. Будь то гепатиты, поражения сердечной мускулы или же остальные варианты. Дальше доктору остается верифицировать диагноз. К примеру, инструментальным методом. С помощью УЗИ органов брюшной полости. Вопросец решает спец.
- Приобретенные инфекционные воспалительные процессы. Вялотекущие патологии выявить тяжче. Причина в том, что не постоянно симптоматика довольно явная. Доктор не может сделать выводы. Поэтому остается провести полную диагностику. В том числе с внедрением биохимических способов. Исследование ревмопроб совершенно подступает для того, чтоб найти расстройство даже когда оно «спит», пребывает в сокрытом состоянии.
- Аутоиммунные нарушения. Бактерии и инородные агенты не использованы. Потому таковые формы патологического процесса можно именовать несептическими. Неувязка в собственных защитных силах пациента. Вырабатываются особенные комплексы антигенов, которые иммунитет принимает как инородные объекты и начинает атаковать.
Внимание:
Непростые формы нарушения манят за собой отягощения вплоть до погибели. Тем наиболее что и локализация отличия может быть хоть какой. От сердечки до скелетной мускулатуры, внутренних органов.
Злокачественные опухоли. Ревмопробы используют для скрининга вероятных раковых действий. Очевидно, итог не стопроцентный. Показатель неспецифический. Ежели числа выше нормы — с таковым же фуррором можно представить воспалительные процессы. Поэтому далее докторы верифицируют или исключают страшный диагноз.
Исследование крови дозволяет узреть отличия на самых ранешних стадиях. Пока симптомов нет и эффект от исцеления будет наибольшим.
Ревматоидный фактор
Ревматоидный фактор
| Категории | Норма МЕ/мл |
| Дети до 12 лет | До 12,5 |
| Взрослые | До 14 |
Факторы, влияющие на результаты анализаПовышают результат
- возрастные изменения у людей старше 50 лет
- высокий уровень жиров в сыворотке при потреблении жирной пищи
Снижают результат
- хилез – избыток жира в крови
- препарат метилдопа
Причины повышения ревматоидного фактора
- Ревматоидный артрит. Некоторые бактерии и вирусы (стрептококки, микоплазма, вирус герпеса, цитомегаловирус) стимулируют выработку «неправильных» IgG. Под воздействием возбудителей они видоизменяются и превращаются в аутоантигены. Они инициируют выработку ревматоидных факторов – антител групп IgM, A, G, которые связываются с аутоантигеном и оседают на внутренней оболочке суставов, вызывая их воспаление. При ревматоидном артрите уровень ревматоидного фактора превышает норму в несколько раз. При остальных перечисленных патологиях показатели незначительно увеличены.
- Синдрома Шегрена. Соединения антител и измененных IgG откладываются в клетках слюнных и слезных желез, вызывая их повреждение. Также может повреждаться железистая ткань в бронхах и влагалище.
- Системная красная волчанка. Видоизмененные антитела становятся причиной повреждения соединительной ткани и сосудов.
- Повреждение сосудов. Отложение ревматоидного фактора в сердце и мозге вызывает миокардит и хорею.
- Полимиозит/дерматомиозит – измененные антитела атакуют мышечные волокна, приводя к их истончению и обызвествлению.
- Системная склеродермия
- Инфекционные заболевания: Во время инфекции уровень ревматоидного фактора повышается незначительно и кратковременно.
- грипп
- корь
- краснуха
- сифилис
- туберкулез
- бактериальный эндокардит
- Злокачественные опухоли. Раковые клетки могут стать причиной превращения нормальных IgG в аутоантитела.