Поверхностная трещина заднего прохода
Содержание:
- Свищ в ректальной области
- Лечение
- Внимание!
- Код по МКБ-10 и причины болезни
- Основные причины развития трещин заднего прохода
- Лечение
- Хронически протекающие анальные трещины
- Диагностика анальных трещин
- Диагностика
- Действующие вещества, относящиеся к коду K60
- Симптомы (признаки)
- Анальные трещины в острой форме
- Признаки и диагностика недуга
- Свищ прямой кишки (хронический парапроктит): код МКБ
- Профилактика и прогноз
- Причины
- Диагностика
- Анальная трещина заднего прохода по МКБ
Свищ в ректальной области
Ректальный свищ является тяжелым нарушением целостности прямой кишки. Причинами его возникновения могут стать операции в ректальной зоне, в том числе и вмешательства по иссечению анальных трещин, болезнь Крона и новообразования в прямой кишке. Характеризуется появлением отверстия в прямой кишке, выход которого может быть в мышцы или в область промежности.
По своей локализации ректальные свищи имеют различную кодировку в МКБ 10:
- Хронический парапроктит (свищ прямой кишки) – К60.3. для данного типа свойственно образование фистулы в прямой кишке, при которой свищ уходит в область мягких тканей прямой кишки. Такое состояние сопровождается нагноением и осложнением процесса заживления.
- Прямокишечный свищ анального отверстия – К60.4. характеризуется появлением канала, начинающегося в прямой кишке и заканчивающемся под кожей возле анального отверстия,
- Аноректальный – К60.5 – свищ, который начинается в прямой кишке и длится до сфинктеров заднего прохода.
Такие состояния являются опасными для жизни пациента, поскольку при наличии свищей возникают затруднения в калоиспускании, а также нарушения целостности прямой кишки, что приводит к интоксикации организма каловыми массами. Кроме того, свищи в ректальной области часто дают такое осложнение, как рак прямой кишки. Лечение свищей подразумевает только оперативное вмешательство, при котором осуществляется очищение свища, удаление мертвых тканей со всей области раны и сшивание отверстия.
Лечение
Тактика лечения
При опухолях, воспалительных заболеваниях кишечника, дивертикулезе, геморрое требуется специфическое лечение.
Цели лечения: устранение болевого синдрома, восстановление нормальной функции кишечника, снятие спазма внутреннего сфинктера, улучшение микроциркуляции в зоне анальной трещины и геморроидальном сплетении, минимизация побочных эффектов лечения.
Немедикаментозное лечение
Консервативное лечение включает диету, преимущественно кисломолочно-растительного характера с исключением острых, соленых, горьких блюд, а также алкогольных напитков. Теплые сидячие ванночки со слабыми антисептическими растворами (ромашка, шалфей, перманганат калия, свечи с метилурацилом, проктоседиловые микроклизы с облепиховым маслом).
Медикаментозное лечение
Комплексная терапия анальной трещины должна состоять из нескольких составляющих:
1. Нормализация деятельности пищеварительного тракта.
2. Снятие болевого синдрома и спазма внутреннего сфинктера.
3. Усиление регенерации поврежденных тканей.
Эффективность доказана при трещинах заднего прохода: инъекции ботулотоксина А-гемагглютинина, инъекции ботулотоксина А-гемагглютинина с местным применением изосорбида динитрата, рассечение внутреннего сфинктера заднего прохода.
Эффективность предполагается при местном применении нитроглицерина, пластике трещин заднего прохода перемещенным лоскутом.
Преимущества и недостатки сопоставимы: растяжение заднего прохода.
В стадии абсцедирования – вскрытие абсцесса и дренирование.
При ангиодисплазии – коагуляция при колоноскопии.
Показания к госпитализации Хроническое течение, когда трещина превращается в незаживающую, окруженную рубцом язву со сторожевым бугорком и пектенозом, сопровождающуюся выраженным спазмом сфинктера.
Перечень основных медикаментов:
1. Ботулотоксин А-гемагглютинина порошок для инъекций 500 ЕД, фл.
2. Изосорбида динитрат 5 мг, 10 мг, 20 мг, 40 мг, 60 мг табл.; раствор для инъекций 0,1% 10 мл; аэрозоль
Перечень дополнительных медикаментов: нет.
Индикаторы эффективности лечения: устранение болевого синдрома, восстановление нормальной функции кишечника, снятие спазма внутреннего сфинктера, улучшение микроциркуляции в зоне анальной трещины и геморроидальном сплетении, минимизация побочных эффектов лечения.
* – препараты, входящие в список основных (жизненно важных) лекарственных средств.
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro», «Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro», «Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.
Код по МКБ-10 и причины болезни
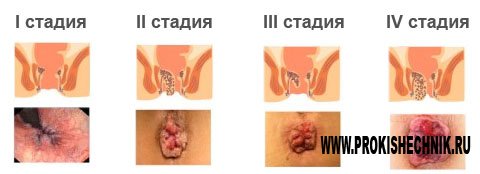
Также выделяют такое понятие, как трещина заднего прохода неуточненная. В таком случае классификация по МКБ-10 будет К60.2.
Итак, а какие же причины появления данной болезни? Существует ряд факторов, которые способны вызвать трещины ануса. К ним относят:
- Механические травмы прямой кишки. Очень часто линейные разрывы на прямой кишке становятся следствием использования стимуляторов простаты и анального секса.
- Запор. Эта причина является самой распространенной. При наличии констипации твердые каловые массы травмируют слизистую оболочку прямой кишки, вследствие чего на ней образовываются дефекты.
- Несбалансированный рацион. Употребление вредной пищи приводит к сбоям в работе кишечника, в результате чего на слизистой оболочке образовываются линейные разрывы.
- Беременность и роды. Нередко трещины ануса становятся следствием родовой деятельности и беременности, так как во время родов внутрибрюшное давление повышается. Кроме того, во время вынашивания ребенка матка значительно увеличивается в размерах, и оказывает давление на прямую кишку, в результате чего образовываются разрывы.
- Несоблюдение правил гигиены и использование жесткой туалетной бумаги.
- Глистные инвазии.
- Хронические заболевания органов ЖКТ. Трещины ануса могут быть следствием геморроя, синдрома раздраженной кишки, парапроктита и других патологий кишечника.
- Сидячий образ жизни. Острая анальная трещина чаще появляется у людей, которые мало двигаются. Этот факт подтверждает медицинская статистика.
Основные причины развития трещин заднего прохода
Причины развития раневых поверхностей на прямой кишке играют немаловажную роль в уточнении кода МКБ 10. Так острые формы анальных трещин чаще всего возникают по следующим причинам:
- повреждения заднего прохода;
- запоры;
- нерациональное питание и употребление в пищу продуктов, содержащих большое количество вредных веществ;
- паразиты в кишечнике;
- период вынашивания ребенка и роды;
- не правильно проведенные обследования ректальной зоны инструментами;
- нарушение питания в слизистой оболочке прямой кишки;
- малоподвижный образ жизни – чаще всего от патологии страдают люди, работающие на сидячей должности.
Причинами хронических стадий развития патологии являются не вылеченные острые формы раневых поверхностей, а также регулярное воздействие на прямую кишку травмирующих факторов, не дающих остропротекающей трещине заживать.
Свищи различной этиологии являются осложнениями хронического и остро протекающего процесса, поэтому они включены в кодировку МКб 10 вместе с анальными трещинами.
Лечение
В подавляющем большинстве случаев для ликвидации болезни достаточно консервативных способов терапии, но иногда может потребоваться хирургическое вмешательство.
Методики того, как лечить хроническую анальную трещину без операции:
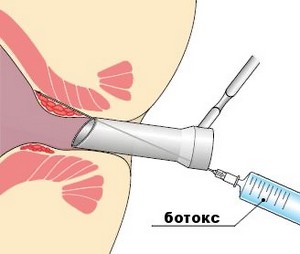 Лечение анальных трещин ботулотоксином
Лечение анальных трещин ботулотоксином
- соблюдение щадящего рациона, который подразумевает полное исключение из меню продуктов, имеющих закрепляющий эффект. К ним можно отнести рис, сладости, бананы и чернику, а также жирную, острую и солёную пищу. Лучше всего обогатить меню ингредиентами с высоким содержанием клетчатки;
- борьба с запорами при помощи очистительных клизм и слабительных медикаментов с мягким эффектом;
- выполнение правил личной гигиены – клиницисты рекомендуют на время терапии отказаться от туалетной бумаги, а после каждого акта дефекации использовать для очищения анального отверстия тёплую воду и мыло;
- умеренная физическая активность – наиболее приемлемым методом будут ежедневные пешие прогулки. Чрезмерные нагрузки категорически запрещены;
- использование ректальных мазей и суппозиториев с обезболивающим эффектом;
- введение ботулотоксина – для устранения основной причины появления анальной трещины – спазмирования гладкой мускулатуры сфинктера. Для расслабления мышц вполне достаточно одной такой процедуры.
Помимо этого, устранение недуга в домашних условиях подразумевает применение микроклизм, сидячих ванночек и компрессов из отваров на основе лекарственных трав и растений. Таким образом, лечение анальной трещины народными средствами направлено на использование:
- ромашки и календулы;
- коры дуба и луковой шелухи;
- семян конского каштана и льна;
- тысячелистника и шиповника;
- крапивы и крушины;
- листьев малины и калины.
В случаях неэффективности консервативных способов необходимо выполнение хирургического вмешательства. Такие методы лечения основываются на осуществлении:
- электрокоагуляции;
- лазерной вапоризации;
- сфинктеротомии – это операция по иссечению поражённой части анального сфинктера.
Хронически протекающие анальные трещины
Хронически протекающие анальные трещины в международной классификации болезней обозначены, как К 60.1. Нарушение характеризуется длительно протекающим процессом с плохим заживлением раневой поверхности и образованием новых участков повреждения. Причинами появления хронической формы являются не своевременное обращение пациента за помощью, а также некачественное или отсутствующее лечение острой стадии нарушения.
Анальные трещины хронической стадии проявляются следующими клиническими признаками:
- не стихающая боль в промежности, заставляющая пациента мучаться,
- Постоянный зуд в области ануса,
- Рана на слизистой кровоточит,
- При осмотре врача обнаруживаются неровные края раны, нормальная ткань на которых заменена соединительной.
Хронические трещины не заживают самостоятельно, поэтому, как правило, лечатся оперативным путем, при помощи иссечения раневой поверхности и превращения хронической стадии в острую, которая далее лечится консервативным путем. Лазерная коррекция предусматривает иссечение воспаленных и отмерших участков раневой поверхности, которые не осуществляют иннервации. В результате лечения хроническая рана полностью заживает, не оставляя рубца на слизистой оболочке.
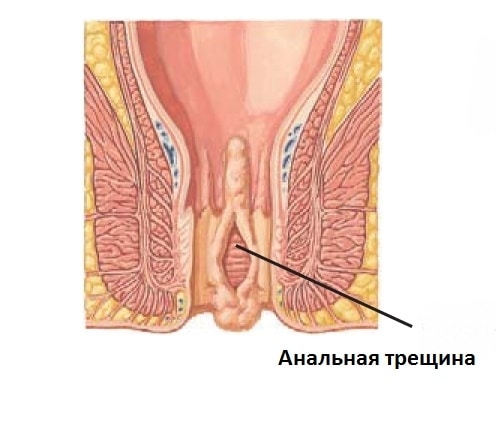
Диагностика анальных трещин
Для уточнения формы развития раневой поверхности заднего прохода важное значение играет диагностические процедуры, позволяющие уточнить и поставить точный диагноз. Основными методами выявления являются:
Основными методами выявления являются:
- пальцевое исследование анальной области, для уточнения локализации, размеров раны, ее формы и стадии развития.
- Исследование ректальной области аноскопом – прибором, представляющим собой зеркало, похожее на гинекологическое, которое вставляется в ректальную зону для лучшего осмотра кишечника и ран,
- Рентгенологические методы обследования – ирригоскопия – представляет собой обследование прямой кишки, при котором создаются снимки кишечника после введения в него контрастного вещества.
Подводя итоги, следует сделать вывод, что международная классификация болезней выделило анальные трещины в определенную группу заболеваний пищеварительной системы. Раневые поверхности заднего прохода должны своевременно излечиваться, чтобы предотвратить осложнений и своевременно избавиться от проблемы.
Диагностика
Осмотр пациента играет важную роль в определении вида, локализации и степени развития патологии. После сбора анамнеза могут быть назначены следующие виды лабораторных и инструментальных исследований:
- общий и биохимический анализ крови позволяют оценить лейкоцитарную формулу, число лейкоцитов, эозинофилов, эритроцитов и гемоглобина, количество реактивного белка по фракциям, печеночные ферменты (АЛТ и АСТ), а также определить наличие онкологических маркеров.
- колоноскопия: позволяет при помощи эндоскопа и монитора оценить под многократным увеличением состояние слизистой оболочки прямой кишки и других отделов толстого кишечника. Во время процедуры может быть дополнительно проведена щипковая биопсия для гистологического исследования на онкологическую патологию.
- ирригоскопия: рентгенологический метод исследования толстого кишечника, при котором через прямую кишку вводится контрастное вещество для визуализации при помощи рентгеновского излучения. Ирригоскопия позволяет изучить форму и размеры толстого кишечника, дефекты наполнения или наличие дивертикулеза.
- аноскопия позволяет выполнить визуальную оценку канала и ампулы прямой кишки при помощи аноскопа и диагностировать геморрой, анальную трещину или раннюю стадию криптита.
- ректороманоскопия прямой и сигмовидной кишки проводится после раздувания газом просвета кишечника и позволяет подтвердить наличие новообразований.
- Компьютерная томография и магниторезонансная терапия позволяют провести послойное сканирование органов малого таза, в том числе и прямой кишки.
Действующие вещества, относящиеся к коду K60
Ниже приведён список действующих веществ, относящихся к коду K60 МКБ-10 (наименования фармакологических групп и перечень торговых названий, связанных с этим кодом).
- Действующие вещества
-
Бензокаин
Фармакологическая группа: Местные анестетики
-
Бензокаин + Бутамбен + Гидрокортизон + Фрамицетин + Эскулозид
Фармакологические группы: Глюкокортикостероиды в комбинации с другими препаратами, Прочие противомикробные, противопаразитарные и противоглистные средства в комбинации с другими препаратами
-
Бисакодил
Фармакологическая группа: Слабительные средства
-
Буфексамак
Фармакологическая группа: НПВС — Производные уксусной кислоты и родственные соединения
-
Гепарин натрия + Бензокаин
Фармакологические группы: Антикоагулянты в комбинации с другими препаратами, Местные анестетики в комбинации с другими препаратами
-
Гепарин натрия + Лидокаин + Преднизолон
Фармакологические группы: Антикоагулянты в комбинации с другими препаратами, Регенеранты и репаранты в комбинации с другими препаратами
-
Гепарин натрия + Преднизолон + Лауромакрогол 600
Фармакологическая группа: Антикоагулянты в комбинации с другими препаратами
-
Гепарин натрия + Преднизолон
Фармакологическая группа: Антикоагулянты в комбинации с другими препаратами
-
Календулы лекарственной цветки
Фармакологическая группа: Прочие ненаркотические анальгетики, включая нестероидные и другие противовоспалительные средства
-
Натрия алгинат
Фармакологическая группа: Коагулянты (в том числе факторы свёртывания крови), гемостатики
-
Натрия пикосульфат
Фармакологическая группа: Слабительные средства
-
Неомицин + Флуоцинолона ацетонид + Лидокаин
Фармакологическая группа: Глюкокортикостероиды в комбинации с другими препаратами
-
Ноготков цветки
Фармакологическая группа: Прочие ненаркотические анальгетики, включая нестероидные и другие противовоспалительные средства
-
Подорожника овального семян оболочка
Фармакологическая группа: Слабительные средства
-
Поморийского озера маточный щелок
Фармакологическая группа: Дерматотропные средства
-
Прокаин
Фармакологическая группа: Местные анестетики
-
Сеннозиды А и B
Фармакологическая группа: Слабительные средства
-
Флуокортолона гексонат + Флуокортолона пивалат + Цинхокаина гидрохлорид
Фармакологическая группа: Глюкокортикостероиды в комбинации с другими препаратами
-
Этоний
Фармакологическая группа: Антисептики и дезинфицирующие средства
Симптомы (признаки)
Клиническая картина • Подкожный ОП •• Быстро нарастающие боли в промежности, у заднего прохода •• Повышение температуры тела (к вечеру 38–39 °С) •• Задержка стула; при расположении гнойника спереди от заднего прохода — дизурия •• Пальпация воспалительного инфильтрата — резкая болезненность, флюктуация •• Болезненность при пальцевом исследовании прямой кишки. Болезненность и уплотнение при эндоректальной пальпации крипты, явившейся источником ОП. • Подслизистый ОП •• Умеренные боли в прямой кишке, усиливающиеся при дефекации •• Субфебрильная температура тела •• Гной может прорваться в просвет прямой кишки, в этом случае заболевание заканчивается выздоровлением •• Пальцевое исследование прямой кишки — болезненное округлое тугоэластическое образование, расположенное под слизистой оболочкой над зубчатой линией. • Седалищно – прямокишечный (ишиоректальный) парапроктит •• Заболевание начинается постепенно, отмечаются ухудшение общего состояния, слабость, нарушение сна •• Позднее появляются чувство тяжести и постоянные острые боли в прямой кишке и в глубине таза •• Температура тела повышается до 39–40 °С, ознобы •• При локализации воспалительного процесса в зоне предстательной железы и мочеиспускательного канала — дизурические расстройства. • Тазово – прямокишечный (пельвиоректальный) ОП •• Ухудшение общего состояния (лихорадка, озноб, слабость, потеря аппетита) при полном отсутствии болевого синдрома. Продолжительность этого периода — 1–3 нед •• С появлением абсцесса заболевание принимает острое течение: тупые боли в прямой кишке и глубине таза, сопровождающиеся интоксикацией, гектической температурой тела, задержкой стула, тенезмами •• Диагностика — пальцевое исследование прямой кишки. • Позадипрямокишечный (ретроректальный) ОП •• С самого начала заболевания появляются выраженный болевой синдром с локализацией в прямой кишке и крестце, усиливающийся при дефекации и в положении сидя, дизурия •• Пальцевое исследование прямой кишки — резко болезненное выбухание в области её задней стенки. Лабораторные исследования. ОАК (лейкоцитоз, сдвиг лейкоцитарной формулы влево), бактериальное исследование гнойного содержимого абсцесса, патогистологическое исследование рубцовых тканей капсулы абсцесса. Специальные исследования • Проба с красителем позволяет обнаружить сообщение полости абсцесса с просветом кишки посредством пункционного наполнения её красителем (обычно 1% р – р метиленового синего) после предварительного опорожнения от гноя • Зондовая проба — проведение металлического пуговчатого зонда через полость абсцесса в просвет кишки через имеющееся сообщение с целью обнаружения входных ворот инфекции, а также установления отношения свищевого хода к волокнам сфинктера.
Анальные трещины в острой форме
Если пациенту была диагностирована острая анальная трещина, код по МКБ 10 К60.0. Это процесс, протекающей на пике клинических проявлений заболевания. Характеризуется острой жгучей болью во время и после калоиспускания. Для данной стадии свойственно кровотечение из поврежденных участков слизистой, постоянный дискомфорт, а также спазм сфинктера. На осмотре можно увидеть ровные края раны, не имеющие рубцов и бугристостей.
Лечение острой формы патологии быстро дает положительные результаты через небольшой срок качественного лечения. Терапия заключается в назначении диетотерапии, основанной на снижении употребления в пищу продуктов, уплотняющих кал и способных привести к запору. Оптимальным режимом питания является фруктово-овощная диета.
Важным этапом лечения ануса является и лекарственные препараты, обладающие заживляющим и противовоспалительным действием.
Регенерация трещины заднего прохода в острой стадии происходит за короткие сроки без осложнений, однако, если своевременно не принять меры к лечению, острая стадия может перейти в хроническую, которая принесет больному страдания и дискомфорт на длительное время.
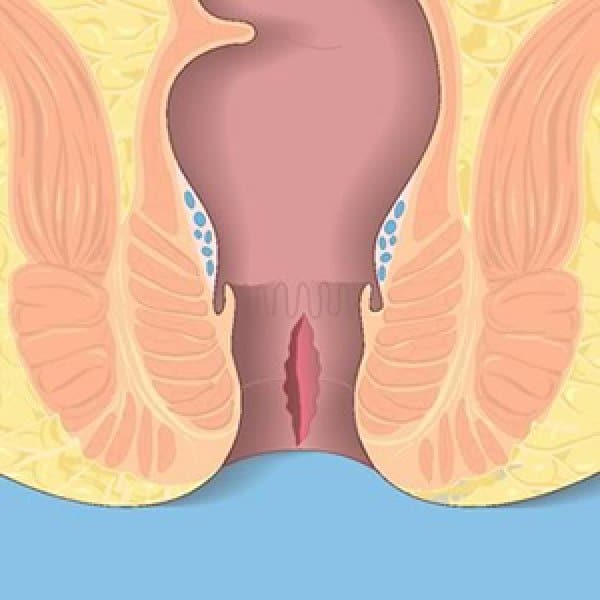
Признаки и диагностика недуга
Обычно трещины прямой кишки проявляют себя болями. Причем интенсивность болевого синдрома может отличаться.
При острых трещинах ануса боли ярко выраженные. Причем болевой синдром может появляться как при дефекации, так и при минимальных физических нагрузках. Обычно боль носит приступообразный характер.
Кровь при анальной трещине появляется достаточно часто. Обычно во время дефекации выделяется небольшое количество крови. Но при глубоких повреждениях могут появиться сильные ректальные кровотечения. В таком случае пациента надо немедленно госпитализировать, иначе разовьется анемия (малокровие).
Характерными симптомами патологии являются зуд и жжение. Причем они обычно появляются после акта дефекации.
Что делать при наличии вышеперечисленных симптомов? В таком случае надо немедленно обратиться к медикам. Проктолог должен поставить точный диагноз, и определить, как нужно лечить недуг в данном случае.
Для постановки диагноза больному нужно пройти аноскопию, ирригоскопию и пальцевое ректальное исследование (процедура используется нечасто). Также нужно сдать анализ кала на яйцеглист, общий и биохимический анализ крови.
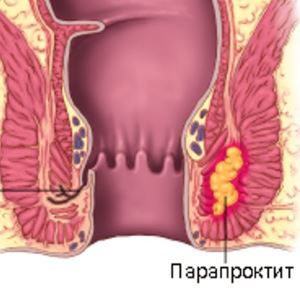
Свищ прямой кишки (хронический парапроктит): код МКБ
Свищ (фистула) представляет собой патологическое состояние, которые характеризуются хроническим воспалением клетчатки вокруг (парапроктит). Шифр хронического парапроктита МКБ 10 включен в подрубрику нарушений пищеварительной системы. На фоне хронического воспаления формируется канал, внутреннее отверстие которого обычно локализуется в области крипт (карманы), а наружное выходит на кожу промежности или в мягкие ткани параректальной клетчатки. Выделяется несколько типов:
- Фистула заднего прохода.
- Прямокишечная фистула.
- Аноректальная фистула.
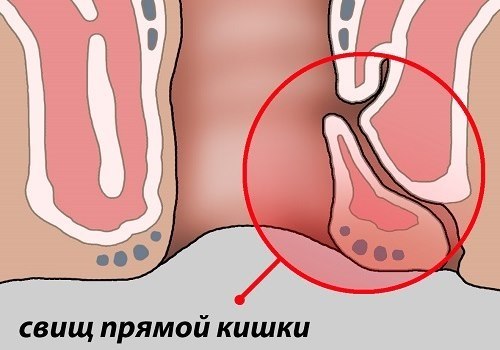
Свищ заднего прохода
Имеет код К60.3, она характеризуется формированием фистулы, которая соединяет полость с параректальной мягкой клетчаткой. Изменения чаще развиваются у взрослых людей вследствие нескольких причин:
- Болезнь Крона.
- Параректальные кисты.
- Перенесенные травмы или оперативное вмешательство на тканях области промежности.
Патология требует хирургического лечения. Она часто осложняется развитием гнойного процесса в виде флегмоны (просачивание тканей гноем) или абсцесса (ограниченная полость, заполненная гноем).
Прямокишечный
Шифр свища прямой кишки МКБ 10 – К60.4. Нарушение целостности тканей сопровождается образованием канала, который начинается в полости прямой кишки в области крипт и выходит на кожу вблизи от анального отверстия. Он часто осложняется деформацией заднего прохода с последующим затруднением акта дефекации.

Аноректальный
Код, согласно международной классификации разделения болезней на типы 10 пересмотра, – К60.5, он характеризуется формированием канала, который начинается в области прямокишечного канала и открывается в сфинктере анального отверстия (транссфинктерный канал). Патология приводит к образованию соединительнотканных рубцов, деформации анального отверстия с последующим затруднением прохождения кала. Длительное наличие изменений провоцирует развитие онкологической патологии в слизистой оболочке или коже.
Пациент, который прошел терапию и диагностические исследования у проктолога, может просить лечащего врача не указывать заключение в листе нетрудоспособности. В этом случае в графе «Диагноз» указывается шифр по делению нозологических единиц на типы последнего пересмотра.
You are here: Главная > МКБ-10 > K00-K93 > K55-K63
Исключены: с абсцессом или флегмоной (K61.-)
ICD-10
ICD-10-CM 10th Revision 2016
ICD-10-GM ICD-10 in Deutsch
МКБ-10 ICD-10 на русском
ICD-10
ICD-10 is the 10th revision of the International Statistical Classification of Diseases and Related Health Problems (ICD), a medical classification list by the World Health Organization (WHO).
It contains codes for diseases, signs and symptoms, abnormal findings, complaints, social circumstances, and external causes of injury or diseases.
The Anatomical Therapeutic Chemical (ATC) Classification System is used for the classification of active ingredients of drugs according to the organ or system on which they act and their therapeutic, pharmacological and chemical properties.
It is controlled by the World Health Organization Collaborating Centre for Drug Statistics Methodology (WHOCC).
The defined daily dose (DDD) is a statistical measure of drug consumption, defined by the World Health Organization (WHO).
It is used to standardize the comparison of drug usage between different drugs or between different health care environments.
Профилактика и прогноз
Для того чтобы предупредить повторное развитие заболевания у ребёнка или взрослого, необходимо придерживаться следующих несложных правил:
- вести активный и здоровый образ жизни;
- правильно и сбалансировано питаться;
- заниматься своевременным лечением патологий органов малого таза;
- устранять хронические запоры;
- избегать сильного натуживания при дефекации;
- регулярно проходить полный медицинский осмотр.
Многие пациенты с подобным диагнозом интересуются – можно ли полностью вылечить хроническую анальную трещину? Сделать это удаётся только при своевременной диагностике и комплексной тактике терапии. Соблюдение всех рекомендаций лечащего врача позволит избежать рецидива недуга. В противном случае высока вероятность развития осложнений, которые значительно ухудшают прогноз.
https://youtube.com/watch?v=dWbwVZQFVvk
Причины
Существует ряд факторов, способствующих появлению анальных трещин. К ним относятся:
- Запоры. Постоянное испражнение твёрдыми каловыми массами чревато появлением микротрещин и повреждением анальных тканей. В то время, когда человек тужится, увеличивается давление в области заднего прохода, в результате чего могут разорваться ткани и образоваться трещины.
- Проктит (воспаление слизистой оболочки). Воспалительные процессы делают слизистую менее прочной, а, следовательно, более уязвимой к травмированию каловыми массами.
- Роды. Слизистая оболочка может треснуть в результате слишком активных потуг, применения вакуума и других манипуляций.
- Неправильное питание. Если еда (орехи, семечки и т.д.) плохо пережёвана, то в дальнейшем может быть не полностью переварена. В результате оставшиеся острые кусочки еды способны повредить слизистую при испражнении.
- Повышенные силовые нагрузки;
- Сидячая работа;
- Обследование кишечника через задний проход;
- Анальный секс;
- Несбалансированный рацион – чрезмерное потребление острого и алкоголя.
Диагностика
Диагностические критерии
Жалобы и анамнез: в момент дефекации возникает боль, кровотечение. Боли режущие, жгучие, колющие, длятся от нескольких минут до нескольких часов после дефекации, их интенсивность может быть очень значительной.
Физикальное обследование: дефект стенки анального канала линейной или треугольной формы длиной 1-2 см, расположенный вблизи переходной складки несколько выше линии Хилтона и доходящий до прямокишечно-заднепроходной линии или распространяющийся выше нее. Затруднение акта дефекации. Спазм анального сфинктера. Кровотечение. Если трещина локализуется не по срединной линии, следует заподозрить болезнь Крона.
Лабораторные исследования: не специфичны.
Инструментальные исследования: не специфичны.
Показания для консультации специалистов: в зависимости от сопутствующей патологии.
Дифференциальный диагноз: проводят с раком прямой кишки, туберкулезом, сифилисом, ВИЧ, болезнью Крона.
Перечень основных диагностических мероприятий:
1. Общий анализ крови (гематокрит, гемоглобин, СОЭ).
2. Анализ крови на сифилис и ВИЧ.
3. Исследование кала на скрытую кровь.
4. Ректоскопия.
5. Ректороманоскопия.
6. Толстокишечная эндоскопия.
7. Двойное контрастирование прямой и ободочной кишок.
8. Рентгенография нижней части брюшной полости.
9. Ирригоскопия.
10. Рентгеноконтрастное исследование толстой кишки.
Перечень дополнительных диагностических мероприятий: нет.
Анальная трещина заднего прохода по МКБ
Согласно современной международной классификации, проктологические проблемы со здоровьем включены в рубрику болезней пищеварительной системы и кишечника. Трещины прямой кишки код по МКБ 10 – К.60. Они включают несколько клинических типов, к которым относятся:
- Острая.
- Хроническая.
- Неуточненная.
Каждая клиническая форма имеет определенные особенности течения процесса, вследствие чего появилась необходимость включения в соответствующие подрубрики.
Острая форма
Заболевание (нозология или нозологическая единица) имеет шифр К60.0. Оно характеризуется острым течением патологического процесса, длительность которого не превышает 1-го месяца, развитием яркой клинической симптоматики с болью, которая усиливается после акта дефекации
Также обращают на себя внимание патологические выделения в виде прожилок крови на стуле. Нозология хорошо поддается терапии, которая включает следующие терапевтические направления:
- Диета с исключением жареной, жирной пищи. Рацион в достаточном количестве должен содержать витамины и растительную клетчатку, необходимую для правильного формирования каловых масс и профилактики развития запоров.
- Медикаментозное лечение – назначаются противовоспалительные, ранозаживляющие средства, антисептики. Препараты обычно используются в лекарственных средствах для наружного применения в виде ректальных свечей (суппозитории) и мазей.
- Рациональная гигиена промежности – после каждого акта дефекации рекомендуется подмывать промежность чистой теплой водой без моющих средств, особенно не предназначенных для интимной гигиены.
При своевременном начале адекватного лечения, а также выполнении диетических и общих рекомендаций течение острой формы заболевания у ребенка и взрослого человека обычно благоприятное.
Хроническая
Согласно последней международной классификации болезней, длительное течение и формирование образования слизистой оболочки имеет шифр К60.1. Оно обычно развивается вследствие отсутствия терапии острого заболевания или на фоне неправильного проведения лечения. Основной отличительной особенностью состояния является формирование рубцовых образований из фиброзной ткани, обладающей минимальной эластичностью, поэтому трещина в слизистой оболочке не заживает самостоятельно. Заболевание требует хирургического лечения, основной целью которого является удаление образований с последующей пластикой стенки. В зависимости от локализации нозологии выделяется несколько видов:
- Задняя.
- Передняя.
- Боковая.
- Множественная (на слизистой оболочке есть несколько очагов).
Длительность течения патологических нарушений при этом типе превышает 6 недель.
Неуточненная
Тип имеет код К60.2. Диагноз устанавливается в тех случаях, когда не удается достоверно выяснить длительность и причину патологического процесса. Терапия в таком случае назначается в зависимости от данных диагностических исследований, которые в обязательном порядке должны включать методики визуализации внутренней поверхности стенок. На основании выявленных морфологических изменений врач назначает консервативную терапию или хирургическое удаление тканей с последующей пластикой.