Больно ли при пункции заднего свода влагалища?
Содержание:
Диагностика
Как и при любых
дисфункциях, важно провести раннюю диагностику, чтобы она не превратилась в
долгосрочную проблему. Обычно диагноз ставят на основании симптомов, но на
самом деле визуализация — единственный способ достоверно диагностировать дисфункцию
лонного сочленения
Для подтверждения расхождения лобкового симфиза
используются МРТ, рентгенограмма, КТ или УЗИ. Хотя радиография не рассматривается
в качестве метода выбора из-за опасности воздействия на плод ионизирующего
излучения. Наиболее подходящим методом с превосходным пространственным
разрешением является МРТ, которая также позволяет избежать ионизирующее
излучение.
Другие методы,
которые могут помочь в диагностике и наблюдении — трансвагинальная или
трансперинальная ультразвуковая диагностика с использованием датчиков высокого
разрешения. С помощью такого метода как УЗИ возможно измерить межлобковую
полость. Это также может быть следствием диастаза лобкового симфиза после
родов.
Межлобковое расстояние в основном измеряют электронными калиперами
Также важно знать, что УЗИ позволяет измерить межлобковое пространство без ионизирующей радиации
Оценка исходов
Дисфункция лонного
сочленения описывается как набор признаков и симптомов дискомфорта и боли в области
таза. До сих пор нет единого, 100-процентного понимания, что именно вызывает
данной состояние. Поэтому не так просто изобрести какие-то еще критерии кроме
боли и нестабильности тазового пояса, которые могли бы показать разницу в
состоянии пациента в начале и конце терапии.
Впрочем, существуют исследования по разработке специальной шкалы для ДЛС. Необходимо провести больше исследований, связанных с оценкой исходов.
Осмотр
Важно провести
физикальное обследование, чтобы дифференцировать другие возможные причины симптомов, к примеру
– проблемы с поясничным отделом позвоночника или грыжу межпозвонкового диска. Вот
некоторые из методов обследования:. Пальпация:
Пальпация:
- Болезненность
лобкового симфиза. - Болезненность
крестцово-подвздошных суставов. - Крестцово-бугорная
связка. - Болезненность
следующих мышц: ягодичные, подвздошно-поясничная мыщца, грушевидная и паравертебральные
мышцы.
Провокационные тесты
(когда они оказываются положительными, это помогает установить ДЛС).
FABER-тест
Исследователь
фиксирует одну из передних верхних подвздошных остей. Пациентка, находящаяся в положении
лежа на спине, сгибает бедро и кладет стопу на противоположный коленный сустав,
при этом нога пассивно свисает кнаружи. Тест считается положительным, если есть
боль в крестцово-подвздошном сочленении
- Активное поднимание
выпрямленной ноги (ASLR) - Боль в симфизе при
стоянии на одной ноге. - Билатеральная
компрессия вертела бедренной кости.
Объем движений может быть снижен из-за боли. Особенно во время
латеральной ротации и абдукции.
Утиная походка может появиться из-за слабости средней
ягодичной мышцы, которая в норме выполняет функцию абдуктора.
Также заподозрить ДЛС
можно, если у пациентки возникает непрерывная боль во время следующих активностей:
- Ходьбы.
- Подъеме по лестнице.
- Повороте в кровати.
- Стоянии на одной ноге.
- Вставании со стула.
Существует ряд
тестов при боли в области симфиза во время беременности, которые обладают
высокой чувствительностью, специфичностью и надежностью (с коэффициентом каппы Коэна > 0.40).
- Пациент лежит, специалист пальпирует всю переднюю поверхность лобкового симфиза. Тест положительный, если в результате возникает боль, которая сохраняется более 5 секунд после окончания пальпации. (99% специфичность, 60% чувствительность и 0.89 коэффициент каппы Коэна).
- Симптом Тренделенбурга: При стоянии на одной ноге пациент не может сохранить положение таза в горизонтальной плоскости, поскольку противоположная ягодица опускается (в норме она должна подниматься) (99% специфичность, 60% чувствительность и 0.63 коэффициент каппы Коэна).
- FABER-тест (см. «пальпацию») (специфичность 99%, 40% чувствительность и 0.54 коэффициент каппы Коэна).
Эмбриология
Рис. 1. Развитие матки и влагалища у зародыша человека: а — длина зародыша 70 мм; б — длина зародыша 102 мм; в — длина зародыша 131 мм; 1 — vesica urinaria; 2 — маточно-влагалищный канал; 3 — conus vaginalis; 4 — половой бугорок; 5 — uterus: 6 — symphisis; 7 — примитивная влагалищная пластинка; 8 — sinus urogenitalis; 9 — anus; 10 — rectum; 11 — влагалищный вал; 12 — vagina; 13 — urethra; 14 — закладка hymen; 15 — fossa navicularis; 16 — labium minus pudendi.
Большая, верхняя, часть Влагалища развивается за счет так наз. маточно-влагалищного канала, образовавшегося в результате слияния парамезонефральных протоков (ductus paramesonephricus); меньшая, нижняя, часть Влагалища и его преддверие происходят за счет моче-половой пазухи (sinus urogenitalis). Закладка Влагалища представляет собой сплошную эпителиальную влагалищную пластинку (рис. 1), к-рая растет в длину и в конце третьего месяца внутриутробной жизни по длине равна матке. Затем в верхнем и нижнем ее концах постепенно формируются просветы, распространяющиеся почти на всю длину пластинки. В результате влагалищная пластинка превращается в полый орган. Если просвета не образуется, то возникает атрезия. В большинстве случаев к моменту рождения просвет Влагалища развит не полностью; даже в течение первых лет жизни ребенка просвет В. местами может быть целиком заполнен эпителием. Равномерный рост В. в длину и в толщину длится до середины эмбрионального периода. Но участок, граничащий со стенкой мочеполовой пазухи в этом росте почти не участвует. В результате этого здесь появляется круговая складка, к-рая после образования просвета во Влагалище представляет собой кольцевидный диск, расположенный на будущей границе В. и его преддверия; это и есть закладка девственной плевы (hymen). Позже плева сдавливается с боков и в большинстве случаев превращается в поперечную складку полулунной формы, сужающую вход во В.; реже остается циркулярная складка (hymen annularis). Вначале В. не отделено от матки. Отделение В. от влагалищной части шейки матки происходит путем бурного разрастания эпителия влагалищной пластинки и врастания его в окружающую мезенхиму с образованием эпителиального валика в месте будущей границы. В центре валика образуется влагалищная часть шейки матки (portio vaginalis cervicis uteri), а сам эпителиальный валик превращается в своды В. (fornices vaginae).
Лонное сочленение: норма размеров и патологии
В норме расхождение костей может достигать 1 см, однако общепринятый показатель установлен на отметке 0,5 см. У женщин расхождение чаще всего начинается во время беременности, либо в процессе родов и в постродовом периоде. В большинстве случаев процесс сопровождается воспалением – симфизитом.
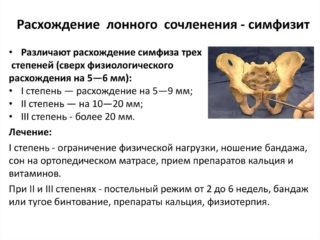 Существует несколько стадий изменения полуподвижного сустава:
Существует несколько стадий изменения полуподвижного сустава:
- Небольшое отклонение мыса от нормальной отметки. В этом случае расхождение составляет от 0,5 до 0,9 см. Симптомы появляются слабо. У беременных возникает именно это анатомическое состояние, его нельзя назвать тяжелым или требующим обязательного хирургического вмешательства.
- Среднее отклонение сочленения в тазу. Величина расхождения составляет 1-1,9 см, при этом связки просто растягиваются. Ощущения доставляют серьезный дискомфорт женщине, боли беспокоят даже в лежачем положении. При второй степени необходима помощь медиков и корректирующие мероприятия.
- Выраженное отклонение костей от тазовой оси. Лобковый симфиз расходится в ширину на 2 см, высок риск разрыва. Боль ограничивает подвижность, у женщины меняется походка.
Состояние лонного сочленения при беременности
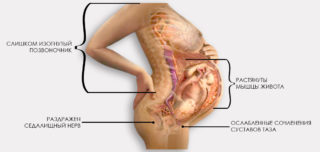 Изменения в организме при беременности
Изменения в организме при беременности
При беременности расхождение лобкового симфиза – нормальный физиологический процесс. Организм приспосабливается к родам, увеличивает пространство в тазу, чтобы ребенок мог свободно пройти по путям. Умеренные болезненные ощущения не повод обращаться к дополнительному УЗИ или беспокоиться о медицинском вмешательстве.
При беременности организм женщины вырабатывает релаксин – вещество, собранное в яичниках. Оно расслабляет мышечные ткани, суставные хрящи и связки. В результате происходит небольшое разрыхление твердых тканей, изменяется строение суставных щелей, возрастает подвижность тазовых костей и элементов, расположенных в этой области.
В лонном сочленении появляется отек в результате усиленного кровоснабжения и процесса разрыхления. Размер сочленения увеличивается на 5-6 мм, это нормальный показатель. В послеродовом периоде хрящи вновь приобретают привычную плотность, а связки и сухожилия стягиваются, сокращается суставная щель.
Симфизиопатия – состояние, которое обнаруживается во время беременности, связанное с чрезмерным расслаблением симфиза. Возникает из-за острого токсикоза, который поражает костно-суставную систему. Увеличенное расстояние между костями связано с патологическими процессами. При этой патологии на УЗИ лобкового симфиза обнаруживают 2-3 стадию расхождения.
Анатомическое строение у мужчин и женщин
Строение лобкового симфиза у мужчин и женщин практически не отличается. По сути данная область является место сочленения тазовых костей, которые присутствуют у человека независимо от половых различий. Сращение костных структур обеспечено хрящевым диском волокнистой структуры. Внутри полости располагается жидкость. Лобковый симфиз относится к малоподвижным суставам. Нередко врачи диагностируют воспалительные и дегенеративные процессы.
Сочленение имеет плотную фиксацию, обеспеченную связочным аппаратом. В мужском организме к данному костному образованию прикрепляется половой член. При нормальном положении симфиза, его расхождение может быть до 10 мм. Однако по медицинским показаниям, следует придерживаться 5 мм, а все что выше уже является приближением к отклонению. У женщин очень часто фиксируется воспаление симфиза на фоне растяжения после беременности. У мужчин фиксируются как травмы, так и остеомиелит. В результате лонное сочленение воспаляется, диагностируются дистрофия, болевые ощущения.
Цитологическая картина влагалища
Рис. 11. Первый тип —в мазке базальные клетки и лейкоциты, характеризующие резкую недостаточность эстрогенов.
Рис. 12. Второй тип —в мазке базальные и промежуточные клетки, а также лейкоциты — значительная недостаточность эстрогенов.
Рис. 13. Третий тип —в мазке преобладают промежуточные клетки, небольшое количество поверхностных неороговевающих клеток—умеренная недостаточность эстрогенов.
Рис. 14. Четвертый тип —в мазке только ороговевающие клетки — высокое содержание эстрогенов.
Эпителий В. подвергается изменениям в зависимости от фаз менструального цикла. Клеточный состав вагинального содержимого является биол, тестом гормонального влияния половых желез. В содержимом В. различают три основных вида эпителиальных клеток: поверхностные, промежуточные и базальные. Поверхностные клетки делятся на ороговевающие и неороговевающие. Кроме базальных клеток, выделяют еще парабазальные. Клетки поверхностного слоя эпителия имеют , относительно большие размеры, слабо окрашивающуюся цитоплазму, пикнотичное ядро. Обнаружение этих клеток свидетельствует о фолликулиновой фазе менструального цикла. Промежуточные клетки из поверхностного отдела шиповатого слоя имеют меньшую величину, более крупное ядро, могут присутствовать в мазках во всех фазах менструального цикла, но преимущественно в лютеиновой фазе. Базальные клетки, источником которых является внутренний отдел шиповатого слоя, небольшого размера со сравнительно крупными ядрами. Они встречаются при гипофункции яичников, в менопаузе. При полихромной окраске мазков возможно определение соотношения между числом ацидофильных и базофильных клеток. Эстрогены повышают число ацидофильных клеток во влагалищных мазках, прогестерон вызывает увеличение количества клеток с базофильно окрашивающейся цитоплазмой. Для определения цитол. картины В. проводят цитологическое исследование (см.). В практической деятельности принято различать четыре типа влагалищных мазков (цитол. реакций), характеризующих содержание эстрогенов в организме. (цветн. рис. 11—14). Первый тип характеризуется наличием базальных клеток и лейкоцитов; он является проявлением резкой недостаточности эстрогенов в организме. При втором типе в мазке обнаруживаются базальные и промежуточные клетки и лейкоциты. Такая цитол. картина свидетельствует о значительной эстрогенной недостаточности. Третьему типу присуще преобладание в мазке промежуточных клеток и небольшое число поверхностных, неороговевающих клеток, что говорит об умеренной эстрогенной недостаточности. При четвертом типе в мазке обнаруживаются ороговевающие клетки; парабазальные клетки и лейкоциты отсутствуют. Эта реакция характерна для высокого содержания эстрогенов в организме женщины. См. также Гинекологическое исследование, Ректальное исследование (в гинекологии).
Иннервация шейки матки
Шейка матки — нижняя цилиндрическая или коническая часть матки, которая расположена ниже перешейка. Спереди, в верхней части шейки, внутренний зев размещается примерно на уровне перехода брюшины на мочевой пузырь. Влагалище присоединяется в косом направлении примерно посередине шейки матки и образует 4 свода: больше переднее, меньше заднее и два боковых.
На уровне сводов влагалища шейка разделяется на две части: нижнюю — влагалищную и верхнюю — надвлагалищную. Надвлагалищная часть шейки на задней поверхности покрыта брюшиной и по бокам окружена рыхлой жировой соединительной тканью — параметрией. По бокам шейку удерживают кардинальные (главные, поперечные шейные, Макенродта) связи, которые являются продолжением внутренней фасции таза (фасции Купера). Спереди шейку матки отделяет от мочевого пузыря слой рыхлой соединительной ткани.
Канал шейки матки (цервикальный канал, эндоцервикса) имеет веретенообразную форму и является наиболее широким в средней части. Его длина варьирует от 2,5 до 3 см, ширина может достигать 7-8 мм. Ширина цервикального канала зависит от количества родов, гормональных влияний. Цервикальный канал открывается в полость матки внутренним зевом, во влагалище — наружным зевом. Наружный зев локализуется в нижнем конце влагалищной части шейки матки и варьирует по форме.
Шейка матки состоит преимущественно из соединительной ткани, содержащей коллагеновые, эластичные волокна, кровеносные сосуды и небольшое количество гладких мышечных волокон. Переходная зона между коллагеновой тканью шейки матки и мышечной тканью тела матки составляет около 10 мм.
Слизистая оболочка цервикального канала состоит из одного слоя высоких ресничных цилиндрических клеток, которые размещаются на тонкой базальной мембране. Ядра находятся в базальной позиции, цитоплазма содержит муцин. При закупорке выводных протоков шеечных желез образуются ретенционные кисты, или фолликулы.
Кровоснабжение шейки и тела матки имеет тесные взаимосвязи. Артериальная кровь попадает в шейку матки через нисходящую ветвь маточной артерии. Эта шеечная артерия проходит с латеральной стороны шейки матки и образует коронарные артерии, которые кругом окружают шейку. Нечетные артерии влагалища (влагалищные ветви маточной артерии) проходят продольно посередине передней и задней частей шейки и влагалища.
Существуют многочисленные анастомозы между этими сосудами и влагалищными и средними геморроидальными артериями. Вены шейки матки сопровождают одноименные артерии. Лимфатический дренаж шейки матки сложный и содержит различные группы лимфоузлов. Основными регионарными лимфоузлами шейки матки является запирательный;

Строма эндоцервикса содержит многочисленные нервные окончания. Чувствительные нервные волокна сопровождают парасимпатические волокна ко второму, третьему и четвертому крестцовым сегментам.
Больше артериальное кровоснабжение шейки матки наблюдается в латеральных стенках шейки, в позиции на 3 и 9 часов. Глубокий восьмеркообразный шов через слизистую оболочку влагалища и шеечную строму проведен на 3 и 9 часов может помочь остановить тяжелое кровотечение, например при конусообразной биопсии шейки матки. Если этот шов наложен слишком высоко в сводах влагалища, существует опасность повреждения или захвата дистального отдела мочеточника.
Зона трансформации шейки матки (переходная зона между плоским и цилиндрическим эпителием) является важным анатомическим ориентиром для клиницистов. Локализация зоны трансформации по отношению к продольной оси шейки матки зависит от возраста и гормонального статуса женщины. В зоне трансформации обычно начинается дисплазия эпителия шейки матки.
Виды сочленений
- ревматоидный артрит. Как правило, воспаление охватывает сразу несколько суставов. Его отличительная особенность – суставы поражаются в большинстве клинических случаев симметрично;
- реактивный артрит. Поражает тазобедренный сустав в редких случаях. Возникает вследствие перенесённых инфекционных недугов. Опасность его в том, что он может поразить не только сочленение, но и окружающие его оболочки, ткани и хрящи. Реактивный артрит очень трудно поддаётся лечению;
- анкилозирующий спондилит. Заболевание, которое поражает не только тазобедренный сустав, но и распространяется на некоторые отделы позвоночника;
- гнойный артрит;
- подагрический артрит;
- псориатический артрит.
По длительности протекания заболевания, артрит тазобедренного сустава делят на:
- острый. Симптомы болезни проявились первично. Длительность проявления заболевания – 8 недель;
- затяжной — менее одного года;
- хронический. Симптомы заболевания у человека проявляются более одного года;
- рецидивирующий.
Синартроз – неподвижные соединения костей без суставной щели. Поверхность в местах соединений таких сочленений покрыта тонким гиалиновым хрящем или соединительной тканью. Например, человеческая черепная коробка имеет четыре вида синартрозов. Яркий пример неподвижных сочленений – область соприкасания лобной кости с теменной.
Амфиартрозы – соединения средней степени подвижности костей. Такой артроз сочленений встречается в акромиально-ключичном суставе, грудной, реберной области. Наконец, самые подвижные суставы человека – диартрозы.
По течению заболевание может иметь острую форму или хроническую, с последующей деформацией сочленения или анкилозированием (неподвижностью вследствие сращения суставных поверхностей). Анкилоз в большинстве случаев встречается при ревматизме.
- асептическую или инфекционно-аллергическую;
- специфическую – вызванную другими заболеваниями (например, туберкулезом, бруцеллезом, сифилисом и др.);
- неинфекционную – когда причиной являются дегенеративные изменения тканей сустава;
- неспецифическую или гнойную формы заболевания.
В зависимости от этиологического механизма и характера течения болезни выделяются следующие основные разновидности тазобедренного артрита:
- Ревматоидный артрит тазобедренного сустава. Его еще называют инфекционно-аллергическим деформирующим полиартритом. Эта разновидность считается самой распространенной и опасной формой. Данный артрит относится к заболеваниям системного характера и, помимо суставов, поражает другие внутренние органы.
- Реактивный тип. Этот вариант зарождается в результате сбоя иммунной системы после перенесенной или во время инфекционной болезни. Антитела к антигенам инфекции ошибочно атакуют суставные клетки, принимая их за чужеродное тело.
- Подагрическая форма. Болезнь обуславливается воспалительной реакцией, провоцируемой накоплением уратов. Основной признак — интенсивный болевой синдром, способный продолжаться несколько дней.
- Туберкулезный тип. Эта разновидность патологии развивается медленнее других форм, т.к. суставы поражаются только после того, как поражены легкие, почки и другие органы.
- Септический артрит. Он относится к гнойным типам, а потому представляет повышенную опасность, особенно для детей. В полости сустава скапливается гнойный экссудат, что может вызвать тяжелую общую интоксикацию.
- Псориатический вид. Болезнь развивается на фоне основного заболевания (псориаза) и характеризуется яркой пигментацией кожи над пораженным суставом.
Эмбриональные остатки
Придаток яичника находится в соединительной ткани широкой связки матки вблизи мезосальпинкса и содержит многочисленные узкие вертикальные трубочки, выстланные реснитчатым эпителием. Эти трубочки в верхнем их конце собираются в продольный канал, который проходит под маточной трубой и дальше по боковому краю матки и заканчивается у внутреннего зева.
Прияичник является также остатком Вольфовой протоки и эмбриологически является аналогом головки надъяичка у мужчин. Краниальная часть придатка яичника получила название надъяичника или органа Розенмюллера. Обычно у взрослых женщин прияичник исчезает, но может быть источником образования кист.
Кровоснабжение яичников осуществляется яичниковыми артериями, которые берут свое начало непосредственно от аорты ниже уровня отхождения почечных артерий. Яичниковая артерия проходит ретроперитонеально, затем пересекает переднюю поверхность большой поясничной мышцы и внутренние подвздошные сосуды, входит в лейкотазовую связку и ворота яичника и достигает мезовариума в широкой связке матки.
Размеры «нормального» яичника в течение репродуктивного и постменопаузального периода имеют большое значение в клинической практике. До менопаузы длина «нормального» яичника не должна превышать 5 см, а при наличии физиологических кист — 6-7 см. В постменопаузе «нормальные» яичники не должны пальпироваться при гинекологическом исследовании.
Яичники и окружающая их брюшина не лишены болевых и тактильных рецепторов, поэтому при бимануальном гинекологическом обследовании и пальпации яичников пациентка может испытывать дискомфорт.
Для уменьшения симптомов хронической тазовой боли была предложена операция денервации яичников путем пересечения или перевязки лейкотазовой связи. Но в дальнейшем от этой операции отказались в связи со случаями кистозной дегенерации яичников вследствие нарушения их кровоснабжения, связанного с неврэктомией.
Тесные анатомические соотношения яичника, яичниковой ямки и мочеточника имеют особое значение при хирургическом лечении тяжелого эндометриоза или воспалительных заболеваний органов таза
Важно проследить ход мочеточника для облегчения удаления капсулы яичника, которая соединена с прилегающей брюшиной и окружающими структурами для предотвращения повреждения или развития синдрома резидуального яичника в будущем (при ретроперитонеальных остатках части яичника)
Возможные осложнения
Если присутствует первая, вторая степень расхождения лонного сочленения, для женщины нет никаких угрожающих последствий. Риск тяжелых патологических изменений существует при третьей степени патологии:
- разрыв мочевого пузыря;
- дисфункция мочеиспускательного канала;
- травматическое поражение слизистых оболочек клитора;
- нарушение целостности костных структур лобка;
- кровотечение в области перелома лобковых костей.
Неприятные ощущения, сопровождающие женщину способны привести к артрозу лонного сочленения. Чаще всего он выявляется у многодетных матерей, которых симфизит сопровождал каждую беременность. Любое проявление патологии происходит в результате смещения лобковых суставов и позвоночника.
Для предотвращения развития патологического процесса необходимо своевременно выявлять предрасположенность к ней, вовремя приступать к лечению. До момента разрыва лонного сочленения лечение подразумевает консервативные методы.