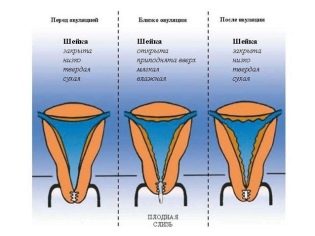
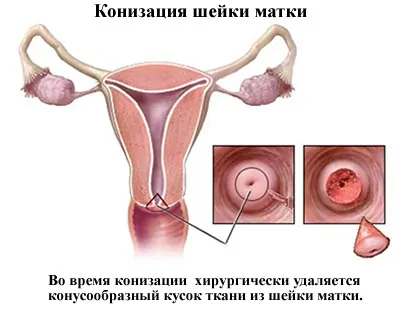
Дисплазия шейки матки
Содержание:
- Дифференциальный диагноз
- Дисплазия шейки матки 3 степени — это рак?
- Причины
- Дисплазия тазобедренных суставов у детей, код по МКБ-10
- Лечение
- Методы терапии
- Диагностика
- Симптомы
- Диагностика
- Мкб-10 дисплазия тазобедренных суставов у детей. Диагноз и диагностика
- Подвывих тазобедренного сустава у взрослых. Проявления и терапия подвывиха тазобедренного сустава у взрослых
- Меры профилактики
Дифференциальный диагноз
| Признак | Врожденный вывих бедра | Патологический вывих бедра | Врожденная варусная деформация шейки бедра |
| Нарушение походки | С момента начала ходьбы | С момента начала ходьбы при наличии в анамнезе перенесенного остеомиелита бедра | В возрасте 2-4 лет |
| Рентгенологические признаки | Головка бедра расположена вне вертлужной впадины, деформирована незначительно | Головка или культя шейки бедра расположена вне вертлужной впадины, деформирована | Головка бедра не изменена, расположена во впадине, изменен ШДУ |
Медицинский туризм
Пройти лечение в Корее, Израиле, Германии, США
Получить консультацию по медтуризму ×
Лечение за границей
Заявка на медицинский туризм
Выберите интересующую область медициныАкушерство и гинекологияАллергологияАллергология детскаяАнгиохирургияВрожденные заболеванияГастроэнтерологияГастроэнтерология детскаяГематологияГематология детскаяДерматовенерологияДерматокосметологияДерматология детскаяИммунологияИнфекционные болезни у детейИнфекционные и паразитарные болезниКардиологияКардиология детскаяКардиохирургияКардиохирургия детскаяКомбустиологияКомбустиология детскаяМаммологияМедицинская реабилитацияНаркологияНеврологияНеврология детскаяНейрохирургияНеонатологияНеотложная медицинаНефрологияНефрология детскаяОнкогематологияОнкогематология детскаяОнкологияОнкология детскаяОрфанные заболеванияОториноларингологияОториноларингология детскаяОфтальмологияОфтальмология детскаяПаллиативная помощьПедиатрияПроктологияПрофессиональная патологияПсихиатрияПульмонологияПульмонология детскаяРадиологияРевматологияРевматология детскаяСтоматологияСтоматология детскаяСурдологияТоксикологияТоракальная хирургияТравматология и ортопедияТравматология и ортопедия детскаяТрансплантологияТрансплантология детскаяУрологияУрология детскаяФтизиатрияХирургияХирургия детскаяХирургия неонатальнаяЧелюстно-лицевая хирургияЭндокринологияЭндокринология детскаяЯдерная медицина
Как удобнее связаться с вами?
Укажите Ваш номер телефонаили электронный адресОтправить заявку на медтуризм Медицинский туризм
текстареа>
Дисплазия шейки матки 3 степени — это рак?
Цервикальная дисплазия (плоскоклеточное интраэпителиальное поражение шейки матки) – это патологический процесс, предшествующий раку РШМ.
Болезнь развивается на фоне атипической трансформации (опухолевого перерождения) резервных ростковых и базальных клеток эпителия слизистой шейки матки.
Эпителий слизистой оболочки шейки матки в норме – схема строения
Атипичные базальные клетки теряют способность к созреванию, дифференцировке и упорядоченному росту. Структура поражённого эпителия разрушается. Слизистая утрачивает свои физиологические функции и вовлекается в опухолевый процесс.
На ранних этапах дисплазия включает не больше нижней половины эпителиального пласта. Клеточная атипия носит лёгкий (CIN 1) или умеренный (CIN 2) обратимый характер.
На третьем этапе (CIN 3) анаплазия захватывает практически всю толщу слизистой.
Опухолевая трансформация атипичных клеток принимает злокачественный характер. Они размножаются так быстро, что окончательно «выталкивают» собой здоровые.
Третья, она же тяжёлая степень дисплазии трудноотличима от преинвазивного рака шейки матки car in situ. Она представляет собой промежуточное звено между предраком и истинным цервикальным раком.
В современной классификации тяжёлую дисплазию объединяют с внутриэпителиальным или преинвазивным раком «на месте» (рак in situ, carcinoma in situ) и обозначают CIN 3.
От настоящего инвазивного рака дисплазию CIN 3 «отделяет» лишь целостность базальной мембраны. Как только скорость размножения (пролиферация) озлокачествленных клеток превысит скорость их естественной гибели, они разрушат этот тонкий барьер.
Врастая в соседние ткани, проникая в кровеносные сосуды, метастазируя в лимфатические узлы, раковый процесс охватит своими «щупальцами» весь организм.
Одни авторы не согласны с отождествлением дисплазии третьей степени с раком in situ. По их мнению, тяжёлая дисплазии – это всё-таки предрак. А рак «на месте» — уже рак 0 стадии (TisN0М0), но без признаков инвазии.
Другие считают логичным объединить оба этих этапа опухолевого процесса в единый класс CIN 3.
Ведь на фоне тяжёлой дисплазии гистологически часто выявляются очаги рака in situ, а иногда и локусы инвазивного роста (микроинвазивного РШМ стадии Т1а). К тому же по краям участков рака in situ обнаруживаются зоны дисплазии различной степени выраженности (от тяжёлой до лёгкой и умеренной).
Читать подробнее: Рак шейки матки 1 (первой) стадии – прогноз, лечение и симптомы
Дисплазия ШМ 3 степени — код по МКБ-10
N87.2 Тяжёлая дисплазия шейки матки, неклассифицированная в других рубриках.
Цервикальная интраэпителиальная неоплазия тяжелой степени (CIN3) без других указаний
D06 Карцинома in situ шейки матки.
Цервикальная интраэпителиальная неоплазия (CIN) 3 степени с упоминанием о резко выраженной дисплазии
Причины перехода умеренной дисплазии в третью степень
- Длительная персистенция папилломавирусной инфекции (в особенности высоко-онкогенных типов ВПЧ 16, 18, 45, 31, 33) в эпителии шейки матки
- Накопление мутаций (поломок генома), углубляющих атипичные изменения в клетках
- Сопутствующие урогенитальные инфекции, в том числе ИППП (хламидии, трихомонады, вирус герпеса 2 типа, др.), бактериальный вагиноз (уреаплазмоз, гарднереллёз, др.), цервицит. Хроническое воспаление делает слизистую уязвимой для ВПЧ, способствует снижению иммунитета, накоплению «поломок» в хромосомных ДНК
- Устойчивое снижение местной иммунной защиты
- Недостаток влияния гормонов-эстрогенов на слизистую
- Табакокурение
Способность онкогенных типов вируса папилломы (ВПЧ 16, 18 и др.) вызывать опухолевую трансформацию клеток шеечной оболочки научно доказана.
Основной путь передачи ВПЧ – половой. Попав во влагалищную среду, вирус инфицирует только незрелые, активно размножающиеся (резервные ростковые и базальные) клетки.
Он «добирается» до глубокого базального слоя через повреждения на слизистой. «Легкой добычей» для ВПЧ становятся ростковые и метаплазированные клетки зоны трансформации (ЗТ) – они лежат буквально на поверхности тонкого переходного эпителия. Вот почему большинство дисплазий берёт начало в переходной зоне (ЗТ), в местах эктопии (ложной эрозии) и воспаления (истинной эрозии).
Многолетняя персистенция вируса способствует интеграции (встраиванию) вирусной ДНК в геном заражённой клетки. Это и приводит к постепенному развитию злокачественной атипии.
Варианты течения ВПЧ-инфекции – схема
Причины
В этиологии дисплазии ТБС у детей ведущее значение играет задержка развития сустава в период внутриутробного развития (эмбриональной закладки), развивающаяся под воздействием неблагоприятных эндо/экзофакторов, а также внешние воздействия на сустав после рождения ребенка. К факторам, способствующим развитию дисплазии ТБС относятся:
- Неблагоприятная наследственность (передается аутосомно-доминантным способом от родителей к ребенку).
- Осложнения и неблагоприятное течение беременности (тазовое предлежание плода, крупный плод, маловодие, токсикоз первой половины беременности, роды у женщин до 18 и старше 35 лет).
- Повышенная выработка релаксин-гормона, который выделяется в организме женщины тканями матки и плацентой для подготовки непосредственно к родам (воздействует на связки, увеличивая их эластичность).
- Заболевания щитовидной железы.
- Инфекционные заболевания с 10 по 15 неделю беременности (ОРВИ, краснуха, грипп).
- Внешние воздействия – неконтролируемый прием лекарств во время беременности и алкоголя, рентгеновское излучение, радиация, неблагоприятная экологическая обстановка.
- Нерациональное питание во время беременности, способствующие развитию нарушений водно-солевого и белкового обмена, дефицита витаминов и минералов в организме.
- Тугое пеленание ребенка с выпрямленными ножками.
Дисплазия тазобедренных суставов у детей, код по МКБ-10

Врожденные недуги ведут к проблемам развития костной системы у малыша в будущем. Если вовремя не диагностировать патологию, есть риск того, что ребенок не сможет полноценно двигаться. Одной из таких болезней является дисплазия тазобедренных суставов (ДТС).
Симптомы
Болезнь сложно выявить на первых стадиях, так как она развивается практически без симптоматики.
На что следует обратить внимание:
- разное расположение складок на ягодицах,
- невозможность развести ноги, согнутые в коленях, или данное движение осуществляется с трудом.
На 3-й стадии присутствуют:
- Щелчок. Звук можно услышать при разведении ножек ребенка в стороны. Головка бедра входит в тазобедренный сустав с характерным звуком.
- Разная высота кожных складок.
- Тугоподвижность сочленения.
- Заметное укорочение одной конечности.
Для определения заболевания нужно выпрямить ножки ребенка, затем завести их одна на другую. Скрещивание без патологии происходит в средней или нижней части бедра. При ДТС – в верхней части.
При врожденном вывихе пострадавшая конечность вывернута наружу в неправильной конфигурации при положении новорожденного на спине.
Признаки у детей от года:
- изменение походки – переваливание в стороны,
- меньшая форма ягодицы, при давлении на пятку – патологическая подвижность.
Мнение доктора Комаровского по поводу лечения дисплазии
Педиатр поддерживает классические методы:
- свободное пеленание,
- диагностирование при первых признаках и раннее начало терапевтического воздействия,
- сохранение подвижности в тазобедренном суставе и в коленном сочленении, курсы массажа, занятия ЛФК,
- фиксация ножек,
- терапия не прерывается самостоятельно, а корректируется лечащим врачом.
Также Комаровский рекомендует при обнаружении первых признаков ДТС или подозрении на патологию обращаться за помощью к специалистам и не использовать в качестве методов лечения народные средства или самостоятельное вправление вывиха.
Осложнения и последствия
Если лечение проходит своевременно, то прогноз у заболевания положительный. В случаях запущения возможны неблагоприятные последствия:
- Неоартроз – изменение структуры сустава с уплощением бедренной головки и образованием нового сочленения.
- Коксартроз – дегенеративный процесс, развивающийся в возрасте от 25 до 50 лет и сопровождающийся ноющими ощущениями в тазобедренном сочленении, ограничением подвижности, атрофией мышц и проблемой с иннервацией и расстройством кровообращения в проблемной конечности.
Также могут возникнуть следующие осложнения:
- изменение осанки (сколиоз),
- плоскостопие,
- привычный вывих бедра из-за растяжения связок,
- асептический некроз с повреждением сосудов.
Профилактика
Предупредить недуг можно, если придерживаться правил:
- Соблюдение правильного питания и всех рекомендаций наблюдающего врача.
- Регулярные обследования.
- Отказ от плотного пеленания, предоставление большей свободы для движения рук и ног младенца.
- Ежедневное выполнение элементов лечебной гимнастики.
- Массаж.
- Диспансеризация по возрасту ребенка.
- Ограничение нагрузки на сустав.
- Прогулки на свежем воздухе.
- Своевременное пролечивание заболеваний и обращение к специалистам при обнаружении признаков недуга.
ДТС – проблема, которую не стоит игнорировать, так как от правильных действий родителей зависит, сможет ли их малыш полноценно двигаться и быть здоровым.
Загрузка…
Лечение
Лечение дисплазии у новорожденных процесс трудоемкий, однако, избавиться от патологии можно. Выделяют несколько методов лечения: консервативные, физиотерапия, ЛФК, оперативное вмешательство. Выбор метода зависит от тяжести патологии, суть каждого из них заключается в нормализации анатомической формы тазобедренного сустава. Лечение назначает только ортопед на основе осмотра и результатов УЗИ.
Консервативные методы
Консервативную терапию применяют на начальной стадии заболевания, для детей с рождения. В лечение входит широкое пеленание, ношение ортопедических устройств.
Широкое пеленание используют для лечения патологии, в профилактических целях. Для этого малыша кладут на спину, разводят ножки в стороны. Между ног укладывают валик из нескольких скатанных пеленок, фиксируют еще одной пеленкой на поясе новорожденного. К широкому пеленанию относятся и штаны Бекера, они более удобны в применении.
Наиболее часто грудничку назначают такие ортопедические конструкции:
- Шина Волкова.
- Шина Виленского.
- Шина Фрейка.
- Отрез Тюбингера.
- Стремена Павлика.
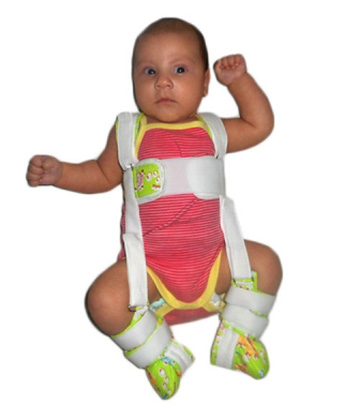
Стремена Павлика
Ортопедические приспособления применяют на второй стадии заболевания, выбор конкретного зависит от стадии заболевания и определяется ортопедом. Суть такого лечения заключается в фиксации ножек новорожденного в разведенном состоянии до выздоровления.
Физиотерапия
Физиотерапия применяется только, как дополнительное лечение, она помогает ускорить процесс выздоровления в комплексе с основным методом лечения.
В зависимости от тяжести патологии, используют такие процедуры:
- Электрофорез – укрепляет кости.
- Озокеритовые аппликации – восстанавливает поврежденные ткани.
- Ванна с морской солью – нормализует кровообращение.
- УФО – способствует регенерации тканей.
Лечебная гимнастика
ЛФК необходимо выполнять ежедневно. Делать ее могут родители дома, комплексу упражнений их обучает ортопед. Движения должны быть плавными. Цель гимнастики заключается в возвращение сустава в правильное анатомическое положение.
Чаще всего используют такие упражнения:
- Ноги малыша поочередно сгибают, выпрямляют до максимально возможного положения.
- Ножки сгибают в коленях, плавно вращают по кругу.
- Сгибаем обе ножки, а на выпрямлении отводим их в стороны.
- Упражнение «Велосипед».
Данные упражнения используют также в целях профилактики.

Оперативное вмешательство
Когда перечисленные методы не помогают или заболевание поздно диагностировали, то прибегают к хирургическому вмешательству. Однако даже операция не может дать гарантию полного выздоровления.
Методы терапии
Терапия при заболевании должна быть комплексной и индивидуальной в зависимости от симптоматики и поражения у больного конкретных систем организма. Лечение болезни включает в себя:
- физиотерапию, выполнение специальных упражнений,
- прием препаратов для улучшения обмена веществ,
- соблюдение режима питания,
- хирургические методы при деформации грудной клетки и опорно-двигательного аппарата.
Немедикаментозная терапия содержит в себе:
-
выполнение персональных физических упражнений,
- лечебный массаж,
- прием солевых ванн,
- использование специальных воротников,
- физиотерапия посредством ультрафиолета,
- обтирания,
- прохождение курсов у психотерапевта.
Медикаментозная терапия включает в себя прием следующих средств:
- стабилизаторов обмена веществ («,Альфакальцидол»,),
- стимуляторов выработки коллагена (аскорбиновая кислота, цитрат магния),
- поддерживающих сердечную мышцу препаратов («,Милдронат»,, «,Лецитин»,),
- стимуляторов восстановления тканей («,Хондроксид»,),
- нормализующих аминокислотный уровень лекарств («,Глицин»,).
Больные нуждаются в интенсивном питании. Необходимо употребление белковой пищи, рыбы, сыров, морепродуктов в больших количествах
Важно включать в рацион бульоны на основе мяса, фрукты с овощами, а также принимать биодобавки класса «,Омега»,
Особенность лечения у детей
Синдром соединительнотканной дисплазии у детей требует особого подхода при его лечении
Важно уделять внимание следующим методам:
- соблюдение ребенком режима питания (оно должно быть плотным и включать в себя различные виды мяса, бобовые, фрукты с овощами, морепродукты),
- правильная организация образа жизни (отказ от серьезных спортивных нагрузок в пользу физиотерапии и легких гимнастических упражнений),
- грамотная адаптация ребенка к жизни в обществе (занятие у психолога с целью недопущения формирования комплекса неполноценности),
- использование специальных укрепляющих суставы шин и гипсов для детей маленького возраста,
- применение курса стимулирующих обмен веществ лекарств (длительность курса составляет 60 дней, после чего делается перерыв).
При серьезных патологиях на фоне болезни ребенку необходимо оперативное лечение в виде хирургической операции. Она проводится при серьезных угрозах жизни детей с соединительнотканной дисплазией.
Диагностика
Диагностические критерии
Жалобы и анамнез: в случаях поздней диагностики, у ребенка в возрасте 12-15 месяцев при самостоятельной ходьбе отмечается нарушение походки в виде хромоты (при односторонних вывихах) или по типу «утиной походки» (при двусторонних вывихах). В случаях ранней диагностики, в возрасте 3-4 месяцев выявляется асимметрия кожных складок на бедрах, укорочение конечности, ограничение отведения в тазобедренных суставах.
Физикальное обследование: нарушение походки (хромота или «утиная» походка), нестабильность в тазобедренном суставе, смещение большого вертела латерально и вверх, ограничение отведения в тазобедренном суставе, укорочение конечности при одностороннем поражении.
Лабораторные исследования: изменений в клинических, биохимических анализах при отсутствии сопутствующей патологии не наблюдается.
Инструментальные исследования: на рентгенограммах тазобедренных суставов при подвывихах отмечается смещение головки бедра латерально, часть головки остается непокрытой крышей, линия Шентона нарушена, головка деформирована.
Показания для консультации специалистов: ЛОР-врача, стоматолога — для санации инфекции носоглотки, полости рта; при нарушениях ЭКГ — консультация кардиолога; при наличии ЖДА — педиатра; при вирусных гепатитах, зоонозных и в/утробных и др. инфекциях — инфекциониста; при неврологической патологии — невропатолога; при эндокринной патологии — эндокринолога.
Минимум обследования при направлении в стационар:
3. Анализ на ВИЧ, гепатиты в случае перенесенных ранее оперативных вмешательств.
Основные диагностические мероприятия:
1. Общий анализ крови (6 параметров), гематокрит, тромбоциты, свертываемость.
2. Определение остаточного азота, мочевины, общего белка, билирубина, кальция, калия, натрия, глюкозы, АЛТ, АСТ.
3. Определение группы крови и резус-фактора.
4. Общий анализ мочи.
5. Рентгенография тазобедренных суставов в прямой проекции.
6. УЗИ органов брюшной полости.
9. ИФА на маркеры гепатитов В, С, Д, ВИЧ по показаниям.
Дополнительные диагностические мероприятия:
1. Анализ мочи по Аддису-Каковскому по показаниям.
2. Анализ мочи по Зимницкому по показаниям.
3. Посев мочи с отбором колоний по показаниям.
4. Рентгенография грудной клетки по показаниям.
5. ЭхоКГ по показаниям.
Симптомы
Внешние (фенотипические) признаки соединительнотканной дисплазии представлены конституциональными особенностями, аномалиями развития костей скелета, кожи и тд Пациенты с дисплазией соединительной ткани имеют астеническую конституцию: высокий рост, узкие плечи, дефицит массы тела. Нарушения развития осевого скелета могут быть представлены сколиозом, кифозом, воронкообразной или килевидной деформациями грудной клетки, ювенильным остеохондрозом. Краниоцефальные стигмы соединительнотканной дисплазии нередко включают долихоцефалию, нарушения прикуса, аномалии зубов, готическое небо, несращение верхней губы и нёба. Патология костно-суставной системы характеризуется О-образной или Х-образной деформацией конечностей, синдактилией, арахнодактилией, гипермобильностью суставов, плоскостопием, склонностью к привычным вывихам и подвывихам, переломам костей. Со стороны кожных покровов отмечается повышенная растяжимость (гиперэластичность) или, напротив, хрупкость и сухость кожи. Нередко на ней без видимых причин возникают стрии, пигментные пятна либо очаги депигментации, сосудистые дефекты (телеангиэктазии, гемангиомы). Слабость мышечной системы при соединительнотканной дисплазии обусловливает склонность к опущению и выпадению внутренних органов, грыжам, мышечной кривошее. Из других внешних признаков соединительнотканной дисплазии могут встречаться такие микроаномалии, как гипо- или гипертелоризм, лопоухость, асимметрия ушей, низкая линия роста волос на лбу и шее и тд. Висцеральные поражения протекают с заинтересованностью ЦНС и вегетативной нервной системы, различных внутренних органов. Неврологические нарушения, сопутствующие соединительнотканной дисплазии, характеризуются вегето-сосудистой дистонией, астенией, энурезом, хронической мигренью, нарушением речи, высокой тревожностью и эмоциональной неустойчивостью. Синдром соединительнотканной дисплазии сердца может включать в себя пролапс митрального клапана, открытое овальное окно, гипоплазию аорты и легочного ствола, удлинение и избыточную подвижность хорд, аневризмы коронарных артерий или межпредсердной перегородки. Следствием слабости стенок венозных сосудов служит развитие варикозного расширения вен нижних конечностей и малого таза, геморрой, варикоцеле. Пациенты с соединительнотканной дисплазией имеют склонность к возникновению артериальной гипотензии, аритмий, атриовентрикулярных и внутрижелудочковых блокад, кардиалгий, внезапной смерти. Кардиальным проявлениям нередко сопутствует бронхолегочный синдром, характеризующийся наличием кистозной гипоплазии легких, бронхоэктазов, буллезной эмфиземы, повторных спонтанных пневмотораксов. Характерно поражение ЖКТ в виде опущения внутренних органов, дивертикулов пищевода, гастроэзофагеального рефлюкса, грыжи пищеводного отверстия диафрагмы. Типичными проявлениями патологии органа зрения при соединительнотканной дисплазии служат близорукость, астигматизм, дальнозоркость, нистагм, косоглазие, подвывих и вывих хрусталика.
Диагностика
Диагностируется данное заболевание комплексно:
- Визуальный осмотр. Осматривает ребенка ортопед путем пальпации. У грудничков ДТБС имеет признаки вывиха, подвывиха, поэтому любые отклонения от нормы требуют тщательного инструментального обследования.
- УЗИ. Проводить его можно многократно, с рождения. Лучевая нагрузка на суставы при такой процедуре отсутствует. Врач, на основе снимка, определяет состояние хрящей, сочленений костей, выявляя отклонения. Однако, не всегда бывает достаточно одного ультразвукового обследования, в некоторых случаях необходимо сделать рентгенограмму.
- Рентген. Данная процедура ничем не уступает в эффективности УЗИ, но имеет ограничения по возрасту. Рентгеновское обследование допустимо проводить с семи месяцев. Но и в таком возрасте могут возникнуть трудности в проведении процедуры, поскольку проблематично заставить ребенка лежать неподвижно, соблюдая нормы симметрии, пока проводится обследование.
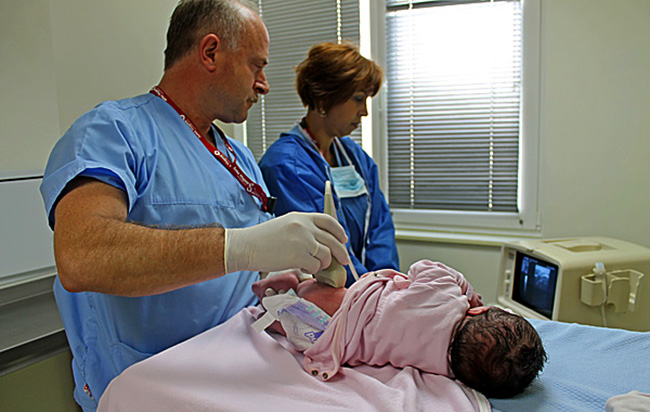
Мкб-10 дисплазия тазобедренных суставов у детей. Диагноз и диагностика
Такие факторы, как «наличие дисплазии суставов у родителей», «тазовое предлежание», «крупный плод», «деформация стоп», «токсикоз беременности», в особенности у девочек, должны настораживать в плане возможной врождённой патологии суставов. Риск врождённой патологии тазобедренного сустава в этих случаях возрастает десятикратно. Поэтому таких детей, даже если ортопедическая симптоматика отсутствует, относят к группе риска по врождённому вывиху бедра.
Большинство ортопедов и смежных специалистов под дисплазией в широком смысле подразумевают врождённую неполноценность сустава , которая обусловлена его недоразвитием и может привести к подвывиху или вывиху головки бедра. При вывихе бедра головка полностью теряет контакт с вертлужной впадиной, при подвывихе — только частично. Дисплазия в узком смысле, или предвывих, характеризуется нарушением развития тазобедренного сустава без смещения сочленяющих элементов сустава. Однако многие ортопеды и хирурги используют термин «дисплазия» в собирательном понятии, включая в него все аномалии — от рентгенологического едва улавливаемого недоразвития крыши сустава без смещения головки бедра до истинного вывиха.
Таким образом, классификация степеней патологии тазобедренного сустава в этих случаях должна основываться на клинико-рентгенологических показателях:
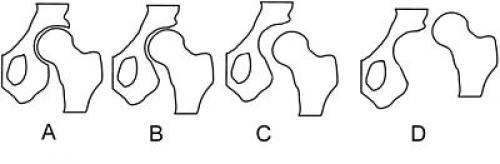
Предвывих тазобедренного сустава — клинически и рентгенологически определяемое нарушение развития сустава без смещения бедра (В). Такое состояние чаще всего наблюдается у новорождённых. Выявляется, кроме того, на так называемой здоровой стороне у подростков и взрослых при односторонних вывихах.
Подвывих головки бедра — смещение её вследствие антеверсии и вальгуса в пределах суставной впадины: а) первичный, б) остаточный (после вправления головки бедра) (C).
Врождённый вывих бедра (D): а) боковой или переднебоковой, б) надацетабулярный, в) подвздошный высокий.
Целесообразно различать понятия «нарушение развития сустава» (это собственно и есть дисплазия) и замедление развития (незрелый сустав — пограничное состояние, группа риска ).
На дисплазию тазобедренного сустава указывает отягощённая наследственность, патология беременности, клинические признаки нестабильности тазобедренного сустава (то есть признаки предвывиха), или, тем более, признаки смещения головки бедренной кости по отношению к вертлужной впадине (то есть признаки подвывиха или вывиха сустава). Клинически установленный диагноз должен быть подтверждён данными УЗ исследования, а в возрасте старше 3 месяцев рентгенологическим исследованием.
Диагноз «дисплазия тазобедренного сустава» ставят прежде всего на основании клинических признаков, результатов ультразвукового исследования и рентгенодиагностики . Ультразвуковое и рентгенологическое исследование, информативные и чрезвычайно важные методы диагностики, но являются вторичными по отношению к клиническим методам.
Диагноз «дисплазия тазобедренного сустава» всегда предполагает вероятность развития вывиха бедра и необходимость безотлагательного лечения.
Своевременно заподозрить или поставить диагноз должен врач ортопед при осмотре новорождённых в родильном доме. Далее больные дети и дети группы риска наблюдаются ортопедом по месту жительства. Всем больным детям и новорождённым из группы риска назначается ортопедическое лечение, которое продолжается до уточнения окончательного диагноза.
Подвывих тазобедренного сустава у взрослых. Проявления и терапия подвывиха тазобедренного сустава у взрослых
 Врожденная неполноценность суставного образования может привести к возникновению вывиха или подвывиха головки бедренной кости.
Врожденная неполноценность суставного образования может привести к возникновению вывиха или подвывиха головки бедренной кости.
Этиологические факторы подвывихов у взрослых
Возникновению травматического изменения в тазобедренном суставном образовании могу способствовать ряд причин:
- дорожно-транспортные происшествия;
- занятия спортом, неумелое или неправильное движение;
- мощный удар твердым объектом в область проекции тазобедренного сустава;
- врожденная анатомическая аномалия развития сустава, которая может привести к подобному травматическому повреждению.
Классификация повреждений
Травматологией предусмотрены три формы патологии:
- Предвывих возникает по причине незрелого состояния и малоустойчивости сустава, который может развиваться нормально несколько позже или становиться провоцирующим фактором к возникновению подвывиха. По причине растянутого состояния суставной капсулы большой вертел легко выходит из впадины и возвращается обратно в нее.
- При морфологической деформации, когда вверх и в сторону сдвигается головка бедренной кости в отношении вертлюжной впадины, развивается подвывих. Своевременное и правильно назначенное лечение может помочь суставу полноценно развиваться и функционировать. В случае халатного отношения и отсутствии должной терапии может произойти полный вывих.
- Вывих – это полная диспозиция головки большого вертела бедренной кости в отношении вертлюжной впадины. В этой ситуации происходит нарушение контакта поверхностей, а, соответственно, и нарушение целостности суставной капсулы. Травматологи различают полный либо неполный виды вывиха.
В травматологии существуют следующие формы подобного травматического повреждения (подвывиха) тазобедренного сустава у взрослых:
- Передний. При нем конечность выворачивается в наружную сторону с повреждением передней части суставного образования.
- Задний. В этом случае головка бедренной кости выворачивается в заднее и верхнее направление относительно вертлюжной впадины. Подобное повреждение зачастую встречается у травмированных в результате ДТП.
Симптоматическая картина
Признаки проявляются в следующем:
- Болезненный синдром в травмированной области, который усиливаются при попытке хождения.
- Заметна явная хромота в походке.
- В некоторых случаях наблюдается несоответствие длин нижних конечностей.
Диагностирование
С целью правильного и эффективного назначения диагностирования и последующего лечения патологического явления пациент должен донести до врача все возможные причины и признаки, на которые он предъявляет жалобы. Дополнительно используется рентгенографическое исследование и компьютерная томография. Они позволяют более точно поставить диагноз и назначить своевременную терапию.
Комплекс терапевтических мероприятий при травме
 Развитие подобной травмы требует экстренного начала лечебных мероприятий. В этой ситуации применяется анальгезирующие лекарственные препараты из группы нестероидных противовоспалительных . Местная анестезия приводит к расслаблению мышечной системы, что благотворно влияет на процесс вправления головки на свое анатомическое положение, то есть в вертлюжную впадину. При отсутствии анестезии тотчас же после вправления пациент отмечает облегчение, и болезненный синдром постепенно исчезает.
Развитие подобной травмы требует экстренного начала лечебных мероприятий. В этой ситуации применяется анальгезирующие лекарственные препараты из группы нестероидных противовоспалительных . Местная анестезия приводит к расслаблению мышечной системы, что благотворно влияет на процесс вправления головки на свое анатомическое положение, то есть в вертлюжную впадину. При отсутствии анестезии тотчас же после вправления пациент отмечает облегчение, и болезненный синдром постепенно исчезает.
С целью профилактики развития асептического некроза травмированному рекомендуется поберечь сустав и уменьшить нагрузку на него.
При наличии сопутствующего повреждения близлежащих тканей или наличие перелома со смещением и обломками костей проводить манипуляции по вправлению категорически запрещается. В этом случае показано неотложное оперативное вмешательство с последующим продолжительным реабилитационным периодом. Последний предусматривает физиотерапевтические процедуры, массаж и проведение целого комплекса лечебной физкультуры или гимнастики, который подбирается сугубо индивидуально. Этот период продолжается до шести месяцев.
Меры профилактики
Для предупреждения ДТБС у ребенка, нужно соблюдать следующие правила:
- Выполнять рекомендации гинеколога в период беременности.
- Регулярно показывайте ребенка врачу.
- Использовать широкое пеленание.
- Чаще менять новорожденному подгузники.
- Держать новорожденного на руках правильно, на бедре, с разведенными ногами в стороны.
- Ежедневно выполнять с ребенком гимнастику.
Помните, дисплазия излечима, при условии своевременного диагностирования и строго соблюдения всех рекомендаций врача.
Предупредить недуг можно, если придерживаться правил:
- Соблюдение правильного питания и всех рекомендаций наблюдающего врача.
- Регулярные обследования.
- Отказ от плотного пеленания, предоставление большей свободы для движения рук и ног младенца.
- Ежедневное выполнение элементов лечебной гимнастики.
- Массаж.
- Диспансеризация по возрасту ребенка.
- Ограничение нагрузки на сустав.
- Прогулки на свежем воздухе.
- Своевременное пролечивание заболеваний и обращение к специалистам при обнаружении признаков недуга.
ДТС – проблема, которую не стоит игнорировать, так как от правильных действий родителей зависит, сможет ли их малыш полноценно двигаться и быть здоровым.