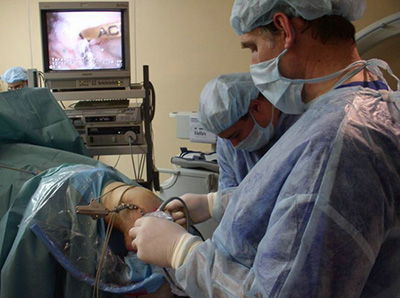
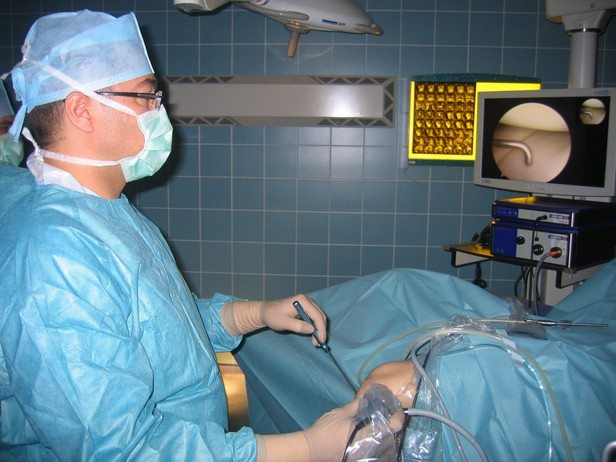
Замена коленного сустава, реабилитация после операции
Содержание:
- Что нужно знать о замене коленного сустава?
- Когда без операции не обойтись?
- Отзыв №3
- Инфекционные осложнения после эндопротезирования коленного сустава
- Альтернативные методики
- Домашние тренировки. Упражнения Бубновского
- Технология замены сустава
- Когда пора делать операцию
- Прошу откликнуться тех,кто заменил коленный сустав!? Как проходила реабилитация,какие последствия? Работаете ли Вы?
- Результат не заставит ждать
- Тише едешь – дальше будешь
- Какая должна быть подготовка перед процедурой эндопротезирования?
- Реабилитация на 7–12 неделях
- Неблагоприятные реакции
- Замена коленного сустава: сроки восстановления
- Почему может потребоваться эндопротезирование
Что нужно знать о замене коленного сустава?
Если вы изучаете эту страницу, значит, вы находитесь на этапе подготовки к эндопротезированию коленного сустава, еще не решились ложиться на хирургический стол и ищете доступную информацию.
И это правильный подход: взвесьте все тщательно, не только слова хирурга, но и отзывы пациентов — информацию из первых рук, мнение тех, кто когда-то был на вашем месте.
Перед тем как установить искусственный коленный сустав, пациенту следует обсудить с врачом много тем:
- чем опасна анестезия,
- какие понадобятся препараты,
- какой метод доступа к суставу будет использован,
- какая показана диета,
- в каком виде возможна реабилитация,
- каким образом можно предотвратить послеоперационные осложнения,
- как ускорить заживание тканей — и быстрее встать на ноги.
К эндопротезированию коленного сустава следует тщательно готовиться: ответственность за результативность лечения хирург и пациент делят поровну.
Опыт других пациентов поможет вам заранее составить представление о предоперационным этапе, предстоящей операции и послеоперационном периоде. Но если предоперационные хлопоты (документы, обследования и назначения) — это неизбежный этап, который для всех проходит примерно одинаково, а происходящее в операционной в большей мере находится в руках хирурга, то реабилитация пациента после замены сустава зависит скорее от его усилий, терпения, оптимизма и поддержки близких.
Как правильно выбрать хирурга и клинику?
Вопрос не только в том, чтобы не возникло осложнений непосредственно при оперировании сустава, но и в том, как быстро после вмешательства происходит восстановление и какую помощь в этом готов оказать лечащий ортопед.
Для полного восстановления после замены коленного или тазобедренного сустава больному требуется помощь физиотерапевта. Чтобы вернуть обычный объем движений суставу бедра или колена, пациенту следует пройти специальный реабилитационный курс: хорошо, если клиника предоставляет услуги реабилитолога и аппаратной физиотерапии, обладает нужным оборудованием и опытом. Начиная уже с первого послеоперационного дня, пациент должен выполнять рекомендуемые физические упражнения, постепенно увеличивая активность сустава.
Важную роль играет питание как перед, так и после эндопротезирования коленного сустава. Перед хирургическим вмешательством пациенту следует повысить уровень потребляемых белков, медленных углеводов и витаминов. После замены сустава потребляйте больше жидкостей, постарайтесь как можно раньше перейти на полноценное питание с широким набором продуктов.
Таже врач может назначить курс массажа коленного сустава и терапевтического лазера, подобрать щадящий вид спортивной активности (порекомендовать бассейн, например) и диетическую программу питания. Будьте готовы к тому, что вам может понадобиться помощь психотерапевта.
Тщательное соблюдение рекомендаций врача позволяет не только вернуть прежнее, здоровое состояние коленного сустава, но и предотвратить повторное разрушение сустава. Если вы измените образ жизни, начнете питаться правильно и откажетесь от вредных привычек, то вам наверняка удастся свести к минимуму риск рецидива.
Как можно подготовиться к эндопротезированию коленного сустава?
Не только морально. Чтобы легче перенести непростой период жизни, следует заранее:
- сбросить лишний вес,
- укрепить мышечный корсет,
- перейти на сбалансированное питание,
- укрепить иммунитет,
- бросить вредные привычки.
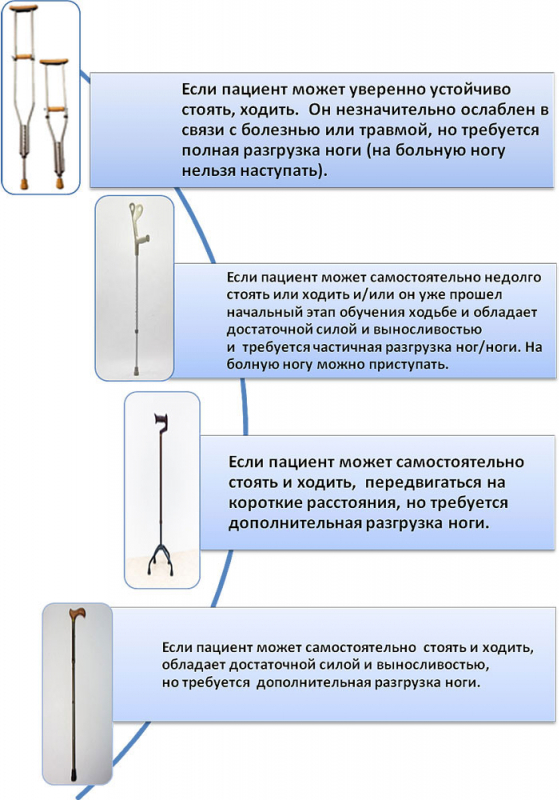
Вы можете даже заранее научиться ходить на костылях, чтобы этот опыт не стал стрессовым по возвращении домой из клиники с новым суставом.
Заручитесь поддержкой близких вам людей. В первые дни после эндопротезирования коленного сустава вам понадобится помощь: даже если вы свободно передвигаетесь по квартире, обслуживать себя окажется затруднительно. Внезапное лишение двигательных возможностей, пусть и временное, может оказаться стрессом — психологическая поддержка и участие друзей придется весьма кстати.
Изучайте информацию тщательно, но помните, что некоторым пациентам долго откладывать замену сустава категорически нельзя (например, при некрозе головки бедренной кости), поскольку патология сустава вызывает другие осложнения, быстро распространяется на соседние участки.
На этой странице вы можете поделиться своим опытом замены коленного сустава, принять участие в обсуждении, оставить новый отзыв.
Если вы являетесь пациентом хирурга-ортопеда Дениса Валерьевича Ёлкина, мы будем признательны, если вы расскажете, как прошло эндопротезирование вашего сустава и с чем вам пришлось столкнуться в ходе лечения.
Когда без операции не обойтись?
Коленный сустав может пострадать при падении, ношении тяжестей. Он постоянно испытывает значительную нагрузку. Его главные структурные компоненты — связки (прочные образования, укрепляющие костные соединения) и мениски (тонкие эластичные прокладки между костными соединениями, расположенные на колене сверху и снизу).
Разорвавшийся мениск восстанавливается хирургическим путем. Хирург либо убирает разрушенные элементы, либо сшивает хрящи специальными гвоздиками или дротиками, которые со временем рассасываются. Без радикального вмешательства состояние хрящевого покрова значительно ухудшится, появится угроза серьезных нарушений внутри сустава.
Тот случай, когда без операции точно не обойтись. Сложно представить, как обладатель таких коленных суставов передвигается.
Связки отвечают за прочность и подвижность коленного сустава. При разрыве устойчивость конструкции снижается, повреждается кость. Здоровые связки вынуждены брать на себя функции поврежденных, чего не должно происходить. Дополнительный груз они долго не выдержат. Хирургическое вмешательство решает эту проблему.
Чего только не обещают людям после уколов в колено. Колют туда все подряд: плазму крови, гиалуроновую кислоту, стволовые клетки. Но это не помогает — проверено.
Существуют препараты, способные повышать уровень кальция в организме и питать хрящевую ткань. Однако принимать их следует после консультации с лечащим врачом. Эффективной бывает физиотерапия – лечение с помощью лазера, магнитного поля, фонофорез, лечебная физкультура. Но если традиционное терапевтическое лечение не дает результатов, подумайте о хирургическом вмешательстве. Диагностировать проблему можно с помощью рентгенографии или МРТ.
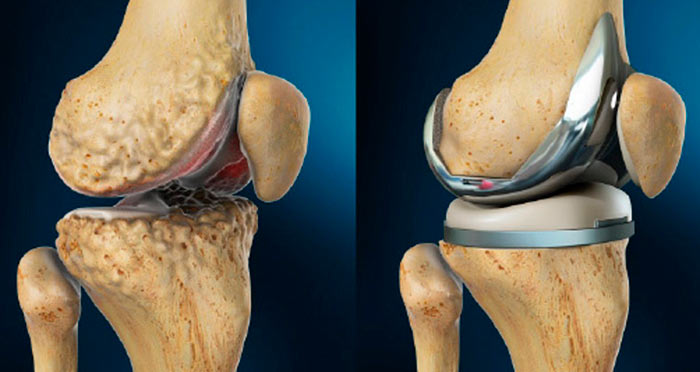
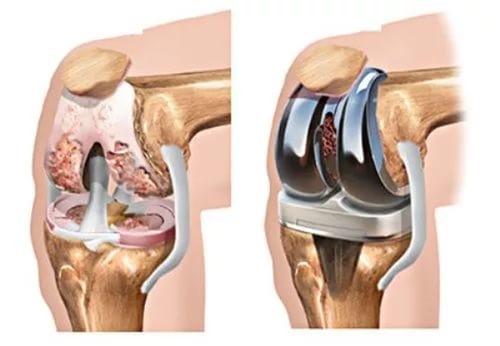
Эндопротезирование коленного сустава проводится в 2 вариантах. Это частичная или полная его замена. Показанием для проведения определенного вида оперативного вмешательства, служит степень дегенеративных изменений в суставе. При тотальной замене сустава выполняются следующие действия:
- удаление дистального отдела бедренной кости с последующим замещением этого компонента металлической пластиной;
- конец большеберцовой кости замещается элементом, представляющим собой площадку с полиэтиленовым вкладышем и штоком, который выполняет функцию хряща.
Если надколенник не поврежден, то он остается в нетронутом виде. Но если разрушение коснулось и его, то он также протезируется искусственным материалом.

Сравнение техник на рентгене.
Протезирование коленного сустава может быть частичным, то есть предполагает замену только одного, правого или левого мыщелка протезом, но при условии сохранности связочного аппарата. После установления протеза, фиксация его проводится костным цементом. Но иногда, применяется бесцементный или гибридный способ закрепления имплантата.
Протезирование тазобедренного сустава проводится тотальным видом, когда происходит замена всей конструкции сустава, то есть головки, шейки и вертлужной впадины. При таком протезе происходит хорошая его адаптация в организме как пожилых, так и молодых пациентов, ведущих активный образ жизни.
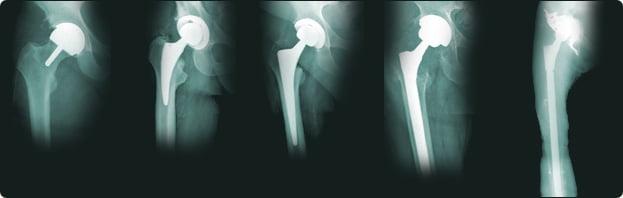
От меньшего к большему импланту.
Ход операции, в классическом ее исполнении, прослеживается в следующем виде:
- после дачи пациенту анестезии, идет подготовка операционного поля и доступа к суставу;
- бедренная кость пересекается и создается внутренний канал, куда помещается клиновидная ножка протеза;
- на верхнюю область ножки фиксируется часть протеза шаровидной формы;
- проводится подготовка вертлужной впадины, куда вставляется чашечка имплантата;
- вправление головки в вертлужную впадину;
По окончании операции вставляется дренаж и рана ушивается. Вмешательство по протезированию тазобедренного сустава может проводиться малоинвазивным методом, осуществляемым 2 способами:
- операция через 1 разрез — делается он на внешней части бедра и составляет от 8 до 15 см. Далее проводится раздвигание мышц для доступа к капсуле сустава. После ее вскрытия вводится протез сустава;
- операция в 2 разреза – 1 сечение в 4-6 см проводится по паховой области для фиксации разъема. Второй разрез размером в 3-5 см делается на ягодице для расположения бедренного стержня.

Шрам после классической операции.
Тот случай, когда без операции точно не обойтись. Сложно представить, как обладатель таких коленных суставов передвигается.
Чего только не обещают людям после уколов в колено. Колют туда все подряд: плазму крови, гиалуроновую кислоту, стволовые клетки. Но это не помогает — проверено.
Отзыв №3
«Недавно я выписалась из Смоленского федерального центра. Операцию мне там сделали на следующий день после поступления. В общем, на лечении я находилась неделю. Про уход хочется сказать, что о пациентах там заботятся. Врачи знают свое дело. Анестезию мне делали в спину, но я уснула. Мне показалось, что я только на секунду закрыла глаза. Открыла, и все уже! В этом медицинском центре делается 30-32 операции каждый день на трех отделениях.
Хочу дать небольшой совет: лучше взять с собой маленький электрочайник, так как кипятка очень не хватает. А еще в отделение не пускают сопровождающих, только передачку. Так что ехать лучше без сопровождающих».
Катерина, 65 лет
Инфекционные осложнения после эндопротезирования коленного сустава
Частота инфекционных осложнений после хирургического вмешательства составляет 0,2-4,5% при первичном протезировании и 4,5-12% при ревизионном (повторном).
Развитие гнойно-воспалительных осложнений в первые 12 месяцев обусловлено микробной контаминацией во время хирургического вмешательства. Патогенные микроорганизмы могут проникать в коленный сустав аэрогенным или контактным путем. Они заносятся в рану с грязным воздухом, руками хирурга или хирургическим инструментарием.
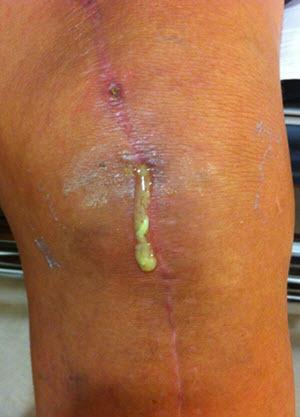
Дела плохи.
Риск послеоперационных осложнений особенно высок у пожилых людей больных с сахарным диабетом, ожирением, ревматоидным артритом, иммунодефицитными состояниями и у пациентов принимающих кортикостероиды. Прогноз также ухудшают небольшой опыт оперирующего хирурга, большая кровопотеря, длительность операции свыше 3 часов и применение костного цемента без антибиотика в составе.
В более позднем периоде (спустя год и более после операции) воспалительные осложнения являются следствием гематогенного распространения микроорганизмов. Патогенные микробы проникают в суставную полость с током крови из очагов хронической инфекции.
Возможные источники гематогенной диссеминации:
- кожные покровы;
- органы мочеполовой системы;
- дыхательные пути;
- ротоглотка;
- нижние отделы желудочно-кишечного тракта.

Часто перед операций даже не обследуют ротовую полость, что в результате является причиной тяжелейших осложнений.
Выраженность клинических проявлений у больного зависит от источника инфицирования, вирулентности возбудителя и времени развития патологии. Классическая яркая картина гнойного воспаления (лихорадка, отек и гиперемия колена, образование свища) наблюдается менее чем у половины пациентов. Остальных могут беспокоить постоянные боли в коленном суставе, которые усиливаются при движениях.
Для успешной борьбы с парапротезной инфекцией требуется комплексный подход. Наиболее эффективной является открытая санация суставной полости с полным удалением всех составляющих протеза (сохранение любого из компонентов импланта в итоге может привести к повторному хирургическому вмешательству). Вместе с этим больному назначается локальная антибиотикотерапия путем создания депо в воспалительном очаге.
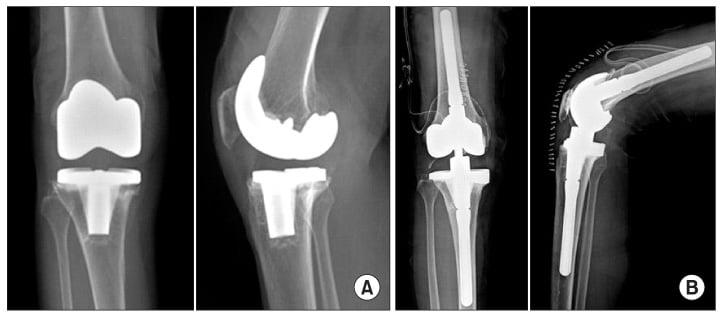
Слева имплант после первичной операции, справа после ревизионной, он существенно больше в размерах для прочной фиксации.
Консервативное лечение инфекционных осложнений возможно лишь при ранней диагностике, низкой вирулентности возбудителя и наличия противопоказаний к операции.
Альтернативные методики
Среди множества методик одними из наиболее прогрессивных считаются следующие:
- жидкое протезирование коленного сустава. Заключается во внутрисуставном введении гиалуроновой кислоты, по своему составу и свойствам схожей с естественной смазкой. Показан метод только в том случае, если не наблюдается полное разрушение хрящевой ткани, а также при отсутствии воспалительного процесса;
- протезирование мениска коленного сустава. Рекомендуется молодым пациентам, повредившим мениск в результате травм, чьи суставы еще не поражены артритом. Причем имплантироваться может как донорский мениск, так и его искусственный коллагеновый аналог. Показания к процедуре: размозжение мениска, невозможность его сшивания, недавняя травма и возраст до 40 лет.
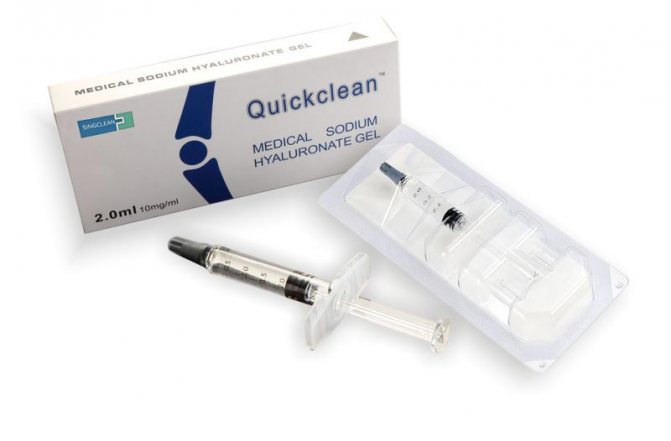
Жидкое протезирование не имеет никакого отношения к реальному протезированию, так в народе называются уколы в коленный сустав. В 99% случаев они не помогают.
Домашние тренировки. Упражнения Бубновского
После выписки из реабилитационного центра домой не стоит забывать о необходимости продолжения тренировок. Уделяйте им около 20-30 минут по несколько раз в день либо так часто, как рекомендует врач.
 До того как вы начнете выполнять упражнения по Бубновскому, должно пройти 4-6 месяцев после операции, потому что его техники достаточно радикальны.
До того как вы начнете выполнять упражнения по Бубновскому, должно пройти 4-6 месяцев после операции, потому что его техники достаточно радикальны.
Ежедневные прогулки, занятия на велотренажёре показывают очень хорошие результаты. Начинайте с пятиминутных выходов на свежий воздух, постепенно доводите их до 20-30 минут по несколько раз в день. Для облегчения задачи, повышения безопасности прогулки используйте трость.
 Не можете гулять из-за погоды? Купите степ-тренажер — это отличный снаряд для вашего случая.
Не можете гулять из-за погоды? Купите степ-тренажер — это отличный снаряд для вашего случая.
Среди множества методик, помогающих восстановиться после эндопротезирования, хорошие результаты показывает программа отечественного доктора Сергея Бубновского. В первые послеоперационные дни врач советует заниматься лечебной гимнастикой, постепенно присоединяя к ней движения для голеностопа. Нагрузки предстоят минимальные, но регулярные: они позволят избежать тромбоза, отечности, кровяного застоя.
Видео гимнастики от доктора Бубновского:
Технология замены сустава
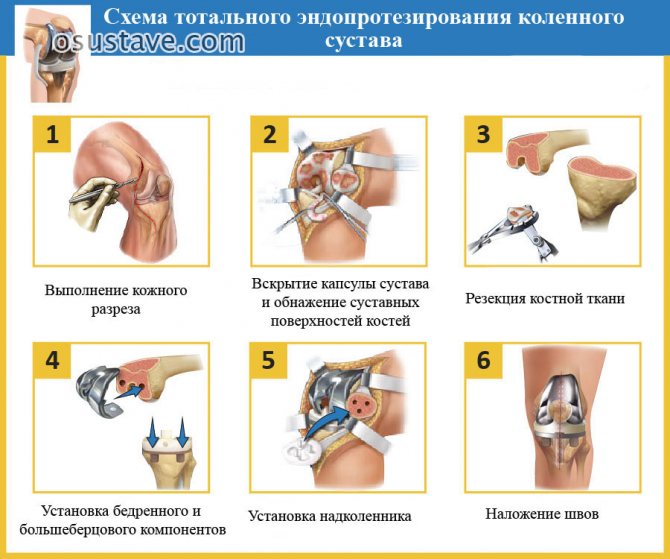
Суть эндопротезирования – замена суставных поверхностей, которые уже не пригодны для эксплуатации, искусственными фрагментами, имитирующими части сустава.
Операцию начинают с общей анестезии (лекарственное средство вводят в вену или спинномозговой канал), катетеризации мочевого пузыря.
Алгоритм проведения протезирования (продолжительность от 2 до 4 часов):
- Обескровливают зону вмешательства наложением жгута.
- Производят продольный надрез по центру колена, освобождая сустав от тканей.
- Смещают коленную чашечку (небольшую кость, защищающую сустав спереди), рассекают ткани, удерживающие колено (ослабляют).
- Устраняют поврежденные фрагменты, поверхность шлифуют, опиливают, сглаживают, подготавливая для имплантата.
- Участок бедренной кости заменяют выпуклым протезом, большеберцовой кости – плоским основанием.
- Устанавливают макет сустава, производят несколько движений, «подгоняют» поверхности (чтобы не было трения, выступов, неровностей).
- Закрепляют эндопротез коленного сустава (с помощью вкручивающегося штифта или методом плотной посадки на специальный цементирующий материал).
- Восстанавливают связки (подшивают), капсулу, мышцы, сшивают разрез, предварительно установив внутрисуставной дренаж.
После операции делают перевязку и накладывают шину.
Нажмите на фото для увеличения
Когда пора делать операцию
В первую очередь вам нужно уяснить, что решение о хирургическом вмешательстве можете принять только вы сами. Даже если врачи многократно говорят вам о необходимости операции, вы всегда имеет право отказаться. Но нужно ли это делать? Ведь в некоторых случаях эндопротезирование попросту необходимо, а затягивать с ним опасно для вашего здоровья.
Операцию не рекомендуется откладывать в таких случаях:
- Невыносимые, постепенно усиливающиеся боли. Болезненные ощущения говорят о сильном повреждении сустава. Если вы не хотите дальше страдать и мечтаете вернуться к привычному образу жизни – соглашайтесь на операцию. Ведь другого способа купировать болевой синдром у вас нет.
- Неэффективность консервативного лечения. Вы перепробовали всевозможные упражнения и препараты, но легче вам не стало? Это значит, что артроз зашел слишком далеко и вылечить его можно лишь хирургическим путем. В этом случае операция является единственным выходом.
- Отсутствие абсолютных противопоказаний к хирургическому вмешательству. Если у вас нет тяжелых хронических заболеваний и вы спокойно перенесете наркоз и реабилитацию – тянуть с операцией нет смысла. Чтобы узнать, можно ли вам оперироваться, проконсультируйтесь с врачом и пройдите обследование.
Прежде чем решиться на хирургическое вмешательство, вам нужно уяснить некоторые моменты. В первую очередь необходимо определиться, будете ли вы оперироваться по квоте или за свои деньги. Также вам понадобится решить вопрос с больничным или отпуском (если вы работаете). Ну и, конечно же, вам следует морально подготовиться к операции и последующей реабилитации.
Прошу откликнуться тех,кто заменил коленный сустав!? Как проходила реабилитация,какие последствия? Работаете ли Вы?
В первые сутки после операции следует придержаться постельного режима. Однако, это не означает бездействие, следует сразу начинать стремиться к восстановлению своей прежней жизни.
Упражнения, необходимые к выполнению сразу после операции, необходимы для улучшения кровообращения, чтобы избежать образования тромбов. Любые из упражнений необходимо согласовать с врачом
Упражнения необходимо выполнять медленно и осторожно. Не стоит отчаиваться, если некоторые из них не получается выполнить
Зарядка укрепит мышцы и улучшит движения коленного сочленения после замены.
Что касается диеты, при нахождении в больнице за этим следят врачи и медсестры, а к моменту возвращения домой, скорее всего, уже можно будет принимать в пищу любые продукты. Но не стоит забывать о негативном воздействии избыточного веса. Врач может порекомендовать прием витаминов и пищевых добавок, содержащих железо. Следует пить много жидкости при послеоперационном восстановлении.
Тело – это единственное, что принадлежит человеку т начала и до конца жизни. Если возникли боли или беспокойства сразу обращаетесь за советом к специалистам. потому что потом может быть поздно!
гуру
Максим Моисеев
Результат не заставит ждать
Первые послеоперационные боли уменьшаются в течение 10 дней, а уже через несколько недель почти полностью пропадают. Значительная часть пациентов практически не испытывают дискомфорта уже спустя 3 месяца после замены. А через 2 года они не ощущают его совсем.
Отзывы свидетельствуют о том, что замещённый сустав издает щёлкающий звук. Могут возникнуть трудности в движении, зачастую это связанно со сгибанием колена. У значительного количества людей, перенесших операцию, спустя полгода, новое колено выпрямляется, они чувствуют себя комфортно во время ходьбы и могут достаточно сгибать колено.
Спустя некоторое количество лет, сочленение, которое заменили, может износиться, расшататься или придти в негодность, что может вызвать смещение с кости. Если же замещённый сустав износится, всегда есть возможность заменить его другим протезом. По отзывам врачей, от 4 до 9 человек из ста нуждаются в замене искусственного сустава спустя пять лет после операции. Повторное операционное вмешательство сложнее первого. Однако, для 90% людей протез прослужит более 10 лет.
Тише едешь – дальше будешь
Замена сустава предполагает смену образа жизни и некоторых привычек. Нога с имплантатом внутри требует бережного отношения. Травмы могут обернуться для нее серьезными неприятностями. Придется соблюдать щадящий режим первые полгода, чтобы организм принял инородное тело, привык к нему и считал «родным». Проблем с приживаемостью эндопротезов сегодня не возникает, так как они надежны и биологически совместимы с организмом человека.
Важные советы
Всегда исполняйте указания лечащего врача и физиотерапевта. Это станет важным условием успешного выздоровления и возврата к активной жизни. Ежедневно выполняйте весь комплекс упражнений, ведь от этого напрямую зависит состояние мышц и качество функционирования.
Ежедневно выполняйте весь комплекс физических упражнений, ведь от этого напрямую зависит состояние мышц и качество функционирования искусственного сустава.
Избегайте отрицательного влияния на суставные компоненты в ходе занятий спортом, работой, участия в развлекательных мероприятиях.
Следите за здоровьем сердечно-сосудистой системы, дыхательных путей и легких, не простужайтесь
Ведь для клеток и тканей важно хорошее снабжение кислородом и питательными веществами. Тренируйте легкие с помощью специальных упражнений, чтобы избежать развития пневмонии.
Держите боль под контролем
Принимайте обезболивающие препараты. Если боль не стихает, идите на прием к врачу.
В послеоперационный период мягкие ткани первое время будут немного отекать. Делайте охлаждающие компрессы, а когда спите, то подкладывайте под ногу валик, чтобы она находилась в приподнятом состоянии.
Помните, что отдых – важная часть лечения и восстановления.
Какая должна быть подготовка перед процедурой эндопротезирования?
Если речь не об экстренной процедуре замены тазобедренного сустава, например, в результате несчастного случая, то у пациентов до операции есть нескольких недель на подготовку.
Рекомендации врачей на этот период включают:
- уменьшение веса;
- улучшение физического состояния. Попросите хирурга показать вам оптимальный комплекс упражнений для наращивания необходимой мышечной массы;
- отказ от приема других медикаментов, в том числе разжижающих кровь;
- подготовка жизненного пространства.
Очень внимательно относитесь к своему здоровью: лучше сделать лишнее обследование, чем не сделать нужное.
Меры, упрощающие прохождение послеоперационного периода: обсудите с близкими возможность помощи в выполнении домашних дел в течение первых 1-2 недель после возвращения домой; договоритесь о транспортировке вас из больницы; обеспечьте комфорт. В том месте, где вы проводите больше всего времени, поставьте пульт, телефонный аппарат, мусорное ведро, аптечку с необходимыми лекарствами, кувшин с водой; часто используемые предметы поставьте на уровне вытянутой руки; запаситесь полуфабрикатами (замороженные супы, овощи и т. п.).
Насадка на унитаз обеспечит безопасный угол сгибания ТБС во время сидения. С поручнями легче вставать и садиться. Но будьте осторожнее: они не очень хорошо зафиксированы.
Возьмите в клинике буклеты с описанием предстоящей операции, задайте все интересующие вопросы.
Стоимость операции по замене тазобедренного сустава
| Страна | Цена, от … |
| Германия, евро | 15500 |
| Израиль, USD | 26000 |
| США, USD | 40000 |
| Чехия, евро | 11000 |
| Россия (Москва) | 25000-410000 |
Таблица 1. Сколько стоит замена тазобедренного сустава в разных странах
Сравнение классического способа разреза (слева) и малоинвазивного (справа). Слева размер разреза преувеличен, но он все равно минимум в два раза длиннее малоинвазивного.
Учитывайте, что указанная в таблице сумма отражает далеко не все расходы. Помимо этого, потратиться придется на:
- контрольные визиты к врачу, сопутствующие им анализы, обследования до и после процедуры;
- физиотерапевтические процедуры;
- услуги специализированных реабилитационных центров;
- покупку обезболивающих, антибиотиков, витаминов и других препаратов.
Последствия замены тазобедренного сустава
Сразу после операции спектр доступных движений будет ограничен. Во время постельного режима подушка или другое специальное приспособление фиксируют бедро в правильном положении. В первые послеоперационные дни в тело пациента помещают дренажные трубки для отвода жидкости из прооперированной зоны и катетер для отвода мочи, пока он самостоятельно не сможет передвигаться до санитарной комнаты. От боли, дискомфорта и в качестве профилактики тромбоза, развития инфекций назначаются специальные препараты.
Первые дни после операции ноги помещаются в компрессионные чулки во избежание осложнений тромбозного характера.
Период реабилитации и связанные с ним обязательные физические нагрузки начинаются уже на второй день после хирургического вмешательства. Дополнительно назначается комплекс мероприятий по профилактике застоя жидкости в легких.
В течение месяца после операции в состоянии покоя между ног всегда должен быть валик.
На второй послеоперационный день большинство прооперированных уже в состоянии сидеть на кровати, передвигаться с посторонней помощью.
Реабилитация на 7–12 неделях
На этом этапе пациент уже находится на пути к полному выздоровлению. Он может ходить без трости и выполнять другие задачи, которые требуют физического напряжения, включая вождение, ведение домашнего хозяйства и совершение покупок.
В этот период врачи рекомендуют такие упражнения:
- Чередование стояния на пальцах стопы и пятках.
- Отведение нижней конечности в сторону, как можно дольше стоя на одной ноге.
- Передвижение по лестнице с чередованием ноги, на которую опирается вес тела.
- Занятия на велотренажере.
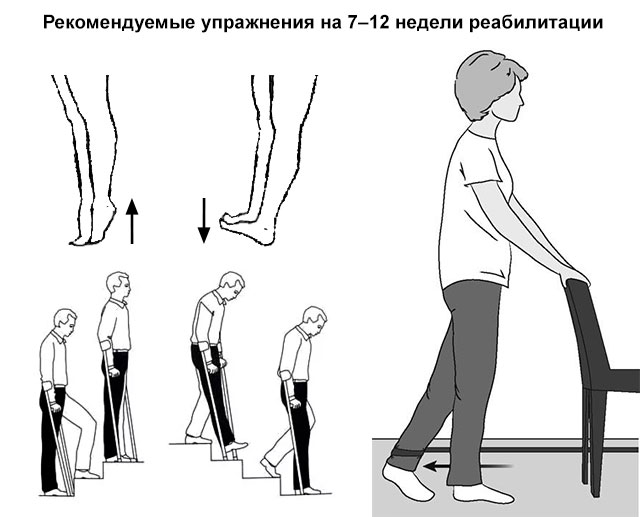
Несмотря на значительное улучшение состояния, пациенту не следует сильно нагружать оперированную ногу, так как это может повредить протез или окружающие его ткани. Например, ему нельзя бегать, заниматься аэробикой, прыгать, ездить на лыжах, играть в футбол.
Неблагоприятные реакции

От работы реабилитологов зависит не меньше, чем от работы хирурга.
Больной обязан быть под пристальным наблюдением методистов-реабилитологов в послеоперационный период, исполнять все их требования, касающиеся физических упражнений и посещения физиотерапевтических процедур, а также в установленные сроки приходить на плановый осмотр к основному лечащему врачу. Только в таком случае к концу 3-го месяца можно рассчитывать на благополучный исход.

По состоянию шва можно судить о процессах заживления внутри сустава. Вы видите спокойный, хорошо заживающий шов

Через 6 месяцев он будет выглядеть как на фото
К возможным интраоперационным последствиям относят кровотечение, что происходит в единичных случаях. Значительные кровопотери оперативно восполняются донорским запасом крови, заготовленным еще до операции. Инфицирование и аллергический ответ на анестезию тоже маловероятны, если установка проходит с соблюдением всех норм. В течение первого месяца после состоявшейся артропластики встречаются следующие осложнения (вероятность невелика, но присутствует):
- парапротезная инфекция;
- тромбообразование в венозном русле конечности;
- тромбоэмболия;
- жировая эмболия;
- расхождение швов и открытие раны;
- вывих протеза, смещение надколенника;
- нарушение чувствительности в зоне колена;
- повышение местной и общей температуры вследствие локального воспаления или попадания инфекции.
Патологические реакции, которые развиваются в отдаленный период (по прошествии 4 недель и позже):
- расшатывание, смещение, нестабильность искусственных компонентов;
- перелом протеза или кости, в которую он вставлен;
- образование грубых наростов, рубцов вокруг устройства;
- суставно-мышечная контрактура;
- хронические боли;
- изменение длины конечности.

Травмы опасны для людей перенесших такую операцию, поэтому берегите себя как минимум первое время, пока нога не окрепла достаточно.
Замена коленного сустава: сроки восстановления
Имплантация – довольно сложная манипуляция; согласно МКБ10, по ней полагается больничный лист с указанием сроков нетрудоспособности. Максимальный период, на который рассчитан больничный – 10 месяцев. Дальше собирается комиссия, по выводам которой либо назначается инвалидность, либо человека выписывают.
Чтобы не попасть в ситуацию, что показаний для продления листа трудоспособности не выявлено, а боль не позволяет вести полноценный образ жизни, после выписки необходимо придерживаться условий домашней реабилитации:
- исключить вредные привычки: алкоголь, сигареты, кофе, пищу с канцерогенами;
- ежедневно выполнять комплекс ЛФК, постепенно увеличивая нагрузки для разработки подвижности конечности;
- регулярно являться на осмотр к лечащему ортопеду для исключения возможных осложнений;
- избегать перегрева и переохлаждения ноги.
 У этих людей 4 искусственных сустава на двоих — похожи они на инвалидов?
У этих людей 4 искусственных сустава на двоих — похожи они на инвалидов?
При грамотном соблюдении рекомендаций восстановительный период занимает до 8 месяцев, через полгода после операции делается контрольный осмотр и обследование, по результатам которого выносится решение – готовы вы к самостоятельной жизни или нужно продолжить интенсивно восстанавливаться.
Почему может потребоваться эндопротезирование
Ортопеды, ревматологи, травматологи всегда учитывают вероятность послеоперационных осложнений, поэтому часто пытаются вылечить патологию, поразившую ТБС, консервативными методами. Такая терапия не всегда бывает успешной, и пациенту рекомендуется хирургическое вмешательство. В каких случаях показано эндопротезирование:
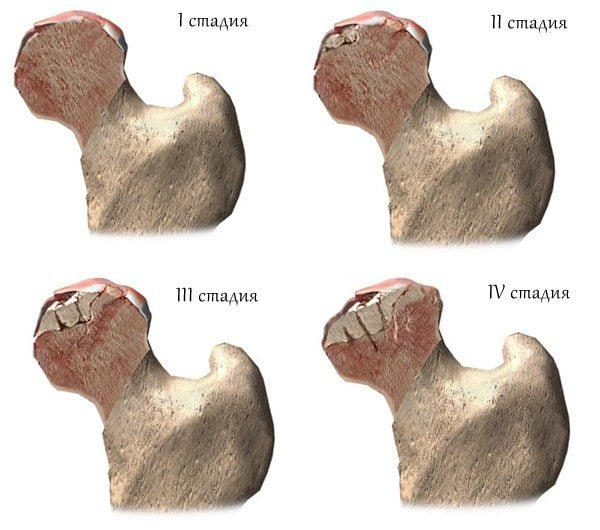
коксартроз — деформирующий остеоартроз тазобедренного сустава;
- асептический некроз головки бедренной кости;
- диспластический коксартроз;
- переломы бедренной кости;
- формирование ложных суставов;
- деформация вертлужной впадины после травм;
- хронические формы артритов, в том числе ревматоидный полиартрит;
- болезнь Бехтерева с поражением тазобедренного сустава;
- полное или частичное обездвиживание сустава — анкилоз;
- несросшиеся переломы шейки бедра.
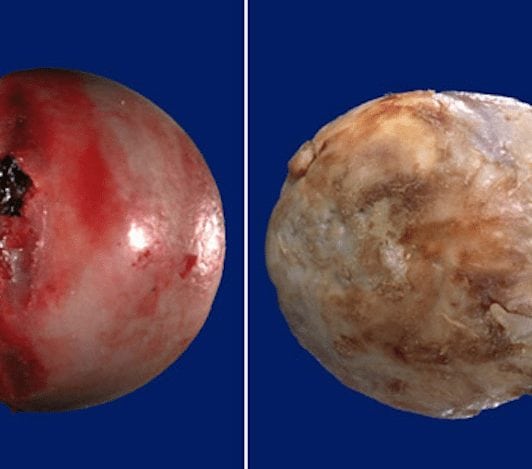 Слева — здоровая поверхность сустава, справа — пораженная артрозом.После принятия решения о проведении оперативного вмешательства вам потребуется пройти ряд диагностических мероприятий для выявления противопоказаний.
Слева — здоровая поверхность сустава, справа — пораженная артрозом.После принятия решения о проведении оперативного вмешательства вам потребуется пройти ряд диагностических мероприятий для выявления противопоказаний.