Генерализованная эпилепсия: что это, симптомы и лечение
Содержание:
Лечение
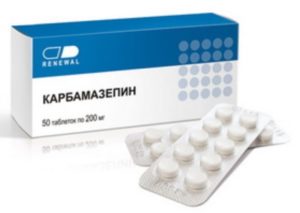
Терапия эпилепсии должна быть направлена на устранение или снижение частоты припадков. Лечение начинается с монотерапии. Пациентам с таким диагнозом назначается Карбамазепин. Это средство можно использовать даже при лечении маленьких детей.
В случае неэффективности этого препарата могут назначаться:
- бензодиазепины;
- барбитураты;
- вальпроаты;
- гидантоины.
Препараты, относящиеся к данным категориям, применяются в составе многокомпонентной терапии. Медикаментозное лечение может периодически корректироваться. Если оно оказывает необходимый эффект, в дальнейшем пациент должен принимать лекарственные средства всю жизнь.
В противном случае может быть назначено оперативное вмешательство.
При такой форме нейрохирург выполняет височную или фокальную резекцию, или селективную амигдалотомию или гиппокамтомию.
Прогноз
Выраженность клинических проявлений и прогноз при височной разновидности эпилепсии во многом зависит от причины возникновения проблемы. Примерно у трети пациентов при комплексном лечении удается добиться ремиссии.
В остальных случаях удается лишь снизить частоту приступов. Эффективность оперативного лечения достигает 50-70%. Хуже прогноз, если у пациента после операции возникают такие осложнения, как гемипарезы, атаксия, нарушения речи, и т.д. Эти осложнения ухудшают прогноз.
Варианты клинических проявлений
В клинической практике принято выделять три формы генерализованных пароксизмов: типичный абсанс, генерализованные тонико-клонические приступы и генерализованные миоклонические приступы. Они имеют различные внешние проявления, что помогает проводить дифференциальную диагностику.
Типичный абсанс
Характеризуется краткосрочной утратой сознания. Продолжительность периода – от 1 до 40-50 секунд. Больной внешне замирает и прекращает выполнять какую-либо деятельность. При наличии вегетативного компонента возможно покраснение или побледнение лица, повышенное слюнотечение. Абсансы характерны для детей. Во время сложного приступа появляются бессознательные движения: облизывание губ, сокращение отдельных мимических мышц, застегивание и расстегивание пуговиц и пр. Родители могут считать, что их дети просто задумались о чем-то в процессе игры, так как клонические или тонико-клонические генерализованные сокращения мышц отсутствуют.
При типичном абсансе наблюдаются специфические изменения на электроэнцефалограмме (ЭЭГ) – появление генерализованных пик-волновых комплексов со средней частотой 3 Гц. Частота во время припадка постепенно снижается. Если абсанс носит атипичный характер, т. е. сопровождается моторным компонентом, то у пик-волновых комплексов отмечают нерегулярную частоту.
Генерализованная эпилепсия с тонико-клоническими приступами
Характеризуется двухфазностью проявлений. Сначала развивается тоническая фаза, проявляющаяся тоническим напряжением мускулатуры, с последующим переходом в клоническую фазу. Последняя связана с прерывистыми мышечными сокращениями. Весь эпиприступ протекает на фоне потери сознания. Приступ первично-генерализованной эпилепсии начинается с внезапного падения пациента, после которого сразу же наблюдаются тонические сокращения. Продолжительность первой фазы – до 40 секунд. Клоническая фаза длится до 4-6 минут. Эпиприступ заканчивается непроизвольным мочеиспусканием и резким падением мышечного тонуса. Больной как правило засыпает, однако, сон достаточно короткий – до 1 часа. Во время сна возможны тонические или клонические пароксизмы отдельных мышц.
Генерализованные миоклонические приступы
В случае генерализованных миоклонических приступов возникают не ритмичные мышечные подергивания, развивающиеся в результате хаотичного сокращения мышечных волокон в различных группах мышц. Важная черта пароксизма – подергивания имеют симметричный характер, однако, могут не затрагивать все тело, в отличие от генерализованного тонико-клонического пароксизма. Человек во время эпиприступа сохраняет сознание, однако плохо реагирует на окружающие события, окружающих и их речь. При проведении ЭЭГ отмечается возникновение симметричных множественных пик-волновых комплексов с различной частотой.
Роландическая
Доброкачественная детская парциальная эпилепсия с центрально-височными пиками (роландическая эпилепсия).
Роландическая эпилепсия (РЭ) – идиопатическая парциальная эпилепсия детского возраста, характеризующаяся, преимущественно короткими гемифациальными моторными ночными приступами, часто с предшествующей соматосенсорной аурой и типичными изменениями ЭЭГ.
Дебют РЭ варьирует в возрастном интервале от 2 до 14 лет. В 85% случаев приступы начинаются в возрасте 4-10 лет с максимумом в 9 лет.
Наблюдаются простые парциальные (моторные, сенсорные, вегетативные), сложные парциальные (моторные) и вторично-генерализованные судорожные приступы. Наиболее типичны простые парциальные моторные и/или сенсорные пароксизмы. Характерно начало приступа с соматосенсорной ауры: ощущение покалывания, онемения с одной стороны в области глотки, языка, десны. Затем появляются моторные феномены: односторонние тонические, клонические или тонико-клонические судороги мышц лица, губы, языка, глотки, гортани; фаринго-оральные приступы, часто сочетающиеся с анартрией и гиперсаливацией. При этом во сне больные издают своеобразные горловые звуки типа «бульканья», «хрюканья», «полоскания горла». У 20% пациентов судороги могут распространяться с мышц лица на гомолатеральную руку (брахиофациальные приступы) и примерно в 8% случаев вовлекают ногу. По мере развития заболевания приступы могут менять сторонность. Вторично-генерализованные судорожные приступы отмечаются у 20-25% больных РЭ. Продолжительность приступов при РЭ небольшая: от нескольких секунд до 2-3 мин. Частота обычно невысока – в среднем 2-4 раза в год. В первые месяцы с момента дебюта заболевания приступы могут быть более частыми, однако с течением времени они возникают все реже, даже без лечения. Пароксизмы РЭ «жестко» связаны с ритмом сон — бодрствование. Наиболее типичны ночные приступы, возникающие преимущественно при засыпании и пробуждении. Лишь у 15-20% больных приступы наблюдаются как во сне, так и в состоянии бодрствования.
На ЭЭГ в межприступном периоде с высокой частотой обнаруживаются характерные «роландические» пик-волновые комплексы при обязательно сохранной основной активности. Эти комплексы представляют собой медленные дифазные высокоамплитудные пики или острые волны (150-300 мкВ), нередко с последующими медленными волнами, общей продолжительностью около 30 мс. Данные комплексы напоминают зубцы QRS ЭКГ. Роландические комплексы обычно локализованы в центральной и височной области; могут наблюдаться как унилатерально (обычно контрлатерально гемифациальным приступам), так и билатерально независимо. Типичной является нестойкость ЭЭГ-паттернов, их вариабельность от одной записи к другой.
Лечение. Базовым препаратом являются вальпроаты. Средняя дозировка – 20-40 мг/кг/сут в 3 приема. При неэффективности – переход на карбамазепин – 10-20 мг/кг/сут в 2-3 приема. Политерапия недопустима!
Полная терапевтическая ремиссия достигается практически в 100% случаев. После 14-ти летнего возраста приступы исчезают (при лечении или спонтанно) у 93% больных, а после 16 лет – у 98%. Учитывая абсолютно благоприятный прогноз, некоторые авторы предлагают не назначать лечение при установленном диагнозе РЭ. Данная точка зрения дискуссионная. Мы рекомендуем назначение АЭП пациентам, страдающим РЭ. Если же врач избрал тактику наблюдения, не назначая АЭП, то должны быть непременно соблюдены все следующие условия:
- абсолютная уверенность врача (лучше 2-х экспертов эпилептологов) в диагнозе РЭ,
- клинические и ЭЭГ проявления РЭ типичны,
- оба родителя осведомлены о диагнозе и согласны не давать ребенку АЭП,
- сам пациент согласен не лечиться, зная, что в течение нескольких лет у него могут возникать эпилептические приступы.
Классификация височной эпилепсии
В зависимости от локализации эпилептогенного очага существует два основных вида височной эпилепсии:
- Медиальная височная эпилепсия – заболевание, при котором очаг эпиактивности располагается во внутренней части височной доли – гиппокампе. На этот вид недуга приходится 80% из всех случаев височной эпилепсии. Наиболее частой причиной его возникновения является склероз гиппокампа.
- Неокортикальная (латеральная) височная эпилепсия – вид патологии, затрагивающий внешнюю часть височной доли. Заболевание встречается редко, при развитии припадков отмечаются зрительные и слуховые галлюцинации, обморочные состояния и выраженные нарушения речи.
В зависимости от причины происхождения височную эпилепсию подразделяют на следующие виды:
- Симптоматическая височная эпилепсия – возникает на фоне нарушений в работе нервных клеток, вызванных заболеваниями и патологическими состояниями височных долей головного мозга.
- Идиопатическая височная эпилепсия – вызвана наследственной предрасположенностью, при этом какие-либо нарушения или органические поражения в тканях мозга отсутствуют.
- Криптогенная височная эпилепсия – диагностируется в случаях, когда отсутствуют не только данные о наследственной предрасположенности, но и ряд заболеваний, способных спровоцировать эпилептический приступ. Криптогенная эпилепсия носит невыясненный характер.
Чтобы назначить адекватное лечение, необходимо определить тип заболевания. Для этого больному назначается диагностическое обследование.
Отличия типов генерализованной эпилепсии
Идиопатическая, или криптогенная генерализованная эпилепсия
Впервые возникает у детей и подростков. Первичные приступы чаще всего выявляются в возрасте до 20-22 лет. Кроме эпиприпадков первично-генерализованного характера клинические проявления отсутствуют. При тщательном неврологическом осмотре специалист может выявить диффузную симптоматику. Очаговые симптомы не характерны. Личность и когнитивные функции ребенка полностью сохранены, так как органические дефекты в головном мозге отсутствуют. Современные исследования показывают, что у небольшого числа детей (около 5%) возможны легкие интеллектуальные нарушения.
Симптоматическая эпилепсия
Может возникнуть в любом возрасте, так как заболевания головного мозга, обусловленные внешними причинами, не имеют какого-либо возрастного деления. Если же болезнь связана с врожденными аномалиями структур ЦНС или метаболическими заболеваниями, то вторичная форма может манифестировать у детей. Клинические проявления включают в себя не только генерализованные приступы, но также очаговую и общемозговую симптоматику, связанную с первичной патологией (ЧМТ, нейроинфекции и др.). При возникновении симптоматической эпилепсии в детском возрасте характерна олигофрения.
Лечение криптогенной фокальной эпилепсии
Судорожные припадки этой болезни вполне контролируемые, исключение составляет лишь лобная эпилепсия, которая сложно поддается лечению противосудорожными препаратами. Медикаментозное лечение фокальной криптогенной эпилепсии будет зависеть от исследованных и обнаруженных причин заболевания. Основная задача – не только купировать припадки, а по возможности ликвидировать основу болезни.
- Медикаментозная терапия. Используя такой способ лечения, врач назначает пациенту медицинские противосудорожные средства, если у больного проявляется более двух приступов в день. Как показала практика, в 25% всех случаев этот способ лечения имеет отличные результаты и приводит к излечению пациента. Когда форма болезни очень тяжелая, то противосудорожные препараты помогают снизить тяжесть припадков и их протекание. Начинают лечение с минимальной дозы, с дальнейшим увеличением. Время терапии зависит от тяжести заболевания и эффективности препарата.
- Хирургическое вмешательство. Такое лечение применяется только в случае, если нужно из мозга удалить опухолевые патологии, кисту, являющейся первопричиной развития эпилепсии.
- Соблюдение диеты. Механизм действия диетотерапии – четкое соотношение в дневном меню жиров, углеводов и белка. Рацион обязан состоять из жирной пищи: сливок, жирных сортов мяса, масла. Снижают такие продукты, как: фрукты, пасты, овощи и хлебобулочные изделия.
Фокальная криптогенная эпилепсия – это не приговор, а только лишь хроническая болезнь. Современная медицина с успехом справляется с приступами, купируя их лекарственными препаратами. А при своевременном лечении и правильном образе жизни в 80% случаев взрослых пациентов и больных детей удается избавить от тяжести симптомов почти навсегда.
Поставленные задачи можно достигнуть при своевременном диагностировании, регулярном использовании препаратов, назначенных врачами. Четко соблюдать указанные врачом дозы лекарств. Сопутствующим лечением является правильный режим дня, то есть грамотно распределять время отдыха и нагрузку на организм, абсолютное отсутствие негатива, различных ударов и потрясений, здоровый образ жизни. Лишь так, усилиями врачей и непосредственно пациента можно, если не полностью вылечить болезнь, то, по крайней мере, свести ее симптомы к минимуму.
https://youtube.com/watch?v=W2np-LeK8I0
Как лечить эпилепсию
Лечение эпилепсии
Приступ эпилепсии: что делать?
Что делать после приступа эпилепсии?
Медикаментозное лечение эпилепсии
врач
На первом этапе проводится монотерапия с подбором эффективного препарата, затем комбинируют лекарственные средства из разных групп. Прием таблеток от эпилепсии продолжается несколько лет под контролем ЭЭГ, после чего их дозировку снижают, в ряде случаев возможна полная отмена.
Хирургическое лечение эпилепсии
При отсутствии эффекта от медикаментозной терапии возможно оперативное лечение эпилепсии, заключающееся в резекции участка мозга с повышенной возбудимостью (при наличии его четких границ) или во вживлении стимулятора блуждающего нерва, что помогает снизить частоту приступов.
Лечение эпилепсии народными средствами
Для лечения эпилепсии в домашних условиях можно использовать народные методы. Например, заваривать травы от эпилепсии: эфедру двухколосковую, руту, полынь, лекарственную буквицу. Существуют рецепты сборов для отваров, например, корень валерианы, цветки календулы и ромашки, плоды черноплоднойрябины и шиповника. Доказана эффективность в отношении эпилепсии сырого лука и шпината, которые можно есть в чистом виде или пить их сок (свежеприготовленный).
Чем опасна эпилепсия?
При правильном лечении прогноз при эпилепсии благоприятный. Опасность представляют тяжелые генерализованные припадки, особенно эпилептический статус. Они могут стать причиной смерти из-за травм во время падения, остановки дыхания (судорожный спазм дыхательной мускулатуры), вдыхания слюны или крови из ротовой полости. При длительном припадке возрастает нагрузка на сердечно-сосудистую систему, развивается гипоксия головного мозга, что также может привести к смерти или развитию комы. Очень часто тяжелые приступы эпилепсии развиваются при прекращении приема противосудорожных препаратов.
Эпилепсия и беременность
Беременность при диагнозе эпилепсии требует к себе повышенного внимания. В целом наличие заболевания никак не влияет на процесс вынашивания ребенка, но приступы могут стать причиной прерывания беременности из-за гипоксии плода или травмы при падении, которыми часто сопровождаются припадки. Часто беременность становится провоцирующим фактором для развития эпилепсии. Гормональная перестройка и повышенная нагрузка на организм могут вызвать манифестацию или обострение многих дремлющих состояний, в том числе и эпиактивность. Существует такое понятие в медицине, как гестационная эпилепсия – приступы отмечаются исключительно у беременных, а после родов прекращаются.
Лечение эпилепсии во время беременности проводится индивидуально, в зависимости от особенностей течения заболевания. Конечно, прием любых медикаментов, в том числе противосудорожных, нежелателен, так как обладает потенциальным тератогенным эффектом, но при тяжелом течении и склонности к генерализованным припадкам лекарства представляют гораздо меньшую опасность для здоровья матери и плода, чем сама болезнь. В идеале нужно подобрать минимальные эффективные дозировки, обеспечивающие стойкую ремиссию. Ни в коем случае не стоит отменять противосудорожные препараты во время беременности – это может спровоцировать тяжелые приступы эпилепсии. Можно попробовать снизить дозировку, планируя беременность, но, если она стала сюрпризом, экспериментировать категорически запрещено.
Грудное вскармливание при приеме препаратов обычно не отменяют – ребенок уже контактировал с препаратами во время беременности. При появлении признаков заторможенности, хронической интоксикации возможен перевод ребенка на искусственное вскармливание или аккуратная отмена препарата у матери – в каждом случае подход индивидуальный и зависит от особенностей заболевания.
Симптомы
Течение эпилепсии имеет приступообразный характер, после окончания приступа признаки болезни обычно отсутствуют, но могут наблюдаться когнитивные расстройства и другие неспецифические симптомы. Клинические проявления зависят в основном от вида приступов – парциальный или генерализованный припадок. Влияет также степень тяжести эпилепсии (легкая, умеренная, тяжелая) и локализация очага. На эпилепсию указывает появление более двух припадков, у одного человека могут повторяться как парциальные, так и генерализованные припадки.
Парциальный приступ
Парциальному припадку обычно предшествует появление ауры (тошнота, головокружение, общая слабость, звон в ушах и др.), то есть больной предчувствует очередное обострение. Парциальный припадок бывает двух видов – простой и сложный. При простом приступе пациент находится в сознании, а для сложного характерна потеря сознания. Парциальный приступ сопровождается двигательными, чувствительными и вегетативно-висцеральными и психическими проявлениями.
| Компонент парциального приступа | Что происходит |
|---|---|
| Моторный | Появляются локальные судороги. Например, дергается только левая или правая рука, тогда как другие части тела остаются неподвижными. Локальные судороги могут локализоваться в любой части тела, но чаще затрагивают верхние или нижние конечности, лицо |
| Чувствительный | Чувствительный компонент чаще проявляется в виде необычных ощущений в теле (онемение, ощущение ползания мурашек). Также могут появляться вкусовые, обонятельные, слуховые или зрительные галлюцинации |
| Вегетативно-висцеральный | Вегетативно-висцеральный компонент проявляется в виде покраснения или побледнения кожи, повышенной потливости, головокружения, комка в горле, ощущения сдавливания за грудиной |
| Психический | Приступы с нарушением психических функций проявляются в виде дереализации (ощущения изменения реального мира), необычных мыслей и страхов, агрессии |
Патологический очаг в головном мозге может распространяться, в этом случае парциальный приступ переходит в генерализованный.
Генерализованный приступ
Генерализованный припадок чаще появляется внезапно, без предшествующей ауры. Патологический разряд при генерализованном припадке охватывает полностью оба полушария мозга. Пациент находится без сознания, то есть не осознает происходящее, чаще всего (но не всегда) припадок сопровождается судорогами. Генерализованные приступы бывают судорожные – тонические, клонические, тонико-клонические, и бессудорожные (абсансы).
| Вид приступа | Характеристика, как выглядит | Сознание |
|---|---|---|
| Тонический | Тонические судороги возникают редко (примерно в 1% случаев). Мышечный тонус повышается, мышцы становятся как будто каменными. Тонические судороги затрагивают все группы мышц, поэтому больной нередко падает | Отсутствует |
| Клонические | Клонические судороги появляется в виде быстрых и ритмических подергиваний, затрагиваются все группы мышц | Отсутствует |
| Тонико-клонические | Тонико-клонический припадок встречается чаще всего, он состоит из двух фаз – тонической и клонической. В тонической фазе наблюдается сильное напряжение мышц. Больной часто падает, дыхание прекращается, может проиходить прикусывание языка. Затем наступает клоническая фаза – возникают подергивания всех мышц. Постепенно судороги прекращаются, может возникать непроизвольное мочеиспускание, после этого больной обычно засыпает | Отсутствует |
| Абсансы | Абсанс – это бессудорожная форма генерализованного припадка, которая в большинстве случаев развивается у детей и подростков. При развитии абсанса ребенок внезапно замирает. Может наблюдаться дрожание век, запрокидывание головы, при сложном абсансе ребенок может совершать автоматические движения. Приступы длятся несколько секунд и могут длительное время оставаться незамеченными | Нарушено, но полностью не отключается |
Диагностика эпилепсии
Электроэнцефалография
Для диагностики эпилепсии и её проявлений получил широкое распространение метод электроэнцефалографии (ЭЭГ), то есть трактовки электроэнцефалограммы
Особенно важное значение имеет наличие фокальных комплексов «пик-волна» или асимметричных медленных волн, указывающих на наличие эпилептического очага и его локализацию. О наличии высокой судорожной готовности всего мозга (и, соответственно, абсансов) говорят генерализованные комплексы пик—волна. Однако всегда следует помнить, что ЭЭГ отражает не наличие диагноза эпилепсии, а функциональное состояние головного мозга (активное бодрствование, пассивное бодрствование, сон и фазы сна) и может быть нормальной даже при частых приступах
И наоборот, наличие эпилептиформных изменений на ЭЭГ не всегда свидетельствует об эпилепсии, но в некоторых случаях является основанием для назначения антиконвульсантной терапии даже без явных приступов (эпилептиформные энцефалопатии)
Однако всегда следует помнить, что ЭЭГ отражает не наличие диагноза эпилепсии, а функциональное состояние головного мозга (активное бодрствование, пассивное бодрствование, сон и фазы сна) и может быть нормальной даже при частых приступах. И наоборот, наличие эпилептиформных изменений на ЭЭГ не всегда свидетельствует об эпилепсии, но в некоторых случаях является основанием для назначения антиконвульсантной терапии даже без явных приступов (эпилептиформные энцефалопатии).
Можно ли вылечить полностью и навсегда
 Излечима ли эпилепсия или нет?
Излечима ли эпилепсия или нет?
До недавнего времени данный диагноз звучал как приговор.
Больного ожидало прогрессирование заболевание и инвалидность. Достижения современной медицины позволяют избавиться от недуга полностью.
Полностью излечимыми считаются некоторые формы заболевания, возникающие в детском возрасте: роландическая, доброкачественная эпилепсия новорожденных.
Если болезнь манифестировала во взрослом возрасте, у больного возникают генерализованные приступы, то эти формы хуже всего поддаются терапии.
В этом случае врачи с помощью противоэпилептических препаратов добиваются уменьшения частоты приступов. Также неблагоприятный прогноз заболевания, если у эпилептика возникли когнитивные расстройства.
Излечимость симптоматических типов недуга зависит от степени поражения мозга, длительность процесса, причины. В большинстве случаев после устранения провоцирующих факторов припадки исчезают и больше не беспокоят человека.
Сколько лечится эпилепсия? Как избавиться от эпилепсии навсегда? На успех лечения влияют следующие условия:
- Возраст начала болезни.
- Характер приступов.
- Форма недуга.
- Степень поражения мозга.
- Длительность течения.
- Наличие сопутствующих патологий.
- Присутствие провоцирующих факторов.
- Правильность выбора методов терапии.
Понятие эпилепсии
Наступление единичного характерного для эпилепсии приступа возможно из-за специфичной реакции живого организма на процессы, которые в нём произошли. По современным представлениям, эпилепсия — это неоднородная группа заболеваний, клиника хронических случаев которых характеризуется судорожными повторными приступами. В основе патогенеза этого заболевания лежат пароксизмальные разряды в нейронах головного мозга. Эпилепсия характеризуется главным образом типичными повторными приступами различного характера (существуют также эквиваленты эпилептических приступов в виде внезапно наступающих расстройств настроения (дисфории) или характерные расстройства сознания (сумеречного помрачения сознания, сомнамбулизма, трансов), а также постепенным развитием характерных для эпилепсии изменений личности и (или) характерным эпилептическим слабоумием. В некоторых случаях наблюдаются также эпилептические психозы, которые протекают остро или хронически и проявляются такими аффективными расстройствами, как страх, тоска, агрессивность или повышенно-экстатическое настроение, а также бредом, галлюцинациями. Если возникновение эпилептических приступов имеет доказанную связь с соматической патологией, то речь идёт о симптоматической эпилепсии. Кроме того, в рамках эпилепсии часто выделяют так называемую височную эпилепсию, при которой судорожный очаг локализуется в височной доле. Такое выделение определяется особенностями клинических проявлений, характерных для локализации судорожного очага в височной доле головного мозга. Диагностикой и лечением эпилепсии занимаются неврологи и эпилептологи.
В некоторых случаях приступы осложняют течение неврологического или соматического заболевания либо травмы головного мозга.