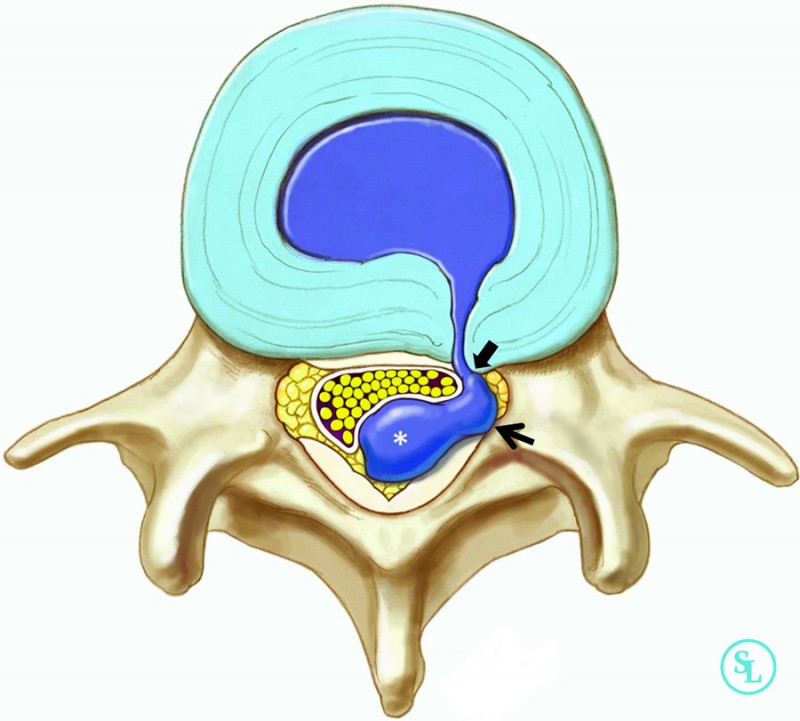
Дорзальная грыжа диска l5-s1 и l4-l5
Содержание:
- Разновидности грыжи L5 S1 и сопутствующая симптоматика
- Лечебная тактика
- Профилактика
- Парамедианная грыжа Т6 Т7
- Причины и механизмы возникновения
- Виды и стадии межпозвоночных грыж в пояснице
- Лечение задних грыж межпозвоночных дисков
- Причины возникновения
- Лечение протрузии
- Лечение патологии
- Боль — как основной симптом грыжи
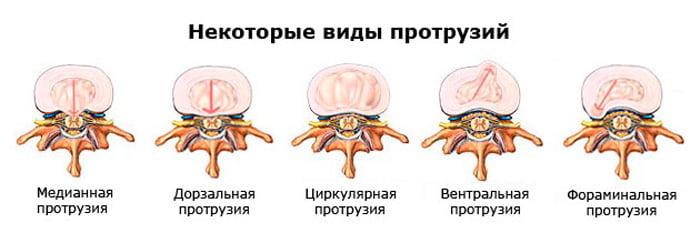
Разновидности грыжи L5 S1 и сопутствующая симптоматика
С учетом направления выпячивания пульпозного ядра различают грыжу:
- дорсальную;
- циркулярную;
- парамедиальную;
- медианную.
При первом типе выпячивание диска наблюдается в месте прохождения нервов спинного мозга. Подобная локализация является подтверждением, что это грыжа диска L5 S1 дорсального типа.
Циркулярная грыжа характеризуется распространением по всему спинномозговому каналу. При парамедиальной выпячивание ядра происходит в левую или правую сторону от спинного мозга. Медианная, или срединная, грыжа характеризуется выходом диска по срединной линии напрямую в спинномозговой канал.
Фото того, как выглядит грыжа:
Каждый из типов грыжи имеет отличительную симптоматику, что видно из представленной ниже таблицы.
| Разновидность грыжи L5 S1 | Парамедиальная | Циркулярная | Дорсальная | Медианная |
| Клинические признаки | Сопровождается жгучей болью, локализующейся в промежности. Постоянные позывы к мочеиспусканию, а также опорожнению кишечника, сопровождаемые серьезным затруднением данных процессов. Сильное онемение паха. | Болевой синдром присутствует в любом положении тела. Слабость в ногах, покалывание. Затрудненность в движениях. Потеря контроля над частотой опорожнения кишечника и мочевого пузыря. | Дискомфорт в пояснице, внешней стороне бедра и нижней части голени. Боль при сидении, сопровождающаяся вспышками при резких движениях. Онемение в нижних конечностях. Снижение мышечной массы в голенях и бедрах. Заметное изменение походки. | Боль в районе поясничного отдела с распространением на бедра и голень ближе к стопе. Дискомфорт при мочеиспускании. Потеря возможности контролировать движения ног. |
Задняя медианная грыжа также сопровождается снижением сексуального влечения у человека. Вероятны случаи паралича. Больной всегда испытывает ограниченность в движениях.
На последнем этапе болезни у человека развивается секвестрированная грыжа. При ней происходит стекание содержимого диска в позвоночный канал. Все это сопровождается симптомами в виде:
- стреляющей боли в пояснице;
- усиления дискомфорта при кашле или смехе;
- сильного онемения ног;
- развития паралича;
- самопроизвольного мочеиспускания и дефекации.
Лечебная тактика
Для постановки окончательного диагноза и выбора терапевтической тактики проводят инструментальные методы обследования – рентгенографию позвоночника в прямой и боковой проекции, компьютерную и магнитно-резонансную томографию, нейромиелографию. При своевременном выявлении заболевания на ранних стадиях назначают консервативное лечение:
- нестероидные противовоспалительные средства (НПВС) для снижения воспалительной реакции и устранения болевого синдрома – индометацин, диклофенак, мовалис, нимесил;
- эпидуральную анестезию с добавление глюкокортикоидов, новокаиновые блокады;
- миорелаксанты для расслабления спазмированных мышц и снижения болевых ощущений – изопротан, мидокалм, флексин;
- препараты для нормализации трофики нервной ткани и улучшения проведения нервных импульсов – прозерин, инволин, неробол, мильгамма, лидаза;
- ношение медицинских корсетов для поддержания позвоночного столба в физиологическом положении;
- физиопроцедуры – магнитотерапию, электрофорез, ульразвук, озокерит;
- массаж шейно-воротниковой зоны, спины, конечностей;
- лечебную физкультуру в восстановительный период заболевания.
В запущенных стадиях спондилолистеза назначают оперативное вмешательство по удалению опухолей, костных разрастаний или осколков позвонков, замещению поврежденных структур имплантантами, установлению фиксирующих болтов или пластин.
Ретроспондилолистез представляет собой патологию позвоночника, при которой нарушается его анатомическое строение, возникает функциональная несостоятельность опорно-двигательного аппарата и нервной системы. Если не лечить заболевание, то прогрессирование процесса приводит к инвалидности. Своевременная диагностика и терапия дает хорошие шансы на полное выздоровление.
Ретролистез L5 позвонка – разновидность патологии вертеброгенного характера. Смещение костных структур относительно оси позвоночника затрагивает один или несколько элементов. Чем больше позвонков вовлечено в негативный процесс, чем сильнее отклонение от физиологического положения, тем ярче проявляется клиническая картина.
Поясничный отдел – зона риска на фоне высокой нагрузки. Ретролистез не случайно развивается в нижней части спины
Важно знать, как предупредить смещение позвонков и неврологические осложнения на фоне изменений в костных структурах при защемлении нервов
Профилактика
Для того, чтобы предупредить развитие грыжи, следует для профилактики придерживаться таких рекомендаций:
- следить за осанкой у детей и взрослых,
- укреплять мышечный каркас спины,
- при малоподвижной работе раз в час делать перерывы с элементами легкой зарядки.
Консервативная терапия, дополненная кинезиотерапевтическими упражнениями и техниками, приносит положительные результаты. Восстановление происходит быстро и без осложнений. Чтобы достичь оптимальных эффектов, следует немедленно обращаться к врачу при появлении боли, онемения, проблем с ногами при поясничной грыже.
Парамедианная грыжа Т6 Т7
Диск, образующий амортизационную «подушку» на уровне Т6 Т7, что соответствует грудной зоне, практически никогда не повреждается. Связано это с тем, что именно в этой части позвоночная конструкция очень надежно зафиксирована мышечным корсетом. Однако и на 100 % не исключается деструкция диска Т6 Т7 со всеми вытекающими последствиями. Пусть мизерный процент, но он есть. Поэтому при ощущении некоторых неудобств болезненного плана промеж лопаток и/или в подреберье необходима качественная дифференциальная диагностика, чтобы исключить патологии схожие по симптоматике:
- воспаление легких и плеврит;
- абсцедирующая пневмония;
- сердечный инфаркт;
- стенокардия;
- перикардит, миокардит;
- воспаление пищевода, поджелудочной железы, слизистой желудка и пр.
При подтверждении того, что беспокойные признаки связаны с парамедианной протрузией, пролапсом грудной межпозвонковой пластины, нужно начать борьбу с ней. Ведь осложнения могут быть ужасными, – парез и паралич всех частей тела, которые находятся ниже очаговой точки.
Причины и механизмы возникновения
Согласно наиболее простой этиологической классификации, различают спондилолистез врожденный, приобретенный и смешанной формы.
• Спондилолистез врожденного происхождения связан с нарушением остеогенеза дужки позвонка, отсутствием слияния ядер окостенении дужки, задержкой в этом месте хрящевого соединения обеих частей дужки; это выражается в рентгенологической картине, характеризующейся наличием щели в межсуставной части дужки с одной или обеих сторон позвонка.
• Спондилолистез приобретенного происхождения связан с возникновением щели в межсуставной части дужки под влиянием действия очень часто суммирующихся микротравм при наличии костных изменений типа остеопатикодистрофических.
• Спондилолистез смешанного происхождения связан с образованием щели в межсуставной части дужки вследствие аномалии развития с одной стороны, возникновения перегрузки части дужки с другой стороны и образования в этом месте щели приобретенного происхождения в результате суммирования микротравм и присоединения образовавшихся изменений трофостатического характера.
Относительно локализации и существа изменений, обусловленных этиологическим фактором различают два основных вида спондилолистеза:
a) спондилолистез истмического происхождения, чаще всего встречаемый, при котором литические изменения дужки позвонка вблизи остистого отростка врожденного, приобретенного или смешанного характера наряду с неправильным горизонтальным положением крестца являются причиной соскальзывания;
б) спондилолистез суставного происхождения (встречается очень редко) при котором наклонное положение суставных отростков наряду с порочным горизонтальным положением крестца является причиной соскальзывания.
При рассмотрении этиологии спондилолистеза следует учесть существование процессов размягчения дистрофической природы, происходящих в области межпозвонкового диска, которые сопутствуют спондилолизу как первичное или вторичное явление и наряду с другими второстепенными элементами обусловливают скольжение позвонка.
Патогенез чаще всего встречаемого типа спондилолистеза истмического происхождения – основан на первичных изменениях литической природы, развивающихся на диспластической или остеопатической почве в области перешейка дужки позвонка в сочетании с первичным горизонтальным расположением крестца как фактором предрасполагающим. Процесс соскальзывания позвонка уже в начальной фазе обусловливает рефлекторную мышечную защиту над местом прохождения расщелины позвонка в области крестцово-позвоночной мышцы с последующим увеличением уже до этого существовавшего лордоза и горизонтального положения крестца. Указанные изменения обусловливают вторичное косое положение тела позвонка L5, при котором сила нагрузки, действующая срезывающим образом на межпозвонковый диск, приводит в нем к изменениям от перегрузки, обусловливающим в более поздней фазе соскальзывание одного тела позвонка относительно другого в пределах диска.
Совершенно одинаковым является патогенез второго, намного реже встречаемого типа спондилолистеза суставного происхождения, в котором основной этиологический момент связан с наклонным положением суставных отростков дужки позвонка, чаще всего сочетающимся с первичным горизонтальным положением крестца и приводящим к ряду характерных вторичных изменений, протекающих аналогично патогенезу спондилолистеза перешеечного происхождения.
По мере протекания процесса спондилолистеза и перехода его в запущенную стадию происходит целый ряд изменений в области межпозвонкового хряща с переходом на прилегающие поверхности позвонков с дегенеративной реакцией, охватывающей в конечном счете позвонки L5 и S1 и соответствующей картине спондилоза и деформирующего спондилартроза.
В результате перечисленных изменений отмечаются в более поздних периодах спондилолистеза деформирующие изменения всего поясничного отдела позвоночника, особенно в области позвонков L5 и S1.
Наряду с деформирующими изменениями, развивающимися в результате дегенеративных процессов, сопутствующих спондилолистезу, заслуживают внимания возрастные деформирующие изменения, возникающие под действием спондилолистеза в период роста и касающиеся особенно позвонков, участвующих непосредственно в соскальзывании. Необходимо при этом подчеркнуть, что самой большой деформации подвергается тело позвонка L5, в меньшей степени S1. Тело позвонка L5 в сагиттальной плоскости клиновидно деформируется, во фронтальной уплощается с увеличением поперечных размеров относительно продольных, а также поперечных относительно вертикальных.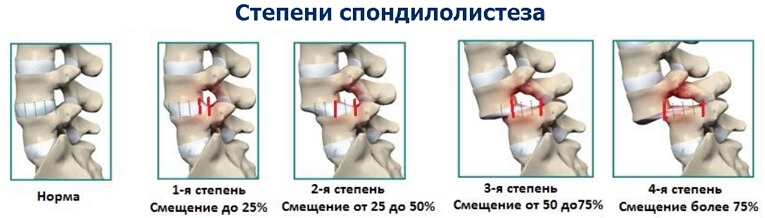
Виды и стадии межпозвоночных грыж в пояснице
Патогенез принято классифицировать на виды согласно локализации, характеру и степени выпячивания. Локализация очага может быть зафиксирована в ходе диагностики на одном или сразу нескольких уровнях:
- L1- L2;
- L2- L3;
- L3- L4;
- L4- L5;
- L5-S1.
Как мы ранее оговорились, наибольшее количество случаев приходится на два последних уровня (около 90%). Эти участки страдают чаще остальных, поскольку не только отличаются высокой мобильностью, но и являются фундаментом позвоночного столба, ежедневно принимая на себя основную долю вертикальной нагрузки.
Грыжевые образования в пояснице по характеру выступания, то есть по направлению деформации относительно зон позвоночника, бывают следующих видов:
- передние – выпячиваются кпереди от позвонковых тел (редкие и клинически благоприятные);
- задние – направлены в спинномозговой канал (частые и одни из наиболее опасных, так как вызывают сильные неврологические боли и могут оказывать компрессию на спинной мозг);
- боковые – выступают латерально от позвоночного канала, то есть сбоку – справа или слева (тоже небезопасные и имеют широкое распространение, ущемляют корешки спинного мозга, проходящие через фораминальное отверстие);
- грыжа Шморля – при них происходит вдавливание выбухающей хрящевой ткани внутрь губчатых структур прилежащего позвонка, что может стать причиной разрушения костного тела и компрессионного перелома (поражение в поясничном отделе – редкость, а если и обнаруживается, то по большей мере на участке L2- L3).
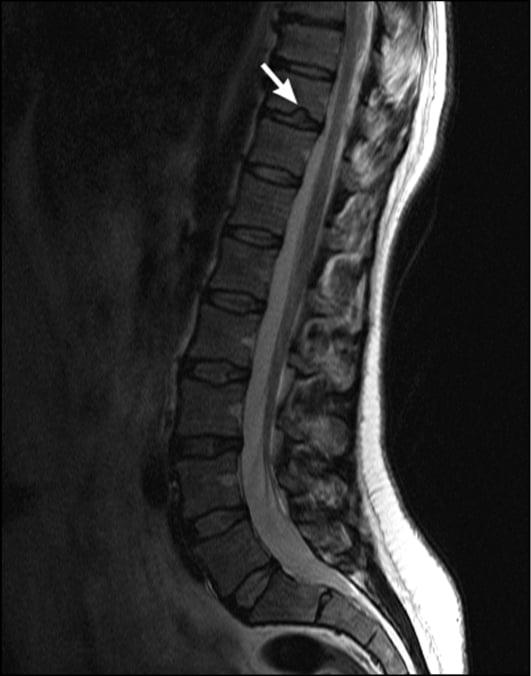
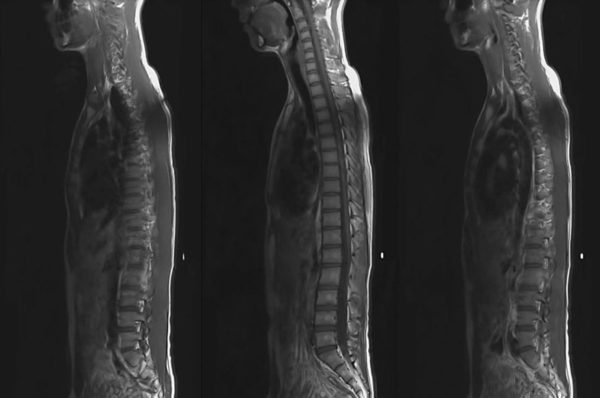
Грыжа Шморля на МРТ.
Болезнь также классифицируют по степени тяжести, а именно клинической стадии ее формирования от начального до последнего этапа.
- Протрузия, пролапс (1 ст.) – начало развития, смещение диска незначительное, обычно от 1мм до 4 мм. Фиброзное кольцо истончено, его слои имеют небольшие трещины. Однако целостность тыльной части кольца сохранена, поэтому сместившееся к периферии ядро все еще находится в его пределах.
- Экструзия (2-3 ст.) – окончательно сформировавшаяся грыжа, как правило, с размерами более 5 мм. Фиброзный обод разрывается, ядро прорывается сквозь сквозной дефект и свисает каплей в межпозвонковое пространство, удерживаясь за счет продольной связки. В зависимости от размеров провисания, которые могут достигать 12-15 мм, экструзия у разных людей варьирует от средней (5-8 мм) до тяжелой стадии (9 мм и более).
- Секвестрация (4 ст.) – критическая степень, сопровождающаяся фрагментацией провисшего элемента ядра. Оторвавшийся от диска и ядра в частности хрящевой фрагмент (секвестр) попадает в позвоночный канал с возможной миграцией по анатомическим просторам позвоночной системы. Предшествовать секвестрации может любой этап экструзии, наивысшую степень риска имеют люди с образованием более 8 мм. Стадия секвестрации чревата параличом и тяжелым аутоиммунными реакциями, в 80%-90% случаев приводит к инвалидности.

Межпозвоночная грыжа в пояснично-крестцовых сегментах на любой из стадий способна нанести урон как опорно-двигательному комплексу, так и внутренним органам. Нервно-сосудистые образования, проходящие на данном участке, могут раздражаться, пережиматься деформированным диском даже на этапе протрузии.
Лечение задних грыж межпозвоночных дисков
Задние межпозвоночные грыжи – это прямая угроза работоспособности любого человека. Поэтому лечение должно начинаться незамедлительно. Существует несколько современных подходов к решению данной проблемы со здоровьем. Первый – фармакологический. Назначаются миорелаксанты, нестероидные противовоспалительные препараты (при выраженном болевом синдроме), сосудорасширяющие, витамины группы В, хондропротекторы. В качестве вспомогательных мер используются физиопроцедуры, массаж и лечебная гимнастика. Этот подход дает крайне слабые положительные результаты. Пациент испытывает лишь временное облегчение боли. Но размеры грыжи продолжают увеличиваться.
В таком случае используется второй распространённый подход – назначается хирургическая операция, в ходе которой пораженный сегмент межпозвоночного диска удаляется. В результате этого ускоряется процесс разрушения соседних дисков и пациент неизбежно возвращается к существующей проблеме.
Затем используется комплекс лечебной гимнастки, кинезиотерапии, физиотерапии и рефлексотерапии. Все это вместе запускает мощный процесс регенерации поврежденных тканей межпозвоночных дисков в кратчайшие сроки. Поэтому настоятельно рекомендуем подыскать клинику мануальной теории по вашему месту жительства для проведения эффективного и безопасного лечения задней грыжи межпозвоночных дисков.
Имеются противопоказания, необходима консультация специалиста.
Причины возникновения
Смещение тела позвонка или нескольких структур происходит в следующих случаях:
- перегрузки при частом подъеме тяжелых грузов либо при наклонах;
- разрушение костных отростков и соединительных элементов, повреждение позвоночных дуг;
- удары и травмы в области позвоночника, после которых нарушается целостность связок, удерживающих опорный столб в оптимальном положении;
- слабость мышечной ткани на фоне паралича;
- компрессионные переломы позвонков;
- период реабилитации после хирургического лечения в паравертебральной зоне;
- дегенеративный ретролистез: негативные изменения происходят в суставах при естественном старении организма, нарушении минерального обмена, тяжелых костных патологиях;
- избыточная компрессия позвоночных структур при развитии опухолевого процесса либо при активном воспалении тканей паравертебральной зоны;
- гипертонус мышц в детском возрасте в сочетании с поражениями соединительной ткани и слабостью связок, не справляющихся с сохранением анатомического положения позвоночника.
Лечение протрузии
Протрузия диска l5 s1 может поддаваться операционному или безоперационному лечению. На первом месте по эффективности стоит физиотерапевтическое лечение. Параллельно с ним можно прибегать к медикаментозному воздействию на патологическое изменение в позвоночник и хирургическое.
Терапевтическое лечение
В первую очередь снимается оттек, который вызван раздражением корешков спинного мозга. После этого приступают к основному лечению, которое заключается в применении лекарственных препаратов противовоспалительного и анальгетического действия. Чаще всего комбинируют медикаментозное лечение с физиотерапевтическим воздействием, потому делается электрофорез.
В ходе терапии назначается лечебная физкультура, которая направлена на укрепление мышц поясницы – это гарантия поддержания позвоночника независимо от условия жизни, и избежание потребности постоянно носить поясничный корсет.
Физиотерапевтическое лечение включает такие процедуры, как:
- массаж;
- мануальная терапия;
- иглоукалывание;
- лечение светом и теплом.
Что такое иглотерапия? Данный метод воздействия на позвоночник очень эффективен, так как спина самая психосоматическая зона. Правильно воздействую на определенные точки, можно повлиять на работу различных органов, которые могут причиной патологии. Протрузия диска l5 s1 может быть устранена этим методом, в противном случае проводится хирургическое удаление.
Она представляет собой введение иглы и манипуляция ею под кожей в определенном участке спины. Еще этот метод называют акупунктурой, иглоукалыванием и иглорефлексотерапией, но в любом случае это помогает справиться с заболеванием многим пациентам.
Такое заболевание, как циркулярная протрузия в запущенных случаях должна проходить хирургическое лечение. В чем оно заключается?
Хирургическое лечение
Оперативное лечение должно проводиться в том случае, когда диск полностью или более половины вышел в межпозвонковое пространство. А также, если удалось выявить патологию на начальной стадии – для исключения развития осложнений.
Малоинвазивное лечение пункцией
Малоинвазивное оперативное вмешательство проводится за несколькими методиками.
- Костная блокада.
- Гидропластика.
- Лазерная вапоризация пораженного диска.
- Холодноплазменная нуклеопластика.
Костная блокада, это лечение, направленное на улучшение самочувствия больного. Особенно дейстевенное лечение, когда патология дорзальная или циркулярная. Именно циркулярная грыжа вызывает сильные боли, а блока их снимает вместе с мышечными спазмами. Действие начинается моментально, и пациент может некоторое время чувствовать себя комфортно.
Гидропластика – это самое безопасное лечение, которое заключается в введение в диск жидкости. Это значительно уменьшает выпуклость содержимого диска и снимает оттек. Процедура длится не более 20 минут и сразу дает облегчение.
Лазерное воздействие – это лечение посредством выжигания лазером – действенный на ранних стадиях межпозвонкового выпячивания.
Что касается профилактики, то следует бережно относиться к состоянию позвоночника – избегать излишних нагрузок, своевременно проводить лечение каких-либо патологий, и вести здоровый образ жизни. Если уже есть хронические заболевания, то нужно проводить профилактику осложнений и следовать всем рекомендациям специалиста.
Лечение патологии
Консервативное лечение антелистеза подразумевает наличие нескольких основных терапевтических методик:
- Прием медикаментов, способствующих купированию болевого синдрома, снятию мышечных спазмов и отёков;
- Ношение специального ортопедического корсета;
- Выполнение специальных физических упражнений, которые подбираются лечащим врачом индивидуально для каждого пациента;
- Физиотерапевтические процедуры;
- Подбор качественного ортопедического матраса, ортопедической подушки, избавление от лишнего веса (нормализация питания), минимальная двигательная активность (хотя бы на уровне выполнения индивидуального физического комплекса упражнений).
Медикаментозная терапия
Лекарственные препараты назначаются при антелистезе редко. Это происходит только в том случае, когда патология мешает профессиональной и повседневной деятельности, т.е. при сильных болях и при ограничении подвижности.
Обычно назначаются препараты из следующих групп:
Лечебная физкультура
В случае, когда у пациента диагностировано смещение позвонков, может назначаться комплекс физических упражнений. Лечебная физкультура считается самым эффективным борцом с проблемами позвоночника.
При антелистезе комплекс подбирается строго индивидуально для каждого пациента. Поскольку антелистез может быть подкреплен наличием других дегенеративно-дистрофических заболеваний, а также локализоваться в разных отделах позвоночника, лечебная гимнастика должна быть подобрана для каждого пациента в отдельности.
Хирургическое вмешательство
К оперативному вмешательству прибегают в том случае, когда консервативное лечение не дало нужных результатов, и патология развилась до 3 или 4 степени и теперь угрожает пациенту инвалидностью.
Операция имеет некоторые особенности:
Если антелистез локализуется в шейном отделе позвоночника, то особое внимание уделяется исключению риска повреждения спинного мозга
Хирург осторожно освобождает сдавленные нервные окончания и фиксирует позвонки в нужном положении;
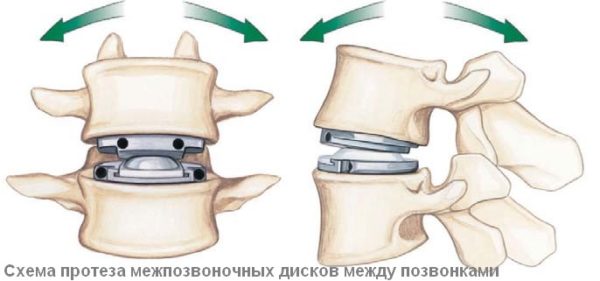
Если патология локализуется в поясничном отделе, то применяются радикальные методы, в том числе и частичное протезирование при сильном смещении позвонков.. Хирургическое вмешательство, естественно, имеет свои риски
Например, во время операции могут повредиться мышцы или связки, что повлияет на дальнейшую реабилитацию
На протяжении долгого времени пациенту придется носить жёсткий корсет и отказаться от любых нагрузок
Хирургическое вмешательство, естественно, имеет свои риски. Например, во время операции могут повредиться мышцы или связки, что повлияет на дальнейшую реабилитацию. На протяжении долгого времени пациенту придется носить жёсткий корсет и отказаться от любых нагрузок.
Профилактика
- Дозируйте нагрузку, поднимайте тяжести правильно, старайтесь не перетруждать свой организм;
- Постарайтесь также избегать долгого нахождения в статичной позе;
- Обзаведитесь качественным ортопедическим матрасом и подушкой;
- Постарайтесь избегать переохлаждения;
- Начните правильно питаться;
- Откажитесь от вредных привычек.
Помимо общих рекомендаций стоит добавить: если у Вас имеется одного или несколько дегенеративно-дистрофических изменений позвоночника, то обязательно займетесь лечением этих патологий. Это поможет избежать не только развития антелистеза в будущем, но и других схожих патологий.
Боль — как основной симптом грыжи
В обычном случае проявившаяся болезнь дает о себе знать локальными болями в пораженной области, которые могут усиливаться при движении. Боль также может распространяться на ягодичную область, может «отдавать» в ногу, передаваясь по наружной или задней поверхности бедра. Может происходить нарушение чувствительности в той зоне, за которую «отвечает» сдавливаемый нервный корешок. Так, часто появляется чувство онемения стопы, пропадают рефлексы на ноге (коленный и ахиллов), может повыситься или понизиться чувствительность. Такие симптомы появляются практически всегда, например, при дорзальной грыже диска l5 s1.
Гораздо хуже обстоит дело, если приходиться сталкиваться с диагнозом «медианная задняя грыжа» l5 s1. Проблема в том, что такая грыжа начинает давить на собственно спинной мозг или сдавливать «конский хвост», в результате чего происходит серьезное нарушение работы органов таза. Именно такие грыжи чаще всего приходится удалять хирургическим путем.
Самая неприятная и опасная форма этой болезни – секвестрированная грыжа. В этом случае происходит отрыв части грыжи, в результате чего симптомы болезни часто оказываются усиленными, боли становятся невыносимыми. Кроме того, секвестрированная грыжа диска l4 l5 нередко приводит к тем же результатам, что и рассмотренная выше форма – компрессии конского хвоста или самого спинного мозга. Многие врачи вообще считают, что такую грыжу можно лечить только хирургическим путем.