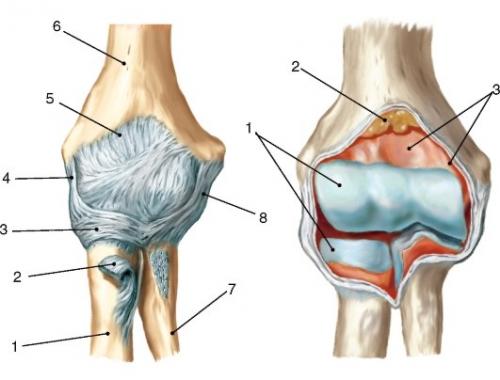
Межфаланговые проксимальные суставы
Содержание:
- Строение пальцев, или отчего возникает боль
- Плюснефаланговый сустав. Плюснефаланговые суставы стоп: особенности строения и заболевания
- Симптомы и стадии
- Кисть
- Артроз плюснефалангового сустава – причины, симптомы и лечение
- Эндопротезирование пястно-фаланговых суставов
- Вам все еще кажется, что вылечить суставы невозможно
- Диагностика артроза межфаланговых суставов стопы и кистей рук
- Стопа
- Межфаланговые проксимальные суставы. Анатомия стопы
- Проксимальные извитые канальцы. Проксимальный извитой каналец
- Артроз пальцев рук и лучезапястного сустава
Строение пальцев, или отчего возникает боль
Межфаланговые суставы имеют шаровидную форму. Движения в них происходят вокруг единственной оси и имеют одну степень свободы (так называют плоскость, в которой может двигаться сустав).
Активное разгибание в проксимальном отделе полностью отсутствует. На дистальном участке оно ничтожно мало и возможно только под воздействием внешней силы (пассивное разгибание).
Поскольку межфаланговые сочленения имеют лишь одну степень свободы, их активные движения вбок ограничены и равны нулю. Однако, возможны незначительные пассивные боковые отклонения в дистальных суставах.
Боль при ДОА появляется при активном разрушении хряща, когда суставная щель сужается до минимума и фрагменты сочленения начинают соприкасаться в процессе сгибания. Формируются костные разрастания (остеофиты), которые могут разрушаться при движениях, что вызывает сильнейший дискомфорт.
Если лечение межфалангового остеоартроза не начато вовремя, происходит полное разрушение суставов и, как результат, потеря подвижности в них.
Плюснефаланговый сустав. Плюснефаланговые суставы стоп: особенности строения и заболевания
На первом этапе болезнь проявляется небольшими неудобствами при ходьбе, процесс деформации запущен, врач может выявить при рентгене уменьшение просвета в суставной области.
Артроз 1 степени излечивается практически полностью при помощи лечебной физкультуры, физиотерапевтических процедур, приёма хондропротекторов.
Артроз плюснефалангового сустава второй степени излечивается с помощью приёма препаратов, уменьшающих боль
С осторожностью нестероидные противовоспалительные препараты стоит принимать пациентам, имеющим заболевания желудка: язва, гастрит
При третьей, четвертой степени сустав пальца деформирован полностью, на первом пальце нарастает косточка, он становится неподвижным. Вылечить заболевание традиционными способами не удаётся, требуется операционное вмешательство.
Пациенту назначается инвалидность, так как передвигаться он может только с помощью трости, испытывая непрекращающиеся боли. Наступать может только на внешнюю сторону стопы.
Лечение направлено только на то, чтобы снять боль, которая становится постоянной, беспокоит пациента даже во сне.
Специалисты выделяют три степени заболевания:
- На первом этапе пациент испытывает периодические боли в области большого пальца стопы, которым обычно не придаётся значение. На рентгеновском снимке видно сужение суставной щели. Края суставов заострены, появляются начальные остеофиты.
Пальцы могут болеть и искривляться
- На втором этапе заболевания боли становятся постоянными, наблюдается отёчность больной области, появляется деформация сустава, уменьшается его подвижность. Существенно сужается суставная щель, фаланги начинают задевать друг друга. На рентгеновском снимке видны многочисленные остеофиты.
- Артроз в запущенной стадии характеризуется сильными болями, нарастанием косточки на большом пальце стопы. Нарушена походка, больной начинает прихрамывать. Постепенно заболевание переходит на всю стопу, охватывая другие пальцы.
Видимым признаком заболевания является появление косточки на большом пальце ноги. Но этот признак характерен для артроза суставов 3 степени. На первых этапах заболевания другие симптомы проявляются не так явно, что затрудняет правильную диагностику заболевания:
- Боли в межфаланговых суставах;
- Отёчность, воспаление пальцев стопы;
- Деформация пальцев;
- Скованность в движениях, особенно по утрам.
Чаще от артроза страдает плюснефаланговый сустав.
При запущенной форме артроза фалангового сустава появляется хромота, отмирание тканей в больной суставной области, что приводит к инвалидности
Важно вовремя обратиться к врачу, начать комплексное лечение
Воспалительные процессы в стопе приводят к потере эластичности мышечных и соединительных тканей. Тяжесть течения болезни определяется 3 стадиями.
Симптомы заболевания могут выглядеть следующим образом:
- Начальная стадия развития артроза сопровождается быстрой усталостью ног во время ходьбы или выполнения физических упражнений. На этой стадии болезнь вполне излечима даже при помощи народных средств.
- На второй стадии симптоматика прогрессирует и проявляется скованностью сустава, умеренными болями, отеками и появлением мозолистых наростов на суставе 1 пальца. В этом случае требуется тщательное выполнение диагностических мероприятий для того, чтобы предупредить дальнейшее прогрессирование дегенеративных процессов в нижних конечностях. При этом следует учитывать, что при 2 стадии артроза невозможно полностью восстановить хрящевые ткани.
- На заключительной, 3 стадии артроза палец на ноге подвергается сильной деформации, вследствие чего пациент может слегка прихрамывать при ходьбе, а боли присутствуют постоянно. В результате воспалительного процесса возможен артроз плюсневого сустава, сужение суставной щели, а также образование кист и остеофитов в околосуставных тканях. При 3 стадии заболевания пациенту требуется постоянное наблюдение врача. При тяжелом развитии воспалительного процесса требуется оперативное вмешательство.
Симптомы и стадии
Поражение пястно-фаланговых или проксимальных межфаланговых суставов развивается медленно, ничем себя не проявляя в начальной фазе заболевания. Первые признаки недуга появляются лишь при разрушении сустава. Поэтому чем раньше выявлена патология, тем лучше для пациента. Своевременная диагностика повышает эффективность проводимого лечения и позволяет избежать операции.
Артроз межфаланговых суставов стопы и пальцев рук имеет несколько степеней развития:
- Начальная стадия. Для нее характерны слабовыраженные болевые ощущения в сочленениях, появляющиеся после нагрузки, и хруст при движениях. Уже на этой стадии появляются внешние признаки ДОА в форме узелков с тыльной стороны пальцев.
- Через несколько лет патология переходит во II стадию. Пациента начинают беспокоить постоянная боль в пальцах, хруст в суставах. Симптомы усиливаются в ночное время и могут сопровождаться чувством жжения и ощущением пульсации. Также отмечает отечность периартикулярных тканей, повышение местной температуры. Возможно развитие общего недомогания, появление лихорадки. Узелки становятся более заметными, палец отклоняется от оси и деформируется, начинают формироваться остеофиты.
- На III стадии симптомы становятся более отчетливыми. Болевой синдром носит постоянный характер, значительно усиливается при минимальных нагрузках. Пораженный сустав почти полностью разрушается, что приводит к искривлению пальцев, выраженному ограничению объема движений в них. В субхондральныъ костях появляются кисты, постепенно развивается склероз.
На третей стадии консервативная терапия практически не дает результатов. Единственным способом лечения становится операция.
Кисть
Дополнительные сведения: Кисть (анатомия)
Межфаланговые суставы кисти (лат. articulatio interphálangeae mánus):
- межфаланговый сустав (между проксимальной и дистальной фалангами) большого пальца (I) кисти и
- межфаланговые суставы (между проксимальной и промежуточной и промежуточной и дистальной фалангами) указательного (II), среднего (III), безымянного (IV) пальцев и мизинца (V).
Кровоснабжение: глубокая ладонная артериальная дуга. Венозный отток в глубокие вены кисти, затем в локтевые, лучевые и межкостные вены.
Лимфоотток: по глубоким лимфатическим сосудам в лимфатические узлы (лат. nódi lymphátici cubitáles).
Иннервация капсул суставов осуществляется ветвями: локтевого, лучевого и срединного нервов.
Артроз плюснефалангового сустава – причины, симптомы и лечение
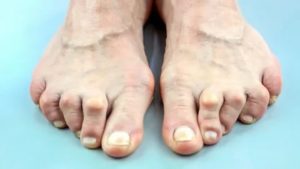
Деформирующий артроз – болезнь, которая не приводит к инвалидности, но влияет на качество жизни человека. Уже на ранних стадиях проявления заболевания определяется повышенная усталость, возникают боли в суставах, которые по мере прогрессирования патологии проявляются различной степенью интенсивности, становятся постоянными.
Деформирующий артроз межфаланговых суставов стопы, большого пальца или мелких суставов ног заставляет человека отказываться от ношения обычной обуви по причине ограничения нормальной двигательной активности в суставах, острой боли, хромоты.
Чтобы избежать быстрого развития патологических событий, требуется грамотное своевременное лечение терапевтическими методами и хирургической коррекцией.
Суть проблемы
Диагноз представляет собой хроническое заболевание суставов, обусловленное их деформацией с ограничением подвижности.
В медицинской терминологии такое состояние опорной дистальной системы нижней конечности определяется, как дегенеративно-дистрофическое поражение суставов, связанное с тканевым разрушением суставного хряща, покрывающего головку сочленяющихся сегментов и сопровождающееся острой воспалительной реакцией.
Это прогрессирующее заболевание, которое ведет к потере прочностных и эластичных свойств хряща, появлению рыхлых разрастаний (остеофитов) на суставной поверхности с последующим его разрушением и окостенением.
«Положительный» момент артрологического поражения — клиническое состояние не выходит за пределы сустава стопы, но разрушение хрящевой целостности вызывает воспалительную реакцию в мягких тканях, что ухудшает общую клиническую картину.
Нарушаются общее суставное кровообращение, обменные процессы в связочно-мышечном аппарате.
Дегенеративное изменение мелких суставов или большого пальца развивается по нарастающей: период ремиссии чередуется с обострением, имеющим ярко выраженную симптоматику.
Причины артроза
Клиническая патология делится первичную или вторичную формы образования. При неясной этиологии остеоартроза обеих стоп клиницисты определяют, как первичный остеоартроз. Поражаться может совершенно здоровый сустав.
Вторичный артроз связан с посттравматическим осложнением, нарушением метаболизма, проблемами с эндокринной системой, гнойными воспалениями или врожденной предрасположенностью.
Эндопротезирование пястно-фаланговых суставов
Выбор имплантата
Анатомические протезы (пирокарбон, металл/полиэтилен): при выпрямленных, но разрушенных суставных поверхностях и болезненных или туго-подвижных пястно-фланговых суставах со здоровыми мягкими тканями.
Силиконовые импланты: при разрушенных суставах и плохом соотношении суставных поверхностей с источенными мягкими тканями. Удерживает положение мягких тканей после реконструкции, действуя как распорка. Слегка сгибается, но также как поршень двигается в костном канале при движениях в суставе.
Техника операции (анатомические имплантаты)
Продольный или поперечный разрез (при эндопротезировании нескольких суставов). Расщепляют сухожилие и капсулу по средней линии. Продолжают по инструкции. Сохраняют места прикрепления коллатеральных связок проксимально и дистально. Контролируют соотношение в суставе и размер с помощью ЭОП. Аккуратно восстанавливают капсулу по тылу сустава и сухожилие разгибателя, чтобы обеспечить возможность ранней мобилизации.
Техника операции (силиконовые протезы)
Подобно реконструкции мягких тканей.
Реабилитация
Определяется видом протеза.
Анатомические имплантаты: следует рано начинать мобилизацию, как при эндопротезировании коленного и тазобедренного сустава, так как мягкие ткани стабильны и кинематика в суставе должна быть относительно нормальной.
Силиконовые протезы: реконструкция мягких тканей вынуждает к иммобилизации до заживления, несмотря на нарушение кинематики кисти.
Статический режим:
Шины
- Две шины (одна с разгибанием в запястье, согнутыми пястно-фаланговыми суставами и межфаланговыми суставами в нейтральном положении; другая, удерживающая запястье в положении разгибания и пястно-фаланговые и межфаланговые суставы в нейтральном положении)
- Шины надевают попеременно на ночь и для защиты в течении дня
Упражнения:
- Шину снимают днем на час для упражнений:
- Сгибание в пястно-фаланговых суставах с разгибанием в межфаланговых суставах
- Разгибания в пястно-фаланговых суставах и сгибания в межфаланговых суставах
- Активное сгибание всех суставов
- Пассивное разгибание/сгибание с активным удержанием
- Упражнения для межкостных мышц
- Лучевое отклонение пальцев
- Активное сгибание и разгибание в запястье
Динамический режим:
Шины:
Динамическая разгибательная шина для поддержания пястно-фаланговых суставов в разгибании с лучевой тягой для коррекции и предупреждения локтевой девиации
Дополнительную шину надевают на ночь для удержания пальцев в разгибании и для защиты
Шины носят постоянно в течение четырех недель
Упражнения:
- Активное сгибание в пястно-фаланговых суставах и разгибание в межфаланговых суставах
- Активное разгибание в пястно-фаланговых суставах со сгибанием в межфаланговых суставах
- Активное сгибание всех суставов
- Пассивное разгибание
Через четыре недели после операции:
Статический режим:
Шину надевают только на ночь
Динамический режим:
Шину надевают только для защиты
Упражнения:
- Сгибание в пястно-фаланговых и разгибание в межфаланговых суставах
- Разгибание в пястно-фаланговых и сгибание в межфаланговых суставах
- Полное сгибание всех суставов
- Пассивное разгибание с активным удержанием
- Лучевое отклонение пальцев
- Сгибание в запястье и разгибание
- Пронация и супинация
- Легкая повседневная активность начинается в режиме усиленной защиты суставов
Через шесть недель после операции:
Усиленное сопротивление
Через восемь недель после операции:
Начинают движения, соблюдая принципы защиты суставов
Возможные осложнения
- Рубцовые спайки
- Несостоятельность разгибателя
- Отек
- Локтевая девиация
- Боль
- Уменьшение амплитуды движений
- Снижение функции (особенно, при малой амплитуде движений в проксимальном межфаланговом суставе)
Вам все еще кажется, что вылечить суставы невозможно
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с воспалением хрящевой ткани пока не на вашей стороне…
И вы уже думали о стационарном лечении? Оно и понятно, ведь боли в суставах — очень опасный симтом, который при несвоевременном лечении может закончиться ограниченной подвижностью. Подозрительный хруст, скованность после ночного отдыха, кожа вокруг проблемного места натянута, отеки на больном месте… Все эти симптомы знакомы вам не понаслышке.
(function(w, d, n, s, t) { w = w || []; w.push(function() { Ya.Context.AdvManager.render({ blockId: ‘R-A-267561-2’, renderTo: ‘yandex_rtb_R-A-267561-2’, async: true }); }); t = d.getElementsByTagName(‘script’); s = d.createElement(‘script’); s.type = ‘text/javascript’; s.src = ‘//an.yandex.ru/system/context.js’; s.async = true; t.parentNode.insertBefore(s, t); })(this, this.document, ‘yandexContextAsyncCallbacks’); var m5c7780e466284 = document.createElement(‘script’); m5c7780e466284.src=’https://www.sustavbolit.ru/show/?’ + Math.round(Math.random()*100000) + ‘=’ + Math.round(Math.random()*100000) + ‘&’ + Math.round(Math.random()*100000) + ‘=7397&’ + Math.round(Math.random()*100000) + ‘=’ + document.title +’&’ + Math.round(Math.random()*100000); function f5c7780e466284() { if(!self.medtizer) { self.medtizer = 7397; document.body.appendChild(m5c7780e466284); } else { setTimeout(‘f5c7780e466284()’,200); } } f5c7780e466284(); window.RESOURCE_O1B2L3 = ‘kalinom.ru’;EtoSustav.ru » Все о суставах » Все об анатомии суставов
Диагностика артроза межфаланговых суставов стопы и кистей рук
Межфаланговый ДОА имеет настолько яркую клиническую картину, что спутать его с другими заболеваниями сложно. Узелки Гебердена-Бушара формируются только в области проксимальных и дистальных межфаланговых сочленений. Другие суставы при этом не страдают.
Более точную картину заболевания можно получить с помощью рентгенологического обследования. Именно оно считается основным диагностическим методом при артрозе мелких костей стопы и кистей рук.
Несмотря на то, что артроз межфаланговых суставов вызывает серьезные деформации, он способен в течение долгих лет находиться в вялотекущем состоянии и не влиять на активность и работоспособность пациента. Однако, для защиты сочленений и предупреждения их дальнейшего разрушения следует ограничить нагрузку на суставы, отказаться от однообразной физической деятельности и заняться лечением.
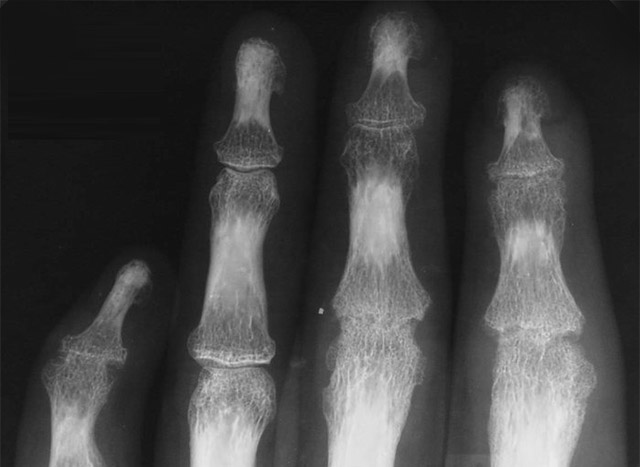
В запущенных случаях, особенно при наличии сопутствующих заболеваний, пациенту могут быть назначены дополнительные обследования. Особенно информативными являются магнитно-резонансная томография или ультразвуковое исследование. Такая диагностика позволяет получить более детальную информацию о состоянии внутрисуставных структур, в том числе, костей и поверхностей хряща.
Стопа
Дополнительные сведения: Стопа
Межфаланговые суставы стопы (лат. articulatio interphálangeae pédis):
- межфаланговый сустав (между проксимальной и дистальной фалангами) I пальца стопы и
- межфаланговые суставы (между проксимальной и промежуточной и промежуточной и дистальной фалангами) II, III, IV и V пальцев стопы.
Устройство межфаланговых суставов стопы не отличается от подобных сочленений кисти. К особенностям строения относится часто встречающееся сращение дистальной и средней фаланги V пальца.
Кровоснабжение: ветвями артерии стопы и глубокой сети стопы бассейна дорзальной артерии стопы (лат. artéria dorsális pédis). Венозный отток осуществляется в глубокие вены нижней конечности: переднюю и заднюю большеберцовые лат. vv. tibiáles antérior et postérior и вену голени лат. v. peronéa.
Лимфоотток: по глубоким лимфатическим сосудам в лимфатические узлы (лат. nódi lymphátici poplítei).
Иннервация капсул суставов осуществляется ветвями: среднего и латерального подошвенных нервов (лат. nn. plantáres mediális et laterális) и поверхностного и глубокого нервов голени (лат. nn. peronéi superficiális et profúndus).
Межфаланговые проксимальные суставы. Анатомия стопы

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей …
Читать далее »
Отдаленной частью нижней конечности является стопа, необходимая для удержания тела в вертикальном положении. Ее строение – это непростое соединение групп небольших костей, формирующих прочный свод для опоры корпуса при движении и в положении стоя. Такая конструкция и большое количество сочленений создают гибкую и прочную конструкцию. Контактирующий с землей нижний свод стопы называют подошвой, противоположную часть – тыльной стороной.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Sustalaif . Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Скелет человеческой стопы включает 26 косточек, разделенных на три части: предплюсну, плюсну и непосредственно фаланги пальцев.
- В части предплюсны насчитывается 7 костей. Это кубовидная кость, ладьевидная, пяточная, таранная, клиновидная медиальная и промежуточная кости.
- В структуру плюсны входит пятерка коротких косточек трубчатой формы. Они связывают предплюсну с проксимальными фалангами пальцев.
- Короткие косточки трубчатой структуры формируют фаланги пальцев. В соответствии с расположением они называются проксимальная, промежуточная и дистальная.
Межфаланговые соединения суставов пальцев ног называются плюснефаланговый, проксимальный и дистальный сустав. Строение первого пальца стопы похоже на большой палец кисти. У него лишь две фаланги, а у остальных пальцев три. Подвижность сочленений стопы аналогична соответствующим кистевым, но с ограничениями.
В месте связки головок плюсневых костей с нижней частью проксимальных фаланг находится плюснефаланговый шаровидный сустав. По тыльной стороне суставы пальцев ног закрыты разгибателями, а по подошве каналами сухожилий. С обеих сторон сочленения укреплены боковыми связками. Со стороны подошвы – межголовчатыми связками и сухожилиями.
Сустав первого пальца с внутренней стороны усилен сухожилием отводящей мышцы. С внешней стороны он примыкает к клетчатке межпальцевого промежутка. В подошвенной части капсула включает внутреннюю и наружную сесамовидные косточки.
Плюснефаланговый сустав второго пальца со стороны подошвы укрепляют волокна фиброзного канала мышц сгибателей. Сухожильные волокна межголовчатой связки и приводящей мышцы вплетены в капсулу. С внутренней стороны она поддерживается связкой сухожилий первой тыльной мышцы, а под связкой сухожилиями червеобразной мышцы.
Капсулу с внешней стороны укрепляют сухожилия тыльной межкостной мышцы. По обеим сторонам капсулы находится клетчатка межпальцевых промежутков. Головки всех плюсневых косточек оплетены глубокой поперечной связкой. Угол сгибания плюснефаланговых суставов маленький, что связано с высокой плотностью суставной сумки.
Стопа
Межфаланговые суставы стопы (лат. articulatio interphálangeae pédis):
- межфаланговый сустав (между проксимальной и дистальной фалангами) I пальца стопы и
- межфаланговые суставы (между проксимальной и промежуточной и промежуточной и дистальной фалангами) II, III, IV и V пальцев стопы.
Устройство межфаланговых суставов стопы не отличается от подобных сочленений кисти. К особенностям строения относится часто встречающееся сращение дистальной и средней фаланги V пальца.
Кровоснабжение: ветвями артерии стопы и глубокой сети стопы бассейна дорзальной артерии стопы (лат. artéria dorsális pédis). Венозный отток осуществляется в глубокие вены нижней конечности: переднюю и заднюю большеберцовые лат. vv. tibiáles antérior et postérior и вену голени лат. v. peronéa.
Лимфоотток: по глубоким лимфатическим сосудам в лимфатические узлы (лат. nódi lymphátici poplítei).
Иннервация капсул суставов осуществляется ветвями: среднего и латерального подошвенных нервов (лат. nn. plantáres mediális et laterális) и поверхностного и глубокого нервов голени (лат. nn. peronéi superficiális et profúndus).
Проксимальные извитые канальцы. Проксимальный извитой каналец
В проксимальных извитых канальцах обратному всасыванию подвергается 65-75 % воды и натрия, которые содержатся в протекающем по ним фильтрате. Отметим, что реабсорбируется изотоническая жидкость, т.
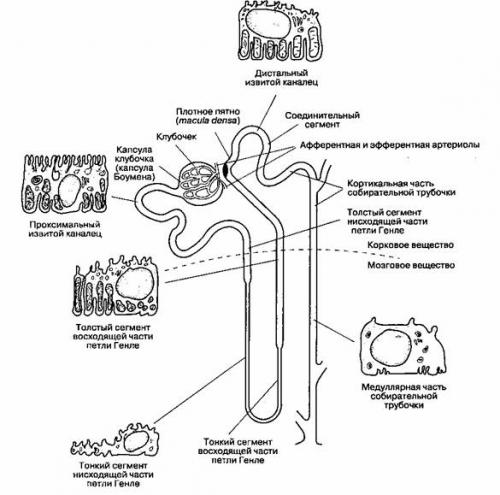
Рис. 31-1. Схема строения нефрона. (Из: Ganong W. F. Review of Medical Physiology, 14th ed. Appleton & Lange, 1989; с разрешения.)
цевым капиллярам (рис. 31-3). Внутриклеточная концентрация натрия снижается, и он начинает пассивно поступать по градиенту концентрации из канальцевой жидкости в эпителиальные клетки. В наиболее проксимальном отделе извитого канальца реабсорбция натрия усиливается под воздействием ангиотензина II и норадреналина. До-фамин, напротив, уменьшает реабсорбцию натрия в проксимальных отделах.
Реабсорбция Na+ сопряжена с реабсорбцией других растворенных веществ и секрецией H+ (рис. 31-3). Специфический белок-переносчик
ТАБЛИЦА 31 -1. Функциональное подразделение нефрона^
Отдел нефрона
Функция
Клубочек
Фильтрация крови
Проксимальный извитой каналец
Реабсорбция Натрия2 хлорид Вода Бикарбонат Глюкоза, белок, аминокислоты Калий, магний, кальций Фосфаты3, мочевая кислота, мочевина
Секреция Органические анионы Органические катионы Образование аммиака
Петля Генле
Реабсорбция
Натрий, хлориды Вода Калий, кальций, магний Противоточное умножение
Дистальный извитой каналец
Реабсорбция Натрия4 хлорид Вода Калий Кальций5 Бикарбонат
Секреция
Ион водорода4 Калий4 Кальций
Собирательная трубочка
Реабсорбция Натрия4’7 хлорид Вода6’7 Калий4 Бикарбонат
Секреция
Калий Ион водорода4 Образование аммиака
Юкстагломеруляр-ный аппарат
Секреция ренина
1 С изменениями. Из: Rose В. D. Clinical Physiology of Acide Base and Electrolite Disordsers, 3rd ed. McGraw-Hill,1989.
2 Частично увеличивается под действием ангиотензина II.
3 Угнетается паратиреоидным гормоном.
4 Частично опосредовано альдостероном.
5 Усиливается паратиреоидным гормоном.
6 Опосредовано антидиуретическим гормоном.
7 Угнетается предсердным натрийуретическим пептидом.
при посредстве низкой внутриклеточной концентрации Na^ осуществляет транспорт фосфатов, глюкозы и аминокислот. В результате активности №+/К+-зависимой АТФ-азы (обменивающей 3 Na^ на-2 K+) уменьшается внутриклеточный положительный заряд, что облегчает реабсорбцию других катионов (K+, Ca2+, Mg2+). Именно так Ка+/К+-за-висимая АТФ-аза, расположенная на базолате-ральной поверхности эпителиальной клетки канальца, играет роль источника энергии для реабсорбции большинства растворенных в фильтрате веществ. Реабсорбция Na+ на люминальной поверхности клеточной мембраны сопряжена с секрецией H+. За счет работы этого механизма реабсорбируется до 90 % фильтруемых в клубочках ионов бикарбоната (рис. 30-2). В отличие от других растворенных веществ, хлориды способны проходить через узкие щели между эпителиальными клетками канальцев. Поэтому их реабсорб-ция осуществляется пассивно по градиенту концентрации. Кроме того, за счет функционирования КуСГ-транспортера, который перемещает оба иона на капиллярную поверхность клеточной мембраны (рис. 31-3), происходит и активный механизм реабсорбции хлоридов.
В проксимальных канальцах секретируются органические катионы и анионы. Ряд органических веществ-катионов (креатинин, циметидин и хини-дин), конкурируя за один и тот же насосный механизм переноса, способны препятствовать экскреции друг друга. Доказано, что общие механизмы секреции имеют такие органические анионы, как ураты, кетоновые кислоты, пенициллины, цефа-лоспорины, диуретики, салицилаты и большая часть рентгеноконтрастных препаратов. Оба насоса, вероятно, играют основную роль в элиминации различных циркулирующих токсинов. Фильтруемые низкомолекулярные белки в норме реабсорби-руются клетками проксимальных канальцев и подвергаются в них метаболической деградации.
Артроз пальцев рук и лучезапястного сустава
Артроз пальцев рук бывает значительно реже, чем аналогичная патология в коленном, плечевом или тазобедренном суставах.
Причины артроза рук
-
Встретить такое заболевание можно у тех, кто всю жизнь трудился тяжело, часто переохлаждал руки, подвергал свои руки постоянным динамическим нагрузкам:
- рабочих, имеющих постоянное дело с виброинструментами: перфоратором, отбойным молотком, дрелью
- женщин, кто много стирал вручную в холодной воде
- работников сельского хозяйства, занятых на грубой, немеханизированной работе
- спортсменов: теннисистов, бейсболистов, волейболистов
-
Другая причина — генетическая предрасположенность:
Деформации в суставе при этом происходят немотивированно. Внутри просто включается какой-то патологический процесс, обедняющий структуру хрящевой ткани сустава и приводящий к его постепенному разрушению.
-
Травма также может привести к артрозу, особенно повреждения лучезапястного сустава.
- Дефицит эстрогена у женщин в климактерическом периоде приводит к костной резорбции, что способствует в том числе и артрозу
Многие ошибочно называют артроз артритом, хотя артрит — куда более серьезное заболевание.
Как отличить артроз и артрит
- Артрит — системное воспалительное заболевание суставов, изменяющее формулу крови, поражающее некоторые внутренние органы
- Артроз — деформация сустава, хоть и наступающая из-за внутренних дистрофических изменений, но не сказывающаяся на организме в целом, кроме нарушений двигательных функций
- Боль при артрите не имеет такой привязки к движению, и в основном приходит ночью и даже несколько стихает, как только начинается движение
- Артрозный болевой симптом всегда усиливается с началом движения и утихает в покое
- Артроз чаще встречается у пожилых, а артрит — у молодых
Очень часто наблюдается смешанная форма — артрозо-артрит, когда деформация сустава сопровождается его воспалением.
В любом случае, если суставы кистей рук начали вдруг без причины видоизменяться — это может служить индикатором того, что в костной системе начались серьезные патологические процессы.
Типы артроза кистей рук
Чаще диагностируется артроз лучезапястного сустава, в основном травматического происхождения.
Из рисунка ниже можно понять, сколь сложно устройство кисти, и какое большое количество суставов находится в ней.
Артроз кисти может быть узелковым:
- Узелки Гебердена — на суставах дистальных (крайних) фаланг пальцев
- Узелки Бушара — на суставах проксимальных (срединных) фаланг
Отдельно выделяют ризартроз — поражение пястно-фаланговых и пястно-запястных суставов большого пальца.
Стадии заболевания и симптомы
Первая стадия
- В первой стадии нет еще ярких внешних проявлений патологии, но уже присутствуют симптомы периодических болей, возникающих при движении кистей или во время физической работы
- Может также наблюдаться небольшая припухлость в дистальных фалангах
Вторая стадия
- Боль начинает приобретать постоянный характер, но она скорее ноющая, острые симптомы обычно не свойственны при патологии кистей
- Кожные поверхности возле суставов краснеют и отекают
- На кистях заметны и прощупываются мелкие узелки Гебердена, часто симметричное, на обеих кистях, и более крупные — Бушара.
- Образование узлов необратимо: они остаются даже после исчезновения покраснения и отечности
- Движения в кистях ограничены и сопровождаются хрустом
- Появляются симптомы мышечной атрофии
Третья стадия
- Отечность и краснота также могут стать постоянным признаком
- Деформация в суставах и костные разрастания приводят к невозможности согнуть пальцы или саму кисть, то есть к фактически полной обездвиженности
- Узловатость суставов дополняется искривлением всех элементов кисти
- Больная конечность становится истощенной и внешне более тонкой