Воспаление спинного мозга
Содержание:
Симптомы и признаки
Симптомы и признаки воспаления спинного мозга делятся на стадии и формы течения. Однако все начинается с продромального периода, который присущ многим инфекционным заболеваниям (например, ларингиту, гаймориту, адениту и пр.):
- Слабость;
- Боли в мышцах и суставах;
- Недомогание;
- Потоотделение:
- Повышение температуры.
На фоне данных симптомов развиваются прочие признаки, которые зависят от вида миелита.
При острой очаговой форме выделяют признаки:
- Боли в спине и грудной клетке, что присуще всем видам острой формы;
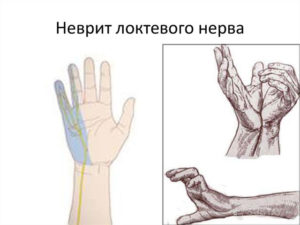
- Нарушение чувствительности нижних конечностей, что проявляется в ползании мурашек, онемении, покалывании;
- Онемение усиливается и переходит в паралич ног;
- Нарушается дефекация и мочеиспускание: задержка и полная их невыводимость.
Острая распространенная форма проявляется в таких симптомах:
- Несимметричная чувствительность и подвижность справа и слева;
- Мочеиспускание и дефекация слегка расстроены.
Подострая и хроническая форма выражены в таких признаках:
- Боль в спине – главный признак всех видов миелита подострой и хронической формы;
- Нарушение чувствительности;
- Паралич ног, который сначала является вялым, а потом становится патологическим;
- Нарушение в работе мочеиспускания и дефекации;
- Формирование пролежней из-за нарушения кровообращения и кровоснабжения, питания тканей;
- Заражение крови может возникнуть на фоне застоя мочи и пролежней, которые являются благоприятными условиями для проникновения и размножения инфекции.
Лучевая форма может проявиться по истечению 2 лет после облучения в симптоматике, присущей пораженному участку. Чаще всего страдают нижние конечности, которые теряют чувствительность и начинается покалывание, ползание мурашек.
Нарушение чувствительности нижних конечностей заключается в снижении болевого порога, температурном восприятии и неспособности определить, как лежат ноги, если закрыть глаза. Может наблюдаться обратный эффект, когда чувствительность повышается.
Проявляется миелит характерными стадиями:
- Острая стадия – нарастание симптоматики миелита и длительность до 3 недель.
- Ранняя восстановительная стадия – стабилизация самочувствия и длительность до 5 недель. Характерными становятся снижение нарушений в чувствительности и работе малого таза, а также закрываются пролежни.
- Поздняя восстановительная стадия.
- Остаточные явления (стадия восстановления).
Причины
Заболевание развивается вследствие влияния различных неблагоприятных факторов, которые приводят к воспалению ткани спинного мозга. Это вызывает нарушение проведения нервных импульсов по чувствительным и двигательным путям ниже места расположения патологического процесса.
В зависимости от причины воспаления в спинном мозге выделяют несколько форм миелита.
- Инфекционный – возникает при влиянии болезнетворных бактерий и нейрогенных вирусов: первичный – развивается при воздействии патогенных микроорганизмов преимущественно на нервную ткань (полиомиелит); вторичный – развивается при общеинфекционном процессе и последующем заносе бактерий или вирусов в нервную ткань (корь, скарлатина, герпетическая инфекция).
- Травматический – возникает в результате открытой или закрытой травмы позвоночника и вторичного инфицирования спинного мозга (переломы позвоночного столба, резаные, колотые, огнестрельные раны).
- Аутоиммунный – возникает вследствие поражения нервной ткани аутоантителами (рассеянный склероз, болезнь Девика, ревматические заболевания). Подробную информацию о белезни Девика (оптикомиелите) можно прочитать здесь.
- Токсический – возникает при эндогенном (уремия) и экзогенном (соли тяжелых металлов, спирт) отравлении организма с вовлечением в патологический процесс нервной ткани спинного мозга.
- Поствакцинальный – возникает после введения сывороток с нарушением правил вакцинации и сроков хранения.
- Врожденный – возникает при нарушении эмбрионального развития нервной трубки, что приводит к гидромиелии (порок развития) и сирингомиелии (прогрессирующее хроническое заболевание), которая возникает на фоне распада нервной ткани и образования полостей.
 Миелит начинается с лихорадки и общего недомогания
Миелит начинается с лихорадки и общего недомогания
Часто патологический процесс развивается на фоне остеомиелита позвоночника – гнойного воспаления тел позвонков с последующим разрушением костной ткани. Остеомиелит позвоночника приводит к нарушению анатомического строения позвоночного столба, сдавливанию спинного мозга, заносу болезнетворной микрофлоры в нервную ткань.
Патогенез
В случае первичных инфекционных миелитов инфекция проникает в спинной мозг гематогенным путём. Виремия предшествует поражению мозга. При вторичных инфекционных миелитах играет роль аллергический фактор. Инфекция попадает в спинной мозг аналогично: гематогенным путём. Травматические миелиты возникают в результате присоединения вторичной инфекции.
В течение миелита различают стадию острых явлений (от начала заболевания до стабилизации симптомов), ранний восстановительный период (до 4-6 мес. после стабилизации симптомов), поздний восстановительный период(от 4-6 мес. с начала заболевания до 2 лет) и стадию остаточных явлений.
Причины
Основная причина развития этой патологии — микроорганизмы. Это могут быть грибки, бактерии, паразиты и вирусы. Такая форма называется инфекционной или гнойной. Также встречаются и другие виды:
- Токсическая.
- Травматическая.
- Лучевая.
- Поствакцинальная.
Однако бывают и такие случаи, когда выяснить причину болезни не удаётся, и в таком случае говорят об идиопатическом поперечном миелите спинного мозга.
Травматический миелит развивается в результате повреждения спины и может быть осложнением этой травмы.
Токсический – результат отравления химическими соединениями, при котором поражаются нервы и нервные корешки.
Поствакцинальный имеет аллергическую природу и чаще развивается после прививки, при наличии предрасположенности к аллергии.
Лучевой развивается при лечении онкологических заболеваний при помощи облучения.
Также существуют и провоцирующие факторы, которые способствуют развитию этого воспалительного процесса. Это чаще всего плохой иммунитет и переохлаждение.
Симптоматика
Миелит бывает шейным, грудным, а также поясничным. При развитии болезни нарушается функционирование нервных окончаний, из-за чего впоследствии возникают серьезные проблемы как в чувствительной, так и в двигательной системах.
При миелите первое, с чем сталкивается пациент, – парезы ног, рук и болевые симптомы средней интенсивности. Следом – двигательные и чувствительные расстройства, которые могут наблюдаться в течение нескольких дней. Также нередки проблемы в области малого таза (как правило, речь идёт о сбоях в работе органов).
Характеристика неврологических проявлений различается в зависимости от периода прогрессирования дегенеративного процесса и от местоположения очага воспаления.
 Основными симптомами воспаления спинного мозга являются боли и парезы
Основными симптомами воспаления спинного мозга являются боли и парезы
Если воспаление обнаружено в области поясницы, то развитие заболевания происходит следующим образом: сначала появляются парезы ног, сопровождающиеся атрофией мышц. После этого – нарушаются или разрушаются полностью функции глубоких рефлексов. Затем – возникает недержание мочи и кала, что служит явным признаком неправильной работы органов малого таза.
Говоря о симптоматике болезни, нужно учитывать время её проявления и развития. От начала заболевания до развития ее пика признаки миелита сменяют друг друга. Первичные (начальные) симптомы практически не позволяют правильно поставить диагноз, потому что они не особо сильно отличаются от признаков иных инфекционных болезней. Условно стандартными признаками дегенеративно-дистрофического процесса являются неожиданное начало, слабость, озноб и рост температуры тела до сорока градусов. Пройдя этот этап, миелит начинает показывать себя, и первым, что начинает мучить пациента, будут болевые ощущения в области спины, которые бывают интенсивными. Особенность данного симптома при миелите в отсутствии фокусирования на одном месте. Боль в спине затрагивает и соседние участки тела. Часто болевые ощущения иррадиируют в спину, верхнюю часть ног или иные рядом находящиеся участки тела. Со временем признаки постепенно становятся всё яснее, причем это может занять и пару часов, и несколько дней или даже недель.
 Симптомы могут разниться в зависимости от стадии развития патологии
Симптомы могут разниться в зависимости от стадии развития патологии
Терапия миелита зависит от степени поражения. Поражение спинного мозга в верхнем шейном отделе считается наиболее опасным по сравнению с другими видами, поскольку существует шанс возможного поражения диафрагмального нерва, что сулит остановкой дыхания.
Нередко поражение обнаруживается и в пояснично-крестцовом отделе. Симптомы в данном случае представляют собой парез ног, постепенную атрофию мышц, а также проблемы в работе органов малого таза.
Важно отметить, что у пациента всегда уменьшается чувствительность вне зависимости от места развития воспаления. Есть негласное правило, по которому происходит нарушение чувствительности: такое случается чуть ниже области поражения. Эти проблемы заключаются не только в том, что у человека пропадает болевая чувствительность, но также и в уменьшенной реакции на температурные изменения и прикосновения, а также могут присутствовать «ложные ощущения» в виде «мурашек»
Лечение
Обязательна госпитализация. При вирусных и аллергических М., а также при М. невыясненной природы назначают массивные дозы глюкокортикоидных гормонов — до 100—120 мг преднизолона внутрь в сутки. Через несколько дней дозу постепенно снижают. Длительность гормональной терапии определяется динамикой заболевания. Показана также энергичная дегидратационная терапия (лазикс, урегит, маннитол). Антибиотики назначают с первых дней болезни для профилактики суперинфекции. При гнойных М. обязательны антибиотики в максимально высоких дозах. Необходим постоянный уход за кожей и регулярная катетеризация мочевого пузыря. Симптоматические средства — витамины, анальгетики, амидопирин и другие производные пиразолона. После ликвидации острого периода необходима реабилитация: ЛФК, массаж, физиотерапия, при спастических параличах — элениум, седуксен, мидокалм.
Прогноз зависит от этиологии М. и его тяжести. Пиогенные М. обычно имеют неблагоприятный исход. Очень плохой прогноз и при восходящих формах М. Однако применение искусственной вентиляции легких позволяет сохранить жизнь части больных. Массивное поражение поперечника спинного мозга часто осложняется септикопиемией, значительно отягощающей прогноз. М., возникающий в рамках острого диссеминированного энцефаломиелита, обычно протекает благоприятно. Как правило, наблюдается значительное восстановление спинальных функций.
Библиография: Богородинский Д. К. и Скоромец А.А. Инфаркты спинного мозга, Л., 1973, библиогр.; Креймер А. Я. и Гольдельман М. Г. Клиника и комплексная терапия болезней нервной системы, с. 138, Томск, 1978; Лобзин В.С. и Сичко Ж. В. Ром-боэнцефалиты и миелиты при эпидемическом паротите, Журн, невропат, и психиат., т. 75, № 2, с. 178, 1975, библиогр.; Мельничук П. В., И л ь и н а Н. А. и Штульман Д. Р. Неотложная помощь при неврологических заболеваниях, с. 57, М., 1978; Многотомное руководство по неврологии, под ред.С. Н. Да-виденкова, т. 3, кн. 1, с. 131, М., 1962, библиогр.; Granata F. e. a. Su di un caso di mielite tranversa insorta dopo vacci-nazione anticolerica, Acta neurol. (Napoli), v. 29, p. 511, 1974; H o 1 t S. a. o. Diffuse myelitis associated with rubella vaccination, Brit. med. J., v. 2, p. 1037, 1976; Hughes J. T. Pathology of the spinal cord, L., 1966; N i k o 1 i с М. a. L e v i с Z. Comparative analysis of the therapy of acute transverse myelitis, Paraplegia, v. 14, p. 184, 1976.
Диагностические процедуры
Разобравшись с вопросом, что это такое миелит, следует понимать, как его выявляют. Первичного осмотра и жалоб пациентов обычно недостаточно для постановки диагноза, поэтому специалисты почти всегда назначают прохождение лабораторных и аппаратных исследований. Состоит диагностика из следующих этапов:
- Неврологический осмотр. В процессе доктор внимательно осматривает пациента, проводит ряд простых тестов для определения нарушений естественных реакций и рефлексов тела, потери чувствительности и мышечный тонус.
- Анализы крови и мочи. Полученные результаты показывают СОЭ и уровень лейкоцитов, что говорит о степени распространения воспаления, наличия антител и прочие данные.
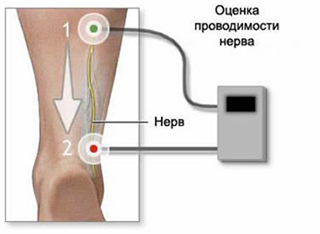
- Электронейромиография. С ее помощью определяется проводимость нервных импульсов, степень нарушения и место расположение поражения.
- МРТ. Одна из самых информативных методик исследования, которая позволяет получить снимки спинного мозга по слоям. Результаты помогает определить границы инфекционного очага, выбрать наиболее эффективную тактику лечения.
МРТ часто меняют на КТ, что не влияет на качество исследования. Дополнительно некоторым пациентам назначается использование контраста, для повышения точности процедуры
И также важно проведения анализов, позволяющих выявить возбудителя, если причина поражения – инфекционная или вирусная. После его определения антибиотик общего профиля меняется на узкоспециализированный, подавляющий рост и размножение конкретной патогенной микрофлоры
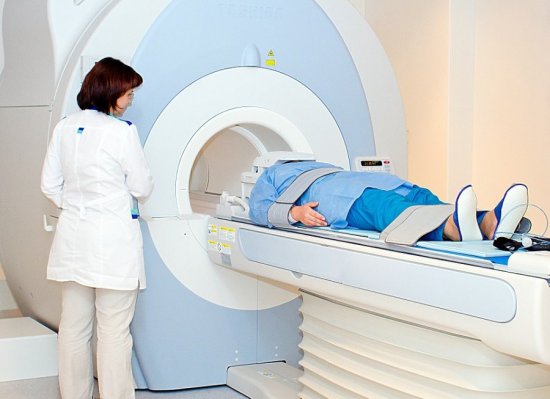 МРТ является наиболее информативным способом установить причину и распространённость поражения
МРТ является наиболее информативным способом установить причину и распространённость поражения
В процессе постановки диагноза крайне важно не перепутать миелит с эпидуритом, который требует незамедлительного хирургического вмешательства. Клинические картины у них очень схожи, но, кроме общих анализов, потребуется также дополнительно провести эксплоративную ламинэктомию
Пораженные ткани изучаются на наличие корешковой болезни или гнойного очага, что и отличает заболевание от миелита. И также в процессе обследования исключается опухоль спинного мозга или острое почечное поражение, гематомиелия, гематорахис, особенно если причиной стала травма.
Оболочки головного и спинного мозга
Признаки, лечение миелита спинного мозга
К (миелиту) воспалению спинного мозга может приводить целый ряд причин, каждая из них заставляет миелит развиваться по строго определенному опасному сценарию. Не допустить печального результата позволяет обращение за помощью к врачу сразу же, как только организм подал сигнал о помощи, называемый симптомами заболевания.
Признаки болезни
Для развития миелита необходимо предварительное поражение организма инфекцией, интоксикацией или наличие травмы.
Воспалению спинного мозга, вызванному инфекцией, обычно предшествует поражение организма полиомиелитом, бешенством, сифилисом или туберкулезом. Свою роль могут сыграть и осложнения гриппа, кори, пневмонии, тифа или скарлатины.
Случаи интоксикационного миелита регистрируются достаточно редко. Травмы позвоночника приводят к миелиту в результате присоединения вторичной инфекции при неэффективном лечении первоначальной проблемы или отсутствии лечения.
Главным симптомом миелита считается появление болей в груди, нижних конечностях и спине. Интенсивность боли скорее доставляет человеку неудобства, чем заставляет немедленно обратиться к специалисту.
Некоторые больные (особенно в случаях возникновения миелита в результате туберкулезного поражения) считают, что новый симптом является результатом недостаточно эффективного лечения болезни, поразившей организм первой.
Осознание неестественного поведения заболевания наступает с появлением расстройств двигательной функции, утраты чувствительности и сбоями в работе органов малого таза. Они возникают слабовыраженными, но быстро нарастают, достигая своего максимума. Для данного процесса бывает достаточно всего трех дней бездействия.
Симптомы миелита могут несколько отличаться в разных случаях. Все зависит от отдела позвоночника, где началось воспаление:
- При воспалении поясничного отдела спинного мозга характерно отсутствие рефлексов нижних конечностей, их онемение, потеря чувствительности и даже парез. Наблюдаются и отклонения в работе органов малого таза.
- При воспалении шейного отдела появляются боли при глотании, головокружения, недомогания, возникновение сложностей при дыхании и попытках говорить.
- Миелит грудного отдела сковывает движения, провоцирует сбои в работе внутренних органов брюшины. Появляются патологические рефлексы.
Симптомы хронического миелита спинного мозга выражены не столь явно благодаря медленному развитию заболевания. Его основой считается сифилитическое поражение, поэтому первоначального признака болезни в виде высокой температуры не наблюдается. Определить наличие миелита удается с помощью результатов лабораторных анализов.
Лечебные мероприятия
Комплексное лечение больного проводится в условиях стационара и предусматривает постельный режим (в острой фазе развития симптоматики) и консервативную терапию, которая включает в себя:
применение антибиотиков широкого спектра действия (Цефотаксим, Цефтриаксон, Гентамицин и т. д.)
При этом важно помнить, что курс лечения антибиотиками назначается даже при отрицательных показателях исследования спинномозговой жидкости на присутствие инфекции, что объясняется профилактикой развития вторичного инфицирования; противовирусные препараты (Зовиракс, Фоскарнет, Ганцикловир и т. д.); лекарственные средства стероидной группы (Преднизолон, Дексамезатон и т
д.); для снижения гипертермии назначаются жаропонижающие средства (Парацетамол, Нурофен и т. д.); НПВС (Диклофенат, Ибупрофен и т. д.); для снижения мышечного тонуса при параличах конечностей и развитии спастических парезов рекомендуется прием миорелаксантов (Мидокалма, Баклофена, Мелликтина и т. д.); в качестве дегидратирующей терапии назначаются мочегонные препараты (Лазикс, Диакарб, Гипотиазид, Фуросемид и т. д.); при развитии невротического состояния, сопровождающегося бессонницей, пациенту рекомендуется прием транквилизаторов (Элениума, Седуксена, Мебикара и т. д.); на ранней стадии восстановительного периода назначается прием витамином группы В и С, а также антихолинэстеразных препаратов (Прозерина, Галантамина, Дибазола и т. д.).
 Для исключения парезов и нарастания симптоматики используются миорелаксанты, одним из которых является Мидокалм
Для исключения парезов и нарастания симптоматики используются миорелаксанты, одним из которых является Мидокалм
Кроме того, широко практикуется использование биогенных стимуляторов (ФиБСа, Экстракта алоэ, Гумизоля и т. д.), которые оказывают общеукрепляющее действие на организм.
С самых первых дней течения заболевания выполняются профилактические мероприятия по предупреждению образования контрактур и пролежней. Для этого используются:
- надувной круг, подкладываемый под крестец;
- мягкие валики под пяточную область;
- обработка кожного покрова спиртовым раствором камфары;
- регулярные переворачивания пациента на бок;
- пассивный и активный комплекс ЛФК.
 Для предупреждения образования пролежней используется надувной круг, который подкладывается под поясницу для лучшего воздухообмена
Для предупреждения образования пролежней используется надувной круг, который подкладывается под поясницу для лучшего воздухообмена
При неэффективности медикаментозного лечения и присоединении к патологическому процессу спинного мозга, развитии абсцесса, свищей, стойком разрушении позвоночного столба (остеомиелите) консилиум врачей решает вопрос о проведении хирургической операции. Во время ее выполнения удаляется некротированная ткань, санируются очаги скопления гнойно-серозного содержимого, а поврежденные участки позвоночника заменяются имплантантами.
Учитывая многочисленные факторы развития миелита, специалисты утверждают, что специфической профилактики для предупреждения болезни не существует. В некоторой степени обезопасить от негативных проявлений может вакцинация, но мнения ученых в отношении этого способа кардинально противоположные. Неспецифические методики предусматривают своевременную санацию хронических очагов в организме (гайморитов, тонзиллитов, кариеса и т. д.).
Программа лечения
Лечение миелита в острой и подострой стадии процесса проводится в условиях неврологического стационара.
Медикаментозное лечение
В терапии миелита используются препараты:
- антибиотики, активные против множества видов возбудителей — Цефтриаксон, Кларитромицин, Азитромицин, Меронем, Тиенам;
- гормональные препараты с противовоспалительной и противоотечной целью — Преднизолон, Гидрокортизон;
- обезболивающие препараты — Кеторол, Диклофенак, Анальгин;
- витаминотерапия: Тиамин, Пиридоксин, Цианокобаламин;
- миорелаксанты при судорогах мышц;
- уросептики для профилактики воспаления мочевых путей;
Немедикаментозное лечение и народные средства
В хронической стадии процесса для ликвидации остаточных неврологических симптомов используются:
- лечебный массаж;
- лечебная физкультура;
- электрофорез;
-
миостимуляция;
- магнитотерапия;
-
акупунктура (иглоукалывание);
- санаторно-курортное лечение;
Народные средства не доказали свою эффективность, поэтому при миелите спинного мозга не применяются.
Диета
При миелите необходимо употреблять продукты, богатые витамина группы В:
- хлеб из муки грубого помола;
- бобовые;
- морская рыба;
- спаржа;
- орехи;
- кукуруза;
Не рекомендуются к употреблению:
- газированные напитки;
- алкоголь;
- острые специи;
- колбасы и копчёности;
- консервы и маринады;
Прогноз и осложнения
Прогноз лечения миелита спинного мозга во многом зависит от причины заболевания и локализации воспалительного процесса. При воспалении в шейном и грудном отделе спинного мозга прогноз серьёзный вследствие поражения дыхательной мускулатуры. При воспалительном процессе других локализаций неизбежно пожизненное сохранение разной степени выраженности неврологических симптомов. Летальность при данном заболевании достигает 30%.
Осложнения заболевания:
- трофические изменения тканей, длительное время контактирующие с поверхностью (пролежни);
- уменьшение массы поражённых групп мышц вследствие нарушения нервной регуляции;
- необратимое поражение дыхательной мускулатуры и пожизненная искусственная вентиляция лёгких;
- инфекционное поражение мочевыводящих путей вследствие нарушений мочеиспускания;
Истории пациентов, переживших миелит спинного мозга.
Профилактика
К профилактическим мероприятиям относятся:
- ликвидация очагов хронической инфекции (синусит, кариес);
-
вакцинопрофилактика;
- своевременное лечение первичной инфекции (туберкулёз, сифилис, ВИЧ);
- исключение контакта с токсическими веществами;
Миелит спинного мозга — грозное неврологическое заболевание, чреватое развитием опасных осложнений. Своевременная диагностика и лечение патологического процесса жизненно необходимы для благоприятного прогноза. Проведение всех необходимых мероприятий по вакцинопрофилактике инфекционных — основной способ избежать развития воспалительного процесса в спинном мозге, сопутствующих осложнений и последующей инвалидизации.