Клиническая анатомия позвоночника и спинного мозга
Содержание:
Паутинная оболочка
Далее идет паутинная оболочка спинного мозга, или arachnoidea spinalis
. Она похожа на тонкий и прозрачный листок без сосудов, который соприкасается изнутри с твердой оболочкой, но в то же время отделяется от неё с помощью щелевидного, пронизанного тонкими перекладинами субдурального пространства (spatium subdurale
).
Спинной мозг покрывает мягкая оболочка, но между ней и паутинной оболочкой расположено подпаутинное пространство (cavitas subarachnoidalis
). В нем нервные корешки и мозг находятся в свободном положении, они орошаются спинномозговой жидкостью (liquor cerebrospinalis
). Самая широкая часть этого пространства занимает нижнюю часть арахноидального мешка, здесь оно окружено «конским хвостом» (cauda equinа
). Подпаутинное пространство наполняет жидкость, которая непрерывно сообщается с жидкостью из подпаутинного пространства как головного мозга, так и мозговых желудочков.
Также можно обнаружить перегородку (septum cervicale intermedium
), которая идет вдоль средней линии между мягкой и паутинной оболочками и покрывает шейную область сзади. Фронтальную плоскость (бока спинного мозга) занимают зубчатые связки (lig. denticulatum
). Связка состоит из двух десятков зубцов (от 19 до 23), которые занимают промежутки между задними и передними корешками. Зубчатые связки помогают удержать мозг на месте и не позволяют ему растягиваться в длину. Две эти связки делят подпаутинное пространство на два отдела: передний
и задний
.
Симптомы деформации
Симптомы этой патологии зависят от того, поврежден ли спинной мозг. Если деформация дурального мешка не слишком сильная и этот орган не задет, то человек не почувствует какого-либо дискомфорта. В ином же случае у пациента могут возникнуть болевые ощущения.
- острая боль в области деформации и вдоль всего позвоночника, которая усиливается при поворотах и наклонах;
- боль в конечностях, ощущение «мурашек»;
- потеря нормальной чувствительности в ногах;
- нарушение работы ЖКТ и мочеполовой системы, проблемы с дефекацией.

Если лечение не было проведено своевременно, то может наступить паралич конечностей, избавиться от которого невозможно. Поэтому при появлении даже слабых болей, которые долгое время не проходят, нужно обратиться к специалисту.
Строение и функции ↑
Твердая (наружная) оболочка
Наружная оболочка окутывает снаружи спинной мозг в форме широкого, вытянутого сверху вниз цилиндрического мешка.
Имеет вид плотной блестящей, беловатого цвета фиброзной ткани с огромным количеством эластических тяжей.
Наружная поверхность шероховатая, обращена к стенкам позвоночного канала.
Между оболочкой и костными стенками позвоночного канала располагается надкостница.
Внутренняя поверхность покрыта эндотелием (одним слоем покрывающих клеток), в результате чего имеет блестящий гладкий вид.
Приближаясь к голове, твердая оболочка срастается с затылочной костью, образующей края большого затылочного отверстия, а приближаясь к нижним отделам позвоночного канала – суживается в виде нити, которая крепится к надкостнице копчика.
Вверху она плотно связана с атлантозатылочной мембраной, где через неё проходит позвоночная артерия.
Маленькими соединительнотканными перемычками оболочка крепится к задней продольной связке позвоночника.
Узлы и нервы твердая оболочка окутывает в виде своеобразных вместилищ, которые расширяются по направлению к межпозвоночным отверстиям.
Кровоснабжение получает оболочка из спинномозговых артерий, которые исходят из грудной и брюшной аорты.
Венозная кровь вливается во внутреннее позвоночное венозное сплетение. Иннервируется из оболочечных ветвей спинномозговых нервов.
Паутинная оболочка
Это средняя оболочка, в виде тоненького прозрачного листка, не имеющего кровеносных сосудов.
Представляет собой соединительную ткань, покрытую эндотелием.
Прилегает изнутри к твердой в области корешков нервов. Находящееся между ними пространство называется субдуральным.
Мягкая оболочка
Мягкая оболочка непосредственно окутывает спинной мозг.
Наружная пластинка образует зубчатые связки, которые берут свое начало между передними и задними корешками и тянутся от мягкой к твердой, и фиксируют все покровы спинного мозга.
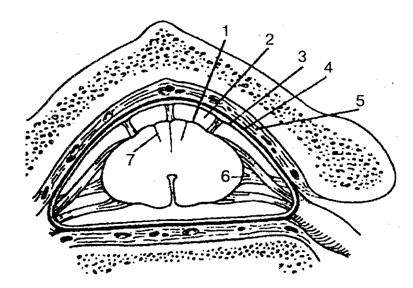
Рис.: оболочки спинного мозга: 1 — мягкая оболочка; 2 — подпаутинное пространство; 3 — паутинная оболочка; 4 — твердая оболочка спинного мозга; 5 — эпидуральное пространство; 6 — зубчатая связка; 7 — промежуточная шейная перегородка.
Внутренняя пластинка при помощи глиальной мембраны срастается со спинным мозгом.
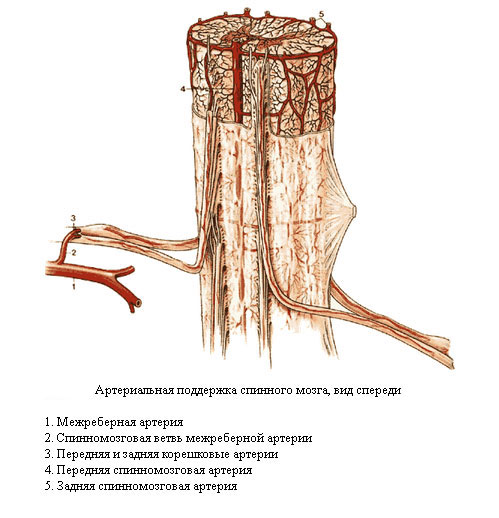
Вместе с артериями она не только окутывает мозг, но и заходит в борозды и непосредственно в само его вещество.
Сосуды исходят из передних и задних позвоночных артерий, которые, спускаясь, соединяются и образуют многочисленные ветви.
Вены расположены аналогично артериям и впадают в итоге во внутреннее позвоночное венозное сплетение.
Лимфатические сосуды представлены периваскулярными (околососудистыми) пространствами, которые иемют вид узких щелей сообщаются с подпаутинным пространством.
Межоболочечные пространства
Пространство, располагающееся между надкостницей и твердой оболочкой, называется эпидуральным.
Между паутинной и мягкой оболочками располагается подпаутинное пространство, в котором нервные корешки и мозг, окруженные большим количеством ликвора (спинномозговой жидкости), лежат свободно.
Фото: клетки, вырабатывающие ликвор
Связь между этими слоями осуществляется при помощи многочисленных арахноидальных трабекул.
Подпаутинное пространство особенно широко в нижних отделах, где оно окружает конский хвост спинного мозга (совокупность нервных корешков начиная с поясничной части).
По боковым отделам имеется зубчатая связка, которая состоит из 19-23 зубцов и соединяет с наружными и внутренними покровами.
Эти зубцы проходят между передними и задними нервными корешками.
Благодаря обеим связкам подпаутинное пространство делится на передний и задний отделы.

лечение сколиоза у
Часто страдаете от болей в правом боку под ребрами? Читайте о возможных причинах в этой статье.
Как избежать проблем с позвоночником?
За здоровьем позвоночника необходимо следить с самого детства. И основным способом поддержания его благополучия является правильное питание и подвижный образ жизни. Причем, питание должно быть не только без употребления жаренной и копченной пищи, но и с большим содержанием витаминов и минеральных веществ. И это понимание лучше прививать детям с самого раннего возраста. Ведь, если с детства у ребенка развивается неправильная осанка, то в старшем возрасте он будет страдать от остеохондроза, который без особых усилий вылечить просто невозможно. Так часто бывает, что остеохондроз возникает уже в более зрелом возрасте. Особенно у женщин после беременности и родов, когда организм испытывает большую нагрузку на позвоночник до и после рождения ребенка.
В итоге из-за постоянных нагрузок возникает деформация тех или иных элементов позвоночного столба. Для профилактики заболеваний позвоночника необходимо много отдыхать. И в то же время нужно много двигаться, чтобы сохранять баланс. Хорошо хотя бы периодически проходить курсы массажа и умеренно заниматься спортом, чтобы укреплять мышцы не только спины, но и всего тела. Более того, есть определенные правила для сохранения здоровья позвоночника (питание, режим сна и отдыха, физические упражнения разной степени тяжести). Спать лучше на спине, ходить от бедра с ровной спиной и втянутым животом, садиться ровно, не заваливаясь, и, выталкивая тело вперед, вставать. Такие нехитрые советы помогут в борьбе со многими заболеваниями.
Возможные последствия и осложнения
Грамотная терапия патологии позволит значительно улучшить состояние пациента. С течением времени у детей восстанавливается нормальный темп развития физических и психических функций.
Пренебрежение рекомендациями врача, несвоевременная диагностика и лечение угрожают развитием:
- деменции – слабоумия;
- хронической атаксии;
- дефектов речевой функции;
- энуреза – неконтролируемым мочеиспусканием;
- атрофических изменений головного мозга.

Несвоевременное лечение приводит к энурезу
Для ранней диагностики патологии у ребёнка во внутриутробном периоде, женщине во время беременности нельзя игнорировать плановые скрининги.
Расширение субарахноидального пространства чаще диагностируют у грудничков на УЗИ. Если у взрослого наблюдаются тошнота, рвота, головные боли и головокружение, есть проблемы с памятью, координацией, беспокоит бессонница и повышенная потливость на протяжении длительного периода необходимо пройти МРТ.
При своевременно проведённом обследовании и терапии прогноз благоприятный. Нарушения легкой и средней степени тяжести поддаются консервативному лечению. В тяжелых случаях не обойтись без хирургического вмешательства.
Все материалы публикуются под авторством, либо редакцией профессиональных медиков ( об авторах ), но не являются предписанием к лечению. Обращайтесь к специалистам!
При использовании материалов ссылка или указание названия источника обязательны.
Расширение субарахноидального пространства нередко фиксируется по результатам УЗИ головного мозга малышей или МРТ у взрослых. Это изменение может быть едва выражено или хорошо заметно, как в случае гидроцефалии. Во всех случаях подобное явление требует консультации невролога, выяснения причин и решения вопроса о лечебной тактике.
Расширение субарахноидального пространства не является самостоятельным заболеванием. Оно возникает в ответ на перенесенные в прошлом травмы, аномалии эмбрионального развития, характерно для инфекций и опухолей головного мозга и его оболочек. По сути, это отражение многих патологических процессов внутри черепа, поэтому лечение в каждом конкретном случае разнится.
С заключением о расширении субарахноидального пространства нередко сталкиваются родители новорожденных малышей, которым еще в роддоме провели УЗИ и обнаружили отклонения. Как правило, мамы и папы не знают, как реагировать, куда бежать и чего ждать от патологии в будущем. Ответы на их вопросы должны давать детские неврологи, которые наблюдают таких детей особенно тщательно.
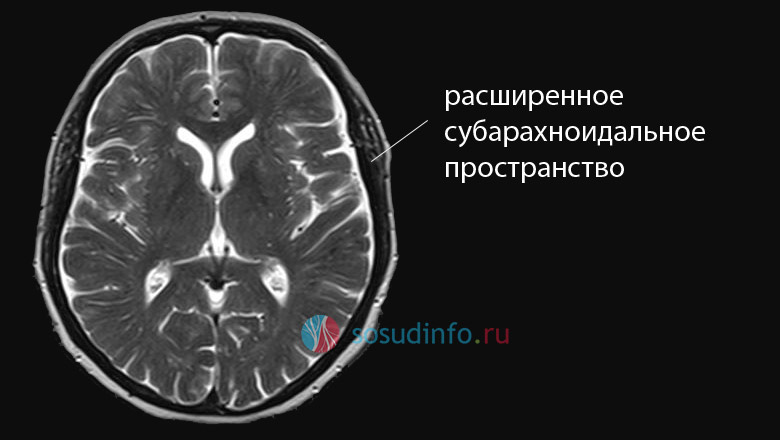
Расширение субарахноидального пространства на снимке МРТ
Симптоматика расширенного субарахноидального пространства включает ряд неврологических проявлений, признаки гидроцефалии, внутричерепной гипертензии, возможны очаговые симптомы при опухолях. Выделить главные и строго характерные признаки невозможно, равно как и поставить диагноз по клинической картине. Только дополнительные инструментальные обследования помогают пролить свет на сущность патологии.
Чтобы лучше представлять себе, что есть субарахноидальное пространство и каким образом оно расширяется, нужно вспомнить основные особенности строения мозга и его оболочек. Итак, все знают, что центральный орган нервной системы находится в черепной коробке. Многие помнят, что снаружи он покрыт оболочками, которые защищают и питают нервную ткань.
Самой наружной является твердая оболочка мозга, прилежащая к костям черепа. Она чрезвычайно плотная и обеспечивает механическую защиту от повреждений. На поверхности мозга лежит мягкая оболочка, богатая сосудами, а между оной и твердой — паутинная (арахноидальная), которые ввиду тесной взаимосвязи нередко объединяют в единое целое — лептоменинкс.
Под паутинной и над мягкой оболочкой расположено субарахноидальное пространство, в котором циркулирует спинномозговая жидкость. Избыток ликвора поглощается паутинной оболочкой, содержащей соединительнотканные клетки фибробласты, глиальные элементы и образующей специальные трабекулы (выросты), реабсорбирующие излишки жидкости.
При патологии расстояние между оболочками увеличивается, жидкости становится больше, и на МРТ заметно расширение соответствующего межоболочечного пространства, причем, изменения могут носить как локальный, так и диффузный характер.
Компрессия и ее симптомы
Обычно это выявляется у людей старше среднего возраста, но в последние годы заболевание имеет тенденцию к омоложению.
Во время развития патологического процесса расстояние между позвонками уменьшается, происходит сдавливание межпозвоночных структур. В том числе дурального мешка.
Предрасположенность к патологии отмечается у следующих лиц:
- Страдающих ожирением.
- Люди с малоподвижным образом жизни.
- Наличие вредных привычек также имеет значение, как и неправильное строение позвоночника.
- У тех, кто имеет серьезные физические нагрузки.
- Носящих нефункциональную обувь.
В полости дурального мешка имеется большое количество нервных структур. Любой патологический процесс, особенно компрессионное воздействие в результате дегенеративных изменений, проявляется выраженным болевым синдромом. Часто выявляется деформация дурального мешка поясничного отдела.
Симптоматика усиливается после любых движений. Появление болевого синдрома может быть спровоцировано сильной стрессовой реакцией. На дальнейшую клиническую картину влияет степень компрессии позвоночного столба.
Чем сильнее сдавление нервных окончаний, тем выраженнее будут жалобы на потерю чувствительности. Страдают верхние и нижние конечности, область шейного отдела. Пациенты будут предъявлять жалобы на чувство ползания мурашек по кожному покрову, слабость в руках или ногах, которые нередко становятся холодными на ощупь.
В некоторых ситуациях происходит нарушение функционирования мочевого пузыря и прямой кишки. Это проявляется такой неприятной симптоматикой, как недержание мочи или кала.
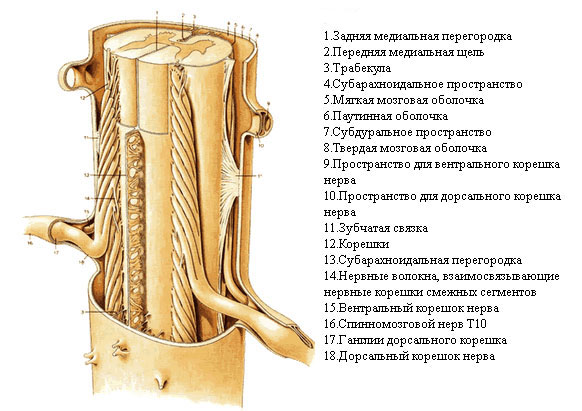
Корешки спинного мозга и спинномозговые нервы
Каждый нерв образуется за счет соединения переднего и заднего корешка СМ. Задние корешки имеют утолщения – ганглии задних корешков, которые содержат тела нервных клеток соматических и вегетативных сенсорных нервов. Передние и задние корешки по отдельности проходят латерально через паутинную и ТМО прежде, чем объединиться на уровне межпозвоночных отверстий, формируя смешанные спинномозговые нервы. Всего существует 31 пара спинномозговых нервов: 8 шейных, 12 грудных, 5 поясничных, 5 крестцовых и одна копчиковая.
СМ растет медленнее позвоночного столба, поэтому он короче позвоночника. В результате этого сегменты и позвонки не находятся в одной горизонтальной плоскости. Поскольку сегменты СМ короче соответствующих позвонков, то в направлении от шейных сегментов к крестцовым постепенно увеличивается расстояние, которое необходимо преодолеть спинномозговому нерву, чтобы достичь «своего» межпозвоночного отверстия. На уровне крестца это расстояние составляет 10-12 см. Поэтому нижние поясничные корешки удлиняются и загибаются каудально, формируя вместе с крестцовыми и копчиковыми корешками конский хвост.
В пределах субарахноидального пространства корешки покрыты только слоем мягкой мозговой оболочки. Это является отличием от ЭП, где они становятся большими смешанными нервами со значительным количеством соединительной ткани как внутри, так и снаружи нерва. Это обстоятельство является объяснением того, что для спинальной анестезии требуются намного меньшие дозы местного анестетика, в сравнении с таковыми для эпидуральной блокады.
Индивидуальные особенности анатомии спинальных корешков могут определять вариабельность эффектов спинальной и эпидуральной анестезии. Размеры нервных корешков у различных людей могут значительно варьировать. В частности, диаметр корешка L5 может колебаться от 2,3 до 7,7 мм. Задние корешки имеют больший размер по сравнению с передними, но состоят из трабекул, достаточно легко отделимых друг от друга. За счет этого они обладают большей поверхностью соприкосновения и большей проницаемостью для местных анестетиков по сравнению с тонкими и не имеющими трабекулярной структуры передними корешками. Эти анатомические особенности отчасти объясняют более легкое достижение сенсорного блока по сравнению с моторным.
А. М. Овечкин
2012 г.
Спинной мозг
Спинноймозг (medullaspinalis) заключёнвнутри позвоночного канала (сапаlisvertebralis). Спинной мозг наверху связаннепосредственно с продолговатым мозгом,внизу заканчивается коротким мозговымконусом (conusmedullaris),переходящим в терминальную нить (filumterminate).
Спинноймозг делится на четыре части: шейную(parscervicalis), грудную(parsthoracica), поясничную(parslumbalis), крестцовую(parssacralis).Сегментыспинногомозгасоответствуютпозвонкам.
Вверхних и средних шейных отделах(CI-IV)номер сегмента соответствует номерупозвонка, в нижнешейных и верхнегрудныхотделах (CVI-ThIII)- разница на 1 в пользусегмента, в среднегрудных (ТhVI-VII,)- разницана 2 в пользу сегмента, в нижнегрудных(ТhVIII-X)- разница на 3 в пользу сегмента,позвонку L,соответствуют сегменты LIV-SV.Спинной мозг образует два утолщения:шейное(intumescentiacervicalis),залегающееот Vшейного до Iгрудного позвонка, и пояснично-крестцовое(intumescentialumbosacralis),заключённоемежду Iпоясничным и IIкрестцовымпозвонками.
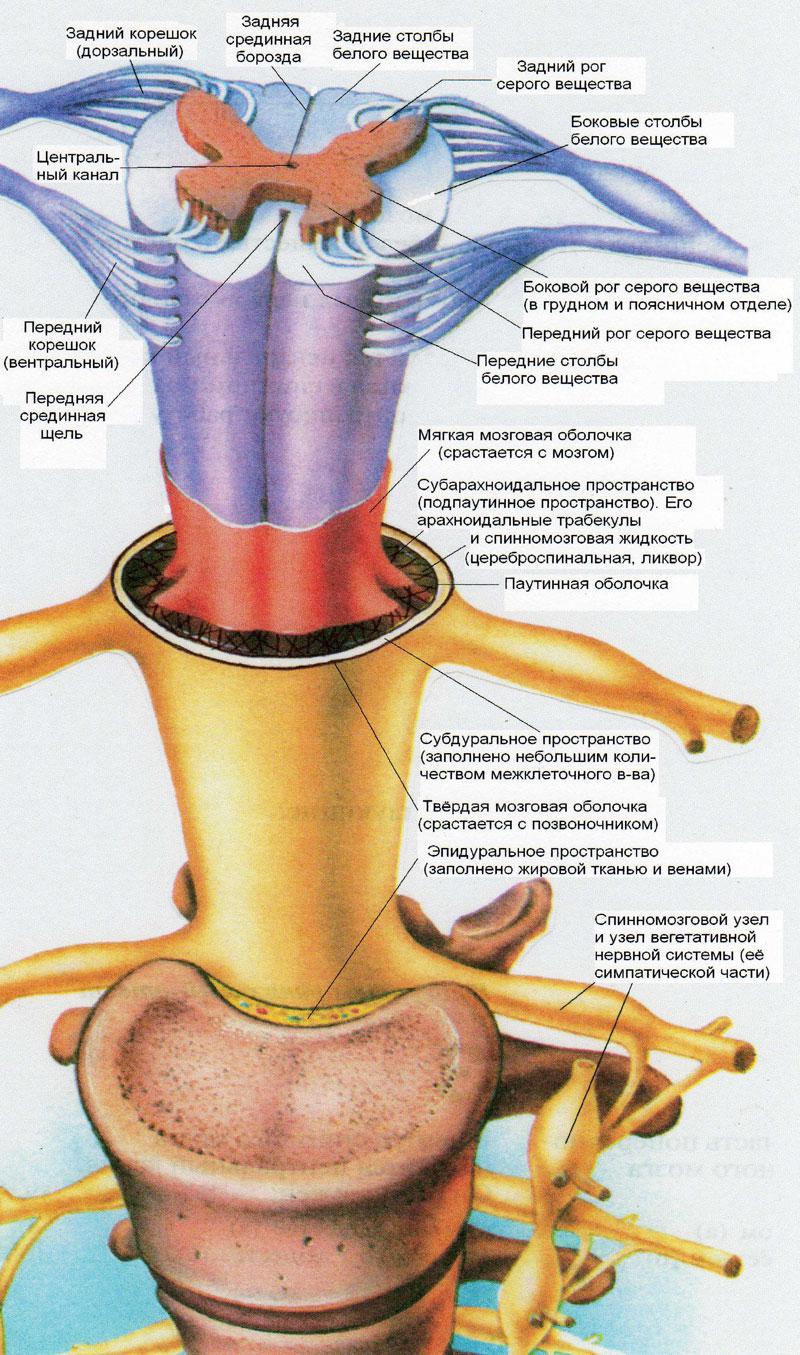
Напередней поверхности спинного мозгарасположенапередняя срединная щель (fissuramedianaanterior),сзадинаходится задняя срединнаяборозда (sulcusmedianusposterior).
Впередизалегает передний канатик (funiculusanterior),сбокуот него – боковой канатик (funiculuslateralis),сзади- задний канатик (funiculusposterior).
Этиканатики отделены друг отдруга бороздами: переднелатеральной(sulcusanterolateralis),заднелатеральной(sulcusposterolateralis),атакже описанными передней изадней срединными щелями.
Наразрезе спинной мозг состоит из сероговещества(substantiagrisea),расположенноговцентре,и белого вещества (substantiaalba),залегающегопо периферии. Серое вещество расположенов виде буквы Н.
Оно образует с каждойстороны передний рог (cornuanterius),заднийрог (cornuposterius)ицентральное сероевещество (substantiagriseacentralis).
Вцентрепоследнего проходит центральный канал(canaliscentralis),вверхусообщающийся с IVжелудочком, а внизу переходящий вконечный желудочек(ventriculusterminalis).
Оболочки и межоболочные пространства спинного мозга
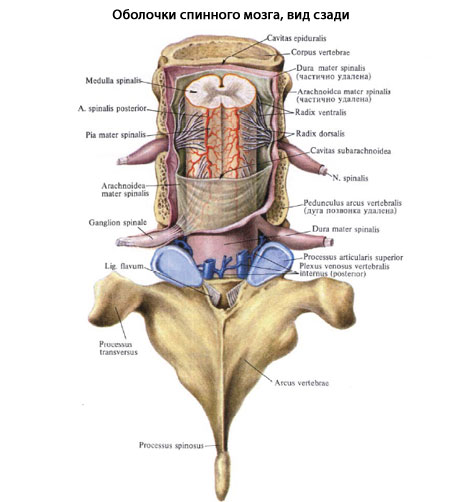
В спинном мозгеразличают мягкую, паутинную и твёрдуюоболочки:
- Мягкая оболочка спинного мозга (piamaterspinalis) плотно прикрывает вещество мозга, содержит много сосудов.
- Паутинная оболочка спинного мозга (аrасhnoideaspinalis) тонкая, с меньшим количеством сосудов.
Твёрдая оболочка спинного мозга (duramaterspinalis) – плотная соединительнотканная пластинка, покрывающая паутинную оболочку. В отличии от твёрдой мозговой оболочки головного мозга делиться на два листка: наружний и внутренний. наружний листок плотно прилегает к стенкам позвоночного канала и тесно связан с надкостницей и связочным аппаратом его. Внутренний листок, или собственно твёрдая мозговая оболочка, простирается от большого затылочного отверстия до II-III крестцового позвонка, образуя дуральный мешок, заключающий в себе спинной мозг. По бокам позвоночного канала твёрдая мозговая оболочка даёт отростки, составляющие влагалище для спинномозговых нервов, выходящих из канала через межпозвонковые отверстия.
Вспинном мозге различаютпространства:
Между наружным и внутренним листками твёрдой мозговой оболочки находиться эпидуральное (перидуральное) пространство (cavum epidurale).
• Субдуральноепространство(cavumsubdurale)-щелевидноепространство между твёрдой и паутиннойоболочками спинного мозга.
• Подпаутинноепространство (cavumsubarachnoidealis)расположеномежду паутинной имягкойоболочками спинного мозга, заполненоспинномозговой жидкостью.
Пучки соединительной ткани междупаутинной и мягкой оболочками особенносильно развиты по бокам, между переднимии задними корешками спинного мозга, гдеони образуют зубовидные связки(ligg.denticulata),связанные с твёрдой мозговой оболочкой.
эти связки проходят во фронтальнойплоскости по всему дуральному мешкувплоть до поясничного отдела и делятсубарахноидальное пространство на двекамеры: переднюю и заднюю.
Подпаутинноепространство спинного мозга непосредственнопереходит в такое же пространствоголовного мозга с его цистернами. Самаябольшая из них – cisternacerebellomedullaris– сообщается с полостью IV желудочкамозга и центральным каналом спинногомозга.
Спинномозговая пункция(пункция субарахноидального пространства),производимая ниже II поясничногопозвонка, наиболее безопасная, т.к. стволспинного мозга сюда не доходит.
Диагностика и лечение
Выставлением диагноза занимается невролог.
Обязательно проведение рентгенографии позвоночного столба, которая помогает выявить признаки остеоартрита и деформации позвонков. Для определения более детальной локализации процесса может потребоваться проведение компьютерной или магнитно-резонансной томографии.
Для лечения болевого синдрома используются нестероидные противовоспалительные средства (ибупрофен, кетопрофен, нимесулид). Средняя длительность приема – 5-10 дней. Возможно совместное использование с миорелаксантами (толперизон).
Данные препараты вводятся внутримышечно, после можно перейти на формы для перорального приема. После снятия болевого синдрома пациенты отправляются на массаж и физиопроцедуры, которые эффективно борются с симптомами компрессии.
В тех случаях, когда произошла серьезная деформация и консервативная терапия оказывается бессильной, пациентам рекомендуется проведение хирургического вмешательства. Больным проводится замена поврежденных структур на эндопротезы. Лечение осуществляется только в стационаре, характеризуется высокой эффективностью.
Твердая мозговая оболочка
Эта часть защитных структур мозга представлена соединительной тканью, плотной по консистенции, волокнистой структуры. В ней выделяют две поверхности – внешнюю и внутреннюю. Внешняя хорошо снабжается кровью, включает в себя большое количество сосудов, соединяется с костями черепа. Эта поверхность выполняет функцию надкостницы на внутренней поверхности черепных костей.
Выделяют следующие образования:
- серп мозжечка – расположен в пространстве, ограниченном половинами мозжечка справа и слева, латинское название falx cerebelli:
- серп мозга – подобно первому расположен в межполушарном пространстве мозга, латинское наименование falx cerebri;
- намет мозжечка располагается над задней черепной ямкой в горизонтальной плоскости между височной костью и поперечной бороздой затылочной, он отграничивает верхнюю поверхность полушарий мозжечка и затылочные мозговые доли;
- диафрагма турецкого седла – расположена выше турецкого седла, образуя его потолок (operculum).
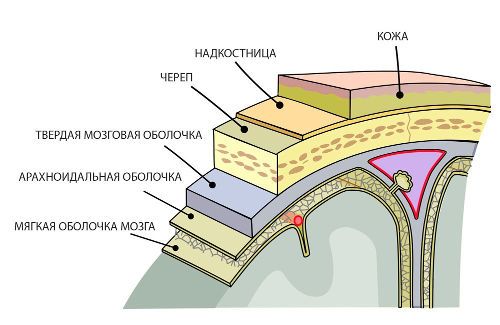 Послойная структура мозговых оболочек
Послойная структура мозговых оболочек
Пространство между отростками и листками твердой оболочки мозга называют синусами, назначение которых заключается в создании пространства для венозной крови из сосудов головного мозга, латинское название sinus dures matris.
Существуют следующие пазухи:
- верхний сагиттальный синус – расположен в области большого серповидного отростка на выпяченной стороне его верхнего края. Кровь через эту полость попадает в поперечный синус (transversus);
- сагиттальный синус нижний, который располагается в той же области, но у нижнего края серповидного отростка, впадает в прямой синус (rectus);
- поперечная пазуха – расположена в поперечной борозде затылочной кости, переходит на sinus sigmoideus, проходя в районе теменной кости, поблизости от сосцевидного угла;
- прямой синус находится в месте соединения намета мозжечка и большой серповидной складки, кровь из него попадает в sinus transversus также, как и в случае большой поперечной пазухи;
- пещеристый синус – располагается справа и слева возле турецкого седла, имеет форму треугольника на поперечном срезе. В его стенках проходят ветви черепных нервов: в верхней – глазодвигательный и блоковидный, в боковой – глазной нерв. Между глазным и блоковидным располагается отводящий нерв. Что касается кровеносных сосудов этой области, то внутри синуса находится внутренняя сонная артерия вместе с сонным сплетением, омываемые венозной кровью. В данную полость впадает верхняя ветвь глазной вены. Существуют сообщения между правым и левым пещеристым синусом, называемые передним и задним межпещеристыми пазухами;
- верхний каменистый синус – это продолжение ранее описанной пазухи, располагается в области височной кости (у верхнего края ее пирамиды), являясь соединением между поперечным и пещеристым синусами;
- нижняя каменистая пазуха – расположена в нижней каменистой борозде, по краям от нее находятся пирамида височной кости и затылочная кость. Сообщается с sinus cavernosus. В этой области путем слияния поперечных соединительных ветвей вен образуется базиллярное сплетение вен;
- затылочная пазуха – образована в области внутреннего затылочного гребня (выступа) из sinus transversus. Эта пазуха делится на две части, охватывающие с двух сторон края затылочного отверстия и впадающие в сигмовидную пазуху. В месте соединения этих синусов имеется венозное сплетение, называемое confluens sinuum (слияние пазух).