Как диагностировать воспаление тройничного нерва? самые характерные проявления неврита
Содержание:
Хирургическое лечение
Оперативные способы лечения при нейропатии лицевого нерва можно разделить на две группы:
- методы, обеспечивающие восстановление проводимости по нерву;
- пластические операции, основной целью которых является восстановление косметического дефекта и замещение функции парализованных мышц.
Вопрос об оперативном лечении нейропатии лицевого нерва обычно возникает в тех случаях, когда в течение 2-3 месяцев от начала консервативного лечения нет ни малейшего эффекта. Часть врачей считает, что следует воздерживаться от хирургических способов лечения как минимум 10-12 месяцев, хотя есть мнение, что в этом случае способность нерва к восстановлению уже крайне низкая. Точные показания к хирургическому вмешательству в настоящее время так и не определены. Отчасти это обусловлено сложностью прогнозирования исхода заболевания. Ведь в начале болезни трудно сказать, как будет восстанавливаться нерв, насколько сильно сдавление его в канале височной кости, каков его восстановительный потенциал. В целом, можно сказать, что вопрос об оперативном вмешательстве решается индивидуально.
В настоящее время с целью восстановления проведения электрического импульса по нерву используются следующие методики:
- декомпрессия нерва в канале височной кости (то есть хирургическим способом устранение сдавления нерва);
- реиннервация лицевого нерва. Суть такой операции заключается в сшивании отростка лицевого нерва с участком другого, непораженного нерва. Таким образом обеспечивается поддержание мышечного тонуса на пораженной половине лица, не развивается атрофия мышц. В качестве нерва-донора чаще всего используется подъязычный нерв, но нейрохирурги могут также брать диафрагмальный и добавочный нервы. Еще разработана методика, согласно которой в качестве донора выступают здоровые ветви лицевого нерва (если таковые имеются).
Пластические операции довольно разнообразны. Они не приводят к выздоровлению нерва или восстановлению его функции. Такие вмешательства уменьшают все негативные последствия асимметрии лица. Выходит, что этот вид лечения применяется в периоде остаточных явлений, когда надежды на восстановление нерва уже нет.
Пластические операции могут быть двух видов: статические и динамические. К статическим относят:
- тарзорафию (частичное ушивание век). Это уменьшает ширину глазной щели, тем самым ликвидируется асимметрия и уменьшается частота конъюнктивитов;
- подтягивание кожи лица (подвешивание щеки, подъем брови и так далее).
Динамические операции нужны для замещения функции парализованных мышц. При таких операциях из височной или подкожной мышц шеи выкраивается мышечно-сухожильный лоскут с сосудисто-нервным пучком и пересаживается на пораженную область лица. Таким способом сохраняется способность к мышечному сокращению. Пересаженная мышца берет на себя функции пораженной. К сожалению, не всегда удается достигнуть желаемого результата. Иногда мышцы подвергаются перерождению в рубцы, и все предпринятые меры оказываются напрасными. С внедрением микрохирургических методик отдаленные результаты подобных операций стали намного лучше.
В послеоперационном периоде обязательным условием является выполнение упражнений лечебной физкультуры.
Таким образом, лечение нейропатии лицевого нерва весьма вариабельно. Существуют общие принципы лечения, которые ложатся в основу персонифицированного подхода к больному. Учитывается и причина болезни, и ее течение, и эффект от применения лекарственных препаратов, и данные электронейромиографии. Нужно помнить, что большинство случаев невропатии лицевого нерва при своевременном обращении за медицинской помощью удается победить без какого-либо ущерба для здоровья.
Диагностика
Диагностировать невралгию на первичном осмотре достаточно просто, но для уточнения диагноза и эффективного лечения, врач должен выявить причину развития болезни.
Он собирает данные анамнеза, фиксирует жалобы пациента и уточняет наличие сопутствующих заболеваний. После тщательного осмотра пораженной зоны пациента направляют на осмотр к неврологу и ортопеду.
Если по результатам исследования никакие болезни не обнаружены, врач диагностирует первичную невралгию, а если диагноз спорный, то назначает дополнительные обследования:
- Компьютерная томография. С ее помощью можно получить послойное отображение тканей, благодаря рентгеновским лучам.
- Рентгенография. Определит, в каком состоянии находятся кости суставы.
- Магнитно-резонансная томография (МРТ). Определит состояние костей и мягких тканей посредством облучения зоны поражения электромагнитными волнами.
- Общий анализ крови. Если в организме идет воспалительный процесс, то в крови наблюдается повышение СОЭ (скорость оседания эритроцитов) и лейкоцитов. Это может говорить о вирусной инфекции (герпес Зостер).
Могут быть назначены и другие методы диагностики. Например, при обнаружении опухоли, проводится:
- Гистологическое исследование.
- Биопсия.
После всех исследований врач ставит окончательный диагноз и определяет метод лечения.
От каких болезней следует отличать?
При проведении такой диагностики стоит исключать вторичные причины развития затылочной невралгии:
- Аневризму головного мозга.
- Опухолевые процессы.
- Транзиторные нарушения кровообращения мозга.
Очень важно не путать невралгию с невритом. У этих недугов схожие симптомы, но техника лечения разная
Неврит – это воспаление нерва, а невралгия носит определение «нервная боль». Оно не самое удачное, потому что невралгия может быть симптомом неврита. Диагноз «невралгия» стал самостоятельным, потому что болевой синдром выражен очень ярко.
Также болезненность в области затылка может наблюдаться при невралгии позвоночного нерва. Артерия позвоночника снабжает кровью шейную часть позвоночника и отдает ветки к некоторым шейным нервам. И при ее сдавливании боль будет локализоваться в затылке.
Проявляется такая боль приступами, которые могут длиться несколько часов. При этом пациента будут мучить:
- головокружение;
- жужжание в ушах;
- ощущение сдавливания в глотке;
- сильная умственная и физическая утомляемость;
- в редких случаях боль в руках и сосцевидном отростке (за ухом).
Этиология и патогенез
Патогенез до конца не ясен. В настоящее время считают, что заболевание чаще всего возникает в результате сдавления тройничного нерва (в месте его выхода из моста) извилистыми, патологически изменёнными сосудами или, реже, опухолью. В результате сдавления корешок нерва, прилегающий к мосту головного мозга, подвергается демиелинизации. Этой причиной объясняется до 80-90 % случаев заболевания. Редко у больных с рассеянным склерозом образуется бляшка в области чувствительного ядра тройничного нерва, что приводит к невралгии. Возможно появление боли как последствие травм, повлекших патологию челюсти.
Неврит бедренного нерва: симптомы и лечение воспаления, код по МКБ-10, возможные последствия и осложнения
» Заболевания спины » Нейропатия »
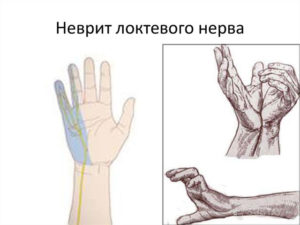
Нейропатия (невропатия) — это поражение того или иного нерва, сопровождающиеся выпадением чувствительной и/или двигательной функции (код заболевания по Международной классификации болезней 10 пересмотра — МКБ 10 G56.2).
В статье речь пойдёт о нейропатии локтевого нерва. Среди всех заболеваний нервов верхней конечности, нейропатия локтевого занимает второе место. Это связанно с некоторыми особенностями строения руки. Подробнее об этом, а также о методах диагностики и лечения пойдёт речь в этой статье.
Причины затылочной невралгии
Затылочная невралгия (окципитальная невралгия) – патология, которая затрагивает нервные волокна, расположенные в области II шейного позвонка, сопровождается болью разной степени интенсивности.
Затылочный нерв – периферические ответвления нервной системы, обеспечивают своевременное поступление импульсов от головного мозга в область затылка. В шейном отделе находится большой затылочный нерв, как он выглядит, его структуру можно увидеть на фото. Сбоку в нижней части затылка находится малый нерв, его называют подзатылочным.
Наглядное представление затылочного нерва у человека
В зависимости от причин развития болезни невралгия бывает первичной – возникает без каких-либо предпосылок, и вторичной – развивается на фоне травм, новообразований, других патологических процессов в организме.
Отчего возникает невралгия шейного нерва:
- подагра;
- сахарный диабет;
- патологии шейного отдела позвоночника – остеохондроз, артрит, остеоартрит, грыжа;
- воспаление сосудов;
- менингит, энцефалит;
- невралгия возникает как осложнение вирусных инфекций;
- гематомы, опухоли в области затылка и шейных позвонков;
- туберкулёзный спондилит;
- аутоиммунные патологии.
Наглядное представление, где находится спинномозговой нерв
Спровоцировать развитие заболевания могут стрессовые ситуации, сильные ушибы позвоночника, перенапряжение мышц, нарушение осанки при сидячей работе, алкогольная и наркотическая зависимость.
Код затылочной невралгии по МКБ 10 – G-52–54, заболевание входит в группу патологий нервной системы.
Последствия
Запущенное состояние и отсутствие лечения невралгии тройничного нерва помимо досаждающих и выматывающих симптомов оборачивается следующими последствиями и осложнениями:
- Частичным или полным параличом лицевых мышц
- Потерей слуха
- Выраженной лицевой асимитрией
- Глубокими повреждениями в нервной системе
Медикаментозная терапия включается в себя прием по назначению врача следующих препаратов, обладающих противосудорожным и спазмолитическим действием:
- Финлепсина. Данное средство используется довольно часто, так как является очень эффективным антиконвульсантом, купирующим невропатическую боль
- Карбамазепина
- Баклофена
- Габапентина
- Натрия оксибутирата
- Трентала
- Никотиновой кислоты
- Витамна В
- Глицина
Как мы отмечали выше, природа развития невралгии тройничного нерва бывает внутренней и внешней. На многие внутренние факторы повлиять невозможно, к примеру, невозможно исправить врожденные узкие каналы, но на внешние причины, которые чаще всего приводят к патологии, влиять можно и нужно.
Для того, чтобы избежать болезни нервов следует:
- Не подвергать голову и особенно лицевую зону переохлаждению, что особенно критично зимой
- Избегать травмирования головы
- Не запускать и вовремя реагировать на различные патологии, которые способны спровоцировать рассматриваемую невралгию, примером служит кариес, гайморит, туберкулез, герпес и т.д.
Если так случилось, что недуг у человека появился, то ни в коем случае нельзя пускать его на самотек. Нужно обязательно обратиться в медицинское учреждение и полностью пройти лечение, которое будет назначено.
Клиника недуга: симптомы и признаки
Главный признак появления неврита — это болевой синдром высокой интенсивности. Боль может длится от 3 минут до нескольких часов.
В зависимости от причины появления и формы заболевания характер боли может быть:
- колющим,
- ноющим,
- пульсирующим,
- режущим,
- жгучим.
Болевой синдром возникает вследствие воспаления нервной ткани. Раздражение нейронных волокон приводит к повышенной секреции слюны, наблюдается слезотечение. Нередко у пациентов наблюдается покраснение лица со стороны пораженного нерва.
Локализация боли может отличаться в зависимости от того, какая ветвь тройничного нерва была повреждена:
Неврит I ветви (глазного нерва) характеризуется появлением боли в области переносицы, лба и верхнего века. Пациент ощущает потерю чувствительности в данной области. Нарушение иннервации сопровождается снижением или отсутствием надбровного, корнеального рефлекса.
При воспалении 1 ветви тройничного нерва пациент чувствует онемение конъюнктивы. Нередко наблюдается воспаление роговицы.
Неврит верхнечелюстной ветви сопровождается болью и потерей восприятия со стороны наружного угла глаза, неба, верхней губы. Наблюдается онемение верхних десен и зубов.
Неврит нижнечелюстного нерва проявляется в виде болевого синдрома, расстройства чувствительности в нижней части щеки, виска, губы и подбородка. Онемение ощущается на слизистой оболочки щек, на теле и кончике языка, на подъязычных тканях, деснах и зубах. Кроме того, нарушается процесс жевания, искажается мимика. Приступы боли сопровождаются нервным тиком мимических мышц.
Боль усиливается при прикосновениях к коже лица, во время чистки зубов, приема пищи или при перепадах температуры.
Для неврита характерно снижение остроты слуха и зрения. При возникновении воспаления тройничного нерва часто температура повышается до 37°C.
При нарушениях иннервации наблюдается отек слизистых оболочек рта и век. В некоторых случаях появляются трофические расстройства: кожа на лице шелушится, наблюдается гипотрофию мышц на висках и щеках.
Отличаются ли проявления с правой и левой стороны головы и лица?
В большинстве случаев от неврита страдает только одна половина лица. Двусторонняя патология наблюдается редко и не отличается развитием специфических для нее признаков.
Симптомы, возникающие с левой и правой стороны, будут зависеть от области поражения. Редко патология распространяется на 2 одинаковые ветви.
В клинической практике патологии с обеих сторон отличаются из-за поражения разных веток тройничного нерва. Например, если с правой стороны наблюдается онемение верхней половины лица, то с другой стороны будут появляться нервные тики.
Болевые ощущения в зубах
II и III ветви тройничного нерва иннервируют с обеих сторон десны и зубов. Поэтому при их воспалении боль может иррадиировать по нервным волокнам в альвеолы. Нередко болевой синдром сопровождается отеком слизистых оболочек рта.
Раздражение нервов приводит к повышенному слюноотделению. При воспалении тройничного нерва болят зубы, боль не дает нормально пережевывать пищу, открывать челюсть и разговаривать.
Глазной нерв в полости глазницы разделяется на 3 ветви:
Лобную. Помимо кожи темени и лба данный нерв отвечает за чувствительность верхнего века. При его воспалении у больного появляется нервный тик, кожу века начинает щипать. Ощущается присутствие инородного тела.
Слезную. Иннервирует слезную железу, поэтому при раздражении нерва повышается слезоточивость. Больной ощущает жжение и острые покалывания в области под бровями.
Носоресничную. Эта ветвь отвечает за иннервацию глазного яблока и внутренний угол глаза, поэтому при его поражении у пациента возникают проблемы со зрением. Появляется острая боль, ухудшается видимость.
Боль в ухе
Чувствительные нейроны нижнечелюстного нерва отвечают за восприятие:
- кожи ушной раковины,
- околоушной железы,
- кожных покровов в наружном слуховом проходе,
- барабанной перепонки.
При воспалении III ветви тройничного нерва пациент ощущают острую боль в ухе, которая сопровождается обильным слюнотечением. В некоторых случаях ухудшается остроты слуха.