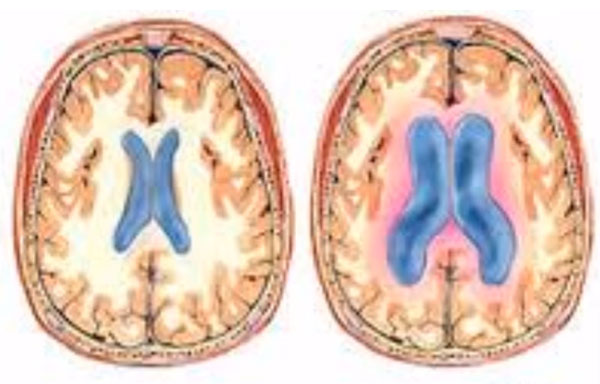
Симптомы и характерные проявления менингита у детей
Содержание:
Признаки менингита у детей
При появлении первых симптомов менингита у ребенка необходимо срочно обратиться за медицинской помощью – только при правильном и своевременном лечении можно избежать последствий этого сложного заболевания:
- парезов и параличей;
- вестибулярных расстройств;
- судорожного синдрома;
- гидроцефалии;
- нарушений психики;
- стойких вегетативных расстройств (головные боли, стойкие снижения давления, слабости).
Основными симптомами менингита является менингеальная триада:
- Высокая температура;
- Выраженная головная боль;
- Рвота.
Заболевание всегда развивается остро: признаки появляются внезапно, как правило, на фоне полного здоровья или слабо выраженных катаральных появлений (насморка, покашливания, вялости).
- Температура при менингите поднимается до фебрильных цифр (39 – 40 С) с первых часов болезни, устойчива к применению жаропонижающих средств.
- Головная боль стойкая, выраженная и обусловлена воспалительным процессом и нарастающим отеком головного мозга.
У детей до года этот симптом проявляется:
-
- длительным монотонным или громким нарастающим криком;
- напряжением большого родничка, его выбуханием;
- малыш отказывается от еды;
- отмечается характерная поза ребенка (поза «взведенного курка») — в положении на боку наблюдается запрокидывание головки, рефлекторное сгибание ног в коленках с поджатием их к животику.
Малыши старшего возраста жалуются на диффузную сильную головную боль нечеткой локализации, которая усиливается при резких движениях, раздражении звуком и светом.
Рвота при менингитах развивается без тошноты, на высоте головной боли, но не приносит облегчения. У новорожденных и грудничков отмечается рвота «фонтаном» или упорные срыгивания.
Также симптомами менингита проявляются в виде:
- общемозговых симптомов — выраженной слабости, заторможенности, спутанности сознания, а при тяжелых состояниях судорог и потери сознания;
- локальной неврологической симптоматики в результате поражения черепных нервов – определение неврологического статуса проводит врач — невролог;
- оболочечных симптомов — ригидности затылочных мышц, щечного симптома, напряжения мышц задней поверхности бедра и длинных мышц спины;
- изменений спинномозговой жидкости — наличие воспалительной клеточно-белковой диссоциации при анализе ликвора.
Диагностика
Главными диагностическими критериями развития менингита считаются:
- наличие симптомов менингита;
- исследование спинномозговой жидкости после проведения люмбальной пункции.
В комплекс обязательных исследований входят:
- клинический анализ крови и мочи;
- определение сахара крови;
- рентгенологическое исследование легких, позвоночника.
По характеру изменений ликвора определяется вид воспалительного процесса:
- вирусный менингит у детей: спинномозговая жидкость имеет обычную окраску, вытекает под давлением (струей), увеличивается количество белка и лимфоцитов, возбудителя определяют путем вирусологических исследований;
- гнойный (бактериальный или инфекционный менингит) – отмечается изменение цвета ликвора, он приобретает беловатую окраску, вытекает по каплям или в виде небольшой струи, повышается белок и количество нейтрофилов, бактериальные посевы определяют возбудителя и чувствительность к антибиотикам.
В некоторых случаях необходимо проведение инструментальных исследований головного и/или спинного мозга МРТ или КТ, чтобы исключить поражения мозга различного генеза (опухоли, демиелинизирующие заболевания).
У подростков менингиты часто возникают на фоне заражения и осложненного течения половых инфекций (сифилис, хламидиоз, гонококковая инфекция) и туберкулеза, поэтому часто необходимы дополнительные лабораторные исследования и осмотры узких специалистов (дерматолога, фтизиатра).
Симптомы у детей согласно возрасту
До 1 года и от года до трех
Характерны следующие симптомы:
- Тревожность;
- Сильное уплотнение родничка;
- Диарея;
- Судороги;
- Обезвоживание;
- Плач или стоны больного ребенка приобретают высокий звук;
- Вялость;
- Посинение носогубного треугольника;
- Отказ от еды, рвота;
- Возможна лихорадка с охлаждением конечностей;
- От стоп до лица у ребенка появляется сыпь розового цвета;
- Заболевший малыш принимает специфическую позу. Он отворачивается к стене, согнув ноги к животу и подняв голову;
- Ребенок всегда сгибает ноги при наклоне головы к груди;
- Из-за спазма мышц затылка он не может наклонить голову;
- Когда его пробуют поднять, взяв под подмышечные впадины, маленький ребенок запрокидывает голову и подтягивает ноги к животу.
- В этом возрасте состояние ребенка быстро ухудшается, поэтому нельзя медлить с вызовом скорой помощи. Любое промедление чревато летальным исходом.
В возрасте 3-4 лет
Основная симптоматика та же. Ребенка мучает сонливость, светобоязнь, неприязнь к любым звукам и прикосновениям. Малыш будет капризным, полностью перестанет интересоваться любимыми занятиями и игрушками. При нажатии на область под скулой у него будут непроизвольно подниматься плечи, а при давлении на лобковую кость у ребенка рефлекторно согнутся обе ноги.
От 5 до 10 лет
Характерны жалобы на распирающую головную боль, повышение температуры до 41 градуса и выше, розовая сыпь на коже и на слизистых, светобоязнь, звукобоязнь, увеличенные вены на голове и веках. Появляется постоянная рвота, которая не зависит от приемов пищи. Его сознание становится спутанным, появляется спазм глазных мышц. Наблюдаются судороги, отказ от еды и воды, паралич некоторых мышц, косоглазие, нарушение слуха и зрения, возникновение галлюцинаций, затрудненное дыхание. Ключевой симптом этого возраста — ребенок не может упереться подбородком в грудь из-за спазма или напряжения мышц затылка Больной ребенок лежит в менингиальной позе – сгибает ноги к животу и запрокидывает голову. При этом он обычно отворачивается к стенке. При попытке наклона головы к груди всегда сгибает ноги.
В подростковом возрасте
Симптоматика менингита может сопровождаться некоторыми признаками простуды. Повзрослевших детей беспокоят заложенность носа, сильно повышенная температура, резкая головная боль, сонливость, постоянное головокружение. Задняя глоточная стенка у них может приобрести синеватый или багровый оттенок — главное отличие менингита от обыкновенной простуды.
Последствия менингита
Люди, переболевшие менингитом, не обязательно будут страдать от его последствий. Но в некоторых случаях у детей может наблюдаться отставание в интеллектуальном развитии, гидроцефалия, эпилепсия, частые головные боли, периодические судороги и даже отклонения психики.
Патогенная микрофлора проникает в организм и вызывает различные нарушения. Само по себе воспаление мозговых оболочек не передается от человека к человеку, но больной может стать источником заражения патогенными микроорганизмами, которые вызывают менингит, как бактерии менингококки или гемофильная палочка, микобактерия туберкулеза, энтеровирус или вирус паротита.
Болезнь развивается в тканях мозговой оболочки. При отсутствии лечения поражает мозг. Последствия менингита – септический шок, глухота, эпилепсия, парезы, параличи, гидроцефалия, ишемический инсульт, который развивается в 25% случаев заболевания у взрослых пациентов. Стоит отметить нарушение мыслительной деятельности и умственную отсталость у детей.
В 10% случаев болезнь бактериальной этиологии приводит к летальному исходу. Каждый 5-й заболевший ребенок в возрасте до 5 лет умирает. Из-за тяжелых последствий многих людей интересует тема, как заражаются менингитом. Чтобы узнать, что это такое, как заболевают дети и взрослые, нужно получить представление о механизме развития патологии. Различают серозный и гнойный. Характерные симптомы:
- Головная боль, иногда мучительная, невыносимая.
- Повышение температуры тела выше 38,5°C.
- Тошнота, рвота.
- Помутнение сознания.
- Ригидность мышц, расположенных в области шеи.
- Светобоязнь, чувствительность к шуму.
- Поражение ЦНС, которое выражается в нарушении зрительной функции (выпадение зрительных полей, снижение остроты зрения), анизокории (разный размер зрачков), неврите лицевого и тройничного нерва.
В случае тяжелых поражений оболочек мозга наблюдаются судороги и психомоторное возбуждение, чередующееся с периодами вялости. Возможно появление галлюцинаций, бреда. У детей увеличивается родничок, часто бывают неспецифические симптомы: сонливость, нервозность. В зависимости от вида возбудителя, симптоматика дополняется специфическими признаками.
При туберкулезном менингите появляется общая слабость, затруднение мочеиспускания, гиперкензия кожных покровов, при серозном вирусном – расстройство пищеварительной системы и катар органов дыхания, при бактериальном – симптомы Брудзинского, Кернига, геморрагическая экзантема. Менингит – это заразно, если патологию вызывают вирусы, грибки, бактерии. При подозрении на менингит, назначается обследование.
Берут общий и биохимический анализ крови для подтверждения наличия возбудителей и патологических изменений. Бактериологический посев пробы из носоглотки проводят при подозрении на менингококковую и пневмококковую инфекцию. Окончательный диагноз ставят по результатам исследования пробы люмбальной пункции. В цереброспинальной жидкости всегда присутствуют следы воспалительного процесса.
Лечение менингита у детей
Обнаружив первые признаки недруга и будучи осведомленными, что менингит имеет свойство прогрессировать до тяжелой формы за пару дней, действовать нужно сразу же. Лечение менингита у детей происходит только в стационаре, под присмотром специалистов. В большинстве случаев, при своевременном обращении за помощью, терапия заболевания проходит без осложнений. за исключением такого вида менингита, как гнойный.

Поскольку чаще всего встречается вирусный менингит, то применение антибиотиков считается не рациональным. Их назначение бывает необходимо в редких случаях, при полностью выясненном диагнозе. Особенности терапии при менингите:
- Серозный менингит, источником возникновения которого являются вирусы, необходимо лечить с помощью противовирусных и иммуномодулирующих препаратов, например интерферон.
- В особенной терапии нуждаются дети до года и пациенты со слабым иммунитетом. В данном случае назначают введение иммуноглобулина.
- Если присутствует проблема внутричерепного давления, назначают диуретики — Лазикс, Фуросемид, — для дегидратации. Если, после приема препаратов, состояние ребенка не улучшилось, назначают люмбальные пункции.
- Могут назначать спазмолитические препараты, такие как Но-шпа.
- При повышении температуры необходимо принимать жаропонижающие препараты — Нурофен, Ибупрофен, Парацитамол.
- Если присутствуют судороги у детей – назначают Домоседан или Седуксен.
Не последнее место занимают общие рекомендации для терапии серозного менингита:
- Перебывание ребенка в плохо освещенном, затемненном помещении
- Назначение необходимых витаминов
- Благоприятная психологическая атмосфера
- Строгое придерживание диеты
После завершения лечения и абсолютного выздоровления, ребенок некоторое время должен посещать невропатолога. А также не находиться под открытым солнцем около полугода, избегать физических нагрузок.
Причины
Причина менингита в подавляющем большинстве случаев инфекционная. В качестве возбудителя могут выступать и бактерии, и вирусы, и грибы, и даже простейшие.
По характеру воспалительного процесса менингит может быть гнойным и серозным.
Также он может быть первичным (как самостоятельно возникшее заболевание) и вторичным (как осложнение инфекции ЛОР-органов или зубов или как осложнение вирусных инфекций, таких как ветряная оспа, корь, краснуха и т.д.)
Наиболее тяжело протекают, и наиболее опасны для жизни гнойные менингиты. Заболевание могут вызвать менингококки, стафилококки, стрептококки, кишечная палочка, гемофильная палочка и другие патогенные микроорганизмы. Особенно тяжело протекает инфекция, вызванная менингококком группы А. Инфекция передается воздушно-капельным путем. Примечателен тот факт, что взрослые (а особенно, пожилые) люди часто страдают от менингококкового назофарингита или просто являются бессимптомными носителями менингококка. Контакт малыша с таким ничего не подозревающим носителем может закончится фатально, именно поэтому не рекомендуется тесный контакт (поцелуи, использование одной посуды и полотенец и т.д.) маленьких детей с пожилыми родственниками.
Серозные менингиты обычно имеют вирусную природу. Чаще всего возбудителями являются энтеровирусы, попадающие в организм через воду, немытые овощи и фрукты, грязные руки и игрушки. Также серозный менингит возникает в случае осложнений ветряной оспы, краснухи, кори, паротита, клещевого энцефалита и т.д. Данная форма заболевания протекает легче,чем гнойная, но и она создает серьезную угрозу жизни и здоровью ребенка.
Наибольший риск инфицирования отмечается у детей, посещающих дошкольные детские учреждения или школу, так как контактируют с большим количеством сверстников.
Грибковые менингиты возникают у ослабленных детей, имеющих тяжелые врожденные или приобретенные иммунодефициты (в том числе дети, получающие лечение по поводу онкологических заболеваний).
Вторичные менингиты могут развиться в следующих ситуациях:
- инфекционно-воспалительные заболевания органов головы и шеи (синусит, воспаление аденоидов, отит);
- искривление носовой перегородки или другие аномалии развития черепа;
- кариес зубов может быть источником инфекции, которая проникает с током крови к оболочкам головного мозга;
- фурункулез и акне в области шеи и лица;
- частые острые или хронические воспалительные процессы органов дыхательной системы;
- онкология;
- черепно-мозговые травмы
Очень важно следить внимательно за состоянием ребенка, переносящим вышеописанные заболевания, чтобы не пропустить начало менингита. Менингит может также развиться внутриутробно у плода (чаще это менингоэнцефалит) вследствие переносимой матерью инфекции (герпетической, цитомегаловирусной, микоплазменной, краснухи, токсоплазмоза, ВИЧ и т.д.) Тогда новорожденный появляется на свет уже с характерными симптомами.
Менингит может также развиться внутриутробно у плода (чаще это менингоэнцефалит) вследствие переносимой матерью инфекции (герпетической, цитомегаловирусной, микоплазменной, краснухи, токсоплазмоза, ВИЧ и т.д.) Тогда новорожденный появляется на свет уже с характерными симптомами.
Риск врожденной патологии возрастает у детей, рожденных с недостаточной массой тела или раньше срока. Усугубить состояние ребенка могут травмы, полученные при родоразрешении.
Такой малыш нуждается в немедленном помещении в реанимацию и в дальнейшей интенсивной терапии. Перенесенный внутриутробно менингоэнцефалит является неблагопрятным прогностическим признаком относительно дальнейшего развития ребенка.
Симптомы менингита
Симптомы менингита у детей в возрасте 1-16 лет точно такие же, как и у взрослых. В первую очередь появляется так называемый менингеальный синдром. Больной испытывает сильные головные боли. Состояние ребенка ухудшается от яркого света и шума. Менингит имеет ряд характерных симптомов, по которым его можно отличить от других заболеваний. У больного наблюдаются следующие синдромы:
- Бехтерева — при постукивании по скуловой дуге наблюдается сокращение мускулатуры.
- Кернига — ребенок сгибает ноги в коленях, и их нельзя разогнуть.
- Брудзинского — симптоматика зависит от разновидности синдрома. Выделяют три вида — верхний, средний и нижний. При верхнем синдроме наблюдается сгибание ног во время наклонения подбородка к груди. Если нажать на область лонного сочления при среднем синдроме произойдет непроизвольное сгибание ног в коленях. Суть нижнего состоит в том, что при проверке на синдром Кернига сгибается одна из ног, тогда как вторая нога непроизвольно сгибается в коленном и тазобедренном суставах, подтягиваясь к животу.
- Булатова — при проверке на синдром Менделя ребенок испытывает боль.
- Треножника — больной менингитом не может сидеть прямо. Ребёнок непроизвольно наклоняет туловища вперёд, при этом запрокидывая голову, отводя руки назад.
Дети, заболевшие менингитом, лежат в позе “легавой собаки”. Они сгибают ноги в коленях и прижимают их к груди. При этом больной всегда отворачивается к стене, закрывшись одеялом. Таким способом ребёнок пытается спрятаться от света, который провоцирует усиление боли.
У заболевшего менингитом может наблюдаться снижение четкости зрения и частичная глухота. При надавливании на точки в области бровей и глаз, боль усиливается. У ребёнка может двоится в глазах.
Как распознать болезнь?
В зависимости от возбудителя инкубационный период может длиться от 2 до 21 дня.
При самой опасной менингококковой инфекции клиническая картина выглядит следующим образом.
По скорости развития заболевания различают несколько форм:
- Очень быстрое, внезапное развитие симптомов — это молниеносная форма менингококковой инфекции — менингококцемия или менингококковый сепсис. Она является самой тяжелой. Летальность при такой форме инфекции, к сожалению, очень высока. Заболевание возникает чаще всего у младенцев и детей младшей возрастной группы. Оно характеризуется внезапным подъемом температуры тела ( у младенцев выраженной лихорадки может не быть), нарастающей слабостью и, самое главное, появлением обильной геморрагической сыпи. Элементы сыпи быстро (на глазах) сливаются, образуя обширные геморрагии багрово-цианотичного цвета. При надавливании сыпь не исчезает. Возможны носовые или желудочно-кишечные кровотечения, а также кровоизлияния в полости. Вначале может присутствовать выраженное беспокойство ребёнка, но, с прогрессированием шока, сознание угнетается вплоть до развития комы. Также при молниеносной форме часто развиваются судороги. Падение температуры считается плохим прогностическим признаком. При данной форме болезни классическая клиническая картина менингита не успевает развиться.
- Острая форма менингита развивается в течение 1–2 дней. Температура повышается до высоких значений, отмечается головная боль (у младенцев — характерный «мозговой» крик) непереносимость яркого света и резких звуков, отказ от еды, выраженное недомогание, многократная рвота, не связанная с приемом пищи, сознание обычно угнетено. У детей раннего возраста часто развиваются судороги. Появляется характерный признак — геморрагическая багрово-красного цвета с синюшным оттенком сыпь, различной формы и размера, возвышающаяся над поверхностью кожи, не исчезающая при надавливании, Локализуется она обычно на нижней части тела: пятки, голени, бёдра, ягодицы. Через 1 — 2 дня в центре геморрагических элементов возникают некрозы, и там, где имеются обширные геморрагические высыпания, некрозы отторгаются с образованием язвенных дефектов и рубцов. Высыпания в первые часы болезни на лице, верхней части туловища являются прогностически неблагоприятным признаком. Ребёнок с менингококковым менингитом может принимать характерную позу «легавой собаки» — лёжа на боку, с согнутыми в коленях ногами , с согнутыми и приведёнными к телу руками и запрокинутой головой. При осмотре выявляются характерные менингеальные симптомы (ребенок не может согнуть голову и прижать подбородок к груди. не может поднять вытянутую ногу и т.д.). Также возможны кровотечения.
Менингиты, вызыванные другими возбудителями, обычно имеют менее агрессивное течение: для них нехарактерно появление классической сыпи, а также развитие молниеносного течения, однако заболевание все равно очень и очень серьезное.
Характерные симптомы менингита у детей грудного возраста:
- тошнота и рвота;
- отсутствие аппетита и частые срыгивания;
- сонливость;
- беспокойство;
- монотонный крик;
- судорожный синдром;
- выбухание или западение родничка;
- гипертермия.
Симптомы у детей старше 1 года и подростков:
- тошнота и рвота без тенденции к ослаблению;
- гипертермия;
- ломота и боли в мышцах;
- головная боль, головокружение;
- повышенная чувствительность к свету и звукам;
- нарушение сознания;
- мышечные судороги;
- бред;
- ригидность мышц затылка;
- поза с запрокинутой назад головой.
При серозном менингите высыпания появляются редко. Однако особенностью инфекционной сыпи является поражение не только кожных покровов, но и слизистых оболочек глаз, ротовой и носовой полости, ротоглотки. Она имеет розовую или бледно-красную окраску.
Если менингит развился как осложнение инфекционного заболевания с характерной сыпью, на это тоже надо обращать внимание
Способы лечения
Для прохождения полного курса лечения, больного менингитовой инфекцией помещают в зону карантина. Именно так можно рассчитывать на полное выздоровление и отсеять риск заражения других лиц.
Для больных менингитом назначается курс антибиотиков, которые следует принимать в течение 7-10 дней. Если же имеются какие-либо осложнения, типа сепсиса, то лечение может быть продлено до 15 суток.
Для лечения данного заболевания также применяют комплексную терапию, куда, кроме антибиотиков, входят препараты:
- Диуретики (Фуросемид, Уроглюк и т.п.).
- Глюкокортикостероиды (Бетаметазон, Афлодерм).
- Антигистамины (Супрастин, Тавегил).
Данные препараты нацелены на то, чтобы предотвратить осложнения, а также снять основные симптомы. Антигистамины направлены на предупреждение аллергии при приеме антибиотиков. Лечить заболевание самостоятельно нельзя, ведь последствия могут быть самые страшные. При несвоевременной медицинской помощи либо отказе от нее можно умереть.
Прививка как способ защиты от менингита
Данный вид прививки является обязательным, так как она способна защитить (в 90% случаев) от такого опасного заболевания, как менингитовая инфекция. Каждый родитель должен проследить за ее выполнением своему ребенку. Обычно она проводится в год, и защищает организм на протяжении трех лет.
Если в доме имеются дети разных возрастов, то сделав прививку младшему, нужно позаботиться и о старшем. Ведь заболевание заразно, и может передаться от больного здоровому. А маленькие дети сильнее других подвержены заражению, и симптомы у них протекают сложнее.
Если говорить о таком способе заражения, как энцефалитный клещ, то и от него можно защититься. Для этого, в целях профилактики, потребуется делать каждые 3-5 лет прививки.
Чтобы не заболеть менингитовой инфекцией, необходимо соблюдать следующие условия:
- Если ребенок переболел гнойным менингитом, то его на 3 года ставят на диспансерный учет и наблюдают за состоянием здоровья. Также раз в полгода он должен посещать невролога.
- Необходимо соблюдать санитарные правила, а также перед выездом в жаркие страны делать специальные прививки.
- Необходимо исключить контакт с зараженным менингитом человеком. Если он все-таки произошел, нужно хорошо вымыть руки с антибактериальным мылом.
- Чтобы избежать заражения, гулять по лесу нужно только в плотно прилегающей одежде и использовать специальный спрей от клещей.
Лечение менингита у детей
Лечение заболевания производится в условиях стационара инфекционного отделения. Программа терапии включает этиотропное и патогенетическое воздействие.
Основные правила воздействия можно представить в следующем виде:
- Соблюдение режима дня. В остром периоде заболевания и после взятия люмбальной пункции необходимо соблюдать постельный режим.
- Соблюдение диеты. Дети в возрасте до 1 года должны питаться сцеженным молоком матери. Не следует нарушать физиологические принципы. Дети старшего возраста могут получать привычную для них пищу, главное исключить из рациона различные химические соединения. Питание должно быть полноценным. Если ребенок выражает свое нежелание есть, не стоит настаивать.
- Этиотропное лечение. Антибактериальная терапия является основой лечения. Для повышения активности антибиотика могут использоваться противовирусные средства. На начальном этапе лечения применяется антибиотик широкого спектра действия, который после выявления типа возбудителя изменяется на средство с направленным действием.
- Для улучшения состояния пациента может проводиться детоксикационная и дегидратационная терапия. При тяжелом течении недуга используются препараты для инфузионного питания. В период активного восстановления используются средства, усиливающие активность метаболизма. Также могут применяться общеукрепляющие препараты.
В большинстве случаях при своевременном обращении к врачу прослеживается полное клиническое выздоровление, исключающее вероятность возможного проявления серьезных осложнений. В случае если пациент не соблюдает рекомендации врача, риск отрицательного исхода болезни повышается в несколько раз, присутствует вероятность развития следующих осложнений:
- дисфункция;
- эпилепсия;
- астеновегетативный синдром;
- парез;
- паралич;
- атаксия;
- арахноидит.
Прогноз зависит от формы и степени тяжести течения болезни, а также от своевременности и правильности оказания терапевтических манипуляций. При своевременном выявлении расстройства и проведении адекватной терапии прогноз довольно благоприятный. Риск проявления опасных последствий не превышает 5%. При несвоевременно диагностике такой показатель увеличивается в 10 раз
Именно поэтому родители должны осознавать всю опасность патологии и понимать, почему при появлении беспокоящих симптомов важно обратиться к специалисту как можно скорее. Дети, перенесшие менингит в раннем возрасте должны пребывать под врачебным наблюдением
Причины
Как уже говорилось, причинами заболевания служат вирусы, бактерии, грибки, травмы, а также микробы и нейровирусы. Они попадают в тело человека несколькими путями: через кровь, лимфу, а также во время контакта с больными.
Инфицирование может произойти и после перенесенных травм черепа или позвоночника, кровотечений, в результате которых нарушается работа мышечной, костной и соединительной ткани.
 Существует вероятность повторного заражения менингитом. Это может случиться после перенесенных хронических заболеваний, во время течения которых в организм человек проникли опасные микроорганизмы. Ослабленный иммунитет и перенесенные хирургические операции могут спровоцировать заражение организма инфекцией.
Существует вероятность повторного заражения менингитом. Это может случиться после перенесенных хронических заболеваний, во время течения которых в организм человек проникли опасные микроорганизмы. Ослабленный иммунитет и перенесенные хирургические операции могут спровоцировать заражение организма инфекцией.
Среди причин развития менингитовой инфекции выделяют:
- Высокую чувствительность организма человека на медпрепараты.
- Различные новообразования.
- Инфекции ЛОР-органов.
- Сахарный диабет.
- Неблагоприятные условия проживания.
- Вредные привычки.