Инкубационный период менингита: симптомы начала болезни
Содержание:
- Меры реагирования в области глобального общественного здравоохранения: успешное введение конъюгированной вакцины против менингококковой инфекции серогруппы А в Африке
- Классификация и симптомы менингококковой инфекции у детей
- Как передается бактерия?
- Причины менингококковой инфекции: возбудители, источники и пути передачи
- Диагностика
- Терапия заболевания
- Лечение менингококкового менингита
- Способы лечения
- Симптомы менингита у взрослых
- Причины и факторы риска
- Что это такое?
- Причины возникновения
- Классификация болезни
Меры реагирования в области глобального общественного здравоохранения: успешное введение конъюгированной вакцины против менингококковой инфекции серогруппы А в Африке
ВОЗ содействует реализации стратегии, предусматривающей обеспечение готовности к эпидемиям, проведение профилактики и принятие ответных мер. В основе обеспечения готовности лежит эпиднадзор — от выявления случаев заболевания до их расследования и лабораторного подтверждения. Профилактика включает иммунизацию всех людей из возрастных групп, подверженных наибольшему риску инфицирования, конъюгированной вакциной против соответствующей серогруппы. Ответные меры включают безотлагательное и надлежащее ведение случаев заболевания, а также последующую массовую вакцинацию еще неохваченного населения.
Эпидемии менингита в африканском менингитном поясе ложатся тяжелым бременем на системы общественного здравоохранения. В декабре 2010 г. в Африке была проведена массовая кампания вакцинации новой конъюгированной вакциной против менингококка группы А для целевой группы в возрасте от одного года до 29 лет. По состоянию на ноябрь 2017 г. в 21 стране из менингитного пояса было вакцинировано свыше 280 миллионов человек.
Эта вакцина намного безопаснее и дешевле по сравнению с остальными вакцинами (примерно 0,60 долл. США за одну дозу; цена других менингококковых вакцин колеблется от 2,50 до 117,00 долл. США за одну дозу(1)). Кроме того, ее термостабильность позволяет использовать ее в условиях систем с регулируемой температурой (СТС). Вакцина продемонстрирована высокую эффективность с точки зрения сокращения заболеваемости и эпидемиологической опасности: на 58% сократилась заболеваемость менингитом и на 60% — риск возникновения эпидемий. В настоящее время данная вакцина используется при плановой иммунизации детей. Ожидается, что при сохранении широкого охвата вакцинации, эпидемии менингококковой инфекции А в этом регионе Африки будут ликвидированы. Однако другие менингококковые серогруппы, такие как W, X и C, продолжают вызывать эпидемии и около 30 000 случаев заболеваний ежегодно в менингитном поясе. ВОЗ намерена ликвидировать менингококковые заболевания как проблему общественного здравоохранения.
(1) Ориентировочные цены в государственном и частном секторах, согласно данным ЮНИСЕФ, ПАОЗ и Центров США по контролю и профилактике заболеваний.
Классификация и симптомы менингококковой инфекции у детей
Выделяют несколько форм менингококковой инфекции:
- локализованные (защитные силы организма справляются с инфекцией и она не попадает в кровь).
- генерализованные.
- смешанные(сочетание менингита и сепсиса, полиартрит в суставах, в легких- пневмония).
К локализованным формам относятся:
- менингококковое носительство. Бактерия Neisseria meningitidis бессимптомно остаётся на слизистой, размножается и выделяется во внешнюю среду. Сам человек не болеет, возможно даже не знает, что является носителем, но считается для окружающих опасным.
- назофарингит. Воспаление не заходит дальше слизистой носа, носоглотки.
Генерализованные формы:
- воспаление мозговых оболочек или менингит;
- воспаление оболочек и вещества мозга – менингоэнцефалит;
- заражение крови, сепсис или менингококкцемия;
- сочетание вышеперечисленных форм, выделение смешанной формы.
Течение заболевания:
- острое;
- молниеносное;
- затяжное;
- хроническое.
Менингококковая инфекция входит в группу респираторных, поэтому для неё характерны следующие симптомы:
- отделяемое из носа, которое носит слизисто-гнойный характер;
- небольшой отек гортани;
- гиперемия;
- конъюнктив;
- першение в горле;
- головная боль, пронзительный крик у младенцев;
- светобоязнь, судороги;
На начальных стадиях болезни присутствуют следующие симптомы: резкий подъём температуры до фебрильных цифр, часто развивается лихорадочное состояние. Присоединяется сильная головная боль и неоднократная рвота. Кроме того, присутствует сухость во рту и постоянная жажда.
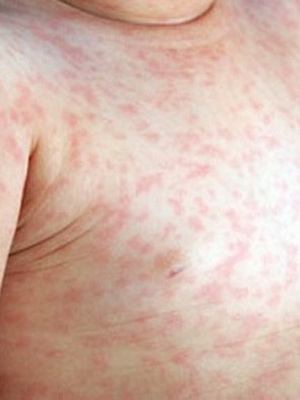
Размножение и гибель менингококков приводит к выработке эндотоксина- ядовитого продукта распада бактерий. Токсический шок возникает за считанные часы.
Эндотоксин разрушает стенки сосудов, в результате чего появляются кровоизлияния, которые сначала выглядят как сыпь(экзема), красноватые точки на коже и слизистых рта, носоглотки, в редких случаях глаз.
По своей форме она напоминает звёзды, размер высыпаний небольшой, возникает в результате кровоизлияния из сосудов. Сыпь и высокая температура- первые признаки менингококковой инфекции у детей.
В основном, сыпь появляется на ногах и животе. Если высыпание очень быстро распространяется и переходит на верхнюю часть туловища, то это свидетельствует о тяжелом течении заболевания и считается неблагоприятным прогнозом.
Высыпания имеют способность сливаться, и при появлении гематом большого размера возможен последующий некроз тканей. На месте зоны некроза появляются язвенные элементы, которые длительный период времени не заживают.
Эндотоксин, выбрасываемый вследствие гибели и размножения менингококка приводит к отёку мозга и мозговых str-симптомов, а также к кровоизлияниям во внутренние органы.

Характерно появление многократной рвоты. Рвота приводит к обезвоживанию организма, при этом облегчение не наступает. Давление снижается, появляется эндотоксикоз. Ребёнок старается занять вынужденное положение, прижимая ноги к животу.
Если малыш совсем маленький, можно отметить расхождение костей черепа и выбухание родничка. Если рвота и понос продолжаются длительный период, это означает, что наступает обезвоживание.
При развитии менингоэнцефалита воспаление переходит на мозг. В результате этого происходят нарушения в работе систем организма. Появляются эпизоды потери сознания, судорог, признаки двигательного возбуждения.
Может выявляться потеря слуховых и зрительных функций, параличи. Изредка, при поражении какой-либо группы нервов становится невозможным глотание, а иногда и дыхание.
Как передается бактерия?
Источник МКИ — человек. Наибольший риск заражения менингококками- после контакта с больным тяжелыми генерализированными формами (менингококковый менингит, менингококкцемия). Наибольшую эпидемиологическую опасность такие больные представляют в первые дни заболевания. Пациенты с МКИ в носоглотке сохраняют высокую заразность около двух недель.
Риск заразиться от здорового носителя ниже, чем от больного с назофарингитом, менингитом или менингококкцемией. Риск заражения выше у детей младшего возраста, пациентов со сниженным иммунитетом, иммунодефицитными состояниями, наличием фоновых заболеваний (сахарный диабет, пороки сердца и т.д.).
Заражаемость МКИ носит сезонный характер, с максимальной встречаемостью в осенне-зимнем периоде.
МКИ у детей первых лет жизни в виде здорового носительства практически не встречается. Частота встречаемости менингококкового носительства увеличивается с возрастом. Пик приходится на возраст от 15 до 20 лет.
Длительность носительства менингококковой инфекции может продолжаться от нескольких недель до 1.5 месяца, в редких случаях – более шести недель.
Инфицирование происходит после контакта с носителем или больным менингококковой инфекцией и попадания менингококков на слизистые оболочки, выстилающие ВДП (верхние дыхательные пути). Наиболее распространенным очагом первичного воспаления является слизистая носоглотки.
После того, как менингококк начинает размножаться на слизистых оболочках, возможно:
- подавление его активности и полное уничтожение факторами местного иммунитета;
- переход в форму здорового носительства;
- развитие местных воспалительных реакций по типу назофарингитов;
- проникновение менингококка в кровь и генерализация инфекционного процесса (менингококковый менингит, менингококкцемия).
Менингококковая инфекция у детей: особенности формировании иммунитета к менингококкам
Максимальная восприимчивость к МКИ отмечается у детей. У взрослых пациентов восприимчивость низкая, в связи с, так называемой, естественной иммунизацией.
Естественная иммунизация формируется в эндемичных для МКИ очагах, где количество здоровых носителей менингококка в коллективе превышает 20%. За счет интенсивной и постоянной циркуляции менингококков происходит иммунологическая перестройка организма и формируется естественный иммунитет.
Вспышки менингококковой инфекции происходят в коллективах, где количество носителей ниже 2%. Максимальная заболеваемость отмечается у пациентов до 15 лет (практически 80% всех случаев менингококковой инфекции).
Среди детей первых двух-шести месяцев, менингококковая инфекция также отмечается крайне редко, поскольку, в большинстве случаев у них наблюдается естественный пассивный трансплацентарный иммунитет.
После перенесенной менингококковой инфекции, в случаях, когда заболевание протекало в генерализированной форме (менингококковый менингит, менингококкцемия), формируется стойкий иммунитет. Случаи повторных менингококковых менингитов практически не встречаются. Однако, приобретенный иммунитет является гуморальным и группоспецифическим, поэтому в регионах с высокими рисками заражения («менингитный пояс» в Африке) возможны исключения (из-за заражения другим серотипом менингита).
Иммунитет к менингококкам обуславливается тем, что после перенесенного тяжелого заболевания образуются сывороточные противоменингококковые бактерицидные антитела.
При частом контакте с носителями, формирование иммунитета происходит за счет естественной иммунизации живыми бактериями.
Прививка от менингококковой инфекции является высокоэффективным способом защиты от развития тяжелых форм заболевания, именно за счет формирования стойкого иммунитета.
Вакцины от менингококковой инфекции
Несмотря на то, что вакцинирование не является обязательным, прививка от менингококковой инфекции показана всем детям и взрослым, находящимся или оправляющимся в зоны с высоким риском инфицирования менингококком.
Длительность иммунитета, формирующегося при проведении вакцинации, равна трем годам.
Вакцины Менсевакс (четырехкомпонентная вакцина против серотипов А, С, W и Y) и Менинго А +С (двухкомпонентная вакцина против серотипов А и С) используются для вакцинирования взрослых и детей старше 2-х лет, однако по эпидемическим показаниям могут вводиться пациентам младшего возраста.
Четырехкомпонентная вакцина Нименрикс (против серотипов А, С, W и Y) может вводиться с одного года.
Причины менингококковой инфекции: возбудители, источники и пути передачи
Главная причина заражения менингококковой инфекцией – попадание в организм человека бактерии-возбудителя, которая распространяется по слизистым покровам носоглотки.
Возбудителем при менингококковой инфекции является менингококк Neisseria meningitidis. Эти грамотрицательные бактерии представлены в виде парных шаров диплококков, которые неспорообразующие по своей природе и вызывают тяжелые инфекционные поражения. Создают макрокапсулу, которая распадается при попадании бактерии в питательную среду. Благоприятными условиями для развития является влажность, температура 37-37,5 ̊С, повышенное содержание углекислого газа. Бактерия неустойчива к влияниям окружающей среды, солям тяжелых металлов и антисептикам. Гибнет при температуре ниже 10 ̊С и выше 55 ̊С за 5-10 минут. Заражению подвергаются только люди, животные могут быть лишь переносчиками инфекции. Первые упоминания о таких вспышках заболевания датируются 17 веком. Их описывали в трудах Уйллис и Сиденхэм.
Единственный источник при менингококковой инфекции – человек с клинически выраженными признаками болезни, а также носитель менингококков. Согласно этиологии заболевания, различают несколько видов источников заражения:
- Зараженные генерализованными формами.
- Зараженные назофарингитом.
- Переносчики инфекции.
Пути передачи при менингококковой инфекции преимущественно аэрогенные. Распространение инфекции происходит при разговоре, чиханье, кашле, когда с капельками слизи возбудители попадают в окружающее больного воздушное пространство. Заражению способствует тесный контакт между людьми, особенно в закрытом помещении. Использование общих предметов быта и общение с носителем или заболевшим человеком может привести к инфицированию как в качестве бактериеносительства, так и в роли зараженного. При наличии слабых иммунологических механизмов инфицирование прогрессирует уже на 2-3 день.
Посмотрите на предоставленные фото возбудителя менингококковой инфекции под микроскопом для общего ознакомления:
Диагностика
На первом этапе диагностики врач опрашивает пациента и его родственников для сбора анамнеза с целью выявления черепно-мозговых травм, инфекций, фактов вакцинации, укусов клеща. Далее, чтобы выявить характерные менингеальные симптомы, больного осматривает невролог: оценивает состояние сознания, обнаруживает неврологический дефицит. Эти признаки указывают на воспалительный процесс мозгового вещества и оболочек. Затем врач назначает следующие лабораторные исследования:
- Анализ крови. Повышенный уровень лейкоцитов и ускорение скорости оседания эритроцитов указывает на наличие в организме воспалительного процесса.
- ПЦР. Это метод полимеразной цепной реакции, который направлен на выявление в организме ДНК возбудителя. Такой анализ позволяет с точностью определить тип инфекционного агента.
- Посев крови на стерильность. Это исследование проводится с целью выявления бактерий. Анализ показан при подозрении на сепсис. Пробу крови забирают из периферической вены при помощи стерильного шприца.
Менингеальные признаки важно дифференцировать от других заболеваний: опухолей мозга, токсических поражений нервной системы, обширных инсультов и дегенеративных процессов. Окончательно подтвердить диагноз помогают следующие инструментальные исследования:
- Компьютерная и магнитно-резонансная томография (КТ и МРТ). Эти процедуры помогают обнаружить изменения в головном мозге: диффузные изменения тканей, утолщение, уплотнение мозговых оболочек. Поражение паразитарными агентами подтверждается при выявлении округлых очагов, имеющих по периферии кольцевидное усиление.
- Люмбальная пункция. Это исследование окончательно определяет тип возбудителя. Суть процедуры заключается в заборе и исследовании ликвора (спинномозговой жидкости). При гнойном процессе он становится мутным, приобретает хлопьевидный осадок, при геморрагическом – содержит элементы крови, при серозном – прозрачен.
- Стереотаксическая биопсия головного мозга. Это нейрохирургическая операция диагностического характера. Проводится в более тяжелых случаях для исключения опухолевых процессов.
Терапия заболевания
Для обеспечения благоприятного социально-трудового прогноза рекомендовано своевременно начинать и адекватно проводить терапию заболевания. Если патология имеет острое течение, то это требует комплексного подхода к лечению.
Этиотропная терапия заключается в приеме Бензинпенициллина. Препарат рекомендуется вводить внутримышечно. Интервал между использованием лекарства составляет не менее 4 часов. Одновременно нужно принимать препараты, которые улучшают проникновение действующих веществ медикамента через гемоэнцефалитический барьер.
Пациентам с этой целью делают назначение Кофеина бензоата натрия. Лечение проводится изотоническими растворами натрия хлорида или глюкозы. Введение препаратов проводится внутривенным методом. Интервал составляет 8 часов. Применение лекарств рекомендовано 7-8 дней.
Уменьшать количество пенницилина или отказываться от применения вспомогатекльных лекарств запрещается. Если у пациента в ликворе уменьшается цитоз, то это требует отменить препарат и назначить антибиотики. Пациентам рекомендован прием Катамицина сульфата, Левомицетина сукцината, Рифампицина. Препараты рекомендуются пациен6там, у которых диагностируется непереносимость пенициллина.
Применение Левомицетина сукцината проводится внутривенным способом с интервалом в 8 часов. Прием Рифампицина проводится пероральным способом с интервалом в 8 часов. Для того чтобы обеспечить качественное всасывание лекарства, используют специальный раствор для запивания. Берется адинпепсин или аскорбиновая кислота и растворяется в воде.
Купировать гипертоническую дегидратацию рекомендовано изотоническими кристалоидными растворами. Глюкокортикостероиды и процессорные амины применяются в соответствии с диурезом и уровнем АД. В период лечения проводят регулярную аускультацию легких.
Устранить внутрисосудистое свертывание крови можно с помощью внутривенного введения гепарина. При тяжелой форме заболевания пациентам прописывают этиотропные препараты. Если применять пенициллин в высокой дозировке, то состояние больных может ухудшиться, так как шок усугубиться.
Поэтому этиотропная терапия требует на начальных этапах лечения болезни использовать Левомицетин сукцинат. Пациентам показана постоянная оксигенотерапия, регионарная церебральная гипотенрмия. Больным рекомендованы сердечные гликозиды, препараты кальция, антигипоксанты.
После отмены этиотропных лекарств рекомендовано применение препаратов, которые улучшают кровообращение в сосудах головного мозга. Пациентам делают назначение двух таблеток в сутки Эмоксипина или Трентала. Для нормализации процессов в тканевом метаболизме головного мозга рекомендовано применение ноотропных препаратов. Больным рекомендовано ежедневно принимать Пантокрин по 30-40 капель 2 раза.
Восстановительная терапия заболевания требует применения поливитаминных комплексов, Кальция глицерофосфата, Глютаминовой кислоты. Если наблюдается затяжная санация ликвора, то нужно вводить каждый день подкожно по 1 мл алоэ. При наличии противопоказаний его заменяют Пирогенталом, который применяется через день. Длительность лечения составляет 10 суток.
Лечение менингококкового менингита
Своевременно начатое и адекватное лечение заболевания позволяют не только спасти жизнь больному, но и определяют благоприятный социально-трудовой прогноз.
- Из этиотропных препаратов применяются антибиотики. Бензилпенициллин является препаратом выбора при лечении менингококкового менингита. Левомицетин, канамицин и рифампицин являются препаратами резерва. Для улучшения проникновения пенициллина через гематоэнцефалический барьер назначаются такие препараты, как лазикс, кофеин-бензоат натрия, растворы глюкозы и натрия хлорида с одновременным введением преднизолона.
- При падении артериального давления (первых признаках развития шока) вводится мезатон. Для профилактики ДВС-синдрома в начальной фазе развития шока вводится гепарин. Оксигенотерапия проводится постоянно. Снизить температуру в области головного мозга помогут пузыри со льдом, которые прикладываются не только к голове, но и к крупным магистральным сосудам. Поддержка работы сердца осуществляется путем введения сердечных гликозидов, антигипоксантов и препаратов калия.
- После того, как больного вывели из шока, но при сохранении признаков отека и набухания мозга, дегидратационная и дезинтоксикационная терапия продолжаются.
- В период восстановления проводится терапия, направленная на улучшение микроциркуляции и процессов тканевого обмена в сосудах и ткани головного мозга (трентал, пирацетам, аминолон и др.). Далее подключаются препараты адаптогенного действия (пантокрин, левзея, элеутерококк и др.). В течение всего восстановительного периода применяются поливитамины.
Рис. 16. На фото ребенок в периоде восстановительного лечения.
Лечение менингита и его последствий должно быть комплексным с включением самых разных схем патогенетической терапии с учетом ведущего синдрома.
Улучшение обменных процессов в головном мозгу и восстановление его функциональной активности должно присутствовать на всех этапах реабилитационного процесса.
ССЫЛКИ ПО ТЕМЕ
- Что такое менингококцемия?
- Менингококковая инфекция у детей и взрослых
- Основные признаки гайморита у детей
- Лечение гайморита в домашних условиях
- Помогает ли иммуноглобулин против клещевого энцефалита
- Симптомы, лечение и фото клещевого энцефалита
- Симптомы гайморита у взрослых
- Признаки воспаления легких у взрослого
Статьи раздела «Менингококковая инфекция»
- Менингит и другие проявления менингококковой инфекции
Самое популярное
- Все о грибке стопы: симптомы и эффективное лечение современными препаратами
- Грибок кожи головы: как распознать и лечить
- Симптомы и лечение грибка ногтей на руках (онихомикоза)
- Польза и вред кишечной палочки
- Как лечить дисбактериоз и восстановить микрофлору
Статьи раздела «Менингококковая инфекция»
- Прививка от менингококковой инфекции и профилактические мероприятия в очаге
О микробах и болезнях 2020
Способы лечения
Лечение менингококкового менингита следует начинать незамедлительно после взятия анализов. Основа – антибиотикотерапия. Применяют антибиотики широкого спектра действия на начальном этапе, после того, как будет известен возбудитель и его чувствительность, лечение корректируется, меняется антибиотик или добавляется.
Дозы антибиотиков – допустимые по возрасту и состоянию организма. Часто применяется пенициллин и аналоги, левомицетин, канамицин. Антибиотики вводятся в тандеме с кофеином, который помогает им быстрее и в большей концентрации проникнуть во все среды организма.
Вторым звеном терапии является дезинтоксикация, которая призвана вывести токсины из организма и насытить его витаминами и микроэлементами, которые он теряет с потом и рвотой, восстановить водно-солевой баланс, поддержать работу сердца и почек.
Также применяются лекарственные препараты для облегчения симптомов, такие как:
- обезболивающие средства;
- спазмолитики;
- седатики;
- ноотропы;
- витамины;
- иммуномодуляторы и иммуностимуляторы.
Симптомы менингита у взрослых
Ведущим симптомом воспаления оболочек является общемозговая симптоматика. И главным признаком является диффузная, разлитая, постоянная головная боль высокой интенсивности. Многие пациенты отмечали даже час начала болезни, а не только сутки. И этот час знаменовался появлением такой головной боли, которая оказывалась самой сильной в жизни.
В сочетании с лихорадкой такая боль изматывает человека. Она не купируется никакими анальгетиками, так как ее механизм совершенно иной – происходит раздражение оболочек местным воспалением, возникает гиперпродукция ликвора.
Это усугубляет положение: повышенное давление цереброспинальной жидкости на воспаленные оболочки приводит к еще большему усилению головной боли, а также к появлению мозговой или центральной рвоты. Эта рвота возникает вне всякой связи с желудком, приемом пищи, и вообще никак не связана с желудочно-кишечным трактом: ее причина кроется в раздражении мозговых структур повышенным давлением ликвора.
Спустя несколько секунд человек может сообразить, что в следующий раз ему нужно убрать подальше все окружающие вещи, иначе они будут испорчены. Рвота не приносит облегчения. Кроме этого, при менингите возникает чрезвычайно мучительный симптом сотрясения оболочек.
Слабой его копией является знаменитая межреберная невралгия или поясничный прострел – люмбаго. При каждом сотрясении нервного корешка возникает резкая боль в пояснице, от которой человек охает и замирает. Так вот, такая же боль, только постоянно «взрывается» у больного менингитом в голове. Он лишается сна и аппетита.
Каждый подъем головы, попытка изменить позу, подняться, сесть в постели, приносит сильные мучения. Любой глубокий вдох и натуживание настолько усиливают головные боли, что заставляют отказаться от мысли опорожнить кишечник, и в эту стадию инфекционная интоксикация усугубляется запором.
Классическим симптомом менингита, который позволяет отличить его от всех других состояний, является скуловой симптом Бехтерева: при постукивании неврологическим молоточком по скуле возникает выраженная вспышка головной боли во всей голове, а не в месте постукивания. Этот симптом является ярким примером эффекта сотрясения воспаленной мозговой оболочки.
Кроме того, резкую боль вызывает надавливание на глазные яблоки. Вышеприведенные симптомы могут сопровождаться болезненной гримасой пациента, подтверждающей болевую реакцию.
Симптомы менингита у взрослых, описанные нами, характеризуют как гнойную, так и серозную форму болезни. В том случае, если на коже человека появились очаги сыпи, имеющей тенденцию к слиянию — вероятен случай менингококкового менингита.
Рост внутричерепного давления и инфекционно – токсическая симптоматика приводит к постепенной потере сознания, инфекционно – токсическому шоку и развитию отека головного мозга. Возникает медленное развитие комы и глазодвигательных нарушений (например, расходящегося косоглазия) на фоне выраженного сопора и угнетения сознания.
Болезнь начинается с поражения мягкой и паутинной оболочек мозга. Спустя 12 часов появляются симптомы раздражения мозговых оболочек, снижаются брюшные, периостальные и сухожильные рефлексы, отмечается их неравномерность. Развивается синдром менингита. Больной принимает особую позу: лежа на боку сгибает ноги и запрокидывает голову. Постепенно нарастает общая слабость, появляются боли в глазных яблоках, усиливающиеся при движении.
Ко всем внешним раздражителям развивается повышенная чувствительность (гиперестезии) — светобоязнь, болезненное звуковосприятие. Развивается вялость и заторможенность, нарушается сон. В тяжелых случаях развивается состояние оглушенности, сопор и кома. В первые дни заболевания появляются симптомы поражения черепных нервов — лицевого, глазодвигательного, тройничного и подъязычного.
Причины и факторы риска
Возбудителем менингококковой инфекции является грамотрицательный микроорганизм Neisseria meningitidis, относящийся к диплококкам, т. е. бактериям округлой бобовидной формы, которые образуют пару. Менингококк не имеет жгутиков и не может передвигаться, но имеет капсулу, которая обеспечивает ему защиту от фагоцитоза при попадании в организм. Спор не образует. Данный вид инфекции является антропонозной, что означает передачу только от человека к человеку. Менингококк очень нестоек во внешней среде, срок его жизни вне организма человека составляет около получаса. Передается воздушно-капельным путем, источником заражения служит больной человек или бессимптомный носитель. Известно 12 серотипов возбудителя, часть из которых (A, B, C, W, X и Y) могут вызывать эпидемические вспышки.
Восприимчивость к менингококкам довольно высокая и инфекция широко распространена, однако при инфицировании заболевают не все, а только люди с ослабленным иммунитетом – по этой причине заболеванию в большей степени подвержены дети, в силу недостаточной зрелости иммунной системы.
У большинства заболевших менингококковая инфекция вызывает острый назофарингит, который по своему течению мало чем отличается от обычного ОРЗ. При вдыхании воздушной взвеси, содержащей Neisseria meningitidis, возбудитель попадает в нос и/или рот, распространяется по носоглотке и вызывает воспаление, которое хотя и носит острый характер, как правило, разрешается в течение нескольких дней. Однако у некоторых людей инфекция проникает в другие органы и системы, поражая их, а в тяжелых случаях принимает тяжелую генерализованную форму. Менингококки способны преодолевать гематоэнцефалический барьер, попадая в головной мозг и поражая мозговые оболочки (менингит), а иногда и собственно мозговую ткань (менингоэнцефалит).
Основным фактором риска, таким образом, является снижение защитных сил организма. Имеет значение также осложненная эпидемическая обстановка и скученность, особенно в детских учреждениях.
Отмечается некоторая сезонность заболеваемости – риск заболеть повышается в весенние месяцы, хотя не является нулевым на протяжении всего года.
После перенесенного заболевания формируется довольно стойкий иммунитет, однако он имеет группоспецифический характер, что означает устойчивость лишь к одному серотипу возбудителя. Повторные случаи заболевания встречаются крайне редко, тем не менее, они не исключены при инфицировании менингококком другого серотипа.
Что это такое?
История болезни
Еще за несколько веков до н. э. и в средневековый период было описано протекающее с подобными признаками заболевание. В 1887 году Вексельбаумом в ликворных клетках был выделен возбудитель этого вида менингита. У. Ослером в 1889 году в крови был обнаружена инфекция менингококк.
Однако отечественные ученые провели колоссальную работу по исследованию этого заболевания. Это ученые: Власов В. А., Покровский В. И., Лобзин Ю. В., Венгеров Ю. Я. И др.Это значительно улучшило исход менингококкового менингита и резко снизило смертность в случае генерализованной формы.
Эпидемиология
Восприимчивость к микроорганизму невелика, около 0,5%. Основными неблагоприятными факторами для заражения называют большие коллективы малышей, тесное продолжительное общение, уровень менингококка в воздухе, нарушенный температурный режим с уровнем влажности в помещении.
Справка! Чаще всего восприимчивыми к инфекции людьми становятся дети младше 5 лет. Для заболевания свойственна сезонность: в зимне-весеннее время наблюдается увеличение заболеваемости.
Это объясняется неблагоприятными погодными условиями. Исследователи утверждают, что существуют циклические подъемы возникновения заражения. Они проявляются каждые 10-12 лет длительностью около 4-6 лет. Их связывают с периодической заменой возбудителя на серогруппы.
Возбудители и пути передачи
Возбудителем заболевания называют менингококк – Neisseria meningitides. Это грамотрицательный микроорганизм, который является неподвижным, чересчур изменчивым, но крайне неустойчивым к факторам внешней среды: за короткое время гибнет при низкой температуре или колебании температур, а также под УФ-лучами.
Менингококк имеет форму кофейного зерна с капсулой, которая представляет собой фактор патогенности.
Пути передачи инфекции:
- Воздушно-капельный: во время чиханья, кашля, разговора. Самая опасная дистанция – в пределах 0,5 м. Человек вдыхает зараженный воздух.
- Контактный: маловероятен по причине быстрой гибели микроорганизма.
Инкубационный период и стадии развития
В течении менингококкового менингита выделяют следующие этапы развития инфекции:
-
Инкубационный период – это время от попадания бактерии в организм до появления симптомов недуга. Он чаще всего длится около 2-7 суток.
- Продромальный период – это промежуток времени, протекающий до периода разгара болезни. Специалист может заметить его до появления клинических признаков инфекции. Проявляется слабость, потливостью и незначительным повышением температуры. Длительность этой стадии составляет несколько дней.
- Стадия выраженных проявлений болезни: характеризуется появлением типичных симптомов и развитием неблагоприятных последствий.
- Стадия исхода заболевания: с учетом своевременности лечения, правильно выбранной тактики терапии и наличия осложнений исход менингококкового менингита бывает разным – полное выздоровление, рецидив заболевания, появление осложнений, летальный исход.
Причины возникновения
Заболевание возникает в случае инфицирования специфическим возбудителем – менингококком. Он относится к Грам(-) бактериям. Менингококк плохо устойчив в окружающей среде. При изменении температуры он быстро погибает. Бактерия чувствительно как к холоду, так и к теплу. Возбудитель гибнет под воздействием солнечных лучей. Однако он обладает способностью к изменчивости. Благодаря наличию капсулы, менингококк является высоко патогенным микроорганизмом. Она защищает бактерии от фагоцитов – клеток иммунной системы.
Симптомы, развивающие при менингите, обусловлены воздействием эндотоксина. Он представляет собой липополисахарид, обладающий высокой патогенностью. Выделяют несколько типов бактерий, различных по антигенной структуре. В странах Западной Европы инфицирование вызывают штаммы В и С. В России и на Украине чаще обнаруживается менингококк группы А.
При микроскопии возбудитель напоминает кофейные зерна. Он относится к неподвижным диплококкам, которые могут располагаться как внутри, так и вне клетки. Благоприятной средой для бактерий этого вида считается крови, асцитическая жидкость, желток и молоко. Возбудитель растет и размножается при температуре 36-37 градусов.
Классификация болезни
Взаимодействие менингококка с организмом человека протекает по разнообразным сценариям, каждый их которых требует особого подхода и лечения. В связи с этим в 1976 году академиком Покровским была разработана классификация менингококковой инфекции, которой пользуются доктора по сей день. Согласно ей, выделяют:
Локализованные формы:
- Носительство менингококка – протекает бессимптомно;
- Острый назофарингит – проявляется симптомами ОРЗ;
- Пневмония – по клинике не отличается от других бактериальных пневмоний.
Генерализованные формы:
- Менингококцемия – нахождение возбудителя в крови, один из вариантов развития – инфекционно-токсический шок;
- Менингит – гнойное воспаление мозговых оболочек, при присоединении отека и воспаления головного мозга говорят о менингоэнцефалите;
- Сочетанная – совмещает менингококкцемию с менингитом, это одна из наиболее распространенных тяжелых форм инфекции;
- Редкие формы – включают в себя неспецифические для менингококка локализации (эндокардит, артрит, иридоциклит).