Миеломная болезнь
Содержание:
Симптомы миелита
С учетом локализации в мозговом стволе и скорости развития выделяются несколько клинических картин.
Острый миелит
Острый миелит появляется на протяжении суток после инфильтрации патогенных микроорганизмов в пространство мозгового канала. Реакция иммунитета сопровождается симптомами, которые характерны для инфекционных болезней: ознобом, увеличением температуры, недомоганием, потоотделением. Острое воспаление вызывает отечность зараженных сегментов, это выражается в рассеянных и легких болевых ощущениях.
Со временем появляются нарушения чувствительности и возможности управлять зависимыми частями тела (параличи и парезы). С учетом поражения острые нарушения бывают избирательными и несимметричными. Наиболее тяжелые моторные дисфункции появляются во время поперечного миелита.
Инфицирование грудного отдела отмечается в опоясывающих болевых ощущениях грудной клетки. В последующем нарушается возможность производить дыхательные движения. Блокада ниже находящихся сегментов выражается в утрате чувствительности нижней части тела (а также внутренних органах), нарушении управления органами пищеварительной и мочеполовой систем (в том числе, выделительными функциями) и появляющихся параличах конечностей (параплегии). На фоне дисфункции иннервации могут появиться инфекционные воспаления и поражения органов мочевой системы. Источниками поражения могут быть бактериемия или пролежни.
В районе спинномозгового утолщения миелит шейного участка при массированном остром развитии является причиной квадриплегии (паралич рук и ног), нарушения ритма сердцебиения и дыхания. По мере блокирования мотонейронов в спинномозговых нервах и спинном мозге вялые параличи переходят в спастические:
- снижение сил мускулатуры;
- рефлекторные движения, невозможность производить механические функции;
- увеличение мышечного тонуса.
В прохождении острого миелита отмечаются такие этапы:
- этап острого развития: быстрая отечность зараженных сегментов, неврологические симптомы (параличи, парестезии, нарушение рефлексов) – от 3 часов до недели;
- ранний период восстановления: со времени стабилизации неврологической симптоматики — до полугода;
- поздний период восстановления: до двух лет после окончания предыдущего этапа;
- остаточные явления: неопределенный срок.
Подострый некротический миелит
Болезнь развивается медленно, на протяжении нескольких лет. Восхождение проходит от поясничного участка в грудной позвоночный отдел. Разрушение мотонейронов «конского хвоста» и поясничной секции спинного мозга отмечается в дисфункциях органов брюшной полости и таза, а также нарастающей параплегии нижних конечностей. Обследование ЦСЖ отмечает повышенное количество клеточных фрагментов. Заболевание поражает людей престарелого возраста. Большой процент смертельных исходов при появлении миелита до заражения грудного отдела.
Оптикомиелит
Как правило, встречается у народов Азии. Заражение спинного мозга сопровождается демиелинизацией и невритом зрительных нервов. Болезнь симметрично развивается (на оба глаза). Симптоматика: скотомы («слепые пятна»), развитие периферического зрения, ухудшение зрения до абсолютной потери.
Общие принципы терапии
Лечение миеломы не предусматривает применения радикальных методов, так как основной задачей курса терапии является продление и улучшение качества жизни. Вылечить полностью миелому невозможно. Однако в борьбе с опухолевым поражением можно затормозить его развитие и вызвать ремиссию.
После точного диагностирования миеломной болезни, лечение проводится с использованием паллиативных методов, позволяющих затормозить рост новообразования и ослабить признаки. К паллиативным способам лечения миеломы относится химическая терапия, облучение и подбор правильного питания. Проводить лечение народными средствами в домашних условиях не рекомендуется.
Химиотерапия
Применение химиотерапии — самый результативный метод борьбы с миеломой. Во время проведения курса лечения может использоваться как один препарат (монохимиотерапия), так и несколько медикаментозных средств (полихимиотерапия).
При назначении полихимиотерапии могут использоваться следующие препараты:
- Циклофаосфамид;
- Мелфан;
- Леналидомид;
- Дексаметазон.

Препараты принимают внутрь или внутривенно с помощью внутримышечных инъекций. Когда назначают курс химиотерапии, лечение может проводиться по одной из нескольких схем:
- Схема MP — прием препаратов мелфалан и преднизолон в таблетированном виде.
- Схема M2 — введение внутривенных инъекций винкристина, циклофосфамида и BCNU. Вместе с этим на протяжении двух недель необходимо принимать таблетки преднизолона и мелфалана.
- Схема VAD — терапия проводится в 3 сеанса. Во время первого сеанса лечение проводится лекарствами доксирубицин и винкристин. Во время следующих сеансов необходимо принимать таблетки дексаметазона.
- Схема VBMCP — назначается больным, возраст которых младше 50 лет. В первый день терапии пациентам внутривенно вводят винкристин, циклофосфамид и кармустин. Затем на протяжении недели необходимо пить мелфалан и преднизолон. Через полтора месяца им вновь вводят инъекцию кармустина.

После лечения химиопрепаратами стойкая ремиссия наблюдается у 40% пациентов.
Лучевая терапия
Применение лучевой терапии назначается обычно при солитарных и крупноочаговых опухолях, когда лечение химиопрепаратами бессильно. В таком случае удается затормозить развитие злокачественного образования и ослабить клинические проявления болезни.
Если облучение и применение химических препаратов не дали эффекта, пациентам проводят пересадку костного мозга. Примерно у 40% пациентов трансплантация стволовых клеток помогает достичь стойкой ремиссии болезни.
Симптоматическое лечение
Этот способ лечения множественной миеломы предполагает прием назначенных лекарств. Их действие направлено на купирование болей, корректировку концентрации кальция в крови. Препараты нормализуют свертываемость крови и стабилизируют работу почек.
Иногда еще возможно проведение операции по удалению одиночного очага миеломы, над которым потом проводится цитологическое исследование. Если наблюдается тяжелое течение болезни, пациентам может быть назначено применение морфина, бупренорфина и других наркотических препаратов.
Питание

Во время лечения болезни обязательно нужно придерживаться правильного питания. Диету при миеломной болезни назначает лечащий специалист. В рационе следует ограничить употребление продуктов с большим содержанием белка. Больному нужно есть меньше мясных блюд, яиц, бобовых и орехов.
Факторы риска развития миеломы
Несмотря на то, что механизм развития миеломатоза уже установлен (нарушение нормального созревания В-лимфоцитов), точные причины данного явления пока не определены. Однако, как и для многих других раковых заболеваний с неустановленной этиологией, известны факторы риска развития миеломы. К ним относятся:
- хронические заболевания, стимулирующие постоянный иммунный ответ (например, вирусные инфекции с хроническим течением);
- стрессы;
- пребывание в зоне ионизирующего излучения;
- приём препаратов, угнетающих иммунный ответ и деление быстро пролиферирующих клеток организма (иммуносупрессоров, цитостатиков);
- длительная работа с канцерогенами (парами свинца, ртути, соединениями арсена, некоторыми продуктами нефтепереработки, асбестом);
- наследственная предрасположенность (наличие одного из видов лейкоза у ближайших родственников по прямой линии);
- ожирение.
Как солитарная, так и множественная миелома чаще всего развиваются у людей старше 60 лет. На случаи заболеваемости у людей младше 40 лет приходится всего около 1 % пациентов.

Большая часть клинических случаев опухоли данного типа наблюдается у пациентов мужского пола. Существуют предположения, что это связано с большей частотой работы мужчин на вредных производствах и систематическим перенесением инфекций без лечения, с переведением заболеваний в хроническую форму.
Классификация миеломы
Практическая медицина придерживается классификации миеломы, или болезни имени Рустицкого—Калера, в основу которой положен клинико-анатомический принцип, базирующийся на особенностях местоположения плазмоцитов в костном мозге и клеточного состава злокачественных новообразований.
По количеству пораженных костей и органов различаются типы миеломной болезни:
- Множественная миелома, представляющая собой формирование злокачественных очагов сразу в нескольких участках костей с костным мозгом, а также лимфатической системе, селезенке. Образованию миеломы подвержены позвоночные, реберные, лопаточные, черепные кости, а также подвздошные крылья, длинные кости конечностей.
- Солитарная (единичная) миелома диагностируется в одном месте — лимфоузле или костях, имеющих костный мозг.
В медицинской практике чаще встречается именно множественная миелома
Обе разновидности миеломы имеют одинаковую симптоматику и принципы лечения, однако определение конкретной формы миеломной болезни важно для постановки диагноза и прогнозирования дальнейшего течения злокачественной болезни
По локализации плазмоцитов различаются:
- Диффузная миелома распознается по наличию атипичных клеток во всех участках костного мозга, характеризуется размножением плазмоцитов по всей его поверхности.
- Множественно-очаговая миелома диагностируется по наличию злокачественных очагов клонирования атипичных клеток с одновременным изменением объема костного мозга.
- Диффузно-очаговая миелома объединяет признаки множественной и диффузной форм. По составу клеток выделяют:
- плазмоцитарную (плазмоклеточную) миелому, отличающуюся преобладанием зрелых плазмоцитов, усиленно вырабатывающих парапротеины, тем самым способствуя медленному развитию миеломной болезни, плохо поддающейся терапии;
- плазмообластную миелому с превалированием клеток плазмоцитарного ростка — плазмобластов, активно делящихся, вырабатывая при этом небольшое число парапротеинов, быстро прогрессирющую, хорошо поддающуюся лечению;
- полиморфноклеточную и мелкоклеточную миеломы, для которых характерно обнаружение плазмоцитов в злокачественных очагах на ранних стадиях созревания, что относит их к наиболее тяжелым формам миеломы, поражающей кости.
Различают хроническую и острую формы миеломной болезни. При хроническом течении плазмоцитомы миеломные клетки клонируются медленно, злокачественное образование развивается только в тканях костей.
Для острой формы болезни, сопровождающейся стремительным прогрессированием миеломы, характерны дополнительные патологические изменения атипичных клеток, провоцирующих клонирование новых плазмоцитов.
Клинические проявления патологии
Симптоматика заболевания может быть различной и зависит в первую очередь от локализации и распространенности опухолевого процесса. Солитарная миелома длительное время может быть незамеченной. Явная симптоматика отсутствует, показатели анализов крови и мочи в норме. Больной ощущает себя нормально. Болезненные ощущения, частые переломы костей появляются в более поздних стадиях, когда патология прорастает в другие ткани.
При генерализованной форме заболевания клинические проявления более ощутимы. Вначале появляются жалобы на боли в области коленей, поясниц, грудной клетки, в руках и ногах. Это зависит от локализации опухоли. Также обнаруживается железодефицитная анемия, которая связана с нарушением выработки эритропоэтина. В некоторых случаях первым симптомом, по которому далее обнаруживается миелома, является повышенный белок в моче – протеинурия.
На более поздних стадиях увеличивается болевой синдром, вследствие чего больному сложно передвигаться, и он большую часть времени проводит в постели. Кроме того, разрастание опухолевой массы приводит к спонтанным переломам костей и их деформации.
При очаге поражения, располагающегося в костном мозге позвоночника могут происходить его компрессии, а также расстройства двигательной активности нижней части и ограничения функциональности внутренних органов малого таза.
Одним из проявлений заболевания является синдром гиперкальциемии. Это повышенный уровень кальция в организме, который обнаруживают в моче. Вследствие этого у пациента наблюдается сонливость, тошнота, рвота, нарушения деятельности вестибулярного аппарата и психические расстройства. Данное заболевание опасно не только как сопутствующая патология, но и сама по себе, так как может приводить к коме, почечной недостаточности, смерти.
Главным симптомом миеломы является нарушение белкового обмена, который происходит вследствие патологического образования иммуноглобулинов. Количества белка в организме увеличивается. Но данный признак наблюдается не всегда, в некоторых случаях происходят только изменения в уровне нормальных иммуноглобулинов.
Перечисленные выше отклонения приводят к почечной недостаточности, которая часто становится причиной смерти пациента. Проблемы с работой почек возникает более, чем у половины больных. Накопление белка в других органах происходит в 15% случаев, что влечет за собой нарушение их работы.
При нарушении процессов кроветворения наблюдаются следующая симптоматика:
- парестазии;
- кровоточивость слизистых оболочек;
- появление гематом на поверхности кожи;
- изъязвления, появляющиеся на конечностях;
- спазмалгический синдром Рейно в пальцах рук;
- увеличение объемов циркулирующей крови и плазмы.
При нарушении циркуляции крови в сосудах мозга возможно впадение в кому. При недостаточном количестве в организме антител и иммуноглобулинов он подвержен пагубному влиянию различных вирусов и бактерий.
При прогрессировании заболевания состояние пациента ухудшается, повышается температура, вес тела стремительно уменьшается.
 Для постановки диагноза проводят биохимический анализ крови на количество иммуноглобулинов
Для постановки диагноза проводят биохимический анализ крови на количество иммуноглобулинов
О классификации и причинах развития заболевания

Существует несколько классификаций миелита по различным параметрам
Существует сразу несколько классификаций этого заболевания по различным параметрам. Самая простая из них — классификация по механизму развития болезни, при которой выделяют первичный и вторичный (развивающийся на фоне прочих заболеваний).
Другая интересная классификация — по этиологии болезни. В этом случае выделяют бактериальные, вирусные, поствакциональные, токсические и травматические. Эта классификация показывает, как много может быть причин развития воспаления. Но если рассматривать наиболее распространенные случаи, то первичный миелит — инфекционный, который вызывается вирусами бешенства, полиомиелита и т. п. заболевания.
Вторичные воспаления обычно являются осложнениями тяжелых общеинфекционных болезней (тиф, корь, скарлатина, пневмония, тяжелый грипп). Также такое воспаление может развиться из-за сепсиса.
Также классифицируют данное воспаление по течению болезни, как острое, хроническое и подострое. Последняя классификация — по распространенности. В этом случае выделяют диффузный миелит, многоочаговый и ограниченный. Так, острый поперечный миелит по данной классификации является ограниченным, поскольку имеется только один относительно небольшой очаг воспаления.
Кроме уже указанных возможных причин развития заболевания, выделяют такие факторы риска, как гипотермию и иммунодепрессивные состояния.
Миелома костей: симптомы
Симптомы миеломы костей могут отличаться, в зависимости от локализации новообразования и его распространенности. Одиночная солитарная опухоль кости может оставаться незамеченной долгое время. Нет ни выраженных признаков рака, ни изменений в крови и моче. Состояние больного удовлетворительное. Такие симптомы, как боль, патологические переломы кости, появляются лишь, когда произойдет разрушение коркового слоя, и плазмоцитома начнет распространяться на окружающие ткани.
Симптомы миеломы костей генерализированной формы более выражены. В начале человек жалуется на боли в пояснице, грудной клетке, ногах, руках или других местах, исходя из расположения опухоли. Характерно развитие анемии, что связано с нарушением гемопоэза, в частности – недостаточной выработкой эритропоэтина. У некоторых первым симптомом выступает протеинурия (повышенное содержание белков в моче).
На следующих стадиях болевой синдром достигает высокого уровня, больному становиться тяжело, передвигаться, ему приходится находиться в постели. Рост опухоли сопровождается деформацией кости и спонтанными переломами.
Рак костного мозга позвоночника приводит к компрессии спинного мозга, в результате чего человека мучают корешковые боли. Его может парализовать ниже пояса, у других выявляют сенсорные нарушения, параплегию, расстройства в работе органов малого таза.
Онкология костей в 40% случаев сопровождается синдромом гиперкальциемии – повышенным содержанием кальция в плазме крови. Также его находят в моче. Проявляется это в виде тошноты и рвоты, сонливости, вестибулярных и психических нарушений. Такое состояние требует срочного лечения. Запущенная гиперкальциемия опасна для жизни. Она грозит почечной недостаточностью, комой и смертью.
Важный признак миеломы костного мозга – это синдром белковой патологии (нарушение белкового обмена), в результате которой образовываются патологические иммуноглобулины, повышается содержание белков в крови и моче. У 10-15% людей обнаруживается протеинурия Бенс-Джонсона. В некоторых случаях парапротеиноза не наблюдают, но снижается уровень нормальных иммуноглобулинов.
Гиперкальциемия, протеинурия и амилоидоз влекут за собой нефропатию и острую почечную недостаточность, которая часто становиться причиной смерти. Проблемы с почками наблюдаются у более 50% пациентов. Почечная недостаточность сопровождается нефросклерозом и острым некронефрозом. У 15% больных выявляют парамилоидоз, то есть накапливание белков в других органах, что приводит к нарушению их работы. Это могут быть сосуды, дерма, мышцы, суставы.
Нарушения кроветворения сопровождаются такими явлениями:
- кровоточивость слизистых оболочек;
- геморрагическая ретинопатия сетчатки глазного яблока;
- парестезии;
- появление синяков на коже;
- синдром Рейно, то есть спазм артерий фаланг пальцев;
- изъязвления конечностей;
- гиперволемия;
- геморрагический диатез (встречается редко).
Если будет нарушена микроциркуляция в сосудах мозга – это грозит комой.Недостаточная продукция антител и иммуноглобулинов вызывают у человека иммунодефицит, вследствие чего присоединяются различные бактериальные инфекции. Особенно часто их обнаруживают в мочевыделительной системе. Не редки заражения пневмококками и пневмонией. Если вовремя не лечить инфекцию – это грозит опасными для жизни осложнениями.
На последней стадии симптомы миеломы костей неуклонно прогрессируют. Кость продолжает разрушаться, а опухоль – разрастается в окружающие ткани, начинает образовывать отдаленные метастазы. Состояние больного значительно ухудшается: он резко теряет вес, повышается температура тела.
Показатели парапротеинов в крови меняются еще больше, появляется эритрокариоцитоз, миеломия, тромбоцитопения. Анемия становится сильной и стойкой. Клетки миеломы в этот период могут поменяться и приобрести черты лейкемии.
Диагностика миеломной болезни
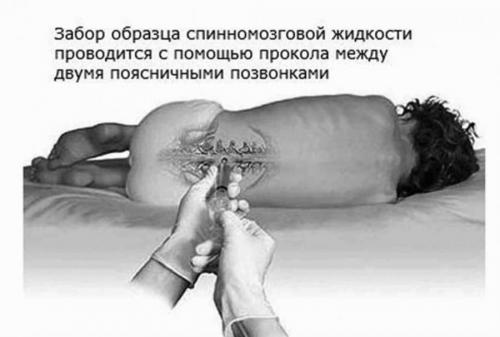
Лабораторная диагностика и скрининг парапротеинемий основан на выявлении «парапротеина» крови. Очень чувствительным методом диагностики парапротеинемий является иммунофиксация белков сыворотки и мочи с панелью антисывороток IgG, IgM, IgA, IgE, IgD, каппа, лямбда. Диагностическая значимость обнаружения парапротеинемии значительно увеличивается при характерной клинике, указывающей на плазмаклеточное заболевание. При скрининге лиц без симптомов методом электрофореза или иммунофиксации в отсутствии клинических проявлений миеломы обнаружение парапротеина указывают на моноклональную гаммапатию невыясненного значения (МГНЗ). К клиническим показаниям для исследования парапротеина относят боли в костях, патологические переломы, полинейропатию, лихорадку, анемию. Для парапротеинемий характерны такие лабораторные находки, как увеличение скорости оседания эритроцитов, протеинурия и азотемия, гиперкальцемия, увеличение содержания общего белка сыворотки, а также отклонения от нормы в содержании основных белковых фракций. Инфекционные процессы также часто сопутствуют миеломе, поскольку синтез парапротеина подавляет синтез нормальных иммуноглобулинов, что ведет к нарушению функций иммунной системы. Иммунохимическое исследование основных иммуноглобулинов сыворотки крови IgG, IgA, IgM позволяет выявить изменение их синтеза. Однако при оценке парапротеинемий иммунохимическое определение иммуноглобулинов не рекомендовано в связи с частым феноменом «прозоны» при высоких концентрациях и неточностью измерения моноклональных молекул, поскольку особенности синтеза в миеломной клетке меняют антигенные свойства иммуноглобулинов. Во всех этих случаях методом выбора для выявления и измерения парапротеина является электрофорез с иммунофиксацией белков сыворотки и мочи. Парапротеин представлен иммуноглобулином IgG примерно у половины больных, IgA — у 20%, IgD — у 2%, IgM — у 0.5%. У 20% больных парапротеин представлен только свободными цепями иммуноглобулина. В 2-3% случаев заболевания парапротеин не определяется, что рассматривается как несекретирующая миеломная болезнь. Если быть точным, это название не соответствует действительности, поскольку при несекретирующей миеломе можно обнаружить свободные легкие цепи в сыворотке крови или моче. Диагностическая панель из сочетания электрофореза сывороточного белка, сывороточной иммунофиксации и определения свободных легких цепей в сыворотке или электрофореза с иммунофиксацией в образце 24 часовой мочи рекомендована всем лицам с подозрением на миеломную болезнь. Чувствительность обнаружения моноклональных белков равняется в среднем 82% для электрофореза белков, 93% для иммунофиксации и 97% при добавлении результатов свободных легких цепей или электрофореза белка и иммунофиксации в образце 24-часовой мочи. Отсутствие моноклонального белка примерно у 2% больных типично для несекретирующей миеломной болезни.
В подавляющем числе случаев диагностика миеломной болезни начинается после появления характерной симптоматики. Диагноз миеломной болезни после появления таких симптомов, как повышенная утомляемость и боли в спине на практике обычно запаздывает на срок свыше 3 месяцев. Хотя неизвестно, как это сказывается на исходе заболевания в целом, но частота осложнений и госпитализаций за этот период отсрочки возрастает, что негативно влияет на качество жизни больных. Многие факторы влияют на причину задержки, включая неспецифический характер жалоб и расстройств, которые нередко наблюдаются у лиц пожилого возраста и которые первоначально рассматриваются ими и их родственниками как доброкачественные. Но устойчивый характер болей в позвоночнике и повышенной утомляемости должен всегда настораживать практических врачей. Обследование по поводу мышечно-скелетных болей, анемии, тромбоцитопении, почечной недостаточности, гиперкальциемии, неврологических расстройств может привести к обнаружению моклонального белка в сыворотке или моче.
Кроме того, диагностический поиск миеломной болезни включает полный подсчет клеток крови и СОЭ, измерение уровня сывороточного кальция и креатинина, электрофорез белков сыворотки и мочи с иммунофиксацией, исследование свободных легких цепей в крови, исследование пунктата костного мозга. Дополнительно, низко-дозная КТ всего тела или ПЭТ с 18-флюородезоксиглюкозой/ КТ или ,как минимум, обзорная рентенография всего скелета требуется для выявления остеолитических поражений костей.
Причины заболевания
Досконально изучить причины появления миеломной болезни ученым не удалось, но уже установлены факторы, способные спровоцировать развитие онкологического процесса:
- престарелый возраст;
- хронические заболевания крови;
- частые инфекционные заболевания;
- нефропатия (инфекции мочеполовой системы);
- длительное ионизирующее излучение;
- проживание в плохой экологической среде;
- работа, подразумевающая регулярный контакт с токсинами и химикатами;
- наследственность и генетическая предрасположенность к онкопроцессам;
- наличие вредных привычек, в частности курение и пристрастие к спиртным напиткам;
- регулярные стрессы и эмоциональные всплески.

Главным провоцирующим фактором считается нарушение B-лимфоцитов в плазмоциты во время трансформации по организму. Из-за такого сбоя начинает стремительно увеличивается число аномальных плазмоцитов, образующих миеломные клетки внутри костей. По мере течения болезни патологические клетки замещают нормальные, из-за чего постепенно кровь начинает плохо сворачиваться, а иммунитет ухудшаться.
Что представляет собой миеломная болезнь
Миелома, также известная как множественная миелома, представляет собой рак, возникающий из плазматических клеток, типа лейкоцитов, который производится в костном мозге. Костный мозг – это «губчатый» материал, найденный в центре больших костей в теле. Костный мозг – это место, где производятся все клетки крови.
Плазменные клетки являются частью вашей иммунной системы. Нормальные плазматические клетки продуцируют антитела, также называемые иммуноглобулинами, для борьбы с инфекцией.
https://youtube.com/watch?v=YQtJzJm76A0
В миеломе плазматические клетки становятся ненормальными, размножаются неуправляемо и выделяют только один тип антител, известный как парапротеин, который не имеет полезной функции. Часто путем измерения этого парапротеина выявляется и контролируется миелома.
В отличие от многих видов рака, миелома не существует как опухоль или опухоль. Большинство симптомов и осложнений, связанных с этим видом онкологии, вызваны накоплением аномальных плазматических клеток в костном мозге и наличием парапротеина в крови и / или в моче.
Миелома – рецидивирующий рак. Это означает, что существуют периоды, когда опухоль вызывает симптомы и / или осложнения и нуждается в лечении, а затем периоды ремиссии или плато, где рак не вызывает симптомов и не требует лечения.
Миелома развивается, когда генетические «ошибки» происходят в ДНК плазматической клетки. В настоящее время мы не знаем, почему возникают эти ошибки.
Хотя мы не знаем, что вызывает миелому, некоторые факторы риска были выявлены исследователями. Фактор риска – это все, что увеличивает риск заражения миеломой. Риск возникновения миеломы возрастает по мере взросления людей, а миелома несколько чаще встречается у мужчин, чем у женщин, и немного чаще встречается у черных людей, чем у белых или азиатских популяций.
Считается, что существуют многочисленные факторы окружающей среды, которые могут увеличить риск развития рака. К ним относятся воздействие определенных видов промышленных и сельскохозяйственных химикатов, воздействие высоких доз радиации, вирусов и ослабленной иммунной системы.
Важно подчеркнуть, что даже если у человека есть один или несколько факторов риска развития миеломы, это не означает, что у них определенно будет развиться миелома. В большинстве случаев причины миеломы, вероятно, уникальны для каждого пациента
Миелома не наследуется так же, как некоторые заболевания – такие как кистозный фиброз и некоторые формы рака молочной железы, которые, как известно, вызваны одним унаследованным геном. Тем не менее, существует несколько более высокий уровень миеломы среди членов семьи, чем среди населения в целом, что указывает на унаследованный генетический элемент.
Исследования показали, что существуют некоторые генетические «ошибки», которые могут увеличить вероятность развития этого типа онкологии у человека, и что эти генетические ошибки наследуются. Однако их эффект очень мал. Это означает, что люди могут наследовать определенную комбинацию генетических ошибок, которая ставит их в более высокий риск развития миеломы, но это лишь малая часть головоломки.
- Множественная миелома (плазмоцитома, миеломная болезнь) – рак особого вида белых клеток крови, которые называются плазматическими клетками.
- Основные осложнения, которые вызывает данная болезнь, – анемия, боль в костях и переломы костей, почечная недостаточность, частые инфекции и высокий уровень кальция в крови.
- Основными методами лечения являются химио- и радиотерапия, а также пересадка костного мозга.
- Целью лечения скорее является угнетение рака, а не полное излечение от него.
Заболевание имеет несколько названий – миеломная болезнь, множественная миелома, болезнь Рустицкого-Калера, секретирующая лимфома, генерализованная плазмоцитома.
К группе риска по миеломе относятся люди старшего возраста – от 60 лет и выше; мужчины болеют чаще женщин. Случаи миеломы у людей до 40 лет являются редкостью. По статистике, процент заболеваемости людей с черной кожей значительно выше, чем светлокожих.
Сами злокачественные клетки при множественной миеломе не поступают в кровеносную систему, а вот парапротеины (видоизмененный иммуноглобулин), которые они вырабатывают, попадают в кровяное русло. Током крови их разносит по организму, они накапливаются в тканях организма и препятствуют работе всех органов.