Эпидуральная анестезия
Содержание:
- Еще по теме «Эпидуральные роды за и против эпидуральной анестезии»:
- Опыт мам испытавших роды с эпидуральной анестезией и без нее в сравнении
- Опять про эпидуральную анестезию
- эпидуральная анестезия — вторые роды
- эпидуральная анестезия: повлияла на вашего ребенка или нет?
- Эпидуральная анестезия — да или нет.
- Вопрос по эпидуральную анестезию
- Боли в спине после эпидуральной анестезии
- Эпидуральная анестезия нужна???
- Вид анестезии
- Немного умностей! Эпидуральная анестезия!
- Сакральная анестезия! Что это и как оно Вам?
- Отказывают ноги, помогите!!!
- Эпидуральная анестезия — против
- Эпидуральная анастезия
- Кто рожал с эпидуральной анестезией?
- Эпидуралка — за и против
- Самые популярные мифы об эпидуральной анестезии
- Эпидуральная анестезия при родах
- Эпидуральная аналгезия у больных с панкреатитом
- Как проходит кесарево сечение с эпидуральной анестезией?
- Это важно!
- Чем отличаются спинная и эпидуральная анестезия в технике выполнения?
- Вероятность осложнений и факторы риска
Еще по теме «Эпидуральные роды за и против эпидуральной анестезии»:
Опыт мам испытавших роды с эпидуральной анестезией и без нее в сравнении
Имеются одни роды с эпидуральной, хотя настраивалась без. В родах на анестезии настоял врач и позже стало ясно почему, ребенок родился Рожала в 2002 году, когда такого в принципе не было почти (или по очень большому блату и за деньги, я рожала бесплатно) 2 роды с ЭА…
Опять про эпидуральную анестезию
Делает эпидуральную анестезию врач-анестезиолог, но не любой, а только тот, кто хорошо владеет техникой данного обезболивания. Эпидуральная анестезия : за и против. Этот метод обезболивания уже широко вошел в нашу жизнь… Версия для печати.
эпидуральная анестезия — вторые роды
эпидуральная анестезия — вторые роды. Девочки, подскажите по поводу эпидурала. В первых очень тяжелых родах укол этот меня просто таки после этих родов я только ЗА эпидуралку, хотя после первого ее использования 7 лет назад думала, что навсегда буду против.
эпидуральная анестезия: повлияла на вашего ребенка или нет?
У меня первые роды были с эпидуральной анестезией — ребенок родился очень беспокойным, весь первый год вспоминается как кошмар. Жду второго, и вот, на днях узнала что у двух приятельниц тоже была эпидуральная анестезия — и то же беспокойные дети!
Эпидуральная анестезия — да или нет.
Эпидуральная анестезия : за и против. эпидуральная анестезия — вторые роды. Девочки, подскажите по поводу эпидурала. Роды без боли : плюсы и минусы эпидуральной анестезии.
Вопрос по эпидуральную анестезию
Вопрос по эпидуральную анестезию. Кесарево. Беременность и роды. Эпидуральная анестезия — колоть или терпеть? Только после выхода из роддома мы дома подключили Интернет, и там я прочитала много интересной Эпидуральная анестезия : за и против.
Боли в спине после эпидуральной анестезии
Эпидуральная анестезия : за и против. Роды с эпидуральной анастезией считаются «естественными» или уже нет? Кесарево — выбираем наркоз. Как и любая операция, кесарево начинается с анестезии. В настоящее время ведущие клиники отдают предпочтение…
Эпидуральная анестезия нужна???
Подруги, родившие под эпидуральной анестезией остались довольны, за следующим ребенком хоть сразу готовы были идти:) А я вот на да и я в принципе против, все понимаю что лучше самой рожать. Но наверно действительно нужно настроиться на все хорошее, а там как пойдет…
Вид анестезии
Какой, по вашему мнению, лучше — эпидуральная анестезия или общий наркоз ? Меня в прошлый раз анестезиолог убеждал, что эпидуралка лучше. Не знаю, чем она лучше, было хреново, и у ребенка были порблемы с дыханием при рождении.
Немного умностей! Эпидуральная анестезия!
Немного умностей! Эпидуральная анестезия !. Медицинские вопросы. Беременность и роды. Эпидуральная анестезия : за и против. … анестезии врач-анестезиолог делает прокол на уровне 3-4 поясничных позвонков женщины и вводит через специальную иглу гибкий катетер.
Сакральная анестезия! Что это и как оно Вам?
Эпидуральная анестезия : за и против. Анестезия при родах. методы обезболивания. Эпидуральная анестезия — сегодня самый частый способ медикаментозного обезболивания родов. Если в родах возникают разрывы или разрезы, просто вводят добавочную порцию…
Отказывают ноги, помогите!!!
Эпидуральная анестезия : за и против. Обезболивание родов с помощью эпидуральной анестезии. Эпидуральная анестезия — да или нет. Вторые роды со стимуляцией, но без обезболивания. Хотя я просила, но мне отказали, так как было уже слишком большое открытие.
Эпидуральная анестезия — против
Дети после эпидуральной анестезии сначала бодрые и хорошо сосут грудь. Вот в последней статье здесь, на 7я.ру, о влиянии эпидуральной анестезии на малыша сказано так: СПЕЦИАЛЬНЫХ ИССЛЕДОВАНИЙ не проводилось, но ПО НАБЛЮДЕНИЯМ это влияние…
Эпидуральная анастезия
Эпидуральная анестезия : за и против. На материнскую любовь конечно не влияет способ рождения ребенка, тут авторы Эпидуральная анестезия — колоть или терпеть? Мне с первым дедали эпидуралку, когда уже совсем плохо стало и сердце стало шалить.
Кто рожал с эпидуральной анестезией?
Эпидуральная анестезия влияет и на мать, и на течение родов, и на ребенка. Я не очень интересовалась этим вопросом отвлеченно, только в связи с кормлением. И какие существуют за и против этой процедуры? Девушки, кто рожал кесаревым с эпидуральной анестезией ??
Эпидуралка — за и против
Пожалуйста, умные и опытные, поделитесь вашими знаниями об эпидуральной анестезии. Почему от неё отказываются многие? Но лично я против этой эпидуралки. Последствия не изучены еще… Черт его знает — что будет потом?
Самые популярные мифы об эпидуральной анестезии
Итак, от боли мы успешно избавились. Пора поговорить о мифах, которые так портят репутацию доброму делу.
Миф 1: у меня откажут ноги
Правда: не откажут. Да, действительно, у пациента может появиться ощущение «потери ног». Это всего лишь выключение так называемого «мышечного чувства». Есть у нас такие чувствительные нервы, которые посылают в головной мозг сигналы не о боли, температуре, структуре поверхности и плотности материала, а о положении конечностей и тела в пространстве. В области поясничного отдела позвоночника нервные корешки смешаны: они включают в себя и нервы нижних конечностей, и нервы органов малого таза, и нервы поясничной области, и нервы нижней части брюшной стенки. Поэтому блокада чувствительных корешков на уровне поясничного отдела позвоночника приведет к безразборному (неселективному) выпадению всех видов чувствительности. Степень выраженности (глубина) потери чуствительности зависит от препарата, его концентрации и объема вводимого раствора, но всегда это обратимое явление. То есть спустя несколько часов пациент вновь ощутит и положение ног, и качества предметов, которых коснется его кожа, и боль (если причина боли не будет устранена к тому моменту).
Может на время пропасть и способность двигаться. Если речь идет о перидуральной блокаде на уровне поясничных позвонков, то введение большого объема (более 10 мл) высококонцентрированного раствора местного анестетика вовлечет в процесс не только чувствительные (задние) корешки спинного мозга, но и двигательные (передние). В любом случае, это временный, абсолютно обратимый процесс. Вам куда бегать? Вы в родильном отделении лежите, рожать готовитесь! Отдохните, поспите пока.
Правда: не после, а во время. Действительно, пока будет действовать эпидуральный блок, ни мочевой пузырь, ни прямая кишка не напомнят о себе. Но этого не опасайтесь: вы уже опорожнили свой кишечник в приемном отделении роддома (будьте уверены!), а заботливую акушерку не затруднит поставить вам на время мочевой катетер. Кстати, катетер вы совершенно не почувствуете на фоне эпидурального блока – это плюс.
После прекращения взаимодействия местного анестетика с нервными волокнами Вы сможете управлять работой своих тазовых органов, как и прежде. С одной оговоркой: если сам процесс рождения ребенка не причинит какой-либо травмы этих органов или нервов, проходящих в мягких тканях родовых путей. И это НИКАК не связано с обезболиванием родов.
Миф 3: из-за эпидурального обезболизвания я не смогу тужиться
Правда: сможете. Эпидуральная анальгезия не оказывает ослабляющего влияния на матку. Тонус матки во время родов повышается автоматически. Потуги роженицы – это создание опоры для матки во время родов. Эта опора создается напряжением мышц передней брюшной стенки (брюшного пресса) и диафрагмы. Это произвольно контролируемый процесс со стороны женщины. И даже если вы потеряли чувствительность мышц брюшного пресса, вы сможете сделать глубокий вдох, задержать дыхание и приподнять плечи на несколько секунд от кровати. Браво! Вот и удалось! Причем, во время такого натуживания вы не ощущаете схваткообразной боли и продвижения младенца по родовым путям.
Миф 4: травмы родовых путей намного серьезнее на фоне обезболивания
Правда: это совсем не так. Причина разрыва мягких тканей во время родов – несоответствие эластичности мягких тканей матери размерам плода. Если у женщины уже были травмы половых путей, имеются рубцы, то риск повторного разрыва велик. Если женщина страдает хроническим воспалительным заболеванием половых путей, то риск их разрыва велик. Однако эпидуральная анестезия никак не влияет на свойства мягких тканей организма. Зато в случае разрыва (бонус!) зашивание пройдет совершенно безболезненно, без дополнительных методов обезболивания (общий внутривенный наркоз не понадобится).
Миф 8: укол в спину – это ужасно больно!
Правда:12-часовой период болезненных родовых схваток и доли секунды ощущения укола тонкой иголочкой – судите сами… Скажите анестезиологу, что Вы боитесь этого укола. Он предпримет все меры, чтобы не причинить Вам дополнительных страданий. Если стоящий перед Вами анестезиолог не вызывает у Вас доверия по какой-то причине, у Вас есть законное право попросить привлечения другого специалиста.
Миф 9: после эпидуральной анестезии может появиться грыжа межпозвоночного диска
Это точно не правда.
Тела позвоноков и диски между ними образуют столб, расположенный гораздо глубже, чем проникает пункционная игла. Это просто по другую сторону от спинного мозга. До диска еще 2-3 см – это очень много! Никогда анестезиолог не достает иглой диск. Точка.
Эпидуральная анестезия при родах
Обезболивание родов эпидуральной анестезией
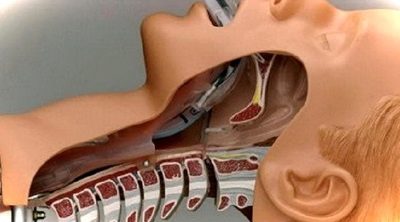
Эпидуральная анестезия является наиболее популярным на сегодняшний день методом обезболивания родов. Анестетик (препарат, блокирующий чувствительность) вводят в пространство под твердой мозговой оболочкой спинного мозга. При этом «отрезаются» болевые сигналы, идущие от матки к головному мозгу.
Чаще всего при эпидуральной анестезии в место прокола (на уровне 3-4-го позвонка поясничного отдела) вводят сначала иглу, а по ней мягкую гибкую трубочку – катетер, по которому в случае необходимости можно добавлять лекарство, иглу же вынимают.
Препараты для эпидуральной анестезии
Для эпидуральной анестезии применяются препараты, хорошо знакомые вам по стоматологической практике: лидокаин, новокаин и их производные. Эти лекарства не проникают через плацентарный барьер, следовательно, не должны оказывать влияния на ребенка. И именно это считается, как ни странно, главным недостатком «эпидуралки».
Главный недостаток эпидуральной анестезии
Дело в том, что малышу, как и маме, требуется обезболивание во время родов. Но, в отличие от роженицы, организм ребенка не умеет самостоятельно вырабатывать эндорфины – во время родов он получает эти необходимые вещества от матери. Так происходит, когда роженица применяет физиологические методы обезболивания или получает медикаментозную помощь. Даже если женщина никак не обезболена, в ответ на болевой импульс в головном мозге постоянно выделяется небольшое количество эндорфинов.
А во время применения эпидуральной анестезии головной мозг роженицы «не знает» о том, что ей больно. Ведь анестетики не обезболивают, а лишь блокируют передачу сигнала. Раз так – выделения эндорфинов не происходит. Получается, что маме мы помогаем, а ее малышу – нет.
Установлено, что младенцы, мамы которых получили эпидуральную анестезию, хуже адаптируются после родов. Такие дети меньше спят, больше плачут, позже берут грудь и хуже набирают вес.
А как себя чувствует будущая мама? Женщина лежит, так как в большинстве случаев на время действия анестезии теряет возможность управления нижней половиной тела. С этого момента рядом с роженицей должен неотлучно находиться анестезиолог, контролирующий ее состояние
Важно, чтобы к моменту потуг женщина могла «работать» сама, поэтому действие препарата должно закончиться. В этом случае о свободном поведении в родах можно забыть
Психоэмоциональный контакт с малышом тоже теряется, и пока неизвестно, насколько остро он это ощущает.
Применение эпидуральной анестезии
Как и в случае с наркотическими анальгетиками, есть ряд ситуаций, в которых эпидуральная анестезия – единственное правильное решение. Так, этот вид аналгезии применяют при лечении дискоординации родовой деятельности – патологии, при которых матка сокращается болезненно и бессимптомно, а динамика родовой деятельности – раскрытие шейки матки – отсутствует.
Эпидуральную анестезию используют для искусственного поддержания нормального уровня артериального давления в родах у женщин, страдающих различными формами артериальной гипертензии. Также этот метод используется в случае, когда необходимо исключить потужной период. Женщинам с патологией сетчатки глаза, пороками сердца и сосудов не рекомендуют сильно тужиться, в этом случае эпидуральную анестезию продлевают почти до рождения малыша.
Осложнения эпидуральной анестезии
К типичным осложнениям эпидуральной анестезии относят головные боли, связанные с изменением внутричерепного давления, боли в спине, различные неврологические нарушения, например образование спинно-мозговых грыж в месте введения катетера в раннем и позднем послеродовом периоде.
Эпидуральная аналгезия у больных с панкреатитом
У больных с панкреатитом эпидуральная аналгезия полностью купирует болевой синдром, снимает висцеральный вазоспазм, спазм сфинктера Одди, панкреатических и желчных протоков, за счёт чего увеличивается отток панкреатического секрета и желчи, увеличивается перфузия поджелудочной железы, ускоряется нормализация амилазы крови и мочи. Больным с панкреатитом, которым предполагается выполнение эпидуральной аналгезии, в первую очередь необходимо возместить дефицит ОЦК инфузией коллоидных и кристаллоидных растворов до нормализации ЦВД и гематокрита. Пункция и катетеризация эпидурального пространства производится на уровне Th
7-8. Доза вводимого анестетика определяется необходимостью блокады 7-8 сегментов спинного мозга (Th
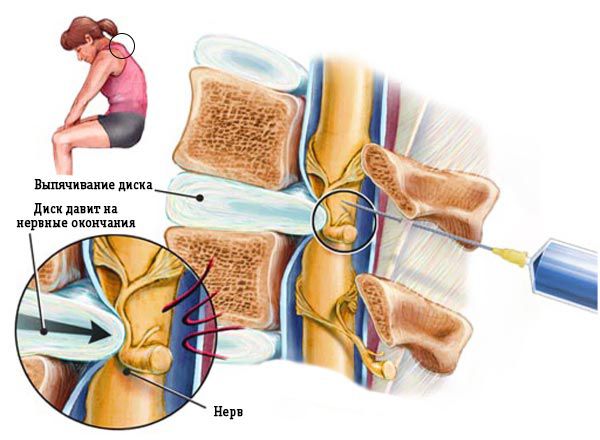
5— 12) из расчёта 1,2-2,0 мл/сегм. Обычно используют 6-10мл 2% раствора лидокаина. Для увеличения длительности эффекта в раствор местного анестетика добавляют 50-100 мг фентанила. Эпидуральная аналгезия корешкового болевого синдрома Показанием для применения эпидуральной аналгезии является упорный, жестокий корешковый болевой синдром, не поддающийся обычным методам консервативного лечения. Под местной анестезией на уровне L
1-2пунктируется эпидуральное пространство и вводится сначала смесь, состоящая из 5-6 мл 2% раствора лидокаина или 0,5% раствора маркаина, 50-100 мкг фентанила и 100-200 мкг клофелина, а затем глюкокорортикоид. В качестве последнего используются метилпреднизолон (60-120 мг), гидрокортизон (100-150 мг) или триамцинолон (75-50 мг). Кортикостероид перед введением разводится в 5-10 мл изотонического раствора хлорида натрия. Перед извлечением из эпидурального пространства иглу необходимо промыть во избежание образования свищей, т.к. даже следовые концентрации кортикостероидов способствуют их образованию. Болевой синдром купируется через 15-20 минут после эпидуральной инъекции. При необходимости повторное введение вышеуказанной смеси препаратов выполняют через 24-48 часов. Обычно достаточно 1-2 инъекций.
Как проходит кесарево сечение с эпидуральной анестезией?
Женщины, готовясь к операции, нередко интересуются у врачей, как делают кесарево сечение с эпидуральной анестезией. До начала оперативного вмешательства беременная присаживается на кушетку, или ложится на бок. Область позвоночного столба, куда вводится игла, тщательно обрабатывают антисептиком. После наступления анестезии, врачи выполняют разрез в нижней части живота, несколько выше лобка. На операционную рану накладывают расширители, открывая доступ к плоду.
После аккуратного вскрытия плодного пузыря, врачи приступают к извлечению плода наружу. После успешного окончания данного этапа, младенцу перерезают пуповину и накладывают зажим. Маме дают Окситоцин, для отделения последа. После этого проводят ушивание. На месте шва через несколько месяцев остается рубец, который практически не заметен, не доставляет маме неудобств.
Как делается эпидуральная анестезия при кесаревом сечении?
Эпидуральный наркоз при кесаревом сечении вводится зачастую в положении сидя. При этом пациентке предлагают занять позицию: ноги развести в коленях, положить лодыжки на кровать, согнуть спину, наклонив шейный отдел. Альтернативным является расположение женщины лежа на боку (чаще на правом). Однако врачебная практика показывает, что легче проводить введение анестетика в положении пациентки сидя.
Анестетик, с помощью специальной иглы, вводят в пространство между стенкой позвоночного канала и твердой оболочкой спинного мозга (эпидуральное пространство). Через иглу вводят специальную, тонкую стерильную трубку (катетер), которую оставляют для введения анестетика. Эпидуральная анестезия, при проводимом кесаревом сечении предполагает дозирование препарата: увеличение концентрации или прекращение его подачи.

Больно ли делать эпидуральную анестезию при кесаревом?
Такая процедура, как эпидуральный наркоз, практически безболезнена для самой пациентки. Перед проколом врачи проводят местное обезболивание. Небольшой дискомфорт, легкую боль беременная может почувствовать только в момент прокола. В остальном процедура не вызывает боли, отлично переносится женщинами в положении. Переживания будущей мамы, относительно болезненности такой манипуляции, как эпидуральная анестезия при кесаревом сечении, являются беспочвенными.
Сколько длится кесарево сечение при эпидуральной анестезии?
Кесарево сечение под эпидуральной анестезией длится не более получаса. При этом, в среднем, от момента введения до извлечения плода наружу из живота, проходит 10-15 минут. Остальное время затрачивается на ушивание послеоперационной раны. Одновременно женщине вводят гормон для отхождения и рождения плаценты. В целях профилактики инфицирования маме дают и антибактериальные препараты.
Кесарево под эпидуральной анестезией – ощущения
При правильном проведении обезболивания, женщина ничего не чувствует в процессе операции. Ощущения при кесаревом сечении под эпидуральной анестезией связаны с началом действия анестетика. После укола, беременная женщина начинает отмечать тепло, чувство тяжести в ногах. Через некоторое время будущая мама полностью не ощущает нижнюю часть туловища – все, что ниже места введения препарата. Легкое онемение распространяется по всему телу. Это явление может сопровождаться легкими покалываниями, чувством мурашек по коже, которое исчезает после полного обезболивания.
Сколько отходит эпидуральная анестезия после кесарева?
Эпидуральный наркоз при кесаревом действует порядка 2 часов. Непосредственно на протяжении такого времени врачи запрещают женщине вставать после операции. При таком типе анестезии кровоток в нижних конечностях замедляется. Из-за этого, если попытаться встать, возникает слабость в ногах – существует большая вероятность падения. Кроме того, зачастую после операции возникают головные боли, головокружения, которые ухудшают самочувствие новоиспеченной мамы.
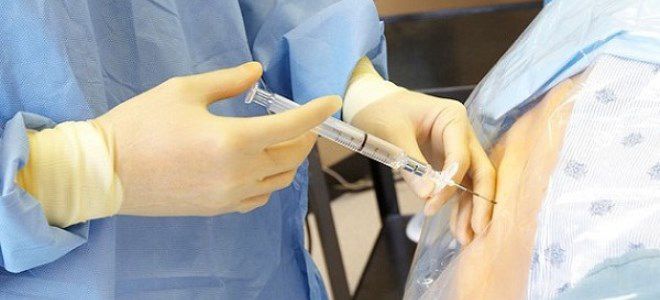
Это важно!
Что еще нужно знать:
1. Женщина, страдающая аллергией, просто обязана сообщить об этом врачу-анестезиологу. Однако широкий спектр имеющихся сегодня препаратов позволяет даже аллергику проводить регионарное обезболивание без осложнений.
2. Если на коже поясничной области имеются гнойно-воспалительные элементы (фурункулы, например), врач увидит эти явления и обсудит с Вами тактику дальнейших действий индивидуально.
3. Снижение артериального давления часто сопровождает эпидуральный блок за счет значимого расширения мелких кровеносных сосудов. Это легко корригируется внутривенным введением жидкости, которое Вам в любом случае будет показано. Кстати, данный побочный эффект хорош для лечения артериальной гипертензии в родах и снижает риск развития преэклампсии/эклампсии в родах (а это весьма опасные для жизни матери и плода состояния).
4. Головная боль встречается редко. Чаще бывает после спинномозговой анестезии, а не после эпидуральной. Лечится постельным режимом в течение 1-2 суток, обильным питьем и кофеин-содержащими средствами.
Пришло время понять, что по какому бы профилю Вы ни обратились за медицинской помощью, с Вами будет работать команда специалистов, а не один лишь врач узкой специальности. Это нормальная практика, применяемая во всем цивилизованном мире. Это хороший тон. Это полезно для Вас.
Желаю здоровья!
Чем отличаются спинная и эпидуральная анестезия в технике выполнения?
Разница не велика, но она есть:
- Инструменты. При эпидуралке используют самую толстую иглу для инъекции, а во втором случае – самую тонкую.
- Место инъекции. При спиналке оно строго определенно – между 2-м и 3-м спинным позвонком. При эпидуралке любой участок позвоночника.
- Глубина введения препарата.
Хоть это всего 3 пункта, но это разные абсолютно процедуры. Чем отличается спинальная анестезия от эпидуральной с точки зрения клинических эффектов? А вот тут как раз они практически одинаковы. Оба метода направлены на то, чтобы обезболить пациента, расслабить мышцы. Единственным отличием можно считать время, когда подействует анестезия. При спинальной достаточно пяти минут, и пациент полностью перестанет чувствовать все, что находится ниже места инъекции. При эпидуральной анестезии время действия 15-20 минут.
Вероятность осложнений и факторы риска
При всех существующих рисках развития негативных последствий, эпидуральная анестезия все-таки считается довольно безопасной. Дело в статистике. Она гласит, что осложнения после применения такого метода снижения боли вызывает негативные последствия лишь в одном случае на 50 тысяч родов.
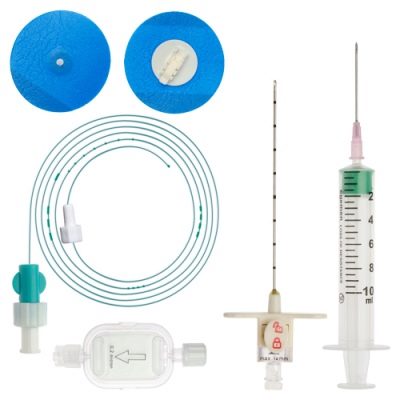
Факторами риска считаются игнорирование медперсоналом требований к противопоказаниям перидуральной анестезии, неумелые действия анестезиолога. Успех применения зависит в первую очередь от него, и только во вторую — от имеющего в роддоме современного оборудования для эпидуральной анестезии, соблюдения требований обработки и стерилизации инструментов. Сегодня стараются пользоваться одноразовыми стерильными комплектами игл, катетеров, что также снижает вероятность инфицирования.
Привет, друзья! Это Лена Жабинская! Несколько лет назад будущие мамочки начали активно обсуждать эпидуралку, а именно так в своих кругах они и называют эпидуральную анестезию. Чудодейственный укол в позвоночник буквально «отключает» все ощущения ниже пояса, позволяя роженице безболезненно родить малыша.
Изначально вокруг него была масса восторженных отзывов, но с течением времени они утихомирились. Виной тому – вред, который может принести этот метод обезболивания. Насколько он велик и так ли опасен? Об этом мы и поговорим. Итак, эпидуральная анестезия при родах: последствия.
Эпидуралка – это тип локального обезболивания, предусматривающий введение лекарства в область позвоночника на уровне поясницы. К ней прибегают и при естественных родах, и при хирургических операциях, включая лапароскопические, и при кесаревом сечении.
Необходимость ее применения объясняется механизмом воздействия. Судите сами: внутренние органы и спинной мозг соединяются между собой нервами, которые напоминают корешки. Именно эти нервы посылают сигналы из мозга, отвечающие за подвижность, сокращение или чувствительность мышц. Область, в которой массово сосредоточены все эти нервы носит название эпидурального пространства.
Поэтому вполне естественно, что подобное обезболивание предусматривает введение в эту область лекарственных препаратов, которые блокируют болевые импульсы, посылаемые органами малого таза к мозгу. В итоге, роженица остается в сознании, может ходить и двигаться, но вот боли схваток при этом не ощущает.
Единственное, что может насторожить женщину – это то, как делают эпидуральную анестезию. Это более сложная процедура, нежели стандартное внутривенное обезболивание. Во время ее проведения:

Первый раз пробный. Анестезиолог вводит пробную дозу препарата, дабы удостовериться в том, что он действует на женщину. Если все хорошо, повторные дозы поступают через определенные промежутки времени.
С момента начала процедуры и до момента обезболивания проходит около получаса. Минут 10 занимает постановка катетера, еще минут 20 отводится на воздействие препарата.
Когда ставят эпидуральную анестезию? Как правило, в первом родовом периоде, то есть в момент схваток. Когда же шейка матки полностью раскрывается, введение анестетика прекращают. В противном случае роженица не сможет ощущать силу и продолжительность схваток на этапе потуг.
Возобновить обезболивание могут в случае появления разрывов и разрезов, когда поврежденные ткани будут снова сшивать.
Обратите внимание! Несмотря на то, что для эпидуральной анестезии во время родов используются привычные анестетики, например: лидокаин, новокаин, бупивакаин, возникновение тошноты, головокружения, онемения языка и конечностей – не редкость. Все они являются неблагоприятными последствиями, о которых стоит сообщить врачу
Эпидуралку делают и при вторых родах, и при последующих.