Как восстановить вены после химиотерапии
Содержание:
Профилактика флебита
В некоторых случаях венозного воспаления нельзя избежать. Но есть простые меры, которые существенно снижают шансы на его возникновение. Профилактические меры включают в себя:
- гимнастика во время и после долгого пребывания в самолете или автомобиле;
- отказ от курения;
- быстрое начало двигательной активности после операций;
- соблюдение гигиены и быстрое удаление внутривенных катетеров;
- отсутствие длительного сидячего и лежачего режима (при их необходимости надевать компрессионные чулки);
- ежедневная физическая активность.
В качестве профилактики повторных случаев венозного воспаления и постфлебитического синдрома может быть назначено ношение компрессионных чулок. Также некоторым пациентам, особенно после операций, иногда назначают препараты для разжижения крови в профилактических дозах.
В заключение хочется напомнить о том, что при первых признаках или подозрении на воспаление вен, необходимо обратиться к врачу. Вовремя назначенное лечение существенно сокращает период выздоровления и является профилактикой перехода заболевания в хроническую форму.
Флебит – это поражение важных кровеносных магистралей, таких как вены в виде воспаления и постепенного их разрушения. Как правило, флебит поражает венозные сосуды нижних конечностей в результате действия различных факторов риска, но в основном он считается осложнением варикозной болезни вен нижних конечностей.
Флебит может быть острым и хроническим, и протекать изолировано. Нарушения, происходящие в стенке венозных сосудов, становятся причиной образования тромбов и перехода данного заболевания в тромбофлебит. Очень часто воспалительный процесс в венах происходит как следствие различных инфекций, которые проникают в организм человека.
Различают несколько форм флебита, которые зависят от локализации воспалительного процесса, такие как эндофлебит, перифлебит и панфлебит.
При эндофлебите развивается воспаление, которое сопровождается нарушением внутренней стенки вены. Достаточно часто этот вид флебита возникает вследствие травмы, то есть в результате механических повреждений венозных сосудов. Иногда эндофлебит возникает после использования в вене катетера, а также длительного пребывания в ней иглы во время капельниц. Очень распространён данный побочный эффект после инфузии гипертонического раствора.
Перифлебит характеризуется воспалением с поражением наружной оболочки венозного сосуда. Развивается эта форма флебита в результате воспалительного процесса, который протекает в тканях, расположенных вокруг сосуда.
При панфлебите происходит поражение вены как внутри, так и снаружи в виде воспаления её оболочки.
В процессе острого течения флебита появляются болевые ощущения в области поражённой конечности, поднимается температура и развивается слабость. При хроническом течении флебита достаточно длительное время заболевание себя никак не проявляет, давая о себе знать только в периоды обострения.
Кроме того, флебит зависит от объекта поражения вен (поверхностные и глубокорасположенные). Когда флебит нарушает работу вен под кожей, то это проявляется уплотнениями, которые напоминают выступания подкожного жира, по ходу венозного сосуда. А при поражении глубокорасположенных вен появляются боли, температура, даже хроническая усталость .
В основном флебит поражает одинаково все слои населения. Это обусловлено тем, что основными причинами поражения сосудов являются инфекции и варикозная болезнь. которым могут быть подвержены практически все. Конечно же, с увеличением возраста в результате изношенности венозных сосудов, риск возникновения флебита становится несколько выше.
Самым распространенным видом флебита является тромбофлебит. когда в месте воспалительного процесса образуются кровяные сгустки, которые могут оторваться и вызвать ТЭЛА. а также стать причиной летального исхода. Развитию тромбофлебита способствует слабый тонус сосудов и повышенная вязкость крови. Очень часто эта форма заболевания начинается с обычного острого флебита глубокорасположенных вен.
Также существует центральный флебит, для которого характерно поражение сосудов головного мозга; постинъекционный флебит – это реакция сосудов на введение лекарственных препаратов; кубитальный флебит – результат химических веществ, введённых в вену. А также мигрирующий флебит – поражение поверхностных вен на руках и ногах с периодическими рецидивными проявлениями и пилефлебит, при котором поражается самая крупная вена брюшной полости.
Симптомы заболевания
При флебите, который возникает после инъекций, больного сопровождает общая слабость организма, снижение физической активности. Также в первые дни наблюдаются следующие признаки флебита:
- Через два-три часа после укола участок конечности чересчур утолщается за счет скопления крови и выпячивает наружу. Каждое движение конечностью отзывается болью вены.
- При пальпации чувствуется напряжение в окружающих мягких тканях, при ощупывании чувствуется напряженность, рука или нога становится «деревянной».
- Резкая интенсивная боль в конечности имеет пульсирующий характер. Боль пульсирует в пальцы, плечо или бедро.
- На первых сутках место поражения значительно краснеет, а еще через 12 часов рука или нога становится насыщенно бордового оттенка и со временем синеет.
- Через сутки или двое суток отек значительно возрастает. Пораженный участок опухает полностью: отечность пораженного участка вены поднимается до предплечья на руке или до бедра ноги и охватывает окружающие ткани.
- Если не принять меры по устранению симптомов, то на следующий день больной не сможет согнуть конечность: наступить на ногу или согнуть руку на запястье или локте будет невозможным.
- При несвоевременном оказании помощи больному с постинъекционным поражением, а именно на четвертый день наблюдается ярко выраженная гиперемия и инфильтрация стенок сосудов. Постепенно увеличивается температура тела. Через 5-6 часов температура возрастает до 39-40°С.
- На пятые сутки после укола воспаление затрагивает близлежащие (у локтей и подмышек) лимфатические узлы.
- Через шесть-семь дней начинается нагноение сосудистых стенок, воспаление переходит на другие артерии. При этом симптоме медикаментозная терапия уже бессильна, необходима операция по очистке стенок сосудов от гноя.
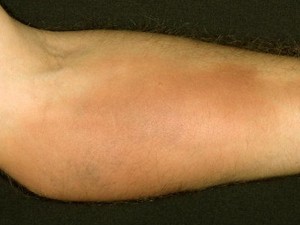 Симптомы хронического постинъекционного заболевания выражаются в резких болевых ощущениях пораженной области при активной физической подвижности, у некоторых больных развивается печеночная недостаточность. Поврежденная нога или рука отличаются припухлостью от другой конечности.
Симптомы хронического постинъекционного заболевания выражаются в резких болевых ощущениях пораженной области при активной физической подвижности, у некоторых больных развивается печеночная недостаточность. Поврежденная нога или рука отличаются припухлостью от другой конечности.
Народные средства
Народных рецептов лечения гематом много, и все они могут быть направлены на устранение неприятных последствий уколов, сделанных внутримышечно или внутривенно.
Сетка из йода
Самое простое и самое верное средство от синяков после уколов — йодная сеточка. Ее рисуют ватной палочкой, смоченной в растворе йода, на проблемной зоне.
Сеточка расширяет капилляры, усиливает приток крови и препятствует застойным процессам. Часто медицинские работники сами советуют наносить сетку из йода на места инъекций, чтобы не допустить образования уплотнений и гематом. При хорошей переносимости йода делать сетку можно до 3-4 раз в день.
Листья капусты
Листья капусты используют в виде компресса на ночь. Они оказывают рассасывающее и обезболивающее действие. Перед применением лист следует немного отбить (чтобы выступил сок) и смазать тонким слоем меда. Затем наложить его на проблемное место и зафиксировать повязкой. Аналогичным действием обладает и компресс из листьев лопуха.
Лепешка из меда
Народная медицина предлагает использовать против синяков лепешку из меда. Для ее приготовления помимо пчелиного продукта понадобятся сливочное масло, свежевыжатый сок хрена, яичный желток и мука. 1 ст. л. меда смешивают с 1 ч. л. сока хрена, 1 ст. л. масла и желтком, затем добавляют муку в таком количестве, чтобы после замеса тесто получилось мягким. Из полученной массы формируют лепешку, которую затем прикладывают на место укола или ушиба. Сверху ее накрывают пищевой пленкой и фиксируют бинтом или чистой тканью. Лепешку оставляют на ночь, а утром снимают.
Алоэ
Помогает рассасывать подкожные гематомы и алоэ вера. Благодаря целительным свойствам это растение часто применяют при различных заболеваниях и повреждениях кожного покрова. Проникая глубоко в клетки кожи и ткани, алоэ стимулирует кровообращение, повышает тонус сосудов и ускоряет процесс регенерации. Алоэ имеет также легкий болеутоляющий эффект.
Примочки из сока и мякоти алоэ на синяки от инъекций снимают воспаление, рассасывают уплотнения и оказывают омолаживающее действие на клетки кожи. Можно просто разрезать чистые листья алоэ вдоль и открытым срезом прикладывать к проблемным зонам, закрепляя фиксирующими повязками.
Соль и глина
Чтобы приготовить целебную лепешку из соли и глины, нужно смешать их в равном количестве, развести небольшим количество воды для получения тестообразной массы и сформировать лепешку.
Ее тоже оставляют на ночь, накрыв полиэтиленовой пленкой и сверху зафиксировав повязкой. Глину лучше брать красную или зеленую.
Диагностика заболевания
На сегодняшний день существует большое количество методов диагностики сердечно-сосудистых заболеваний. Они позволяют с точностью определить их наличие в организме, степень развития и осложнения.
Самый первый этап диагностики — первичный осмотр лечащего врача. Лечить тромбофлебит на руке способен флеболог. Он беседует с пациентом на предмет наличия у него симптомов, проводит тщательный осмотр. Специалист анализирует клинические проявления тромбофлебита на руке. На поздних стадиях развития его можно выявить без особых усилий. На ранних стадиях зачастую требуются пальпация, измерение давления и температуры и т. д.
После специалист проводит тщательный анализ анамнеза. Он исследует наличие ранее подобных заболеваний у больного, его наследственность и прочие факторы, которые могли бы значительно повлиять на образование и развитие воспалительных процессов.
Далее при наличии сомнений назначаются необходимые методы диагностики. Первичный — анализ крови и мочи. Они дают только общее представление о состоянии организма, наличии воспалительных процессов. С помощью данных методов диагностики нельзя определить местоположение очага. С помощью анализа крови можно точно определить и свертываемость крови.
Более эффективными являются инструментальные методы диагностики. С их помощью можно не только установить наличие заболевания, но и оценить общее состояние вен, скорость кровообращения и т. д. К подобным методам исследования относятся УЗИ, ЭКГ, реовазография, рентгенография с использованием контрастного вещества, МРТ, КТ и т. д.
Причины развития
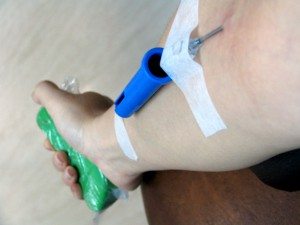 Постинъекционный тромбофлебит может разиться под воздействием следующих факторов:
Постинъекционный тромбофлебит может разиться под воздействием следующих факторов:
- В результате механического повреждения сосудов. Подобная проблема может возникать после осуществления внутривенного укола или капельницы.
- В результате занесения стрептококковой инфекции.
- При несоблюдении основных санитарных требований к проведению той или иной процедуры.
На развитие заболевания также может оказать влияние:
- Форма, диаметр иглы и материал, из которого она изготовлена.
- Продолжительность нахождения иглы в области вены.
- Объем и концентрация лекарственного препарата, который используют для вливания в вену.
Введение гипертонических растворов, которые оказывают раздражающее воздействие на стенки сосуда также может стать причиной развития подобной проблемы. В том случае, если осуществляется стремительное введение раствора доксициклина, глюкозы или хлорида кальция, то риск развития заболевания значительно увеличивается.
Известно, что осуществление инъекции негативным образом сказывается на состоянии нервных окончаний, что провоцирует сокращение вены. Постинъекционный тромбофлебит также сопровождается образованием сгустков крови, которые в значительной степени тормозят ток крови.
В чем причина синяка
Когда говорят, что у медицинской сестры легкая рука, чаще всего имеют в виду, что она безболезненно делает уколы. Чувствительность у каждого индивидуальна и препараты также вызывают разную реакцию, но опыт и мастерство при попадании иголкой зависят от медработника.
- Неудачная процедура. Забор венозной крови проводится сложнее, чем, например, внутримышечные уколы или прививки. Бывает, что возникает необходимость совершить несколько попыток, иногда вену прокалывают насквозь, еще есть вероятность использования слишком толстой иголки. И в совсем экстремальных случаях встречается недостаточная стерильность. Сейчас, в эпоху одноразовых перчаток, шприцев и игл, это редкость, но тем не менее, учитывать эту вероятность необходимо. Гематома бывает поверхностная и глубокая. Если кровь попала в ткани за веной, то снаружи синяк может проявиться не сразу или вообще быть не заметен. Еще при введении иглы иногда возникает резкая боль, если задет пучок нервных окончаний. Ощущение это также не проходит сразу и не имеет внешних проявлений. Чтобы оно прошло быстрее, рекомендуют принимать те же меры, что и при кровоизлиянии.
- Варикозное расширение вен. Этот заболевание чаще всего поражает нижние конечности, но в некоторых случаях, к которым относятся беременность и роды, сосуды страдают и на руках. Образуются узлы, стенки вен делаются хрупкими и тонкими, возможны сильные кровотечения при колебаниях давления и любой нагрузке.
- Тромбофлебит. При повышенной свертываемости крови или в результате инфекции, после манипуляции в сосуде образуется большой тромб, пациент замечает, что вена стала твердой и болит, выглядит темной, жесткой, ощущается жжение и распирание. Возникает отек и повышается температура, рука краснеет, раздувается, неприятные ощущения распространяются от подмышки к пальцам.
- Отдельные проблемы возникают при пониженной свертываемости крови. Перед введением иглы под кожу нужно предупредить медработника о диагнозе, так как остановить кровь бывает намного сложнее. Тот естественный тромб, который закрывает отверстие в вене при нормальной свертываемости, не успевает образоваться, поэтому гематома фактически неизбежна.
Некоторые препараты, в частности аспирин или лекарства при артрите, влияют на свертываемость. Желательно перед забором крови их не принимать.
Боремся с патологией
Лечить заболевание вен рекомендуется с использованием консервативной терапии местно и системно – в зависимости от причины недуга. На время, когда проводится лечение, пациент должен либо госпитализироваться в стационар, либо соблюдать постельный режим на дому. При глубоком постинъекционном тромбофлебите нижних конечностей недуг считается более опасным в плане осложнений, поэтому его лечение обязательно проводится в стационарных условиях.
Начинается лечение заболевания с прекращения инъекций в пораженную область или же с извлечения катетера, которые являются причиной патологии. Без этого мероприятия нет смысла использовать другое лечение. Среди местных препаратов используются средства с противотромботическим и противовоспалительным эффектом в виде мазей, гелей и компрессов. Остановить прогрессирование процесса и снять боль помогают местные холодовые воздействия.
Специалисты будут лечить болезнь не только мазями, но и таблетками. Назначаются противовоспалительные препараты и венотоники. Обязательно используются лекарства, разжижающие кровь. Если постинъекционный процесс локализуется в области нижних конечностей, то снижающие вязкость крови препараты назначаются длительно, в течение нескольких недель и месяцев.
Лечение будет предусматривать как мази, так и таблетки.
Тактика, которой специалисты будут лечить рожистое воспаление, несколько сходна с тактикой при постинъекционном поражении вен, но здесь важно использовать специальные антибиотики, которые будут действовать точно на микроорганизм, вызвавший болезнь. Из системных препаратов постинъекционный тромбофлебит лечат инъекциями десенсибилизирующих и общеукрепляющих средств, а также веществ, уменьшающих симптомы патологии, например жаропонижающих
Для того чтобы нормализовать кровоток внутри пораженного сосуда, уменьшить отек пораженной области и предупредить распространение тромбов по организму, используется такое лечение, как тугое бинтование: в течение первых 7-10 дней круглосуточно, а после купирования острой стадии – на ночь. Для нижних конечностей подбираются компрессионные чулки, которые рекомендуется использовать регулярно
Особенно важно использование компрессионных чулок, если пациент страдает варикозом, который обязательно нужно лечить после купирования острой стадии тромбофлебита
Лечить признаки постинъекционного тромбофлебита верхних или нижних конечностей важно комплексно и после проведения соответствующих обследований. Самостоятельно назначать себе лечение в большинстве случаев не просто неэффективно, но и опасно
Образованные тромбы вен могут отрываться и с током крови распространяться по организму, поражать другие органы, в частности легкие и мозг. А лечить осложненную патологию гораздо сложнее и дольше, чем острый, недавно возникший процесс.
https://youtube.com/watch?v=qV_xPCLb5jM
{SOURCE}
Использование препаратов группы спазмолитиков
Сосуд закупоривается, из-за формирования в его просвете отложений в виде холестериновой бляшки или в результате образования тромба. В результате указанных патологических процессов происходит уменьшение просвета между его стенками. Помимо этого сужение просвета может быть вызвано повышением тонуса мышечного слоя сосудистой стенки
Спазмолитики это препараты, действие которых направлено на устранение спазмов мышц. Именно благодаря этому свойству такие препараты активно используют для лечения сужения просвета вен нижних конечностей.
Чаще всего медики в этом случае рекомендуют применение следующих препаратов.
Папаверин. Способствует устранению спазма мышечных волокон сосудистой стенки и нормализует кровоток. На сегодняшний день выпускается он в форме таблеток, в ампулах для инъекций и свечей. Форму и дозировку должен выбирать только доктор.
Спазмалгон. Эти таблетки можно использовать от заболеваний сосудов на ногах, они устраняют основные симптомы спазма гладкомышечной мускулатуры стенки сосудов. У препарата есть четкая инструкция по применению — таблетку нужно проглотить и запить большим количеством воды.
Баралгетас. Этот препарат используется для расширения сосудов. Выпускается в двух формах: таблетки и раствор для инъекции. Уколы для сосудов на ногах должен делать только специалист, но иногда их могут врачи назначают и в домашних условиях. Лекарство способно укрепить стенки артерий. Применяют его в качестве вспомогательного компонента терапии для улучшения качества и скорости кровотока.
Эти средства принимаются только в качестве дополнительных средств при лечении проблем с венами.
Несмотря на то, что все они эффективные, нужно чтобы любое лекарство для сосудов ног назначал специалист, дабы избежать осложнений в работе сосудистой системы.
Характер и обстоятельства получения травмы
Синяк на месте прокола вены в сгибе локтя появляется оттого, что кровь попадает под кожу вместо того, чтобы оказаться в шприце. Такая гематома может не вызывать дискомфорта, но выглядит неэстетично. Окружающие ткани и вена травмируются, возникает боль в локте, которая порой нарастает первые несколько дней. Место пункции отекает, появившееся темное пятно распространяется по предплечью вниз и постепенно проходит.
Забор крови
При взятии анализов важно соблюдать правила. В момент введения иглы в вену нельзя делать резкие движения, дергать руку или вскакивать
Медсестра сначала снимает жгут, а потом уже вытаскивает иголку. Сразу после этого нужно приложить или прикрепить бинтом тампон с дезинфицирующим раствором к месту прокола, быстро согнуть руку и держать в таком положении 10 минут.
Причинами возникновения постинъекционных травм могут быть:
- неопытность медработника;
- хрупкие сосуды;
- высокая скорость свертываемости крови;
- несоблюдение пациентом рекомендаций во время выполнения внутривенных манипуляций.
Спиртовой тампон, который прикладывают к месту пункции после манипуляции, должен оставаться на руке до полного прекращения кровотечения.
Установка катетера
При катетеризации, внутривенных инъекциях, переливаниях и капельницах действия в момент извлечении иглы должны быть такими же. Но вероятность гематомы выше, потому что вмешательство дольше по времени. Особенно это касается постановки катетеров пациентам в стационаре.
Ситуации, когда болит вена после капельницы, встречаются нередко. С одной стороны, в тех случаях, когда часто брали кровь, делали инфузии и уколы, катетер помогает избегать лишних действий. Однако с другой стороны, все эти нагрузки приходятся на одно и то же место. Рекомендуется менять руку для катетера каждые три дня и внимательно следить за состоянием вен. При частых проколах происходит изменение рисунка, сосуды «уходят», могут слипаться и исчезать с поверхности кожи в ткани.
Катетеризация является одной из самых частых причин воспаления вен.
При наркозе
Когда внутривенно вводится общий наркоз, момент введения и иногда извлечения иглы пациенту проконтролировать невозможно. Чаще всего врачи принимают все необходимые меры, чтобы после анестезии не возникла травма. При выходе из наркоза не нужно сразу снимать повязку и опираться на руку.
Физиологически видимый рисунок сосудов у всех людей отличается. Бывает, что вены от природы выступают совсем немного, даже при наложении жгута и сжатии ладони в кулак. Кому-то легче попасть в вену, другим сложнее, квалифицированный медработник справляется со всеми особенностями пациента.
Иногда боль в руке может быть связана с воздействием на вену вводимого при наркозе препарата.
Чем и как лечить
Лечение флебита комплексное. Схема терапии зависит от причин воспаления. При поражении поверхностных вен помощь оказывается в амбулаторных условиях. В более тяжелых случаях требуется госпитализация. Главными методами лечения этой сосудистой патологии являются:
- Устранение первопричины (лечение основного заболевания).
- Обеспечение покоя.
- Придание конечности возвышенного положения (эффективно при поражении сосудов ног).
- Физиопроцедуры (УВЧ-терапия, иглоукалывание, рефлексотерапия, грязевые ванны, магнитотерапия, инфракрасное облучение).
- Нормализация вязкости венозной крови.
- Применение медикаментозных средств.
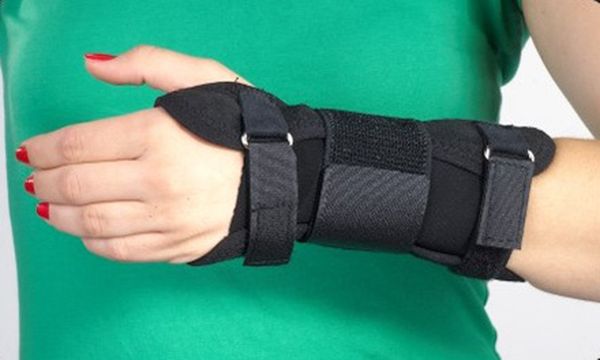
- Ношение компрессионного трикотажа. Требуется после исчезновения острой симптоматики. Данный трикотаж позволяет создать давление на воспалившийся сосуд и нормализовать отток крови. Используются компрессионные колготки, чулки и носки. Альтернативной является эластическое бинтование конечности.
- Ношение специальной ортопедической обуви. Требуется, если воспалилась вена на ноге в области стопы.
- Применение средств народной медицины.
- Местные процедуры (повязки с гепариновой мазью). Показаны при тромбофлебите.
- Лечебная физкультура (ЛФК). Эффективна при сопутствующей варикозной болезни ног.
- Дезинтоксикация. Показана при тяжелых формах заболевания (пилефлебите). Терапию после капельницы продолжают.
- Полноценное питание.
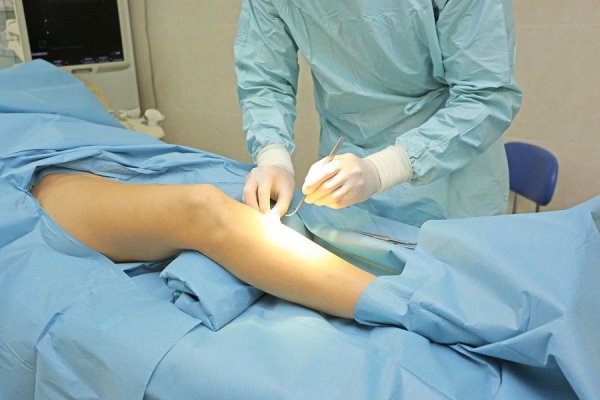
- Хирургическое вмешательство и малоинвазивные процедуры.
Хирургическое лечение
При развитии флебита лечение может включать хирургическое вмешательство. При воспалившейся воротной вене на фоне аппендицита или воспаления желчного пузыря требуются холецистэктомия и аппендэктомия. При флебите поверхностных вен операция чаще всего не требуется. В остальных случаях могут проводиться следующие вмешательства:
- операция Троянова-Тренделенбурга (показана при восходящем тромбофлебите);
- склеротерапия;
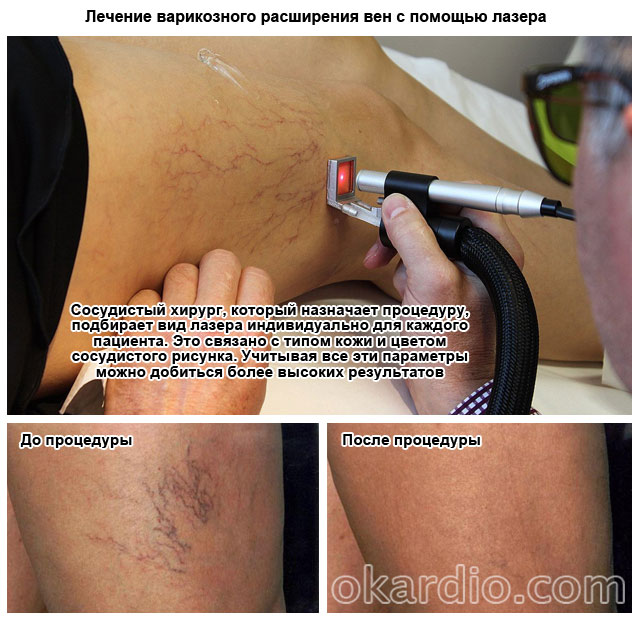
- лазерное вмешательство;
- флебэктомия и минифлебэктомия (проводятся при варикозной болезни).
Медикаментозная терапия
В лечении флебита нижних конечностей используются следующие лекарства:
- Антибактериальные средства. Показаны при нагноении тканей.
- НПВС (Кетонал, Кетопрофен, Фламакс Форте). Эффективны при воспалении вен на руке или ноге с выраженным болевым синдромом.
- Препараты местного действия (Вольтарен, Долгит, Индовазин).
- Венотонизирующие средства (Флебофа, Вазокет, Флебодиа 600, Флебавен, Троксевазин, Троксерутин, Детралекс, Венарус).
- Антигистаминные средства (Супрастин, Тавегил). Показаны при аллергической природе флебита.
- Препараты, нормализующие микроциркуляцию (Пентоксифиллин, Трентал).
- Нейропротекторы. Показаны при церебральной форме заболевания.
- Антикоагулянты и антиагреганты (Курантил, Кардиомагнил, Тромбо Асс, Гепарин, Клопидогрел). Уменьшают вязкость крови, повышая ее текучесть.
- Препараты местного действия, эффективные при тромбозе (Гепариновая мазь).
Лечить флебит лекарствами необходимо с учетом их переносимости человеком и противопоказаний.
Средства народной медицины
При флебите вены на руке лечение может включать применение средств народной медицины в форме компрессов, примочек, отваров и настоев. Наиболее часто используются:
- смесь на основе масла арники с уксусом (наносится на неповрежденную кожу);
- кора дуба (из нее можно делать отвар для приема внутрь);
- настой гинкго билоба;
- настой хвоща полевого (принимается внутрь);
- мякоть ананаса;
- отвар шишек хмеля;
- настой на основе листьев клевера и донника.
При воспалении вен лечение народными средствами является дополнением к медикаментозной терапии. Оно проводится с разрешения лечащего врача.
Рацион питания
Если в области вены воспаление, то нужно придерживаться диеты. Требуется обогатить меню продуктами, разжижающими кровь и укрепляющими сосуды (морской капустой, цитрусовыми, томатами, смородиной и другими ягодами, морепродуктами, луком, чесноком, кисломолочными продуктами и орехами). Необходимо ограничить потребление кресс-салата, шпината, листовой капусты и печени, т. к. они богаты витамином K (он способствует усилению свертывания крови).
Способы лечения флебита
Лечение постинъекционного флебита в основном проводится с помощью консервативной терапии, однако в сложных случаях прибегают к более радикальным способам — хирургическому вмешательству.
Выбор метода лечения при флебите напрямую зависит от того, сколько времени прошло с момента обнаружения первых признаков венозного воспаления. Если пациент обратился ко врачу на 1-3 сутки с начала развития флебита, применяется медикаментозный способ лечения.
Во избежание осложнений воспаления венозных стенок (флегмоны/тромбоэмболии) лечение постинфузионного флебита проводится в условиях стационара под обязательным контролем сосудистого хирурга, особенно если обнаруживается острый период болезни.
Консервативное лечение при флебите назначается с целью антибактериальной обработки и дезинтоксикации пораженного места, а также купирования очага воспаления, усиления циркуляции крови и восстановления венозных стенок.
Для лечения постинъекционного флебита назначаются лекарственные препараты:
- нестероидные противовоспалительные средства — Ибупрофен, Бутадион, Нимесил и т.п.;
- ангиопротекторы, укрепляющие сосуды и усиливающие кровоток – Троксевазин, Гепарин;
- антикоагулянты непрямого действия для уменьшения вязкости крови и предотвращения образования тромбов — Аспекард, Варфарин;
- фибринолитики для растворения кровяных сгустков (при осложненном течении) – Урокиназа, Стрептокиназа;
- антибактериальные препараты — сульфаниламиды, тетрациклины, макролиды – для исключения риска заражения крови.
Лечение флебита с помощью выше обозначенных лекарственных средств осуществляется с помощью таблеток, препаратов местного применения (мазей/гелей/кремов), а также внутримышечных и внутривенных инъекций.
Если очень сильное воспаление при флебите, то прибегают к эндолимфатическому введению иглы катетера для ускорения лечебного действия препаратов.
В качестве местных лекарств для устранения флебита практикуют марлевые повязки с раствором серебра, гепариновой мазью, полуспиртовых компрессов.
При раннем обращении по пациента (на 1-2 сутки) по поводу флебита часто назначают физиотерапевтические процедуры. Однако при усилении воспаления вен (обычно на 3 сутки) гипертермические процедуры строго противопоказаны. Разрешается прикладывание холода на область повреждения.
При неэффективности медикаментозного лечения при флебите прибегают к хирургическому методу. Это происходит, когда пораженная область еще больше воспаляется, начинается нагноение и формирование кровяных сгустков. Операция при флебите вен на руках выполняется в стационаре при местном обезболивании и сводится к удалению образовавшихся гнойников. Восстановительный период после подобной манипуляции длится около 2-3 недель.
Врачи рекомендуют на второй день после операции обматывать конечность эластичным бинтом, а также обеспечить покой и класть на возвышение пораженную руку (ногу).
Обратите внимание, что если сделан хирургический надрез, то физиотерапевтические процедуры для лечения воспаления вен на руках запрещены. Игнорирование лечения постинфузионного флебита или самолечение недопустимо, так как возможно осложнение процесса воспаления, угрожающее смертью пациента. Игнорирование лечения постинфузионного флебита или самолечение недопустимо, так как возможно осложнение процесса воспаления, угрожающее смертью пациента
Игнорирование лечения постинфузионного флебита или самолечение недопустимо, так как возможно осложнение процесса воспаления, угрожающее смертью пациента.