Ревматоидный артрит: диагностика по критериям
Содержание:
- Лабораторная диагностика
- Диагностические признаки и критерии
- How does this DAS28 CRP for rheumatoid arthritis calculator work?
- Возможные дебюты ревматоидного артрита
- Примечания
- Ревматоидный артрит: дифференциальная диагностика и формулировка диагноза
- Первые симптомы
- Общие стандарты диагностики и лечения заболевания
- Инструментальные способы
- Лечение артрита препаратами группы НПВС
- Симптоматика
Лабораторная диагностика
Проведение лабораторной диагностики ревматоидного артрита необходимо для выявления развившихся осложнений, определения стадии течения и степени поражения суставных структур, исключения патологий со схожей симптоматикой. Биохимические анализы крови и синовиальной жидкости в дальнейшем показаны пациентам для оценки эффективности проводимой терапии и установления возможного прогрессирования заболевания. Какие лабораторные показатели помогают диагностировать заболевание:
- анемия — снижение концентрации гемоглобина в крови (130 г/л у мужчин и 120 г/л у женщин). Этот критерий помогает оценить активность ревматоидного артрита, выявляется только у половины обследуемых. Причиной анемии обычно становится воспалительный процесс, ослабляющий защитные функции организма. Железодефицитная анемия обнаруживается значительно реже и требует исключения опасных желудочно-кишечных кровотечений;
- увеличение скорости оседания эритроцитов (СОЭ), уровня С-реактивного белка. С помощью этих типичных маркеров ревматоидного артрита проводится его дифференциация от суставных патологий невоспалительного характера. Установление СОЭ и уровня С-реактивного белка необходимо для оценки активности воспаления, результативности терапии и риска прогрессирования деструктивных изменений;
- гипоальбуминемия — снижение уровня альбумина в сыворотке крови ниже 35 г/л и увеличение уровня креатинина. Патологические состояния нередко возникают из-за приема препаратов, используемых в терапии и обладающих нефротоксичным действием;
- лейкоцитоз — изменение состава крови, характеризующееся повышением числа лейкоцитов. Этот критерий указывает на тяжелое течение ревматоидного артрита, в клинической картине которого присутствуют внесуставные симптомы. Лейкоцитоз в большинстве случаев сочетается с высоким уровнем в сыворотке ревматоидного фактора. Такая комбинация служит показанием для проведения терапии глюкокортикостероидами и исключения проникновения инфекционных агентов в полости суставов;
- повышение количественного содержания печеночных ферментов. Это один из критериев, указывающих на прогрессирование патологии, но иногда служит признаком гепатотоксичности системных средств, используемых в терапии, или инфицирования больного гепатитом В или С;
- дислипидемия — нарушение жирового обмена, которое проявляется в виде изменения количества и соотношения липидов и липопротеидов в крови. Чаще патологическое состояние обусловлено приемом глюкокортикостероидов, но иногда указывает на активность воспалительного процесса;
- повышенный уровень ревматоидного фактора. Устанавливается у 80% пациентов и более. Чем выше полученные значения в начале заболевания, тем быстрее оно прогрессирует и тяжелее протекает. По результатам исследования не всегда получается оценить эффективность проводимой терапии из-за недостаточной чувствительности маркера на ранней стадии артрита;
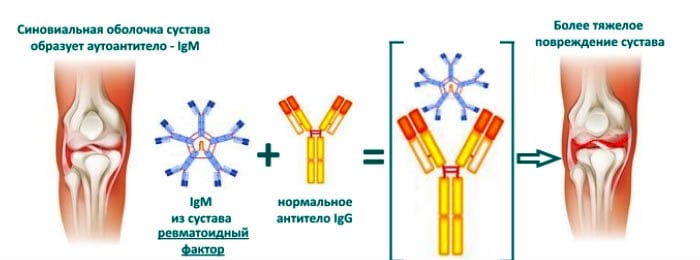 Ревматоидный фактор.
Ревматоидный фактор.
- повышенное количество анти-ЦЦП антител. Маркер с высокой специфичностью. В сочетании с большим значением ревматоидного фактора вероятность диагностирования артрита составляет более 90%;
- установление НиА CD4. Выявление количественного показателя мономерных трансмембранных гликопротеинов, или Т-лимфоцитов, необходимо для оценки вероятности достижения больным стойкой ремиссии.
Пациентам показано исследование синовиальной жидкости. При артрите снижается ее вязкость, формируются муциновые сгустки, повышается уровень лейкоцитов и нейтрофилов. Это лабораторное исследование играет только вспомогательную роль и используется для ДИФ диагностики ревматоидного артрита от микрокристаллических и септических воспалительных процессов.
Диагностические признаки и критерии
Среди диагностических признаков заболевания отмечаются:
- АЦЦП (антитела к циклическому цитруллинированому пептиду);
- увеличение количества нейтрофилов и другие изменения синовиальной жидкости под воздействием воспаления;
- остеопороз в районе сустава и костная эрозия.
Протекание ревматоидного артрита характеризуется нижеследующими критериями диагностики, которые были выявлены американскими ревматологами в 1997 году:
- Наличие скованности в поражённых соединительных тканях в утренние часы (длительностью от одного часа, присутствующая в течение шести недель);
- Проявление артрита в трёх или более сочленённых соединениях;
- Чаще всего патология наблюдается:
- во втором и третьем пальце руки в межфаланговых областях, а также в области запястья;
- одновременно в коленях и запястьях;
- в локтевом и голеностопном сочленении.
- Наличие симметричного поражения суставов (при признаках боли в костных сочленениях левой руки, аналогичные боли проявляются в правой руке);
- Проявление внесуставных признаков:
- ревматоидные узелки;
- воспаление лимфоузлов;
- поражение внутренних органов.
- Положительная ревматологическая реакция в анализах крови;
- Характерные изменения на рентгеновских снимках.
How does this DAS28 CRP for rheumatoid arthritis calculator work?
This health tool helps in the routine assessment of rheumatoid arthritis disease activity with CRP (C-reactive protein) laboratory values, joint evaluation and a subjective opinion on general health.
The DAS28-CRP is a modified and simplified version of the original DAS for rheumatoid arthritis assessment, which eliminates some of the variables and replaces the erythrocyte sedimentation rate (ESR) with the C-reactive protein (CRP).
The formula used by the DAS28 CRP for rheumatoid arthritis calculator is the following:
DAS28-CRP = 0.56 x sqrt(TJc) + 0.28 x sqrt (SJc) + 0.36 x ln(CRP + 1) + 0.014 x GH + 0.96
Where:
■ TJc = number of tender joints;
■ SJc = number of swollen joints;
■ CRP = c-reactive protein laboratory value as a blood marker of inflammation;
■ GH = global health assessment which represents a subjective assignation of points on a scale from 0 to 100 where 0 means very good and 100 means very bad. In practice, a 10 cm rule is used and the physician awards a number of mm which are then used in the score.
The 28 joints used in the score are:
■ Proximal interphalangeal (10);
■ Metacarpophalangeal (10);
■ Wrists (2);
■ Elbows (2);
■ Shoulders (2);
■ Knees (2).
The original score was created to support with the standardization and comparison of results in clinical trials involving rheumatoid arthritis treatments but due to the good monitoring characteristics, was introduced in routine practice.
Возможные дебюты ревматоидного артрита
- Типичное начало (50% случаев) – постепенное усиление боли и скованности в мелких суставах, длящееся несколько месяцев.
- Сначала долго болит один сустав – коленный или плечевой. Затем в процесс включаются мелкие суставы стоп, кистей.
- Возникает острая боль в одном крупном суставе по типу септического или микрокристаллического артрита.
- Палиндромный ревматизм – кратковременные приступы болей в разных суставах. Они длятся от нескольких часов до нескольких дней и завершаются полным выздоровлением.
- Рецидивирующее воспаление слизистой сумки одного, обычно лучезапястного, сустава (бурсит) или внутренней оболочки сухожилий мышц ( тендовагинит ).
- Острое воспаление многих суставов у пожилых людей. Они сильно болят, отекают, их подвижность ограничена. Этот симптомокомплекс называется RS3PE-синдром ( ремиттирующий симметричный серонегативный синовит с отеком по типу « подушкообразного «).
- Генерализованная полиартралгия по типу ревматической полимиалгии (сильные боли и скованность по утрам в мышцах позвоночника, шеи, плеч, ягодиц, бедер, уменьшающиеся в течение дня).
Примечания
- Пропедевтика внутренних болезней с элементами лучевой диагностики : учебник / Шамов, И. А. — М. : ГЭОТАР-Медиа, 2016.
- A.B.Garrod. Treatise on nature and treatment of gout and rheumatic gout. London: Walton and Maberly, 1859.
- Shah, Ankur. Harrison’s Principle of Internal Medicine. — 18th. — United States : McGraw Hill. — P. 2738. — ISBN 978-0-07174889-6.
- Karlson, E. W., Mandl L. A., Hankinson S. E., and Grodstein F. Do breast-feeding and other reproductive factors influence future risk of rheumatoid arthritis? Results from the Nurses’ Health Study. Arthritis Rheum 2004; 50(11):3458-67.
- Внутренние болезни : учебник. — М. : ГЭОТАР-Медиа, 2008. — 496 с.
Ревматоидный артрит: дифференциальная диагностика и формулировка диагноза

Ревматоидный артрит – это суставное заболевание, при котором на ранних стадиях воспаляются суставы, затем развивается эрозия костных структур и в запущенной форме воспаление распространяется и на другие внутренние органы.
В результате сбоя работы иммунной системы организм начинает воспринимать клетки суставных тканей как враждебные, активно вырабатывать лейкоциты и разрушать их. Определить ревматоидный артрит на ранних стадиях и назначить лечение бывает затруднительно, так как часто симптомы выражаются очень слабо.
Что такое ревматоидный фактор
Если отмечаются хотя бы смазанные, одиночные симптомы, по которым можно было бы предположить развитие ревматоидного артрита, врач обязательно даст направление на анализ, определяющий ревматоидный фактор в сыворотке крови. Наличие РФ не обязательно говорит о том, что человек болен именно артритом.
У 5% здоровых людей в сыворотке обнаруживается РФ. При этом ревматоидный фактор может проявляться и при других заболеваниях. Ревматоидный артрит подтверждается лишь у трети пациентов, у которых был выявлен ревматоидный фактор.
https://youtube.com/watch?v=kul3xg4Qgj0
Тем не менее, в сочетании с исследованиями на АЦЦП и СРБ можно составить достаточно хороший прогноз развития болезни и определить лечение.
https://youtube.com/watch?v=62fdLmZiXyo
Если титры всех этих показателей значительно выше нормы, ревматоидный артрит будет протекать остро и тяжело, с многочисленными осложнениями.
Можно предположить стремительное прогрессирование и обратить внимание на внесуставные симптомы, чтобы предупредить поражение других органов
Клинический анализ крови
Выраженная анемия, низкий уровень гемоглобина, но при этом повышенное содержание тромбоцитов – все это косвенные симптомы ревматоидного артрита.
Лейкоциты при этом не повышаются, незначительное увеличение их количества отмечается только при синдроме Фелти. Эозинофилию и повышение СОЭ обычный анализ крови тоже показывает.
Биохимический анализ крови
Уровень церулоплазмина и активных белков – два наиболее важных показателя, на которые обращают внимание. Если уровень повышен, это означает, что болезнь протекает остро и динамично, лечение должно быть максимально точным и эффективным
Если уровень повышен, это означает, что болезнь протекает остро и динамично, лечение должно быть максимально точным и эффективным.
Изменения синовиальной жидкости
Синовиальная жидкость при ревматоидном артрите должна исследоваться постоянно, все изменения ее состава фиксируются и помогают дифференцировать ревматоидный артрит. В здоровом суставе жидкость напоминает густую, прозрачную желеобразную массу.
При РА синовиальная жидкость становится мутной, вязкость ее снижается, при анализе обнаруживается высокое содержание белка и низкое содержание глюкозы.
Среди лейкоцитов обнаруживается большое количество нейтрофилов, сами лейкоциты при этом большой роли в определении диагноза не играют.
Рентгенограмма суставов
С помощью этого метода на ранних стадиях обнаружить симптомы ревматоидного артрита почти невозможно. Рентген может показать припухлость в области сустава или же наличие выпота в суставной полости. Но эти признаки заметны и при визуальном осмотре, рентген для их выявления не обязателен.
Для обнаружения поражений суставов на ранних стадиях целесообразнее использовать магнитно-резонансную томографию и другие современные методики компьютерной диагностики.
В дальнейшем рентген также не особенно эффективен как метод диагностики. Можно только провести сравнение состояния суставов и определить симметричность поражений. Но о характере болезни рентгеновский снимок не скажет ничего.
Основная цель рентгенографии – выявить костные эрозии и патологические изменения структуры хрящевых тканей в суставах. Такое обследование помогает установить, правильно выбрано лечение, насколько оно эффективно, как его продолжать. Используется несколько различных методик рентгенографии, по которым можно установить:
- Степень сужения суставной щели;
- Количество эрозий;
- Деформацию костных тканей;
- Степень разрушения суставов и сращения их элементов;
- Истончение хрящевой прослойки;
- Вероятность формирования кистообразных опухолей.
Лечение назначается только после сопоставления результатов всех анализов.
Первые симптомы
Продромальный период (не всегда): общая симптоматика (усталость, снижение массы тела, артралгии, в том числе при изменении атмосферного давления, потливость, субфебрильная температура, ухудшение аппетита), повышение СОЭ, умеренная анемия.
Варианты начала и первые признаки ревматоидного артрита
- Симметричный полиартрит с постепенным нарастанием боли и скованности, преимущественно в мелких суставах кистей (наиболее частый вариант);
- Острый полиартрит с преимущественным поражением суставов кистей и стоп, выраженной утренней скованностью. Часто сопровождается ранним подъемом титров IgM РФ, АЦЦП;
- Моно- или олигоартрит коленных или плечевых суставов с последующим быстрым вовлечением мелких суставов кистей и стоп;
- Острый моноартрит одного из крупных суставов (напоминает септический артрит или микрокристаллический артрит);
- Острый олиго- или полиартрит с выраженными системными проявлениями (фебрильная лихорадка, лимфоаденопатия, гепатоспленомегалия), напоминающий болезнь Стилла у взрослых. Подобный вариант чаще развивается у молодых пациентов;
- «Палиндромный ревматизм» — характеризуется развитием множественных рецидивирующих атак острого симметричного полиартрита с поражением суставов кистей, реже — коленных и локтевых суставов, длящихся от нескольких часов до нескольких дней и заканчивающихся полным выздоровлением;
- Рецидивирующий бурсит, тендосиновит, особенно часто — в области лучезапястных суставов;
- Острый полиартрит у пожилых с множественным поражением мелких и крупных суставов, выраженными болями, ограничением подвижности и появлением диффузного отека (RS3PE-синдром, Remitting seronegative symmetric synovitis with pitting edema — ремиттирующий серонегативный симметричный синовит с подушкообразным отеком);
- Генерализованная миалгия с развитием следующих симптомов: скованность, депрессия, двусторонний синдром запястного канала, потеря веса. Характерная симптоматика РА развивается позже.
У ряда пациентов РА может дебютировать с недифференцированного артрита — НА (олигоартрит крупных суставов/асимметричный артрит суставов кистей/серонегативный олигоартрит суставов кистей/мигрирующий нестойкий полиартрит). При этом в течение первого года наблюдения у 30-50% пациентов с РА развивается достоверный РА, у 40-55% наступает спонтанная ремиссия, у остальных пациентов сохраняется РА или выявляется другое заболевание.
Внесуставные проявления РА
Общая симптоматика: общая слабость, потеря веса, субфебрилитет.
Ревматоидные узелки: плотные, безболезненные, не спаянные с подлежащими тканями. Кожа над ними не изменена. Локализуются в области наружной поверхности локтевого отростка, сухожилий кисти, ахилловых сухожилий, крестца, волосистой части головы. Обычно появляются через 3-5 лет после начала РА.
Васкулиты:
- Дигитальный артериит;
- Кожный васкулит (в т. ч. гангренозная пиодермия);
- Периферическая нейропатия;
- Васкулиты с поражением внутренних органов (сердце, легкие, кишечник, почки);
- Пальпируемая пурпура;
- Микроинфаркты ногтевого ложа;
- Сетчатое ливедо.
- Перикардит;
- Миокардит;
- Эндокардит;
- Крайне редко — коронарный артериит, гранулематозный аортит;
- Раннее и быстрое развитие атеросклеротических поражений и их осложнений (инфаркт миокарда, инсульт).
- Заболевания плевры: плеврит, фиброз плевры;
- Заболевания дыхательных путей: крико-аритеноидный артрит, формирование бронхоэктазов, бронхиолиты (фолликулярный, облитерирующий), диффузный панбронхиолит;
- Интерстициальные заболевания легких: интерстициальная пневмония, острая эозинофильная пневмония, диффузное поражение альвеол, амилоидоз, ревматоидные узлы;
- Сосудистые поражения легких: васкулиты, капилля- риты, легочная гипертензия.
- Оппортунистические инфекции: легочный туберкулез, аспергиллез, цитомегаловирусный пневмонит, атипичная микобактериальная инфекция;
- Токсическое поражение вследствие приема лекарственных препаратов: метотрексат, сульфасалазин.
Поражения почек: наиболее часто связаны с развитием амилоидоза (характерен нефротический синдром — протеинурия 1-3 г/л, цилиндрурия, периферические отеки). Иногда развивается мембранозный или мембранозно-пролиферативный гломерулонефрит со следовой протеинурией и микрогематурией.
Амилоидоз: наблюдаются поражения почек (протеинурия, почечная недостаточность), кишечника (диарея, перфорация кишечника), селезенки (спленомегалия), сердца (сердечная недостаточность).
Система крови:
- Анемия
- Тромбоцитоз
- Нейтропения
- Лимфопения
Общие стандарты диагностики и лечения заболевания
С каждым годом число заболевших ревматоидным артритом увеличивается. Пациенты не всегда обращаются за медицинской помощью по разным причинам. По итогам прошлых лет официальные цифры больных в России составляют порядка 300 тысяч пациентов, страдающих данным заболеванием. Для подсчёта пациентов, не обратившихся за помощью, необходимо эту цифру умножить на 100.
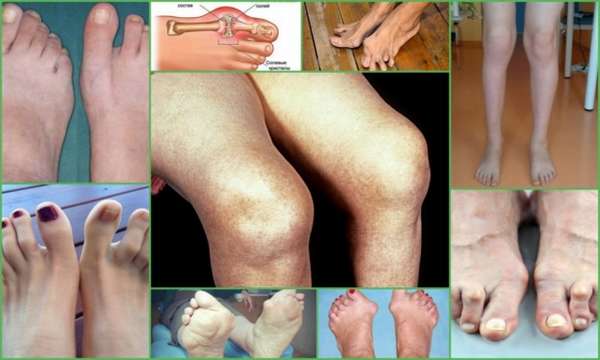
Для постановки диагноза пациенту необходимо пройти обследование по направлению врача. Основания для его назначения – жалобы больного, а также результаты первичного осмотра. Доктор выставляет предварительный диагноз, в котором обычно не указывается стадия развития заболевания и системные проявления ревматоидного артрита. Более подробный диагноз выставляется после сдачи анализов, а также после прохождения инструментального обследования пациента.
Стандарты диагностического подхода при ревматоидном артрите:
- Проявление симптомов,
- Результаты внешнего осмотра пациента – определение количества воспалённых суставов, степень их поражения, наличие осложнений со стороны других органов,
- Анализы лабораторных исследований, подтверждающих артрит,
- Наличие характерных признаков болезни при инструментальном обследовании (особенно при рентгенографии или МРТ).
После подтверждения заболевания доктор подберёт соответствующую терапию. Ревматоидный артрит неизлечим, но при своевременно начатом лечении возможно остановить прогрессирование болезни, а также восстановить те изменения в суставах, которые ещё обратимы. Определение методики лечения ревматоидного артрита напрямую зависит от стадии выявленной патологии, а также наличию осложнений и вероятности неблагоприятного прогноза.
В стандартах описаны основные задачи терапии ревматоидного артрита:
- Снятие боли и воспаления – при данном условии замедляется разрушение соединительной ткани,
- Восстановление ткани суставов, не подвергшейся сильной деструкции – ряд изменений ещё обратимы, и назначение курса некоторых препаратов способствует частичному выздоровлению.
Руководствуясь стандартом, терапия при ревматоидном артрите подразделяется на 2 вида:
- Симптоматическая – не является лечением болезни, направлена на снятие симптомов, облегчая страдания больного,
- Базисная – обеспечивает полную или частичную ремиссию, восстанавливает ткани суставов, насколько это возможно.
Инструментальные способы
Патологические процессы опорно-двигательного аппарата невозможно обнаружить, не прибегая к рентгену. Это касается и остеоартроза, и ревматического артрита. Полученный снимок отличается максимальной информативностью, и позволяет поставить диагноз пациенту. Основаниями для постановки диагноза на основании рентгеновского снимка выделяют:
- Уплотнение мягкой ткани вокруг пораженного сустава.
- Истончение костной структуры.
- Признаки околосуставного остеопороза.
- Просветление костной ткани на снимке, являющиеся кистами.
- Эрозия кости.
- Образование остеофитов, отложение солей на поверхности сустава.
- Сокращение щелей между суставами.
Полученный снимок позволяет определить стадию поражения, так как заметны разрушения краевых участков кости, сужение щели между суставами, появление узур. На последних стадиях определяется у пациента неподвижность
Обследование с применением рентгена особенно важно при серонегативном ревматоидном артрите, так как для этой формы характерно отсутствие ревматоидного фактора в крови, и полученный снимок единственный критерий оценки тяжести заболевания
Рентгенологические стадии ревматоидного артрита
Рентген не применяется детям без серьезных на то оснований или рекомендуется запись в частную клинику. Там обычно используется современное оборудование, которое отличается меньшей лучевой нагрузкой, чем устаревшая аппаратура. Кроме рентгена, используются и другие инструментальные способы:
- УЗИ. Ультразвуковое исследование считается доступной и безопасной методикой, с минимальным количеством противопоказаний. С ее помощью, получается получить полную информацию о состоянии хрящевой, костной ткани, связках, мышцах и сухожилиях.
- МРТ. Современный способ диагностики, позволяющий во всех подробностях изучить состояние мягкой ткани, поэтому считается одним из самых лучших способов диагностирования ревматоидного артрита. Но недопустимо проходить исследование людям с металлическими имплантами, а также кардиостимуляторами, стентами и клипсами. Запрещено проводить обследование женщинам на ранних сроках беременности.
- Артроскопия. Еще один вид исследования, который используется для определения состояния суставов. Проводится она под местной анестезией, так как делается небольшой разрез на пораженном участке. Миниатюрный зонд с камерой позволяет подробно рассмотреть все детали состояния сустава. Благодаря подаче физраствора, улучшается видимость и повышается информативность манипуляции. Прибегают к ней врачи нечасто, ввиду болезненности процедуры.
- Сцинтиграфия. Это лучевой способ исследования, который позволяет определить наличие патологических изменений путем введения в организм радиоизотопов. Применяют ее преимущественно для выявления онкологических процессов и воспаления в синовиальной поверхности. Одним из неоспоримых преимуществ методики является возможность обнаружения патологии на ранних стадиях. Это высокочувствительный способ инструментального исследования.
Сегодня врачи применяют международный стандарт диагностики и используют самые разные доступные способы обнаружения патологического процесса в организме. Это позволяет своевременно определить болезнь и принять все необходимые меры для замедления прогрессирования, стабилизации состояния, сохранения длительной ремиссии и повышения качества жизни в целом.
 Заподозрить заболевание врач может уже при первичном осмотре, так как болезнь необратимо меняет строение суставов
Заподозрить заболевание врач может уже при первичном осмотре, так как болезнь необратимо меняет строение суставов
Лечение артрита препаратами группы НПВС
Нестероидные противовоспалительные средства назначают для снятия симптомов заболевания. Они снимают воспаление, уменьшают отечность пораженных тканей, купируют болевой синдром и улучшают самочувствие больного в целом, но не влияют на течение болезни. Стандартами лечения ревматоидного артрита являются такие препараты:
- стихают боли;
- возобновляется подвижность суставов;
- исчезает скованность мышц.
Оптимальная дозировка Диклофенака для взрослых – 150 мг в сутки (по 75 мг два раза в день). Доза лекарственного средства для детей зависит от их возраста и массы тела. Действие препарата длится 6-8 часов.
Ибупрофен – назначается при умеренном и быстро прогрессирующем течении артрита. Во втором случае препарат комбинируют с глюкокортикоидами. Попадая в организм, активные вещества лекарства:
- угнетают образование клеток, провоцирующих возникновение воспаления в суставах;
- увеличивают проницаемость клеточных мембран;
- снижают синтез коллагена, других белков соединительной ткани.
Суточная дозировка Ибупрофена – 800 мг. При ревматоидном артрите лекарство употребляют 3 раза в день после еды. Действие препарата ощущается достаточно быстро – на третьи сутки его приема.
Индометацин – жаропонижающее и противовоспалительное средство. Его применение актуально при:
- миалгии;
- дегенеративных процессах в позвоночнике;
- воспалении, разрушении суставов.
Начальная дозировка лекарства – 25 мг: по 2 раза в сутки. При отсутствии побочных эффектов переходят на большую дозу – до150 мг. Курс лечения препаратом – индивидуален. Но обычно после достижения положительного результата терапию продолжают еще месяц.
Пироксикам – входит в группу противовоспалительных, болеутоляющих и жаропонижающих средств. Принцип его действия:
- ослабляет или полностью устраняет воспаление и боль;
- улучшает подвижность суставов, уменьшает их припухлость;
- способствует увеличению амплитуды движений.
Обезболивающий эффект наступает через 30 минут после применения препарата и длится в течение суток. Воспаление и отечность тканей уменьшается в конце первой недели лечения. При ревматоидном артрите в течение 2 дней Пироксикам принимают 2 раза в сутки: по 20 мг. Затем переходят на вдвое меньшую дозировку лекарства. Частота приема – 1 раз в день.
Симптоматика
Проявление юношеского ревматоидного артрита зависит от формы болезни. Различают суставные и внесуставные проявления. При серонегативной и ранних этапах суставной формы симптомы выражены слабо, диагностика затруднительна
Но для успешного лечения и уменьшения риска развития осложнений важно обнаружить болезнь как можно раньше
Родителей должны насторожить такие симптомы:
- утренняя скованность, зажатость суставов длящиеся продолжительное время, неспособность легко и быстро встать после сна, потребность размять суставы, чтобы начать активно двигаться;
- появление припухлости сустава (у младенцев визуально обнаружить сложно, диагностировать поможет осмотр кожного покрова в этом месте – на ощупь она натянутая, горячая, покрасневшая);
- болезненность при движении и в покое, ночные боли, деформации сустава, что отражается на походке ребенка, возможности совершать привычные действия;
- затрудненность движений сгибания и разгибания;
- быстрая утомляемость, малоподвижность, наблюдаются щадящие больную конечность движения, ребенок часто плачет, становится раздражительным и капризным, теряет в весе;
- вечерние скачки температуры – до 38-39 градусов и выше;
- нарушение сердечного ритма, кровяного давления, жалобы на боль в сердце, затрудненность дыхания, кашель, обнаружение при пальпации увеличения лимфатических узлов;
- синюшность кожи, появление ревматоидных узелков – подвижных безболезненных уплотнений 0,5-2,5 см размера, подкожных или надкостных, мелких темно-красных или коричневых участков некроза тканей около ногтей;
- зудящая аллергического характера сыпь, воспаление слизистой глаз, покраснение глазных белков.
Тяжелым формам присвоены отдельные названия:
- Синдром Стилла – проявляется устойчивым повышением температуры в пределах 37-38 градусов, свидетельствующим о вялотекущем воспалении или фебрильной температурой, достигающей 38-39 градусов, говорящей об остром воспалительном процессе. Симптомами также являются: изменение формы или увеличение лимфатических узлов, селезенки или печени, воспаление радужки глаз, серозных оболочек суставов и других полостей, красные высыпания на коже похожие на ожог от крапивы.
- Субсепсис аллергический Висслера-Фанкони – симптомокомплекс, характеризующийся: температурой 38-39 градусов, удерживающейся в течение недель и месяцев; одновременное высыпание на коже различных морфологических элементов – эритемы, папул, везикул; воспалительные процессы в серозных оболочках внутренних органов, сердце, легочной ткани; суставные и боли в области живота. Сопровождается симптомами интоксикации – тошнотой, ознобом, аритмией, головокружением, повышенным потоотделением.
Объектом поражения ювенильного ревматоидного артрита у детей обычно являются крупные суставы – голеностопные, лучезапястные, коленные, но иногда бывают случаи, когда с самого начала болезни поражаются и мелкие суставы конечностей. Для ювенильного ревматоидного артрита, типично поражение шейного отдела позвоночника. Суставы становятся болезненными и отекают. Постепенно повышается температура тела и может достигать 38-39 градусов. Нередко на кожном покрове может проявиться полиморфная сыпь аллергического происхождения, увеличивается в размерах печень, селезенка и лимфатические узлы. Общий анализ крови может диагностировать анемию.
При остром начале заболевания свойственно тяжелая форма болезни. Эта форма обычно наблюдается у детей дошкольного возраста и начального школьного возраста, также может возникнуть у детей подросткового возраста.
Подострое начало артрита ювенильного характеризуется менее выраженными симптомами. Артрит ювенильный, как правило, начинает поражение с одного сустава – голеностопного или коленного. С распуханием сустава нарушается его функция иногда даже без болезненных ощущений. У ребенка может измениться походка , а ребенок до двух лет может и вовсе перестать ходить.
При подостром начале болезни поражению подвергается не только 1 сустав, но и несколько – сразу от двух до четырех. Такую форму заболевания называют олигоартикулярный артрит. Боли в пораженных суставах могут быть умеренными так же, как и экссудативные изменения. В процесс болезни могут быть вовлечены, например два коленных и один голеностопный суставы и наоборот. Отсутствует повышение температуры тела. Такая форма заболевания протекает более легко, обострения бывают менее частыми.