Шунтирование сосудов нижних конечностей: как проводят, стоимость
Содержание:
- Как исключить тромбоз
- Эндартерэктомия
- Виды операций
- Лечение атеросклероза сосудов нижних конечностей
- Методики проведения операции
- Показания и противопоказания
- Операция
- Симптомы атеросклероза
- Методики проведения операции
- Осложнения
- Диагностика заболеваний сосудов ног и лечение
- Диагностика
- Популярные вопросы
- Как проходит операция аорто-бедренного шунтирования
- Лечение атеросклероза сосудов нижних конечностей
Как исключить тромбоз
Чтобы провести эффективную профилактику тромбоза, врачам необходимо сначала оценить риск его развития. Как мы уже сказали, сопутствующие заболевания не являются факторами, определяющими появление осложнений. Так как же оценить возможные риски?
Большую роль в прогнозировании играют такие показатели:
- фибринолитическая активность крови;
- скорость оседания эритроцитов (СОЭ);
- количество эритроцитов в периферической крови;
- показатель гематокрита;
- этаноловый тест.
Большое значение в оценке рисков также имеет обследование ангиохирурга и ультразвуковое ангиосканирование (УЗАС) сосудов нижних конечностей. На основании результатов этих исследований можно с высокой вероятностью спрогнозировать послеоперационные осложнения еще на этапе подготовки к операции. После этого специалисты могут с большей эффективностью подобрать схему профилактики и тактику ведения больного.
Пациентам с патологией вен нижних конечностей требует особенно тщательная подготовка к эндопротезированию. Более того, в связи с высоким риском им необходим индивидуальный подход. Им подбирают оптимальную схему тромбопрофилактики (парентеральные + пероральные антикоагулянты), а также назначают курс сосудистой терапии. В некоторых случаях больным выполняют санирующую флебэктомию, что позволяет значительно снизить вероятность тромбоэмболии.
Отметим, что эндопротезирование коленных суставов сопряжено с большим риском, чем замена ТБС. И в этом случае требуются еще более тщательное планирование и подготовка.
Эндартерэктомия
Представляет собой открытое инвазивное вмешательство для прямого удаления бляшек холестерина и восстановления нарушенного кровотока.
Перед операцией пациентам назначается курс кроворазжижающих препаратов в совокупности с отменой противовоспалительных средств.
За 12 часов до хирургии больным следует прекратить прием пищи и жидкости.
Этот вид вмешательств при атеросклерозе относится к категории сверхсложных, назначается при особо запущенном течении болезни.
При несоблюдении пациентом рекомендаций врачей в постоперационном периоде велика вероятность рецидива симптомов недуга, появления новых холестериновых отложений, ишемического поражения сосудов.
https://youtube.com/watch?v=YgFNlXMk0Gg
Последовательность операции
- Артериальный сосуд, пораженный бляшками, пережимается. Затем на коже делается надрез для извлечения окклюзированной артерии.
- В образовавшийся разрез устанавливают шунт для соединения соседних участков сосуда.
- Затем артерию надрезают, в рану вводят специальное устройство для извлечения бляшки.
- Стенка артерии дополняется специальной заплатой для восстановления ее диаметра.
- Шунт извлекается.
- После того как кровообращение будет восстановлено, артерия ушивается, а в место вмешательства устанавливается дренажная трубка (одна или несколько).
- Операция проводится с использованием специального хирургического оборудования: бинокулярная лупа и микроскоп.
- Продолжительность операции – до нескольких часов, исходя из степени развития заболевания и общего состояния здоровья больного.
При эндартерэктомии артерий ног применяется два вида анестезии:
- Полная – для абсолютного блокирования болевой чувствительности. Предполагает сон пациента в течение всей операции.
- Местная – блокирует болевые ощущения в области хирургических манипуляций. Показана пенсионерам, пациентам с сопутствующими болезнями сердца и сосудов, тяжелыми легочными недугами.
Реабилитация
После такого вида оперативного лечения атеросклероза реабилитация предполагает стандартный период времени от 1-2 дней до недели, после чего больной выписывается из стационара. Послеоперационные швы удаляются на седьмые сутки.
Один из видов вмешательства – каротидная эндартерэктомия – проводится для устранения холестериновых отложений из сонной артерии. Перед операцией пациентам выбривают часть волосяного покрова головы, вводят общий наркоз, выделяют артериальный сосуд, извлекают бляшку, вычищают стенку артерии, зашивают рану.

По прошествии 1 дня после хирургии пациентам назначается медикаментозная терапия:
- Кроворазжижающие препараты: Варфарин, Фрагмин.
- Ангиопротекторы: Детралекс, Эскузан.
- Антибактериальные средства пенициллиновой группы.
- Обезболивающие с противовоспалительным действием: Ибупрофен, Индометацин.
Виды операций
Шунты бывают двух видов:
- Биологические, созданные из материалов собственного организма больного. Они имеют прочность, способную выдержать кровяное давление на небольших участках. Специалисты отдают предпочтение аутотрансплантантам из бедра, грудной и лучевой артерии.
- Механические — используются в шунтировании крупных сосудов, так как они подвержены большому воздействию со стороны кровотока.
Длительность манипуляции – от одного до нескольких часов. После завершения вмешательства оперируемого переводят в реанимацию и дают кислород. Через капельницу начинают капать обезболивающие препараты.
Начало реабилитационных мероприятий после операции, избавляющей от атеросклероза конечностей, проводят до выписки из мед. учреждения:
- В первые сутки для уменьшения боли и отечности назначают ледяные компрессы.
- Рекомендовано ношение компрессионного белья и обуви для устранения риска тромбообразования.
- Иногда в сложных случаях применяют аппарат для искусственной вентиляции легких.
- Асептическая обработка послеоперационного шва и регулярный осмотр у лечащего врача для предупреждения развития инфекционных процессов и осложнений.
После выписки из больницы пациент должен соблюдать профилактические мероприятия:
- прохождение курса прописанных физиопроцедур;
- ежедневная ходьба или легкая физическая нагрузка для снижения риска атрофии мышц;
- выполнение элементов лечебной гимнастики;
- во время отдыха стараться держать ноги в приподнятом положении для снижения отека;
- ведение правильного образа жизни: избавление от вредных привычек и рациональное питание с исключением продуктов, содержащих жиры;
- принимать средства для предотвращения тромбоза и развития атеросклеротических бляшек;
- не мочить послеоперационные раны, следить за их состоянием. При наличии гнойного отделяемого или признаков воспаления следует немедленно обратиться к доктору.
Стоимость варьируется от 100 тыс. до 165 тыс. рублей в зависимости от места проведения процедуры.
Шунтирование сосудов – достаточно сложная операция, требующая серьезной подготовки и тщательного выбора доктора. При своевременной диагностике заболевания данного метода лечения можно избежать и обойтись консервативной терапией.
Лечение атеросклероза сосудов нижних конечностей
Подход к лечению определяется в зависимости от стадии заболевания и первостепенно заключается в выборе правильного режима. Необходимо придерживаться диеты с ограничением жаренной и жирной пищи, исключение курения и алкоголя, а также борьба с лишним весом. Больному следует соблюдать режим ходьбы и физической нагрузки, выбирать удобную и просторную обувь, обрабатывать даже мельчайшие травмы на коже нижних конечностей. Обязательным является лечение сопутствующих хронических заболеваний.
К медикаментозным методам относятся антикоагулянты, антитромбоцитарные препараты, средства улучшающие микроциркуляцию крови, сосудорасширяющие лекарства, физиотерапевтические процедуры.
В тяжелых случаях возможно возникновение необходимости хирургического лечения.
Общие рекомендации:
- привести в норму вес;
- соблюдать диету с пониженным холестерином;
- отказаться от алкоголя и курения;
- носить обувь по размеру;
- не переохлаждать ноги;
- даже мелкие травмы тщательно обрабатывать и лечить;
- аккуратно подстригать ногти, не травмируя мягкие ткани;
- заниматься умеренной физической активностью – гулять, плавать, ездить на велосипеде или заниматься на велотренажере.
Методики проведения операции
Шунтирование любого вида выполняется строго по установленному алгоритму. Ход операции выглядит следующим образом:
- Кожу и подкожную жировую клетчатку вскрывают выше места сосудистого поражения.
- Интраоперационно повторно оцениваются показатели кровотока выбранного участка.
- Точно определяется локализация установки шунта.
- На выбранном сосуде выполняется надрез ниже очага поражения.
- Шунт прокладывается сквозь мышцы, связки и фасции выше, до здорового места в артерии.
- Шунт подшивается выше и ниже пораженного участка.
- Установленный обходной путь кровотока проверяется на герметичность, при необходимости выполняются интраоперационные инструментальные исследования – УЗИ-дуплекс, артериограмма.
- Завершение вмешательства, наложение швов и лигатур в оперативном поле, назначение необходимой поддерживающей терапии и наблюдение за пациентов в послеоперационное время.
В зависимости от локализации процесса, особенностей поражения и их обширности, применяются разнообразные методики. Выделяют аутоаортальное и аутовенозное шунтирование, а также ряд их основных подвидов.
Показания и противопоказания
Пациенты с критической ишемией нижних конечностей имеют очень плохой прогноз. В течение 6 месяцев от начала заболевания большинству из них выполняется ампутация. Шунтирование предлагается таким пациентам, если невозможно провести эндоваскулярное лечение. Успешное шунтирование сосудов ног позволяет сохранить конечности 90% больных с критической ишемией.
При недостаточности кровообращения с перемежающейся хромотой шунтирование сосудов проводится только при неэффективности консервативной терапии, т.е. если нет критической ишемии, значит шунтирование не требуется!
Пациентам с ожидаемой продолжительностью жизни более 2 лет в зависимости от их других сопутствующих заболеваний следует, как правило, должно предлагаться шунтирование. Облитерирующий эндартериит с развитием гангрены пальцев служит показанием к микрохирургическому шунтированию
Пациентам с меньшей ожидаемой продолжительностью жизни сначала необходимо попробовать ангиопластику артерий голени, так как преимущества шунтирования будут нивелированы, а риски открытой операции выше.
Шунтирование нижних конечностей — непростая процедура, которая должна выполняться по строгим показаниям. Операция проводится врачами-ангиохирургами в следующих случаях:
- Аневризма периферических артерий,
- Атеросклеротическое поражение артерий,
- Облитерирующий эндартериит,
- Начинающаяся гангрена ног,
- Варикозное расширение вен,
- Тромбоз и тромбофлебит,
- Невозможность использования эндоваскулярных и альтернативных методик,
- Отсутствие эффекта от медикаментозного лечения.
Шунтирование сосудов обычно не проводится в случае:
- Возможности успешного проведения ангиопластики,
- Обездвиженности больного,
- Неудовлетворительного общего состояния больного,
- Заболевания внутренних органов в стадии декомпенсации.
Операция
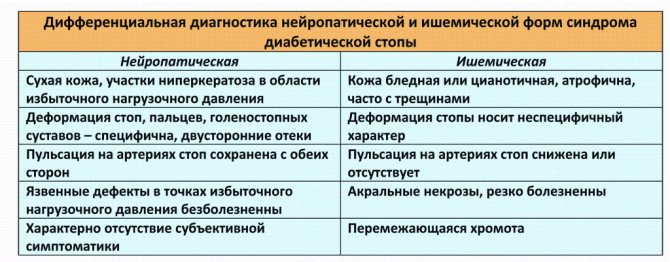
В зависимости от местонахождения области поражения, существуют следующие варианты шунтирования:
Бедренно-аортное – проводят при помощи разрезов в области паха или на животе. К сосуду выше пораженного участка присоединяют высокопрочный полимерный протез, после чего его крепят к бедренной артерии. Исходя из расположения области поражения, возможно два варианта операции:
- Односторонняя – когда шунт подсоединяют к одной из артерий;
- Бифуркационная – когда через шунт подключают две бедренные артерии.
Бедренно-подколенное – выполняют через разрез в районе паха и сзади колена. Применяется при перекрытии бедренной артерии. Во время операции соединяют участок, находящийся выше поражения, и подколенную артерию.
Берцово-бедренное. В данном случае протезом выступает собственная вена, взятая из конечности, или же берут большую подкожную вену, не удаляя ее, а подсоединяя к артерии, предварительно отсоединив от вены. Операцию проводят при пораженной подколенной или артерии бедра, при помощи разрезов на голени и в области паха.
Многоэтажные (прыгающие) шунты. Используют при полном отсутствии артерий с нормальной проходимостью на длинных участках, когда остаются здоровыми только маленькие отрезки сосудов. Создается большое количество коротких анастомозов, выполняющих роль соединительных мостов со здоровыми участками сосудов.
Микрохирургическое на сосудах стопы. Выполняется для восстановления кровоснабжения стопы и пальцев. Делают с помощью специальной оптики, многократно увеличивающей изображение. При формировании анастомоза применяют аутовены.
Шунтирование на нижних конечностях выполняется при обязательной анестезии, которая бывает общей или местной, что обусловлено различными факторами, включая медицинские показатели.
Этапы операции на сосудах нижних конечностей выполняются по следующей схеме:
- Кожу вскрывают выше участка расположения суженного сосуда.
- Оценивают степень кровотока и диагностирую участок нарушенной циркуляции.
- Определяют пораженный участок, где будет проводиться шунтирование.
- Производят надрез сосуда и аорты ниже пораженного места и фиксируют шунт.
- Проводят шунт между мышцами и связками до точки, которая находится выше места, мешающего нормальному кровотоку.
- Шунт вшивают и осуществляют действия, аналогичные фиксации обхода снизу.
- Имплантированный элемент проверяют на целостность. При необходимости во время вмешательства проводят артериограмму или дуплексное УЗИ.
- Проведение дополнительных исследований, касающихся проходимости сосудов.
Шунтирование само по себе достаточно сложное, и требует от врача определенных умений и навыков. Это обуславливает его высокую или относительно высокую стоимость, которая вполне оправдана возвращением способности полноценно двигаться и жить.
Симптомы атеросклероза
Симптомы атеросклероза во многом зависят от места, где он развивается, а также от поражаемого сосуда. Рассмотрим наиболее популярные места поражения и сопровождающиеся признаки данного заболевания.
Атеросклероз сердца
Коронарный атеросклероз. Возникает в последствии поражения атеросклеротическими бляшками коронарных сосудов. Исходя из этого, к сердцу (миокарду) уменьшается приток кислорода и питательных веществ.
Симптомы коронарного атеросклероза:
— стенокардия, тахикардия, брадикардия; — периодическая боль в области груди, с отдачей на левую часть туловища: предплечье, лопатку, кисти или пальцы левой руки; — нарушения в дыхании, боль при дыхании; — ощущение груза на грудной клетке; — боль в спине; — боль в области левой части шеи, ухе, нижней челюсти; — помутнения в сознании, вплоть до обморока; — слабость в конечностях; — ощущения холода, озноб, повышенная потливость; — тошнота и рвота.
Атеросклероз аорты сердца. Возникает в последствии поражения атеросклеротическими бляшками главного сосуда сердца — аорты.
Симптомы атеросклероза аорты сердца:
— жгучая периодическая боль в области грудной клетки; — повышение систолического (верхнего) артериального давления; — периодические головокружения; — преждевременное старение, поседение; — сложности с глотанием пищи; — усиленный рост волос в ушных раковинах; — появление на лице жировиков.
Атеросклероз брюшного отдела
Атеросклероз брюшного отдела (сердечной аорты). Возникает в последствии поражения атеросклеротическими бляшками аорты в области брюха.
Симптомы атеросклероза аорты брюшного отдела
— нарушения стула: поносы, запоры; — метеоризм (повышенное газообразование); — слабые ноющие боли после приема пищи; — продолжительная потеря веса; — сильные боли в брюшном отделе, которые не ослабевают даже при приеме обезболивающих препаратов; — почечная недостаточность; — повышение уровня артериального давления.
Атеросклероз брыжеечных артерий. Поражаются артерии, снабжающие кровью кишечник.
Симптомы атеросклероза брыжеечных артерий:
— «брюшная жаба» — острые боли после приема пищи, часто сопровождающиеся вздутием живота, тошнотой и рвотой; — тромбоз, после которого проявляется некроз стенки кишки и брыжейки.
Атеросклероз почечных артерий. Приводит к осложненной артериальной гипертензии (гипертонии), а также хронической почечной недостаточности.
Атеросклероз сосудов полового члена. Часто провоцирует нарушения эрекции.
Атеросклероз конечностей
Облитерирующий атеросклероз (атеросклероз нижних конечностей) — прогрессирующее поражение атеросклеротическими бляшками сосудов нижних конечностей, выраженной особенностью которого является стойкое сужение просвета кровеносных сосудов.
Симптомы атеросклероза конечностей:
— бледность кожных покровов, часто с отчетливым рисунком подкожных сосудов; — чувство холода в руках и ногах (зябкость); — частые «мурашки» после пребывания положения тела в неудобном положении в течение длительного времени.
Атеросклероз головного мозга
Атеросклероз головного мозга, или атеросклероз церебрального типа наряду с атеросклерозом сосудов сердца является одним из самых опасных видов данного заболевания. Нарушение кровообращения головного мозга может привести к серьезным, а иногда фатальным последствиям – от инсульта до комы, иногда с летальным исходом. Кроме того, как мы с вами знаем, дорогие читатели, головной мозг является центром управления всем организмом, и при каких-либо нарушениях его работы, организм на это реагирует незамедлительно.
Стоит также отметить, что кровообращение головного мозга нарушается также при остеохондрозе, гипертонии, сахарном диабете и т.д.
Симптомы атеросклероза головного мозга
— шум в ушах; — головные боли (цефалгия), головокружения; — повышенное артериальное давление; — расстройство сна (бессонница или постоянное желание спать) — вялость, повышенная утомляемость; — изменение в поведении личности; — повышенная нервозность, возбудимость; — расстройства дыхания, невнятная речь, сложность при пережевывании и глотании пищи; — проблемы с координацией движения, ориентирования в пространстве; — ухудшение памяти; — боль в груди, одышка.
Методики проведения операции
Шунтирование любого вида выполняется строго по установленному алгоритму. Ход операции выглядит следующим образом:
- Кожу и подкожную жировую клетчатку вскрывают выше места сосудистого поражения.
- Интраоперационно повторно оцениваются показатели кровотока выбранного участка.
- Точно определяется локализация установки шунта.
- На выбранном сосуде выполняется надрез ниже очага поражения.
- Шунт прокладывается сквозь мышцы, связки и фасции выше, до здорового места в артерии.
- Шунт подшивается выше и ниже пораженного участка.
- Установленный обходной путь кровотока проверяется на герметичность, при необходимости выполняются интраоперационные инструментальные исследования – УЗИ-дуплекс, артериограмма.
- Завершение вмешательства, наложение швов и лигатур в оперативном поле, назначение необходимой поддерживающей терапии и наблюдение за пациентов в послеоперационное время.
В зависимости от локализации процесса, особенностей поражения и их обширности, применяются разнообразные методики. Выделяют аутоаортальное и аутовенозное шунтирование, а также ряд их основных подвидов.
Бедренно-подколенное шунтирование
Бедренно подколенное шунтирование проводится с оперативным доступом в области паха и с тыльной стороны коленного сустава. Этот вид операции показан при окклюзии бедренной артерии на ноге.
Шунтирование малоберцовой артерии
Малоберцовая артерия – одна из самых маленьких артерий голени. Поражается атеросклерозом она достаточно редко, а вот тромбы в ней встречаются гораздо чаще. При методике часто применяются специальные приемы – наложение разгрузочной фистулы с венозным руслом вдали от анастомоза.
«Прыгающие» шунты
Этот вид используется при глубоком поражении магистрального сосуда и отсутствии крупных здоровых участков на его протяжении. В таком случае для реваскуляризации и восстановления кровотока в ишемизированную область, создается каскад множественных анастомозов. Они становятся соединительными мостиками и обеспечивают стабильное кровоснабжение необходимых тканей.
Микрохирургическое шунтирование артерий стопы
Проводится для восстановления кровотока на участках стопы. Для этого метода применяются специальный оптический инструментарий с возможностью увеличения изображения для более точных микро-манипуляций.
Осложнения
Как любое хирургическое вмешательство, операция шунтирования может иметь различные осложнения, их частота достигает 2%:
- образование тромба в венозном трансплантате;
- аллергическая реакция на обезболивающий препарат;
- эмболия сосудов сердца, легких или мозга с развитием инфаркта или инсульта;
- повышение или резкое снижение артериального давления;
- инфицирование раны;
- кровотечение из раны;
- сексуальные нарушения при аорто-бифеморальном шунтировании.
Больные с атеросклерозом сосудов ног часто страдают сопутствующими заболеваниями сердца, поэтому перед операцией необходимо тщательное обследование и оценка риска вмешательства. До и после процедуры необходим прием аспирина и препаратов, снижающих уровень холестерина и артериальное давление.
Другая группа осложнений связана с конечностью и включает недостаточную проходимость анастомоза и плохое заживление раны.
В целом операция проходит успешно в 90 — 95% случаев. Риск и отдаленные последствия вмешательства связаны с двумя главными факторами:
- материал трансплантата (предпочтение отдается собственной вене);
- состояние артерий голени, к которым прикреплен анастомоз.
После проведения шунтирования и послеоперационного восстановления облегчается боль, улучшается способность к передвижению. Часто удается отдалить срок перехода болезни в тяжелую форму и ампутации конечности. Для многих пациентов с тяжелыми болезнями периферических артерий шунтирование — наиболее эффективное и надежное из решений.
Диагностика заболеваний сосудов ног и лечение
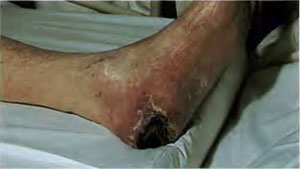
1. Признаки угрожающей гангрены конечности (омертвение пальцев, язвы на стопе). Если не выполнить восстановление кровотока, то очень скоро дело закончится ампутацией.
2. Постоянные боли в стопе в состоянии покоя. Облегчение возможно при постоянно опущенной ноге. Пациенты могут месяцами спать сидя, это состояние называется критической ишемией и приводит к пункту 1.
3. Патологическое расширение (аневризмы) артерий ног, которые могут приводить к разрыву с внутренним кровотечением, к тромбозу с развитием острой ишемии.
4. Травмы артерий, которые приводят к кровопотере или острой ишемии. Операции в отдаленном периоде проводятся при развитии критической ишемии.
5. Врожденные заболевания (мальформации)
Каким образом можно обезопасить себя и побороть болезнь? Всемирно известный кардиохирург рассказал в своем интервью, как навсегда забыть о гипертонии.
https://youtube.com/watch?v=BTpMdYNyrb0
Вы когда-нибудь испытывали невыносимые боли в суставах? Судя по тому, что Вы читаете эту статью — Вы или ваши близкие столкнулись с этой проблемой. И Вы не понаслышке знаете, что такое:
- невозможность легко и комфортно передвигаться;
- дискомфорт при подъемах и спусках по лестнице;
- неприятный хруст, щелканье не по собственному желанию;
- боль во время или после физических упражнений;
- воспаление в области суставов и припухлости;
- беспричинные и порой невыносимые ноющие боли в суставах.
Лечение атеросклероза нижних конечностей бывает консервативное и хирургическое. Часто из хирургических методов применяется удаление тромба и ангиопластика нижних конечностей. Если заболевание уже находится в далеко зашедшей стадии, после отмирания мягких тканей и развития гангренозного процесса, хирург проводит оперативное иссечение некротизированных участков мягких тканей, потом иссеченные участки прикрываются кожным лоскутом.
Если атеросклероз нижних конечностей перешел в запущенную стадию, консервативное лечение уже неэффективно, выбирается операция, способная максимально улучшить качество жизни пациента после лечения, состояние его здоровья.
Многим пациентам, страдающим сосудистыми патологиями ног, операция кажется едва ли не панацеей, и отказ доктора от этого способа лечения воспринимается с обидой.
Показания для шунтирования:
- выраженная ишемия тканей, которую невозможно устранить при помощи консервативных способов лечения;
- признаки трофических изменений (язвы, начинающаяся гангрена);
- невозможность расширить сосудистый просвет с помощью стента (специальной трубки, препятствующей сужению стенок сосуда);
- противопоказания для ангиопластики.
Но даже при наличии этих показаний установка шунта проводится не всегда. Должны быть соблюдены следующие условия:
- должен быть доступ к артерии или вене;
- больной должен иметь возможность самостоятельно передвигаться.
Человеку, не связанному с медициной, может показаться жестоким отказ от проведения шунтирования сосудов у пациента, прикованного болезнью к постели.
На самом деле это связано с тем, что для послеоперационной реабилитации пациента необходима двигательная активность, чтобы избежать осложнений. Вынужденная неподвижность не позволит провести полноценное вживление шунта, и лежачим пациентам показана только ампутация конечности.
Диагностика
Специалисты-ангиохирурги перед проведением шунтирования опрашивают больного, выясняют имеющиеся у него сопутствующие заболевания, осматривают и направляют на специальное диагностическое обследование, включающее:
- Клинические анализы крови и мочи на все основные показатели.
- Электрокардиографию.
- Магнитно-резонансную томографию, которая позволяет просмотреть структурные изменения сосудов и определить степень их проходимости.
- Компьютерную томографию, определяющую степень обтурации кровеносного сосуда холестериновой бляшкой.
- Дуплексное УЗИ, оценивающее состояние кровотока и сосудистой стенки.
- Ангиографию – рентгеноконтрастное исследование, позволяющее определить на рентгеновском снимке место сужения или закупорки сосуда.
После получения результатов УЗИ и томографии назначается подготовительный период к операции, во время которого больные обязаны соблюдать правильное питание и принимать специальные препараты: «Аспирин» или «Кардиомагнил» для профилактики тромбообразования, лекарства из группы антибактериальных средств и НПВП. За 7-12 часов до начала операции пациентам следует прекратить принимать пищу.
Популярные вопросы
Какие есть факторы риска развития атеросклероза сосудов ног?
Курение, ожирение, гиподинамия, преобладание в рационе жирной пищи животного происхождения, высокое артериальное давление, сахарный диабет, постменопауза, повышенный уровень холестерина в крови.
Какие существуют методы лечения атеросклероза сосудов нижних конечностей?
В начальной стадии применяется консервативная терапия. Убрать атеросклеротические бляшки препаратами нельзя, но можно слегка уменьшить и замедлить их дальнейшее разрастание. Назначаются лекарства для предотвращения образования тромбов, улучшения микроциркуляции, снижения болевого синдрома, расширения сосудов. Если консервативное лечение перестает работать, показана операция. Может применяться баллонная дилатация, ангиопластика, шунтирование, тромбинтимэктомия.
К чему может привести атеросклероз сосудов нижних конечностей?
Вы не сможете ходить и будете прикованы к постели. Потому что малейшее движение сопровождается болью: потребность в кислороде в движении увеличивается, но состояние сосудов не способно её удовлетворить. Затем боль появляется в покое: настолько сильная, что лишает человека сна. Нога синеет. Появляются трофические язвы, развивается гангрена. Запущенный атеросклероз – частая причина ампутации конечности. Атеросклероз сосудов ног – заболевание с достаточно высокой летальностью.
Как предотвратить атеросклероз ног?
Существуют достаточно эффективные меры профилактики, позволяющие снизить риск не только атеросклероза ног, но также инфаркта, инсульта и других опасных сосудистых заболеваний. Для этого необходимо:
- не допускать чрезмерного увеличения веса;
- не курить;
- употреблять больше фруктов и овощей, меньше жирной пищи животного происхождения;
- вести физически активный образ жизни;
- следить за артериальным давлением, в случае развития гипертонической болезни своевременно принимать назначенные врачом антигипертензивные препараты;
- получать заместительную гормональную терапию в постменопаузе;
- пациенты с сахарным диабетом должны получать необходимое лечение для нормализации углеводного обмена;
- нужно после 40 лет регулярно сдавать кровь на холестерин, в случае его повышения необходимо принимать назначенные врачом препараты (статины).
Что делать после хирургического лечения?
После операции нужна реабилитация. Она ставит своей целью нормализацию системы коагуляции, устранение спазма сосудов, стимулирование коллатералей (обходных путей кровоснабжения), нормализацию трофики конечностей. Для этого используют баротерапию, УФО крови, плазмаферез, физиотерапию, лечебную физкультуру.
Нужно ли менять образ жизни после лечения?
Менять образ жизни нужно. Один только отказ от курения на фоне атеросклероза ног ведет к увеличению расстояния безболезненной ходьбы в 2 раза. Другие ограничения:
- не ходить в баню и не перегревать ноги другими способами;
- часто ходить, чтобы развивать коллатеральные сети артерий;
- избегать обезвоживания;
- принимать меры по предотвращению повторного формирования холестериновых бляшек, которые мы уже рассмотрели выше.
Врач назначит вам препараты, которые нужно будет принимать постоянно. Это могут быть лекарства для снижения уровня холестерина, предотвращения образования тромбов, снижения артериального давления.
- Губанова Т.А. Особенности амбулаторно-поликлинической помощи больным с облитерирующим атеросклерозом артерий нижних конечностей / Т.А. Губанова // Здоровье и образование в XXI веке. — 2008. — № 7. — С. 315-317.
- Казанцев А.В. Новый подход к хирургической тактике при облитерирующем атеросклерозе артерий нижних конечностей / А.В. Казанцев, Е.А. Корымасов // Саратовский научно-медицинский журнал. — 2010. — Т. 6. — № 4. — С. 850-856.
- Кузнецов М.Р. Основные принципы диагностики и лечения облитерирующего атеросклероза артерий нижних конечностей / М.Р. Кузнецов // Лечебное дело. — 2008. — № 1. — С. 3-8.
- Подрезенко Е.С. Влияние факторов риска на развитие облитерирующего атеросклероза сосудов нижних конечностей / Е.С. Подрезенко, С.С. Дунаевская // Здоровье — основа человеческого потенциала: проблемы и пути их решения. — 2012. — С. 576-578.
- Фаттахов В.В. Облитерирующий атеросклероз нижних конечностей в практике поликлинического хирурга / В. В. Фаттахов // Практическая медицина. — 2010. — № 2 (41). — С. 126-130.
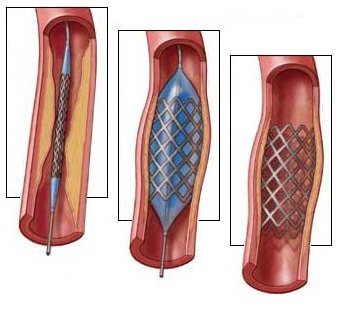
Как проходит операция аорто-бедренного шунтирования
Аортобедренное шунтирование может выполняться в двух вариантах:
- Двухсторонне аортобедренное шунтирование (аорто-бифеморальное). Данный вариант предполагает восстановление кровотока в обе ноги при закупорке обеих подвздошных артерий. Основная бранша протеза пришивается к аорте, ветви протеза пришиваются к бедренным артериям. Проводится 3 доступа, два из них в обеих паховых областях, один большой на левом боку.
- Одностороннее аорто-бедренное шунтирование — проводится при закупорке одной из подвздошных артерий. Соответственно необходимо только два доступа. Один проводится в паховой области на больной ноге, другой на левом боку к аорте.
Для успеха операции необходимо обеспечить хороший отток крови из протеза, иногда артерии на бедре бывают тяжело поражены. В этих случаях в нашей клинике применяются методы двухэтажных шунтирований, когда в паховой области создается соединение между протезом и наиболее пригодной артерией, после чего дальше из протеза запускается шунт в более низлежащие артерии — подколенную или артерии голени. Таким образом, кровоток из протеза распределяется по всей ноге и не возникает застоя крови, ведущего к тромбозу и закупорке протеза.
С целью разгрузки сосудистого протеза мы использовали вшивание в него проходимых тазовых внутренних подвздошных артерий. Это позволяло восстановить кровоток при плохом состоянии артерий на бедре.
Ход операции аорто-бедренного шунтирования.
В нашей клинике предпочтительный хирургический доступ — забрюшинный разрез по Робу, он имеет значительные преимущества по сравнению с традиционной лапаротомией (доступом через брюшную полость). При доступе по Робу не повреждаются поясничные нервы и не травмируется кишечник. Это позволяет начать питание больных уже на следующий день после операции, а через сутки можно уже подниматься с постели.
После выделения аорты, оценивается степень ее повреждения атеросклеротическим процессом. Операция заключается в выделении аорты выше места поражения через разрез на боковой стенке живота и бедренных артерий в верхних отделах бедер. В свободный от бляшек участок аорты вшивается искусственный сосуд, сделанный из инертного пластического материала, который не вызывает реакции окружающий тканей. Затем ветви этого сосудистого протеза выводятся к бедренным артериям и вшиваются в свободные от поражений участки. Таким образом, обходится закупоренный участок и кровь легко проникает в ноги.
Лечение атеросклероза сосудов нижних конечностей
Лечением атеросклероза аорты и артерий нижних конечностей занимается сосудистый хирург.
Лечение облитерирующего атеросклероза сосудов нижних конечностей зависит от стадии заболевания и его распространённости. При начальных стадиях может быть достаточным устранение факторов риска заболевания:
- Коррекция веса при полноте или ожирении;
- Контроль и коррекция уровня сахара крови у пациентов с сахарным диабетом;
- Контроль артериального давления с его поддержанием на рекомендуемом уровне (не более 140/90 мм.рт.ст.);
- Отказ от вредных привычек (в первую очередь, курения);
- Регулярная физическая активность (тренировочная ходьба, упражнения на велотренажёре, посещение бассейна и др.). Лечебная ходьба при атеросклерозе нижних конечностей имеет большое значение для развития коллатералей. Необходимо постепенное ежедневное увеличение физической нагрузки;
- Соблюдение диеты с пониженным содержанием холестерина и жиров животного происхождения;
- Снижение уровня холестерина в крови до рекомендуемых врачом значений.
Медикаментозное лечение облитерирующего атеросклероза артерий нижних конечностей
Чаще всего, для профилактики склеивания тромбоцитов (клеток крови участвующих в образовании тромба), врачом прописываются препараты содержащие аспирин или препараты содержащие клопидогрель.
Лекарственные средства улучшающие коллатеральное (окольное) кровообращение- пентоксифиллин содержащие препараты.
Также используются статины – это препараты направленные на снижение уровня холестерина крови, тем самым замедляется рост атеросклеротической бляшки.
Лекарственные средства улучшающие периферическое кровообращение посредством расширения сосудов – препараты на основе простаноидов.
Хирургическое лечение облитерирующего атеросклероза
Хирургическое лечение при атеросклерозе артерий нижних конечностей применяется в тех случаях, когда проводимое консервативное лечение неэффективно, имеются признаки прогрессирования заболевания, а также при запущенных стадиях болезни: