Лечение боли в суставах ног народными методами: рецепты и средства
Содержание:
- Крестцово-подвздошное соединение
- Плюснефаланговые суставы
- Симптомы поражения суставов
- Межпредплюсневые суставы
- Развитие костей, образующих скелет нижних конечностей
- Особенности суставов
- Разновидности
- Анатомия пояса нижних конечностей
- Ревматоидный артрит, особенности течения болезни
- Как снять мышечную боль в ногах
Крестцово-подвздошное соединение
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Этот аппарат находится на соединении (процесс изготовления изделия из деталей, сборочных единиц (узлов), агрегатов путём физического объединения в одно целое; является основной частью производственного процесса сборки) крестца и подвздошных костных тканей. На месте соединения есть слой хрящевого волокна. Это место нередко поражает остеохондроз. Хрящевая ткань довольно слабенькая, и ее можно просто повредить. В итоге повреждения мучается не лишь хрящевая ткань, но и фиброзные пучки, лицевые крестцово-подвзошные связки и суставы. Крестцовый аппарат довольно неподвижен. Сухожилия и волокна помещаются на лицевой стороне суставов.
Задняя часть суставного аппарата также покрыта связками. Межкостные соединения размещаются за суставной сумкой и среди костных тканей, уплотняя их. Задние крестцово-подвздошные связки занимают довольно много места и размещаются на латеральном крестцовом отростке или присоединяются к крестцовым позвонкам. Тазовая кость крепится к отданному аппарату средством мощных связок, которые обеспечивают обычное функционирование суставной сумки. Крепится она средством крестцово-бугорной связки, что связывает крестец, копчик и седалищный бугор.
Нижняя сторона волокна трансформируется в серповидный отросток на продолжении седалищной кости. Седалищную ость и крестцовую кость также связывает крепкое волокно. Оба аппарата обустроены особыми прорезями, через которые проходят сосудистые волокна. Подвздошно-поясничная связка соединяет позвонки и наросты. Она обхватывает крестцовый сустав и ограничивает его подвижность.
Плюснефаланговые суставы
Тип сустава
Синовиальный мыщелковый.
Сочленение
Между головкой плюсны и основанием проксимальной фаланги.Примечание: капсула сустава неполная на дорсальной части, где она замещается расширением сухожилия разгибающей мышцы.
Движения
Сгибание и разгибание. Отведение и приведение. Комбинированные движения могут вызывать пассивное вращательное движение.Примечание: при сгибании пальцы соединяются вместе; при разгибании они расходятся и смещаются несколько латерально. Движения менее интенсивны, чем в соответствующих суставах кисти.
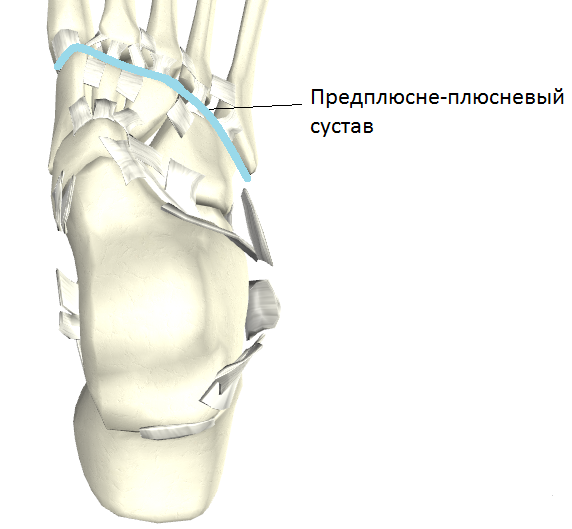
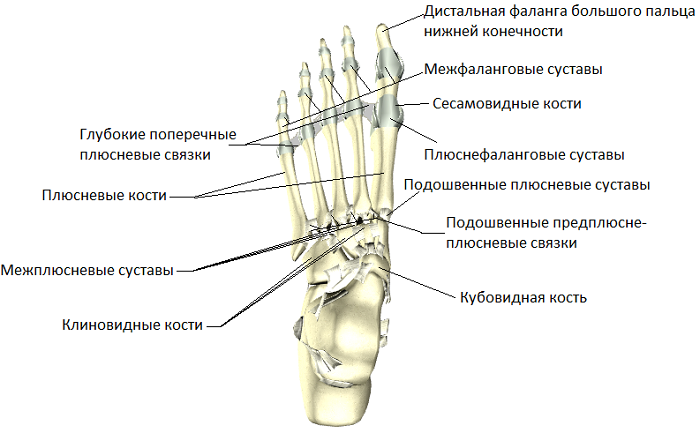
Предплюсне-плюсневый, межплюсневый и плюснефаланговый суставы
Симптомы поражения суставов
В ортопедии и травматологии часто приходится сталкиваться с таким понятием, как асептическое воспаление. Тогда отмечаются признаки воспалительной реакции с её неизменными спутниками: локальное повышение температуры, покраснение, боль, отёк и нарушение функции заболевшей части тела, но без инфицирования.
Болевой синдром
Больше всего дискомфорта доставляет боль в суставах ног. Характеристики её могут быть весьма разнообразны:
- характер – острая или ноющая;
- интенсивность – может спровоцировать потерю сознания;
- длительность приступа – иногда длится несколько дней;
- зависимость от физической нагрузки – способна появляться и в полном покое, и при ходьбе, и сразу после неё.
Распространено ошибочное мнение, что обезболивающие препараты – панацея. Всего лишь снять боль недостаточно. Боль – это симптом болезни и нужно действовать на причину.
Опухоль
Следующий очень частый симптом после боли – отёк или припухлость. Появляется из-за поступления жидкости из окружающих тканей в очаг воспаления. В более тяжёлом случае, например, при сильной травме, в суставную полость может изливаться кровь – появляется гемартроз.
Покраснение и повышение температуры
Местное повышение температуры кожи чаще всего сочетается с покраснением. В основе этих проявлений лежит расширение сосудов в месте болезни. Так организм пытается доставить в эпицентр воспаления защитные вещества и вывести токсичные продукты. Именно расширение сосудов и приводит к тому, что в полость сустава в большом количестве выходит (пропотевает) жидкость.
Нарушение функции
Естественно, боль в суставах ног вместе с остальными сопутствующими состояниями скажется на возможности передвижения в пространстве. Иногда до полной невозможности передвижения.
Межпредплюсневые суставы
Тип сустава
Сложный комплекс синовиальных плоских суставов.
СочленениеПодтаранный сустав. Между нижней поверхностью таранной кости и верхней поверхностью пяточной кости.Таранно-пяточно-ладьевидный сустав. Между таранной, пяточной и ладьевидной костями. Пяточно-кубовидный сустав. Между пяточной и кубовидной костью.Поперечный сустав предплюсны. Термин для описания поперечного плоского сустава, пересекающего предплюсну по всей ширине, включая таранно-пяточно-ладьевидный сустав и пяточно-кубовидный сустав.Клиноладьевидный сустав. Между клиновидной и ладьевидной костью.Межклиновидные суставы. Между тремя клиновидными костями.Клинокубовидный сустав. Между латеральной клиновидной и кубовидной костью.
Движения предплюсны
Инверсия и выворот стопы.
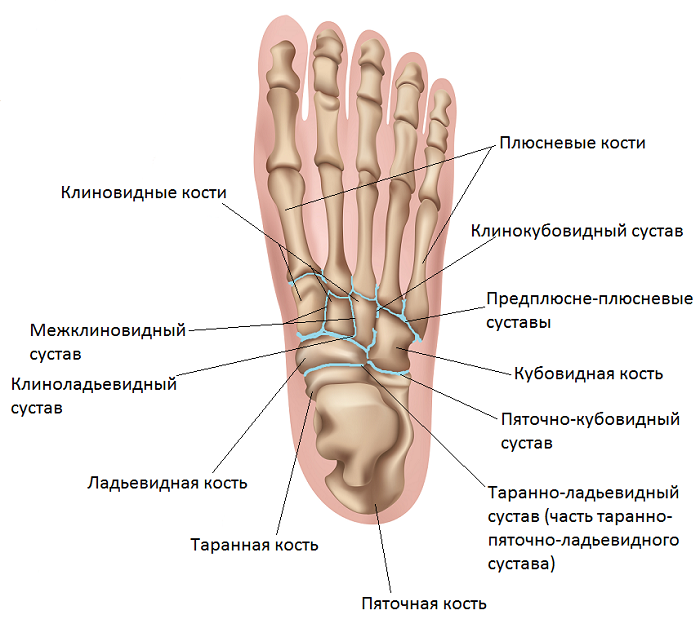
Межпредплюсневый сустав
Развитие костей, образующих скелет нижних конечностей
На магнитно-резонансных томограммах хорошо различимы кости, из которых состоит скелет нижних конечностей, детали их строения и окружающие мягкие ткани.
В процессе развития бедренная кость имеет пять ядер окостенения. Первичное ядро в диафизе возникает к началу 8-й недели эмбрионального развития. Незадолго до рождения появляется вторичное ядро окостенения в нижнем эпифизе бедренной кости.
Вторичное ядро окостенения в верхнем эпифизе (головке бедренной кости) возникает на 6-12-м месяце после рождения. Нижний эпифиз срастается с диафизом бедренной кости в 18-20 лет, а верхний эпифиз — между 14 и 20 годами. Добавочное ядро окостенения для большого вертела появляется на 2-5-м году жизни, а для малого вертела — в 8-11 лет. Срастание вертелов с телом кости происходит в возрасте 15-20 лет.
Большеберцовая кость имеет четыре ядра окостенения. Первичное ядро в диафизе определяется к концу 2-го месяца эмбрионального развития. Вторичное ядро в верхнем эпифизе появляется на 9-м месяце внутриутробного развития или сразу после рождения.
Срастание верхнего эпифиза с телом кости происходит в 19-20 лет. В нижнем эпифизе большеберцовой кости вторичное ядро окостенения появляется на 6-8-м месяце после рождения, сращение его с диафизом происходит в 17-18 лет.
Очень редко медиальная лодыжка может иметь дополнительное ядро окостенения (в основном, у мальчиков). Добавочное ядро окостенения в бугристости большеберцовой кости (апофиз) появляется в 11-12 лет у девочек и в 14 лет у мальчиков. Это костное вещество срастается с эпифизом в 13-15 лет, но продолжает удлиняться книзу и в 17-18 лет прирастает к диафизу.
Малоберцовая кость развивается из трех ядер окостенения. В диафизе первичное ядро окостенения появляется в начале 3-го месяца внутриутробного развития. Вторичное ядро окостенения в верхнем эпифизе малоберцовой кости возникает в 3-5 лет, его сращение с диафизом начинается у девочек в 15 лет, у мальчиков в 17 лет, а заканчивается к 19-21 году. Ядро окостенения в нижнем эпифизе (латеральная лодыжка) появляется в конце 1-го года жизни, а с диафизом срастается в 17-20 лет.
Короткие губчатые кости, из которых состоит предплюсна в составе скелета свободной нижней конечности, развиваются каждая из одного ядра окостенения. Исключение составляет пяточная кость, имеющая два ядра окостенения.
В таранной кости ядро окостенения появляется в конце 1-го года после рождения (в 7-12 мес.). В пяточной кости, в центральной ее части, ядро окостенения возникает на 5-6-м месяце внутриутробного развития. Добавочное ядро в области пяточного бугра определяется в возрасте 7-9 лет.
Сращение ядер происходит в 16-20 лет. Ладьевидная кость получает ядро окостенения в возрасте 3-5 лет; медиальная и промежуточная клиновидные — в 2-3 года; латеральная клиновидная — в конце 1-го года жизни; кубовидная кость — перед самым рождением или вскоре после него.
Плюсневые кости, из которых состоит скелет стопы нижней конечности человека, имеют первичные ядра окостенения в диафизе, которые появляются на 3-м месяце внутриутробного развития. Вторичные ядра в одном из эпифизов (у I плюсневой кости — в основании, у II—V плюсневой кости — в головках) появляются в 3-4 года. Сращение эпифизов с диафизами начинается с 15 лет и заканчивается к 17 годам у девушек и к 20 годам у юношей.
Одна из особенностей скелета нижних конечностей человека заключается в том, что диафизы фаланг окостеневают во внутриутробный период развития, причем у средних фаланг позже других. Вторичные ядра окостенения в истинных эпифизах (основания фаланг) появляются в 3-4 года, а их сращение с диафизом происходит в 15-20 лет (позже других — у проксимальных фаланг).
Посмотреть, какие кости образуют скелет нижней конечности, можно на этих фото:
Особенности суставов
Фаланги, составляющие сегменты пальцев стопы, имеют межфаланговые сочленения, которые связывают между собой проксимальные (ближние) с промежуточными, а промежуточные – с дистальными (дальние). Капсула межфаланговых суставов очень тонкая, имеет нижнее укрепление (подошвенные связки) и боковое (коллатеральные). В отделах плюсны стопы насчитывается еще 3 вида суставов:
- Таранно-пяточный (подтаранный) – представляет собой сочленение из таранной и пяточной костей, характеризуется формой цилиндра и слабым натяжением капсулы. Каждая кость, формирующая таранно-пяточный сустав, облачена в гиалиновый хрящ. Укрепление осуществляется 4-мя связками: латеральной, межкостной, медиальной, таранно-пяточной.
- Таранно-пяточно-ладьевидный – имеет шаровидную форму, собран из суставных поверхностей 3-х костей: таранной, пяточной и ладьевидной, находится перед подтаранным сочленением. Головку сочленения формирует таранная кость, а остальные присоединяются к ней впадинами. Фиксируют его 2 связки: подошвенная пяточно-ладьевидная и таранно-ладьевидная.
- Пяточно-кубовидный – формируется задней поверхностью кубовидной кости и кубовидной поверхностью пяточной кости. Функционирует как одноосный (хотя имеет седловидную форму), обладает тугим натяжением капсулы и изолированной суставной полостью, укреплен 2-мя видами связок: длинной подошвенной и пяточно-кубовидной подошвенной. Играет роль в увеличении амплитуды движений отмеченных выше сочленений.
- Поперечный сустав предплюсны – является сочленением пяточно-кубовидного и таранно-пяточно-ладьевидного суставов, имеющим S-образную линию и общую поперечную связку (благодаря которой и происходит их объединение).
Если же рассматривать зону плюсны, здесь кроме уже упомянутых межфаланговых сочленений присутствуют межплюсневые. Они тоже очень маленькие, необходимые для соединения оснований плюсневых костей. Каждое из них зафиксировано 3-мя видами связок: межкостными и подошвенными плюсневыми и тыльными. Кроме них в зоне предплюсны имеются такие сочленения:
- Плюсне-предплюсневые – представляют собой 3 сустава, которые служат связующим элементом между костями зон плюсны и предплюсны. Расположены они между медиальной клиновидной костью и 1-ой плюсневой (седловидное сочленение), между промежуточной с латеральной клиновидными и 2-ой с 3-ей плюсневой, между кубовидной и 4-ой с 5-ой плюсневой (плоские сочленения). Каждая из суставных капсул фиксируется к гиалиновому хрящу, а укрепляется 4-мя видами связок: предплюснево-плюсневыми тыльной и подошвенной, а межкостными клиноплюсневыми и плюсневыми.
- Плюснефаланговые – шаровидной формы, состоят из основы проксимальных фаланг пальцев стопы и 5-ти головок плюсневых костей, у каждого сочленения имеется собственная капсула, фиксирующаяся к краям хряща. Ее натяжение слабое, укрепление с тыльной стороны отсутствует, с нижней обеспечивается подошвенными связками, а с боковых сторон фиксацию дают коллатеральные. Дополнительно стабилизацию дает поперечная плюсневая связка, проходящая между головок одноименных костей.
Разновидности
Артроз ног различают в зависимости от места локализации. Симптоматика идентична и проявляется в различных сочленениях. Артроз нижних конечностей проявляется следующими вариациями.
Коксартроз
Место возникновения – тазобедренный сустав. Причиной может послужить индивидуальный физиологический фактор. Расположенные определенным образом кости и сочленения вписываются в рамки нормы, находясь на грани допустимых значений, что впоследствии приводит к быстрому износу хрящевой ткани. Причиной может стать чрезмерная нагрузка на органы движения: профессии, связанные с ходьбой или бегом, переносом тяжестей, длительным сидячим положением.
Гонартроз
Заболевание колена. Сустав крайне слабый, если переносит постоянно большие нагрузки. В 60–70% всех случаев диагностируют именно артроз коленного сустава. Прыжки, постоянные толчковые нагрузки, плохое питание, недостаток витаминов и минералов приводят к развитию патологии. На первой стадии наблюдаются только периодические легкие боли после тяжелых нагрузок. После этого болезнь переходит в хроническую форму, когда появляются отеки и воспаления, а также истончение хрящевой ткани.
На поздних стадиях болезнь неизлечима, врачи могут лишь купировать симптомы и снять болевые ощущения.
Артроз голеностопа
Среди всех суставов ног именно голеностоп имеет наиболее сложную структуру. В месте этого сочленения нога из вертикального положения переходит в горизонтальное. Эта разновидность болезни чаще проявляется после травм особенно у женщин, которые ходят на высоких каблуках. Подвернуть ногу очень легко, особенно в гололед или на скользком полу. Растяжение сухожилий, повреждение связок заживает очень долго. Нагрузки на ногу не снижаются и врачу люди не показываются, поэтому артроз начинает приобретать хроническую форму.
Артроз пальцев на ногах
Болезнь стариков и пожилого возраста. Изменения связаны с потерей суставами глюкозамина, снижением способности организма усваивать кальций. Часто патология носит аутоиммунный характер. Ступни деформируются. Меняется походка. Человек быстро устает. В первую очередь болезнь поражает большой палец ноги, который искривляется. Отечность распространяется, появляется сыпь.
Любая разновидность артроза подразумевает дегенеративные процессы. Разрушается ткань сустава. Сначала человек наблюдает усталость сустава, потом периодически возникают боли ноющего характера, в конечном итоге боль становится постоянной и нестерпимой. Синовиальная жидкость скапливается в суставной сумке, отчего сустав незначительно вспухает. Хрящевая ткань постепенно истончается, местами обнажаются костные отростки.
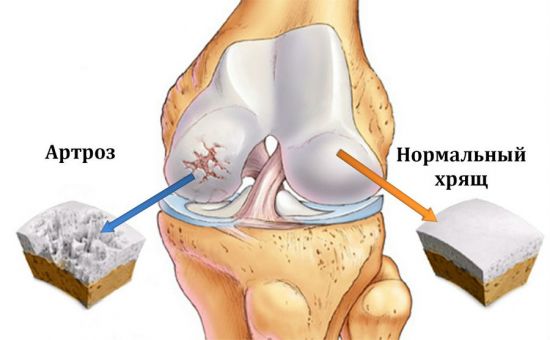 Дегенеративно-деструктивные изменения суставов
Дегенеративно-деструктивные изменения суставов
Если болезнь связана с инфекционными источниками, то врачи назначают курс антибиотиков. В любом случае изначально необходимо провести диагностику и получить результаты анализов, чтобы выяснить причину артроза суставов. Для этого назначают не только общие анализы крови, но и берут пункцию синовиальной жидкости прямо из сустава. Также практикуют рентгенографию и МРТ для того, чтобы можно было увидеть, что происходит внутри.
Анатомия пояса нижних конечностей
Анатомия данного отдела скелета человека – одна из самых сложных. Она охватывает область от таза до пальцев ног. Эта область имеет общее название – пояс нижних конечностей. Он объединяет две зоны:
- неподвижную –тазобедренного сустава;
- свободную – от бедренной головки до фаланг пальцев.
Суставные соединения – разные по размеру и функциональности, но у них тесная взаимосвязь. Суставы ног помогают двигаться легко и плавно. У подвижного сочленения есть фиксированная точка и точка движения. У неподвижных (это тазобедренный сустав) таких точек нет.
Врачи объединяют данные о суставах нижнего пояса в таблицу, где показаны форма сочленений, объем движений, функциональность и анатомические особенности.
| Сустав | Тазобедренный | Коленный | Голеностопный | Суставы стопы |
| Форма. | Шаровидная или сферическая. | Блоковидная. | Блоковидная. | Многоформен-ный. |
| Состав. | Из двух костей, одной сочленной поверхности. | Бедренно-надколенное и бедренно-большеберцовое сочленения. | Сочленные поверхности таранной кости, наружной лодыжки, нижней поверхности малоберцовой. | Множество взаимосвязанных между собой сочленений. |
| Объем движений. | Сгибательно-разгибательные, ротационные, круговые. | Сгибательно-разгибательные, под определенным углом – ротационные. | Сгибательно-разгибательные. | Объединен с голеностоп-ным сочленением, ротационные. |
| Функцио-нальность. | Поддержка в прямом положении и при ходьбе. | Неподвижность в прямом положении, высокая подвижность – в согнутом. | Фиксация стопы. | Поддержка и фиксация стопы в пространстве. |
| Анатоми-ческие особен-ности. | Отсутствуют. | Содержит хрящи, крупные связки, суставные сумки и надколенник. | Благодаря движению большеберцо-вой и малоберцовой костей становится свободнее. | Кровоснаб-жение таранной кости происходит за счёт сосудов в подтаранной кости. |
Ревматоидный артрит, особенности течения болезни
Ревматоидный артрит
Ревматоидный артрит – хроническое заболевание. Изначально человек ощущает боль в суставе стопы при ходьбе, она может игнорироваться. Затем боль становится более выраженной, появляется отек стопы, покраснение и увеличение сустава, снижение двигательных функций у человека. Ревматоидный артрит может быть самостоятельным заболеванием, а может быть вторичным. Это аутоиммунный недуг, при котором происходит сбой в организме и клетки сустава начинают распознаваться в качестве чужеродных, организм приступают к ликвидации клеток. Если изначально пациент указывал на то, что болят суставы после бегато на более поздних стадиях все сводится к непроходящим болям, выкручивающего характера. Часто наблюдается температура, как локальная, так и общая. Поздняя стадия болезни характеризуется деформацией стопы.
Как снять мышечную боль в ногах
Не всегда у человека есть возможность при возникновении мышечной боли в ногах сразу обратиться к врачу
Если при занятиях аэробикой у вас появились боли в мышцах ног, следует обратить внимание на твёрдость покрытия, на котором вы занимаетесь. Старайтесь избегать бетонных полов
Бегунам лучше бегать не по бетонной или асфальтированной дороге, а по траве или грунту. При беге или занятиях спортивными упражнениями обувь должна амортизировать. Если нет – поменяйте обувь.
При появлении боли в ноге следует лечь на кровать, подложить под голеностопный сустав валик из одеяла или подушку, и отдохнуть в течение 15–20 минут. Избавляют от болей в мышцах контрастные ножные ванны (одну минуту со льдом, одну минуту с водой, температура которой достигает 40 °C). Их можно чередовать 4–5 раз.
Для профилактики болей в ноге следует укреплять мышцы и связки с помощью физических упражнений. Их подберёт старший инструктор-методист Юсуповской больницы. Можно сесть на пол, распрямить ногу в коленном суставе. Положив под него валик или туго скрученное полотенце, напрягайте мышцы нижней конечности, не сдвигая колена. Затем задержите мышцу в сокращённом состоянии до 30 секунд и расслабьте. Повторите упражнение 20–25 раз. Оно укрепляет передние мышцы бедра.
Для того чтобы укрепить подколенное сухожилие, можно делать следующее упражнение:
- Лечь на живот, положить подбородок на пол;
- Положить на лодыжки гантели, мешочек с песком, лёгкую штангу;
- Сгибая ногу в коленном суставе, приподнять голень на 20–30 см от пола;
- Медленно опускать конечность обратно вниз;
- Перед тем как коснуться ногой пола, следует задержать движение на несколько секунд.
Боль в ногах часто появляется у людей с избыточной массой тела. Каждый килограмм веса создаёт шестикратную нагрузку на колено. Реабилитологи Юсуповской больницы составят программу для похудения, которая позволит не только сбросить лишний вес, но и укрепить мышцы ног, предотвратить боль.
Землекопам, бегунам, лыжникам рекомендуется носить надколенники. При боли в ногах нужно пользоваться обезболивающими мазями. У каждого человека на бедре есть точка, при воздействии на которую боль в ногах уменьшается. Чтобы её найти, двигайте руку от верхушки колена прямо вверх по передней поверхности бедра на 8–9 см. Затем сдвиньте её на 5–8 см внутрь. Кончиком большого пальца сильно надавите на точку и держите палец до тех пор, пока не почувствуете, что боль в ноге уходит. Это занимает около полутора минут.
Чтобы улучшить циркуляцию крови в стопах и уменьшить боль в ногах, реабилитологи рекомендуют каждый день выполнять несколько простых упражнений:
- Разбросать по полу 5–8 карандашей и поднимать их пальцами ног;
- Лежа на диване, несколько раз в день потрясти стопами ног в воздухе;
- Сидя на стуле, вытянуть ноги перед собой и вращать ступнями в одном и другом направлении;
- Положить в домашние тапочки несколько горошин и походить по комнате.
Если во время ходьбы появилась резкая боль в ноге, напоминающая удар кнутом, остановитесь, отдохните и немедленно отправляйтесь к врачу. В случае появления острой боли в голени, усиливающейся при тыльном сгибании стопы, немедленно вызывайте скорую помощь. В этом случае может понадобиться оказание неотложной помощи сосудистым хирургом.