Причины возникновения и особенности лечения артроза таранно-ладьевидного сустава
Содержание:
- Причины заболевания
- Народная медицина
- Способы лечения
- Общая характеристика сустава
- Симптомы патологии
- Причины
- Как лечить артроз консервативно?
- Артроз подтаранного сустава: причины, симптомы, методы лечения
- Артроскопическая санация подтаранного сустава ± открытый дебридмент
- Дополнение в отношении артродеза подтаранного сустава
- Две недели после операции
- После артроскопии подтаранного сустава ± открытого дебридмента
- Санационная артроскопия подтаранного сустава ± открытый дебридмент
- Артродез подтаранного сустава
- Причины заболевания
- Послеоперационная реабилитация
- Как забыть о болях в суставах и артрозе?
- Альтернативные способы воздействия
- Лечение артроза суставов ступни
- Симптомы заболевания
- Терапевтические мероприятия
Причины заболевания
Такое заболевание, как артроз коленного сустава 1-2 или третьей степени, возникает на фоне разрушения или патологической деформации хрящей, субхонлдральной кости или самого сустава. Чаще всего заболеванию подвержен коленный или тазобедренный сустав или стопы. Иногда подобная патология встречается в локтевом, в костях кисти или позвоночника. Причин множество, но все они досконально не изучены. Современная медицина выделяет несколько и это:
- перенесенные инфекционные заболевания;
- наследственные факторы;
- нарушения метаболических процессов;
- различные травмы (вывих, переломы, растяжения, ушибы);
- плоскостопие;
- возрастные изменения.
Но среди основной симптоматики врачи отмечают факторы, которые значительно «омолодили» болезнь, — экология, малоподвижный образ жизни и вредные привычки.
Заболевание достаточно сложно диагностируется, но артроз 1 степени вылечить легко, нежели тогда, когда оно уже во второй стадии. Для того, чтобы вовремя была проведена диагностика и лечение, необходимо знать симптомы, которые характерны для этой болезни.
Народная медицина
К рецептам народной медицины можно прибегать лишь после консультации с лечащим врачом. Действие таких методов направлено на устранение отеков и боли.
Отличные результаты показывают следующие рецепты:

- Компрессы из чеснока, который смешивают с растительным маслом и наносят перед сном на пораженный сустав.
- Мазь из зверобоя и хмеля. Потребуется по 10 грамм каждой из трав. Их необходимо перемолоть, добавить около 50 грамм вазелинового масла и после суток настаивания применять дважды в день.
- На основе пихтового масла можно сделать согревающий компресс или втирать средство непосредственно в пораженную область.
- Эффективны картофельные компрессы. Мякоть клубней необходимо измельчить, полученную массу вымочить несколько часов в тёплой воде и дважды в сутки прикладывать на воспаленный сустав.
Рассматривать народные способы лечения в качестве основных не следует. Они являются прекрасным дополнением к ЛФК, массажу и медикаментозной терапии. С помощью таких народных средств можно добиться стабильной ремиссии и устранить неприятные болевые ощущения.
Способы лечения
https://youtube.com/watch?v=kSlgfIQAfq4
Чтобы избавиться от недуга, необходим комплексный подход. При появлении первых подозрений на патологию рекомендуется обратиться к врачу ортопеду или травматологу. Только специалист сможет назначить грамотное адекватное лечение.
На начальных этапах используются физиотерапевтические процедуры, медикаменты и народные средства для лечения, а при последней степени развития патологии — деформирующем остеоартрозе помочь может только хирургическое вмешательство.
При обострении болевого синдрома и воспаления назначают обезболивающие и противовоспалительные препараты (Диклофенак, Ибупрофен). Врач может выписать их в форме мазей, таблеток или инъекций. Главным минусом этих средств является то, что они негативно воздействуют на весь организм.
Если они не помогают, то может потребоваться гормональная терапия – инъекция в пораженный сустав лекарств кортикостероидной природы. Их запрещено применять часто – переизбыток таких веществ может спровоцировать разрушение сустава.
После снятия обострения следует включить ЛФК, массаж и физиотерапию. Выполнение лечебной гимнастики и массажа укрепляет мышечно-связочный аппарат, стимулирует кровообращение. Благодаря этому возвращается подвижность сустава, вероятность развития мышечной дистрофии уменьшается.
Лазерная терапия, электрофорез с лекарствами, магнитотерапия и оксигенотерапия облегчают течение болезни, продлевают период ремиссии и препятствуют разрушению сустава.
Ношение ортопедических приспособлений разгружает пораженный сустав, что благотворно сказывается на самочувствии пациента. Шины, стельки, супинаторы помогают расслабить ногу и зафиксировать стопу в физиологически правильном положении.
Методы лечения артроза таранно ладьевидного сустава
Часто врачи рекомендуют дополнить лечение артроза подтаранного сустава народными способами терапии. Обычно применяются:
- Фитотерапия. О пользе вытяжек из растений известно давно, поэтому иногда следует принимать средства, основанные на лекарственных свойствах трав;
- Гирудотерапия (лечение медицинскими пиявками) — улучшает кровообращение, стимулирует всасываемость кислорода и питательных веществ.
- Иглоукалывание ускоряет восстановление тканей;
- Грязетерапия и стоунтерапия расслабляет и снимает напряжение.
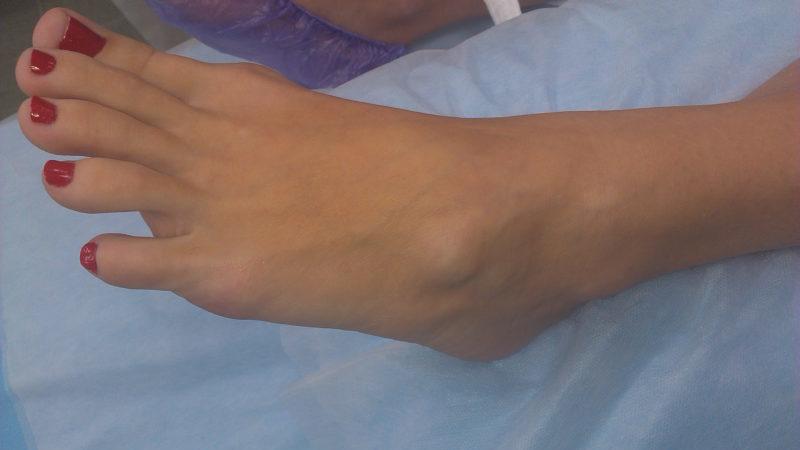
Артроз таранно-ладьевидного сустава – распространенный недуг, который может появиться у любого взрослого человека
Стоит обратить внимание на первые признаки болезни, чтобы незамедлительно начать лечение
Причины
В некоторых случаях установить точную причину болезни не удается (идиопатический, или первичный артроз). К той же группе относятся и старческие артрозы, развивающиеся на фоне возрастных изменений организма, охватывающих суставные хрящи. В молодом возрасте причиной начала дистрофических явлений могут стать:
- травмы, ушибы стопы;
- заболевания других суставов конечности (например, дисплазия);
- нарушения метаболизма, гормональные сбои;
- плоскостопие, прочие патологии развития стопы;
- высокие нагрузки на ноги в силу условий труда, спорта, ожирения.
Механизм заболевания развивается по следующему типу: нарушение кровоснабжения сустава приводит к снижению эластичности и влажности хряща, в результате чего он покрывается микротрещинами и истончается. Прогрессирование болезни выражается в сужении суставного просвета, уплотнении костной ткани, деформации сближающихся костей и компенсаторного разрастания костных участков — остеофитов (деформирующий артроз стопы).
Симптомы на начальном этапе следующие:
- быстрая усталость ног;
- дискомфорт, ломота после длительной нагрузки на ноги;
- неприятные ощущения после первого касания подошвой пола по утрам;
- хруст в суставе при движении;
- стихание болей в состоянии покоя.
Артроз степени характеризуется ограниченностью подвижности больного сустава, утолщением его, нередко видимым или ощущаемым при пальпации (особенно — на костяшках пальцев). Вследствие перераспределения нагрузки на стопу на подошвах и боковых зонах появляются омозолелости, мышцы конечности сильно напрягаются.
Остеоартроз стопы носит хроническое течение и склонен к прогрессированию; если заболевание поражает суставы в молодом возрасте, без адекватного лечения, а иногда и — оперативного вмешательства, утеря трудоспособности может наступить довольно быстро.
Начнут восстанавливаться хрящевые ткани, снизится отечность, вернется подвижность и активность суставов. И все это без операций и дорогостоящих лекарственных препаратов. Достаточно лишь начать.
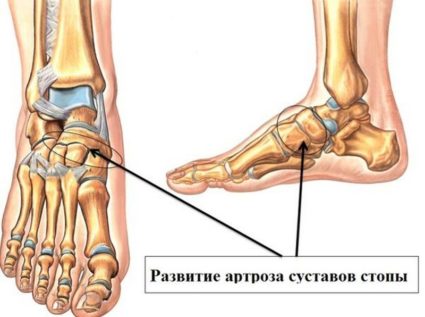
Общая характеристика сустава
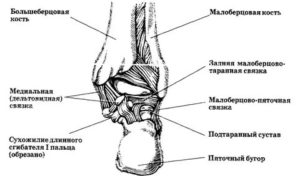
Учитывая местоположение сустава, можно сказать, что он образован таранной костью, пяточной и ладьевидной. Где находятся данные кости?
Место сосредоточения таранной кости – дистальный конец костей голени и пяточная кость. Иными словами, таранная кость – это некий мениск, который локализуется между костями стопы и костями голени. Головка и тело таранной кости содержат между собой шейку.

Суставная поверхность (блок) находится на верхнем отделе тела таранной кости. Суставная поверхность сочленяет таранную кость с костями голени. Передняя поверхность головки имеет суставную поверхность, которая сочленяет таранную кость с ладьевидной. Нижняя поверхность таранной кости соединяется с пяточной при помощи такой же суставной поверхности.
Место сосредоточения пяточной кости – задненижняя область предплюсны. Пяточная кость – самая крупная из всех костей ступни. Ее форма – удлиненная и сплюснутая по бокам. Кость состоит из тела и бугра, содержит 2 суставные поверхности для соединения с таранной и кубовидной костями.
Ладьевидная кость находится во внутренней части стопы. Внутренний ее край бугристый, что служит опознавательным знаком для определения высоты внутренней части продольного свода ступни. Ладьевидная кость задней своей суставной поверхностью соединяется с головкой таранной кости.
Шаровидная форма сустава обеспечивает его функциональное сочленение с подтаранным суставом. Так, создается комбинированная подвижность суставов со своей осью вращения, которая проходит через такие отделы, как головка таранной кости и пяточный бугор. Укрепление данных двух суставов происходит с помощью мощного синдесмоза – межкостной таранно – пяточной связки.
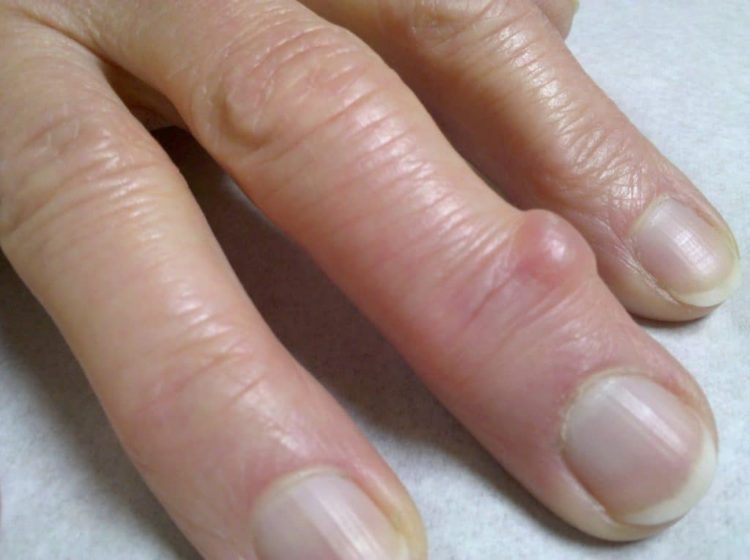
Симптомы патологии
Для данного вида патологии характерны все основные признаки артроза. К ним относятся:
- Отечность нижних конечностей.
- Воспаление пораженного сустава, а также прилегающих к нему мышц и тканей.
- Болевые ощущения в области стопы и лодыжки.
- Ограничение двигательной функции.
- Характерный хруст во время движения стопой.
- Сильные боли с тенденцией к увеличению во время ходьбы или при попытке согнуть стопу.
Кроме того, симптомы таранно-ладьевидного артроза во многом зависят от степени заболевания. Согласно международной классификации, выделяются три степени данной патологии. Рассмотрим их более детально. На начальном этапе болезнь проявляет себя незначительными болевыми ощущениями, которые дают о себе знать преимущественно при физических нагрузках или же незначительных травмах стопы. Помимо этого, наблюдаются следующие симптомы:
- Отечность.
- Повышенная утомляемость.
Для 2 степени данного вида артроза характерно усиленное проявление симптомов предыдущей стадии. Возникают и другие признаки:
- Значительное снижение подвижной активности сустава.
- Боли при сгибательных движениях стопы.
- Болевые ощущения при ходьбе в области пятки.
- Деформация костного аппарата стопы.
- Затруднения в передвижении по неровным поверхностям.
- Формирование остеофитов.
- Уплотнение плюсневой кости.
Для 3 стадии характерны следующие проявления:
- Артрозные изменения таранно-пяточно-ладьевидного сустава.
- Невозможность длительное время ходить или стоять.
- Перманентная повышенная отечность, не зависящая от физических нагрузок.
- Значительное ограничение практически всех физиологических функций стопы.
- Обездвиживание большого пальца.
- Ярко выраженная суставная деформация.
Следует подчеркнуть, что патология пястно-фалангового отдела является достаточно серьезным нарушением, чреватым многочисленными осложнениями на близлежащие суставы и мышечные ткани. В запущенной форме заболевание может привести даже к инвалидности, поэтому при обнаружении хотя бы нескольких из вышеперечисленных симптомов рекомендуется незамедлительно обратиться за консультацией к врачу-ортопеду, хирургу, травматологу или же ревматологу.
Причины
Заболевание часто начинает активно прогрессировать после 20 лет, на фоне существующего плоскостопия. А поскольку рост костной ткани в этот период еще не закончен, любые внешние факторы могут поспособствовать развитию патологии.
Наиболее распространенными причинами, провоцирующими артроз таранно-пяточного сустава, обычно становятся:
Травмирование конечности. Любой вывих, сильный ушиб, перелом или растяжение голеностопа ведут к необратимым последствиям.
Продолжительный воспалительный процесс в организме часто становится причиной проявления ревматоидного артрита.
Избыточный вес – еще одна очевидная причина
Во избежание проблем с суставами важно научиться контролировать свой вес и вести активный образ жизни.
Дисплазия относится к врожденной патологии суставов. Их неправильное формирование еще в материнской утробе, приводит к проблемам с хрящевой тканью
Она не становится эластичной, что впоследствии становится причиной деформации костей и их стремительному изнашиванию.
Нарушенный обмен веществ часто провоцирует появление артроза конечностей. Вследствие обменных нарушений, ухудшается привычное питание синовальной оболочки и хрящевой ткани, что в разы увеличивает риски развития патологических процессов в суставах.
Хроническая форма артроза подтаранного сустава часто наблюдается у женщин среднего возраста. Причиной чаще всего становится — ношение длительное время обуви на очень высоком каблуке.
Как лечить артроз консервативно?
В основе лечения заболевания могут лежать не только медикаменты, но также физкультура и соблюдение режима разгрузки пораженного сустава.
Лечение медикаментами заключается в приеме нестероидных препаратов, которые эффективны для снятия воспаления в пораженном отделе. Если того требует ситуация, назначают применение гормональных средств. Чтобы снизить интенсивность боли, можно принимать обезболивающие лекарства.
Подбирать лекарственные препараты должен только врач строго в индивидуальном порядке, учитывая все противопоказания и побочные эффекты. Самостоятельное назначение лечения запрещено, особенно, прием кортикостероидов, так как данные препараты могут пагубно влиять на здоровье в целом при неправильном их применении.

Также назначают хондропротекторы, которые защищают от повреждения и регенерируют хрящи. Но стоит отметить, что эффективность таких средств недостаточно доказана исследованиями. Определить их эффективность можно лишь спустя 6 месяцев после начала их применения. Если нет улучшения здоровья, врач отменяет их применение.
Кроме лекарств необходимо систематически разгружать сустав, применяя специализированные ортопедические приспособления, которые помогают временно фиксировать его в состоянии покоя. Чтобы улучшить состояние хрящей, необходимо соблюдать диету. Так, необходимо больше потреблять продуктов, в которых содержится коллаген, сера и селен – основные «строительные материалы» для хрящей. Потребление холодца, яиц, молока, чеснока, говядины, яблок, капусты поможет восстановить хрящевую ткань.
Не менее полезна физкультура, которую также назначают в строго индивидуальном порядке. Ее выполнение должно контролироваться лечащим врачом, ведь чрезмерная интенсивность движений может нанести вред и без того поврежденному суставу.
Стоит отметить, что, юноши с патологией 1 и 2 степени освобождаются от призыва в такое место пребывания, как армия. Беговая и прочая нагрузка на костно-мышечный аппарат, которая предусмотрена армией, противопоказана при артрозе 1 и 2 степени.

Артроз подтаранного сустава: причины, симптомы, методы лечения
Вы должны понимать, что ниже представлен лишь примерный план реабилитации, в то время, как у каждого пациента процесс выздоровления проходит по-своему.
Данная информация призвана помочь вам понять суть своего состояния, возможности лечения и реабилитации.
Приведенные нами временные рамки – это лишь минимум, и, принимая решение в пользу оперативного лечения, вы должны иметь ввиду, что в вашем случае процесс заживления и реабилитации может продлиться дольше.
Артроскопическая санация подтаранного сустава ± открытый дебридмент
После артроскопии подтаранного сустава на стопе у вас будет небольшая водонепроницаемая наклейка, закрывающая артроскопические порты, поверх которой будет наложена повязка.
Эту повязку мы рекомендуем не снимать до следующей перевязки, которая выполняется через 2 недели после операции. В течение первых 2 недель мы не рекомендуем подвергать повязку действию влаги.
Для принятия душа рекомендуется использовать специальный герметичный мешок.
Нагрузка на стопу зависит от того, какие вмешательства были выполнены в ходе артроскопии.
Позаботьтесь о том, чтобы кто-нибудь смог отвезти вас домой. Движения в голеностопном суставе необходимо начинать как можно раньше. Нагрузку на стопу можно увеличивать по мере купирования болевых ощущений.
Дополнение в отношении артродеза подтаранного сустава
В течение первых двух недель после операции стопа и голеностопный сустав будут фиксированы задней гипсовой шиной. Первую ночь после операции вы проведете в клинике, на следующий день мы повторим антибиотикопрофилактику.
https://www.youtube.com/watch?v=uoMisX5N5TA
Послеоперационная иммобилизация
Не снимайте шину до следующей перевязки, которая состоится через 2 недели после операции.
Примерно в течение 6-8 недель после операции вам нельзя нагружать конечность. Перед выпиской домой вас проконсультирует физиотерапевт, который в т.ч. расскажет вам о том, как правильно пользоваться костылями.
В первые 2 недели после операции старайтесь придавать стопе возвышенное положение и держать ее в этом положении 95% времени.
Возвышенное положение стопы
С тем, чтобы минимизировать риск инфекции, держите стопу в сухости и прохладе. Избегайте избыточной влажности и жары. Когда принимаете душ, надевайте на стопу герметичный мешок.
С целью профилактики тромбозов вен регулярно выполняйте движения в стопе и голеностопном суставе. Употребляйте достаточное количество жидкости. При наличии факторов риска тромбозов обязательно сообщите об этом своему лечащему врачу, при необходимости он может назначить вам антикоагулянты.
Две недели после операции
Вас осмотрит ваш лечащий врач и будет сделана перевязка. Вам будет разрешено ненадолго садиться за руль, однако только в том случае, если оперирована левая нога и машина у вас с автоматической трансмиссией. Если оперирована правая нога, то садиться за руль мы советуем не раньше 6-8 недель после операции.
После артроскопии подтаранного сустава ± открытого дебридмента
Если процесс заживления протекает хорошо, то к этому времени у вас уже практически исчезнут отек и кровоизлияния, однако некоторый отек может сохраняться до 3-4 месяцев после операции. Если раны полностью зажили, то мы вам расскажем, как правильно массажировать ткани в области вмешательства.
Мероприятия, направленные на снижение чувствительности рубца, начинаются только после полного заживления раны. С этой целью вы можете воспользоваться массажным кремом (например, Е45), который следует втирать в область рубца и вокруг него.
На данном этапе мы можем направить вас в отделение реабилитации. И это наиболее ранний срок, когда вы можете вернуться к своей работе.
Санационная артроскопия подтаранного сустава ± открытый дебридмент
Значительное уменьшение выраженности отека и болевых ощущений. Вы сможете начать носить нормальную обувь (насколько это позволит отек), однако мы рекомендуем в этот период носить обувь с жесткой подошвой.
В течение ближайших 3-6 месяцев вам предстоят занятия лечебной физкультурой, которые позволят добиться наиболее оптимального результата проведенного хирургического вмешательства.
Артродез подтаранного сустава
Контрольная рентгенография, на которой должны быть признаки консолидации.
Вы сможете начать носить нормальную обувь (насколько это позволит отек), однако мы рекомендуем в этот период носить обувь с жесткой подошвой.
В течение ближайших 3-6 месяцев вам предстоят занятия лечебной физкультурой, которые позволят добиться наиболее оптимального результата проведенного хирургического вмешательства.
Причины заболевания
Реактивный (ревматоидный) артрит сустава пятки может быть спровоцирован несколькими факторами:
- Генетика. Врожденные деформации суставов с возрастом способны провоцировать возникновение артрита в любых отделах скелета.
- Сопутствующие заболевания. Артрит в пятках может быть следствием инфекционного заболевания или предыдущего травмирования голеностопного сустава. Коксартроз, вызывающий снижение прочности кости, также способен запустить реактивный артрит пяточной зоны.
- Дисбаланс обмена веществ. Повышенное содержание пуринов, способствующее осаждению в костях солей мочевой кислоты (уратов) затрудняет полноценное кровоснабжение и питание сустава для самовосстановления. Запускается воспалительный процесс и изменения тканей, постепенно усиливающиеся с переходом артрита с 1 ко 2, 3 и 4 степени развития болезни.
- Курение, злоупотребление спиртными напитками, неправильное питание. При совпадении нескольких факторов может провоцироваться развитие артрита в пятках 1 степени. В последующем они способствуют ускоренному прогрессированию заболевания от 1 ко 2, 3 и 4 степени за короткий промежуток времени. Все симптомы будут гипертрофированными, а лечение с меньшим положительным эффектом.
- Физические перегрузки. Профессиональная деятельность или силовые виды спорта, вызывающие регулярное перенапряжение всех суставов голеностопа с максимальной нагрузкой на пятки.
- Лишний вес. Избыточная масса доставляет неудобства практически всем органам и системам, но именно в пятках концентрируется максимальное воздействие в силу особенностей строения человека. Именно эта причина способна многократно увеличить все негативные последствия артрита пяточного сустава даже в начальной 1 степени. Она ускоряет необратимость деформации сустава во 2, 3 и 4 стадии болезни. Приведение веса в норму является необходимым условием, при котором лечение даст результат.
- Нервное перенапряжение. Через пятку проходит большое количество нервных окончаний, что делает ее восприимчивой к отрицательному воздействию стрессовых ситуаций и способно стать причиной воспаления сустава.
 Боли в пяточном суставе явный признак артроза
Боли в пяточном суставе явный признак артроза
Послеоперационная реабилитация
План мероприятий по восстановлению сустава после операции индивидуален. Через сутки, когда больной полностью отойдет от наркоза, ему будет назначен курс антибиотиков. Это минимизирует риски развития послеоперационных осложнений.
В течение первых недель после хирургического вмешательства стопа и голеностоп должны быть надежно зафиксированы гипсовой шиной. Снимать ее раньше нельзя, чтоб не нарушить процесс формирования надкостницы и не затянуть заживление. Чтобы избежать отека мягких тканей, нога должна все время находиться в приподнятом положении. В первые две недели пациенту рекомендован покой, стопу нагружать ни в коем случае нельзя. В конце этого периода больному сделают первую перевязку, оценят состояние раны и тканей.
В течение следующих полутора-двух месяцев сухожилие должно быть надежно зафиксировано жесткой повязкой. Нагружать его по-прежнему запрещено, но можно совершать непродолжительные прогулки с тростью или костылями). Если в ноге чувствуется боль, режим покоя следует продлить.
Через 2 месяца человеку делают контрольный рентгеновский снимок и, если процесс заживления протекает хорошо, повязку снимают и меняют ее на ортопедический ботинок. С ним прооперированное сочленение можно понемногу нагружать, но оно будет надежно защищено от перегрузок. Контрольные снимки делают каждый месяц. Начиная с третьего месяца, врач разрешит заниматься лечебной физкультурой. Пренебрегать комплексом упражнений не стоит: занятия вернут активность и исправят проблему с развившейся после болезни хромотой.
К труду после радикального лечения пациент может приступать уже через 2 месяца, но при условии, что его работа не связана с тяжелыми физическими нагрузками. Спортсмены, танцоры и люди, сталкивающиеся по долгу службы с повышенной двигательной активностью, могут возвращаться к привычным делам только после разрешения врача.
Как забыть о болях в суставах и артрозе?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРОЗА существует! Читать далее >>>
загрузка…
Источник
Альтернативные способы воздействия
Нетрадиционное лечение включает:
- Фитотерапию – прием препаратов, при изготовлении которых применяются лекарственные растения. Они не приносят вреда организму, укрепляют иммунную систему.
- Гирудотерапию (медицинские пиявки), апитерапию (продукты жизнедеятельности пчел), благодаря которым улучшаются процессы циркуляции крови, в результате пострадавшие ткани насыщаются кислородом, питательными веществами. Добавление особых природных элементов положительно сказывается на общем состоянии конечностей.
- Пелотерапию (лечение глиной, грязями).
- Применение восточных практик (акупунктуры), рецептов народной медицины.
По мнению критиков нетрадиционного лечения, фитотерапию и народную медицину нельзя считать эффективными методиками, поскольку изготовление многих средств занимает много времени. Пациент упускает возможность обратиться к врачу на ранней стадии патологии, которая легко поддается консервативному лечению, запускает болезнь. Альтернативная медицина – хорошее дополнение к основному терапевтическому курсу, однако применение любого средства необходимо согласовать врачом.
Чтобы избежать серьезных последствий, к которым может приводить артроз, пациенту следует четко выполнять все предписания в рамках назначенного ортопедом лечебного курса. Согласно данным статистики, 75% случаев оканчиваются полным излечением заболевания без риска повторного появления симптомов при условии соблюдения назначений специалиста.
Лечение артроза суставов ступни
Сочетание лекарственных препаратов, мазей, компрессов со средствами физической реабилитации в виде лечебной гимнастики, физиотерапии, массажа и мануальной терапии даёт положительные результаты при лечении артроза стопы. Что же касается лечения деформирующего артроза стопы, то вылечить его практически невозможно, но вполне реально остановить прогрессирование и значительно улучшить текущее состояние.
Медикаментозная терапия
Справиться с болевым синдромом, остановить воспалительный процесс, предотвратить разрушение суставных хрящей, нормализовать микроциркуляцию и обменные процессы в пораженных суставах помогут лекарственные препараты:
- НПВП (ибупрофен, индометацин, диклофенак).
- Стероидные противовоспалительные препараты (гидрокортизон).
- Препараты, влияющие на метаболизм суставного хряща ( глюкозамин гидрохлорид, глюкозамин сульфат).
- Препараты, улучшающие регионарный кровоток (витамин РР, папаверин).
- Противовоспалительные мази для длительного применения (мазь с диклофенаком).
Мануальная терапия
Специальные методики позволяют увеличить подвижность в суставах, укрепить мышечно-связочный аппарат, улучшить региональное кровообращение, стимулировать трофические процессы, уменьшить болевые ощущения и предотвратить прогрессирование нарушения функции. Кроме точечного воздействия происходит массаж тканей, облегчающий состояние больного.
Лечебная гимнастика
На занятиях ЛФК чередуют активные и пассивные упражнения, на которых детально прорабатывают каждый сустав. При выраженном деформирующем артрозе стопы основная задача лечебной гимнастики заключается не в том, чтобы вылечить и восстановить функциональность пораженных суставов, а в сохранении подвижности в ещё не пораженных.
Физиотерапия
Для нормализации микроциркуляции и метаболизма, снижения воспаления, избавления от болевого синдрома и мышечных контрактур рекомендуется назначать.
- электромагнитные процедуры:
- низкочастотные импульсные токи;
- ультразвук;
- ультрафиолетовое облучение;
- лазеротерапию;
- бальнео и теплолечению в различных вариациях.
Вид процедуры и длительность курса лечения определяет врач, основываясь на тяжесть заболевания и наличие противопоказаний.
Лечебный массаж стопы
Неотъемлемой частью комплексного лечения артроза стопы является массаж, улучшающий кровообращение, способствующий снижению отёка, значительно уменьшающий болезненность и увеличивающий объем движений. Также массаж применяется до и после занятий ЛФК, как подготовительный и расслабляющий этапы. На ранних стадия правильно и регулярно проводимый массаж способен приостановить патологический процесс и облегчить состояние.
В подостром периоде лечебная гимнастика, массаж и физиотерапевтические процедуры наилучшим образом способствуют сохранению функции пораженных суставов.
Средства народной медицины
Для снятия боли применяют в виде компрессов мёд пчелиный, хрен обыкновенный и листья берёзы повислой. Свежие листья капусты белокачанной и лопуха большого используют для обертывания пораженной области, что позволяет уменьшить боль, отёк и воспаление.
При отсутствии оптимального результата от консервативного лечения артроза стопы прибегают к оперативному вмешательству. На сегодняшний день разработано достаточно много современных методик хирургического лечения, которые могут существенно облегчить состояние больного, даже при очень тяжелых формах заболевания.
Симптомы заболевания
Клиническая картина болезни развивается постепенно, по мере разрушения хрящей. Так, на начальных этапах остеоартроз проявляется в виде утренней скованности в суставах, которая без специальных мероприятий проходит в течение 20-30 минут. При длительном хождении пешком у таких людей возникает болезненность в зоне пятки и передней части стопы. По вечерах в области больных суставов может отмечаться отечность, легко снимающаяся ополаскиванием ног в прохладной воде и приемом мочегонных средств.
По мере увеличения степени деструкции хрящей усиливается и симптоматика. Утренняя скованность снимается с помощью физических упражнений, длительные пешие переходы становятся невозможны по причине сильной болезненности. Движение в пораженной структуре также ограничено болью. Возможно изменение походки, нарушение сна, небольшая деформация стопы, вызванная мышечным спазмом.
Поздние стадии артроза характеризуются стойкими изменениями в структуре сустава, полным или практически полным разрушением хрящей. При этом большой палец пораженной ноги загибается вниз. Сустав перестает функционировать, что делает движения в стопе невозможными. Болевой синдром выраженный, постоянный, изнуряющий. На фоне болей пациент может страдать бессонницей, нервно-психическими нарушениями.
Терапевтические мероприятия
Лечение заболевания представляет собой комплекс мероприятий, включающих использование медикаментозных средств разных форм выпуска (таблеток, мазей, внутримышечных, внутрисуставных инъекций). Гормоны стероидной и нестероидной групп подавляют воспалительный процесс. Миорелаксантами блокируются постоянные мышечные спазмы. Также назначаются препараты с обезболивающим действием. Основным недостатком медикаментозной терапии является отрицательное воздействие лекарств на не затронутые болезнью ткани.
Препараты этой группы на ранних стадиях артроза применяются для ликвидации патологического очага, позднее – позволяют замедлить дегенеративные, дистрофические процессы в суставе. Хондропротекторы для обеспечения высокой эффективности воздействия вводятся в суставную сумку (внутрисуставные инъекции). В виде уколов с аналогичными целями применяется гиалуроновая кислота.
В рамках терапевтического курса занятия лечебной физкультурой проводятся для укрепления связок, возвращения подвижности голеностопу, предупреждения полной мышечной дистрофии, разгрузки пораженного сустава.
Облегчить течение заболевания можно с помощью физиопроцедур, дополняющих основное лечение:
- лазеротерапии,
- электрофореза,
- магнитотерапии,
- оксигенотерапии.
Чтобы зафиксировать, расслабить сустав, применяются специальные ортопедические приспособления. Оздоровлению способствует соблюдение режима: необходимо чередовать покой с умеренными физическими нагрузками. Улучшение метаболизма в тканях конечностей обеспечивается массажем. Корректировка питания, ведение здорового образа жизни положительно сказываются на общем состоянии организма, поэтому также являются частью лечения.
Самостоятельно подбирать препараты не рекомендуется, поскольку непрофессиональное вмешательство нередко становится причиной прогрессирования воспаления, усугубления симптомов поражения, устранить которые обычными методами не получится.