Какие анатомические образования кровоснабжает нижняя брыжеечная артерия
Содержание:
- Диагностика тромбоза брыжеечной артерии
- Анатомия илеоцекальной области
- Симптомы
- Парные висцеральные ветви брюшной части аорты:
- Причины развития
- Строение верхнего брыжеечного сосуда
- Симптомы
- Симптомы острой окклюзии мезентериальных сосудов
- Лечение
- Жалобы и приемы диагностики
- Лечение
- Лечение
- Причина и ее следствия
Диагностика тромбоза брыжеечной артерии
Во время осмотра больного, который попал в медицинское учреждение в первые часы от начала развития тромбоза, врач обнаружит мягкий живот, участие стенки брюшины в дыхании. Симптомы внутреннего раздражения брюшины отсутствуют, то есть тяжесть патологии не соответствует начальным симптомам болезни. Это является одним из факторов, осложняющих постановку верного диагноза. Повышение температуры тела и признаки раздражения брюшины возникнут лишь на стадии перитонита, когда больному помочь будет сложно.
Обязательно нужно уточнить у пациента, имел ли он ранее приступ стенокардии с болями в животе, который возникал бы после приема пищи. Как правило, положительный ответ на этот вопрос дает около 50% больных с тромбозом брыжеечной артерии. Так как процесс переваривания пищи способствует увеличению перфузии кишечника, то пациент может страдать от истощения, так как у таких больных часто развивается страх перед приемом пищи, а насыщение происходит гораздо быстрее.
Навести на мысль о тромбозе брыжеечной артерии могут такие состояния в истории болезни, как: ИБС
, атеросклероз
, облитерирующий эндартериит, а также оперативные вмешательства на аорте.
На что следует обратить внимание:
- На фоне развития некроза кишечника боли могут несколько утихнуть. Пациенты принимают это за тенденцию к улучшению, что является ложным мнением.
- Наркотические обезболивающие препараты не позволяют снизить интенсивность болезненных ощущений. В начале развития симптомов тромбоза гораздо эффективнее оказываются спазмолитики.
- По мере прогрессирования заболевания нарастает интоксикация организма.
- Симптомы тромбоза чаще всего не соответствуют тяжести ишемического поражения кишечника.
Для выполнения качественной диагностики, необходимо выполнение следующих исследований:
Рентген кишечника
На себя должны обратить внимание такие показатели, как: чрезмерное растяжение кишечника, его уплотненная стенка и пр. Специфичность метода не превышает 30%.
КТ кишечника
Признаки тромбоза брыжеечной артерии: отечность кишечной стенки, кровоизлияния в определенных участках кишечника. Этот метод позволяет визуализировать тромб. Однако большей специфичностью обладает КТ с ангиографией сосудов. Это исследование позволяет выявить тромбоз в 94% случаев.
Ангиография сосудов кишечника. Позволяет поставить верный диагноз в 88% случаев.
УЗГД обладает специфичностью в 92-100% случаев. Однако если тромб располагается вне магистральных сосудов, то исследование не позволит его обнаружить. Поэтому за основу этот метод не берут, расценивая его как вспомогательный.
Иные методы, позволяющие уточнить диагноз: МРТ (минусы: дорогое исследование, отсутствие необходимого оборудования во многих клиниках, но высокая специфичность метода), эхокардиография (дает возможность уточнить источник тромба), ЭКГ и пр.
У больного обязательно забирают кровь на биохимический и общий анализ, а также для проведения коагулограммы.
Анатомия илеоцекальной области
Вообще, в понятие «илеоцекальная область» входит илеоцекальный клапан, конечный отдел тонкого кишечника и слепая кишка с червеобразным отростком.
Тонкая кишка соединяется с толстой кишкой посредством илеоцекального клапана (valva ileicaecalis). В литературе есть много симптомов: его называют именами авторов, которые его исследовали. Клапан Тульпа (N.Tulp), фаллопиев клапан (G.Falloppio), или баугиниева заслонка (C.Bauhin). Это все одно и то же анатомическое образование.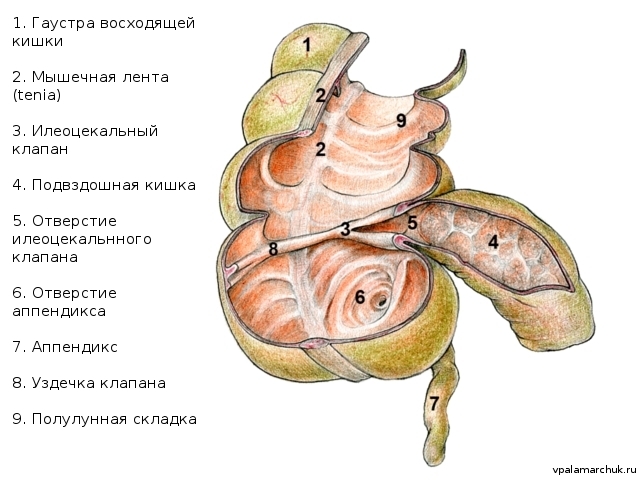 По форме клапан напоминает ротовое отверстие и имеет верхнюю и нижнюю губу. В его формировании участвует как тонкая, так и толстая кишка. Верхняя и нижняя губа, соединяясь, образуют углы, от которых отходят высокие складки — уздечки илеоцекального клапана. Собственно, по этим уздечкам анатомически делят слепую кишку от восходящей ободочной кишки. Самая частая причина урчания в животе — это «говорит» илеоцекальный клапан («песня илеоцекального клапана»).
По форме клапан напоминает ротовое отверстие и имеет верхнюю и нижнюю губу. В его формировании участвует как тонкая, так и толстая кишка. Верхняя и нижняя губа, соединяясь, образуют углы, от которых отходят высокие складки — уздечки илеоцекального клапана. Собственно, по этим уздечкам анатомически делят слепую кишку от восходящей ободочной кишки. Самая частая причина урчания в животе — это «говорит» илеоцекальный клапан («песня илеоцекального клапана»).
Анатомически баугиниева заслонка выполняет важную функцию: она разделяет содержимое тонкой и толстой кишки. При нарушении функции клапана возникает заброс богато обсемененного бактериями содержимого толстой кишки в тонкую, чего в норме нет. Это приводит к избыточному бактериальному росту в тонкой кишке.
Как найти илеоцекальный клапан?
Это точка Кюнца — на 2 см ниже и правее пупка
В илеоцекальной области формируется ряд складок: слепокишечные складки, верхняя и нижняя складки Гийо. Важно то, что эти складки образуют покрытые брюшиной карманы, в которую могут попадать петли тонкого кишечника (правда, редко). Это приводит к симптоматике трудно диагностируемых внутренних грыж
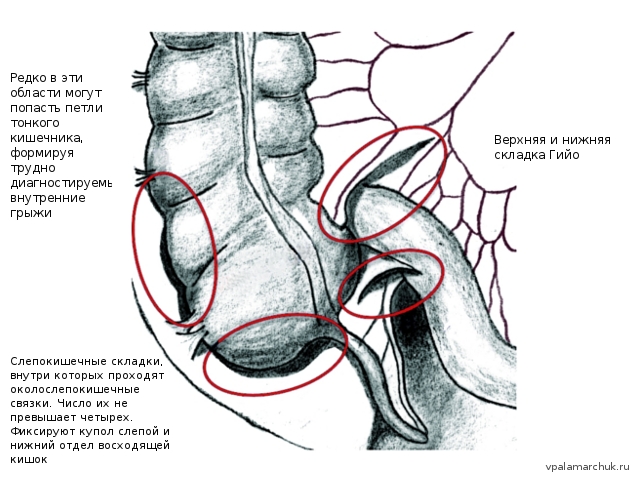
Овалами обведены места возможных парацекальных грыж
Теперь о «червячке»
Аппендикс — полый орган, отходящий от купола слепой кишки и обычно похожий на толстый карандаш. У основания отростка сходятся три мышечных ленты («воронья лапка») — тении. Это хороший ориентир для хирургов: идем вниз до области схождения мышечных лент. Как и многие органы брюшной полости, аппендикс покрыт снаружи брюшиной и имеет брыжеечку, в которой проходят кровеносные сосуды и нервы, питающие его.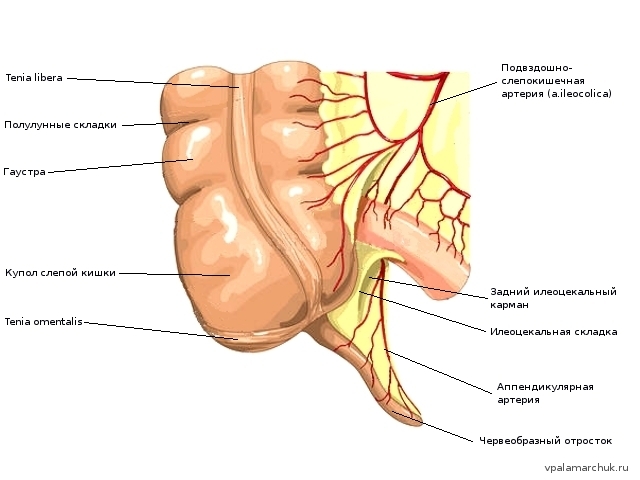 Обычно длина червеобразного отростка 7-10 см, толщина его — 5-8 мм. В литературе описаны редчайшие случаи, когда аппендикс имеет гораздо большие размеры: 20-30 см. В 1968 году М.Руднецкий и Н.Рабинович описали червеобразный отросток 40 см и толщиной 8 см. Самая маленькая длина отростка — 0,5 см описана в 1903 году Хантингтоном. Свободно расположенный аппендикс в брюшной полости расположен обычно прямолинейно, с небольшим изгибом в середине — изгиб Рейда.
Обычно длина червеобразного отростка 7-10 см, толщина его — 5-8 мм. В литературе описаны редчайшие случаи, когда аппендикс имеет гораздо большие размеры: 20-30 см. В 1968 году М.Руднецкий и Н.Рабинович описали червеобразный отросток 40 см и толщиной 8 см. Самая маленькая длина отростка — 0,5 см описана в 1903 году Хантингтоном. Свободно расположенный аппендикс в брюшной полости расположен обычно прямолинейно, с небольшим изгибом в середине — изгиб Рейда.
Форма чаще всего стеблеобразная (одинаковой толщины). Но бывает и конической (такой он у новорожденных — сужающийся к концу) или конусовидной (наоборот, сужающийся у основания). Кстати, поэтому у новорожденных аппендицит и встречается крайне редко, потому что аппендикс у них похож на вороночку, сужающуюся к вершине.
В просвет кишки червеобразный отросток открывается устьем или отверстием аппендикса. Здесь же слизистая формирует своеобразную складку, которая прикрывает отверстие — заслонка Герлаха, или клапан Герлаха (выявляется не всегда). Этот клапан из складки слизистой препятствует попаданию кишечного содержимого в полость аппендикса. Поэтому разумно объяснять детям вред еды фруктов (в основном — вишневые) с косточками, а также шелухи семечек. Риск очень небольшой, но косточка или подсолнечная шелуха может попасть в просвет аппендикса и перекрыть его просвет.
Сама позиция червеобразного отростка в животе зависит от положения слепой кишки. Обычно это правая подвздошная ямка. У мужчин самая нижняя часть купола слепой кишки находится на уровне передней-верхней подвздошной ости. Это та самая выступающая косточка таза слева и справа. Проводим горизонталь: получаем место, куда проецируется купол слепой кишки. Вертикаль координат — середина паховой связки. У женщин высота купола слепой кишки обычно чуть ниже, чем у мужчин, но при беременности (начиная со срока 4-5 месяцев) смещается выше и 3 триместре купол может подниматься до правого подреберья.
Симптомы
Клиническая картина зависит от степени перекрытия тромбом сосудов и типа окклюзии (острая или хроническая). Проявлениями тромбоза сосудов кишечника по типу хронической окклюзии являются:
- Постоянная боль в животе. Она возникает через 20-30 минут после приема пищи. Болевой синдром не исчезает после рвоты, при использовании теплой грелки и спазмолитиков. Боль может ощущаться возле пупка, в области эпигастрия или в подвздошной зоне.
- Рвота.
- Тошнота.
- Вздутие живота.
- Чередование диареи с нормальным стулом или запором. В случае обструкции нижней брыжеечной артерии чаще всего наблюдается запор. У таких людей возможна задержка стула на 3-4 дня и более.
- Прогрессирующее снижение массы тела. Наблюдается при декомпенсированной форме заболевания. Причины потери веса — частая диарея, воздержание от приема пищи из-за болей и снижение аппетита.
- Депрессия (пониженное настроение).
Острый тромбоз кишечника и тромбоэмболия протекают более тяжело. В большинстве случаев болезнь развивается внезапно. Характерна следующая симптоматика:
- Сильная боль в животе. Она может быть схваткообразной и нестерпимой. Боль наиболее сильно выражена в первые часы с момента закупорки артерии. Через некоторое время боль ослабевает, что обусловлено некрозом нервных волокон.
- Беспокойство.
- Вынужденная поза больного (приведение ног к животу).
- Рвота. Часто она имеет каловый характер. Полупереваренная пища движется в обратном направлении (от кишечника в сторону желудка и в пищевод).
- Повышение давления.
- Брадикардия (редкое сердцебиение). ЧСС при тромбозе и остром тромбофлебите в кишечнике составляет менее 60 в минуту.
- Участие в акте дыхания мышц пресса.
- Болезненность при пальпации.
- Наличие припухлости. Наблюдается через 6-12 часов с начала тромбоза.
- Исчезновение кишечной перистальтики. Причина — паралитическая кишечная непроходимость.
- Частый жидкий стул или его отсутствие (при кишечной непроходимости).
- Слабость.
- Общее недомогание.
- Признаки перитонита.
Заболевание редко протекает без клинических проявлений.
Стадии
Кишечный тромбоз протекает в несколько этапов. Выделяют следующие стадии развития заболевания:
- ишемии (первые 6 часов);
- инфаркта (некроза тканей);
- перитонита (развивается через 18-36 часов после острой окклюзии мезентериальных артерий).
Для каждой стадии характерны свои признаки. Появление выраженной интоксикации организма в сочетании с задержкой стула и газов, болью и симптомами гнойного воспаления передней брюшной стенки указывает на последнюю стадию патологии.
Разновидности
Выделяют следующие формы тромбоза брыжеечных сосудов:
- Компенсированную. Затруднение кровотока по мезентериальным сосудам компенсируется коллатеральными (обходными) путями. При этом острая ишемия кишечника не возникает. Заболевание протекает в хронической форме.
- Субкомпенсированную. У человека возникает хроническая сосудистая недостаточность.
- Декомпенсированную. Тромбоз мезентериальных сосудов может стать причиной необратимых изменений. При этом коллатерали не в состоянии поддержать нормальный кровоток. Игнорирование симптомов приводит к гангрене кишки и другим последствиям.
Парные висцеральные ветви брюшной части аорты:
- Средняя надпочечниковая артерия (a. suprarenalis media) отходит от аорты на уровне I поясничного позвонка, чуть ниже начала верхней брыжеечной артерии, и направляется к воротам надпочечника. На своем пути артерия анастомозирует с верхними надпочечниковыми артериями (из нижней диафрагмальной артерии) и с нижней надпочечниковой артерией (из почечной артерии).
- Почечная артерия (a. renalis) отходит от аорты на уровне I-II поясничных позвонков, на 1-2 см ниже начала верхней брыжеечной артерии, и направляется латерально к воротам почки. Правая почечная артерия несколько длиннее левой артерии, она проходит позади нижней полой вены. На своем пути почечная артерия отдает нижнюю надпочечниковую артерию (a. suprarenalis inferior) и мочеточниковые ветви (rr. ureterici) к мочеточнику. В паренхиме почки почечная артерия ветвится соответственно внутреннему строению почки.
- Яичковая (яичниковая) артерия (a. testicularis, a. ovarica) — тонкий длинный сосуд, отходит от аорты под острым углом ниже почечной артерии. Иногда правая и левая артерии отходят от аорты общим стволом. Яичковая артерия идет через паховый канал в составе семенного канатика к яичку, а яичниковая артерия в толще связки, подвешивающей яичник, достигает яичника. Яичковая артерия отдает мочеточниковые ветви (rr. ureterici) и ветви придатка яичка (rr. epididymites), анастомозирует с кремастерной артерией (из нижней надчревной артерии) и с артерией семявыносящего протока (из пупочной артерии). Яичниковая артерия также отдает мочеточниковые ветви (rr. ureterici) и трубные ветви (rr. tubarii), анастомозирует с яичниковой ветвью маточной артерии.
На уровне середины IV поясничного позвонка брюшная часть аорты делится на две общие подвздошные артерии, образуя бифуркацию аорты (bifurcatio aortae), а сама продолжается в тонкий сосуд — срединную крестцовую артерию (a. sacralis mediana), уходящую вниз по тазовой поверхности крестца в малый таз.
Ветви брюшной части аорты соединены многочисленными анастомозами как между собой, так и с ветвями грудной части аорты и ветвями подвздошной артерий.
Причины развития
Опытные специалисты знают причины тромбоза кишечника, что это такое и каковы возможные последствия. В основе развития данной патологии лежит уменьшение просвета сосуда за счет образования тромба (сгустка крови). Для развития тромбоза необходимы следующие условия:
- Повреждение сосудистой стенки. Артерии кишки внутри выстланы эндотелием. При нарушении его целостности могут скапливаться фибрин и другие вещества, способствующие закупорке сосудов.
- Снижение скорости кровотока.
- Повышение свертываемости крови.
Образование тромба — сложный процесс. Вначале наблюдается усиленная агрегация (склеивание) тромбоцитов. Они накаливаются в зонах с поврежденным эндотелием. Затем образуется фибрин, который уплотняется. К тромбоцитам присоединяются другие клетки крови (эритроциты, лейкоциты) и белки плазмы крови. Образуется сгусток крови, который первое время является нестабильным.
Факторы риска развития тромбоза кишечника и причины возникновения этой патологии знают не все. Развитию заболевания способствуют:
- Поражение мезентериальных артерий атеросклеротическими бляшками. Эта патология обусловлена повышением в крови липопротеидов низкой плотности. Формирующиеся бляшки повреждают внутреннюю оболочку сосудов, что облегчает процесс образования сгустков крови.
- Васкулиты (воспалительные заболевания сосудов).
- Гипертоническая болезнь. Высокое давление (более 139/89 мм.рт.ст.) способствует более быстрому износу сосудов и их повреждению.
- Врожденные и приобретенные сердечные пороки.
- Перенесенный инфаркт миокарда.
- Нарушение баланса между свертывающей и противосвертывающей системами крови.
- Аритмии.
- Аневризма аорты.
- Ревматизм.
- Хирургическое вмешательства на сосудах.
- Опухоли.
- Ожирение.
- Курение.
- Травмы.
- Малоподвижный образ жизни. Мезотромбоз возможен при длительных перелетах и переездах, т. к. в этом случае замедляется кровоток.
- Аутоиммунные заболевания.
- Наследственная предрасположенность.
Строение верхнего брыжеечного сосуда
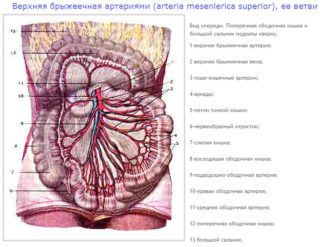 Крупный сосуд формируется в передней части аорты. Место отхождения верхней брыжеечной артерии на 1-3 см под чревным стволом. Она уходит за поджелудочную железу, откуда направляется вниз вправо. Рядом с ней – с правой стороны – находится брыжеечная вена. Вместе они идут по первой стенке двенадцатиперстной кишки горизонтально и поперек, отходя в правую сторону от тощего излома.
Крупный сосуд формируется в передней части аорты. Место отхождения верхней брыжеечной артерии на 1-3 см под чревным стволом. Она уходит за поджелудочную железу, откуда направляется вниз вправо. Рядом с ней – с правой стороны – находится брыжеечная вена. Вместе они идут по первой стенке двенадцатиперстной кишки горизонтально и поперек, отходя в правую сторону от тощего излома.
Далее кровеносный элемент доходит до корня брыжейки и проходит между прослойками тонкой кишки, создавая выпуклую влево дугу. Таким образом она проходит до правой подвздошной ямочки и делится на несколько ветвей. От нее отходят артерии:
- Нижняя панкреатодуоденальная. Начинается в начальной точке кровеносного сосуда и подразделяется на переднюю и заднюю часть. Они направляются вниз и проходят по передней стенке поджелудочной, обходят головку в области соединения с кишечником. Мелкие веточки протягиваются к железе и двенадцатиперстной кишке, а далее расходятся с верхними панкреатодуоденальными кровеносными элементами.
-
Тощекишечные. Всего их насчитывается от 7 до 8 в организме человека, и отходят кровеносные элементы один за другим от выпуклой зоны. Направляются через листки брыжейки к тощей кишке. Каждая ветвь брыжеечной артерии дополнительно разделяется на 2 ствола и переплетается с сосудами кишечных ветвей.
- Подвздошно-кишечные. Отходят к петлям подвздошной кишки. В организме их бывает 5-6 штук. Как и предыдущие, подвздошные кровеносные элементы делятся на 2 ствола и образуют дуги 2 порядка (маленькой величины). От них снова отходят артерии еще меньшего размера и направляются к стенкам петель тонкого кишечника. Также они образуют небольшие ветки, отвечающие за питание лимфатических узлов брыжеечной области.
- Подвздошно-ободочно-кишечная. Начинается в зоне краниальной части брыжеечного сосуда и направляется в правую сторону в область подвздошной кишки по задней стенке брюшной полости. Она делится на дополнительные ветки, которые отходят к слепой и ободочной кишке, а также в область подвздошного отдела кишечника.
- Правая ободочно—кишечная. Формирует отросток с правой стороны от главной брыжеечной артерии, начинается с верхней трети. Направляется к краю ободочной кишки.
- Средняя ободочно—кишечная. Берет начало в верхней части брыжеечной артерии, проходит через брыжейку ободочного участка и разделяется на 2 ветви. Правая отходит к восходящему сосуду, а левая – через брыжеечный край кишки формирует ветвь.
От подвздошно-ободочного сосуда отделяется несколько крупных ветвей. Первая – это восходящая артерия, которая отходит справа к ободочной кишке и поднимается к кровеносной ветви, исходящей из этой зоны. Там же она образует дугу, от которой формируются ободочные ветви. Они отвечают за снабжение кровью верхнего отдела слепой кишки и восходящего участка ободочной петли.
От этой же кровеносной ветви вперед и назад отходят слепокишечные артерии, направляющиеся к слепой кишке. Они формируют сосудистую сетку, проходящую к илеоцекальному углу, где соединяются с концевыми артериями подвздошно-кишечной дуги.
Еще один питающий элемент – червеобразного отростка, отвечающий за кровоснабжение этого участка. Эти артерии проходят через брыжейки аппендикса.
Симптомы
Пациенты с хронической брыжеечной ишемией испытывают боли в животе через 15-60 минут после еды. Боль может возникать в любой части живота, но чаще всего она наблюдается в верхней части или вокруг пупка. Она может длиться от 60 до 90 минут, после чего сама по себе проходит. Однако боль возникает с каждым последующим приемом пищи, поэтому многие люди с брыжеечной ишемией теряют вес из-за частого отказа от еды, связанного с болевыми приступами.
Иногда симптомы брыжеечной ишемии могут быть размыты или очень похожи на многие другие заболевания брюшной полости. Поэтому, прежде чем ставить такой диагноз, врач, в дополнение к субъективным жалобам, должен иметь в наличии результаты ряда лабораторных и визуализирующих тестов. В дополнение к боли в животе и потере веса, другие симптомы могут включать в себя:
- диарею;
- запор;
- тошноту;
- рвоту;
- вздутие живота.
При острой ишемии пациент чаще всего испытывает острую внезапную боль в животе, которая не снимается даже сильными обезболивающими препаратами. Боль может сопровождаться тошнотой или рвотой, которая обычно не приводит к облегчению.
Симптомы острой окклюзии мезентериальных сосудов
Развернутой клинической картине острой окклюзии мезентериальных сосудов могут предшествовать предвестники заболевания, сходные с предынфарктным состоянием, – так называемая «брюшная жаба».
В большинстве случаев острая окклюзия мезентериальных сосудов имеет внезапное начало и на стадии ишемии (первые 6-12 часов) характеризуется невыносимыми, схваткообразными болями в животе. Пациент испытывает беспокойство, не находит себе места, принимает вынужденную позу с приведенными к животу ногами. Возникают тошнота и рвота с примесью желчи и крови, позднее рвота с каловым запахом, неоднократный жидкий стул с примесью крови («ишемическое опорожнение кишечника»).
Наблюдается резкая бледность кожных покровов, цианоз, шоковое состояние, повышение артериального давления на 60-80 единиц (симптом Блинова), брадикардия. Для острой окклюзии мезентериальных сосудов характерно несоответствие между тяжестью состояния больного и данными его осмотра: в первые часы живот остается мягким, брюшная стенка участвует в дыхании, отмечается незначительная болезненность без симптомов раздражения брюшины.
В стадии инфаркта (через 6-12 часов от начала острой окклюзии мезентериальных сосудов) болевые ощущения немного уменьшаются, но нарастает локальная (в зоне поражения кишки) болезненность при пальпации, между пупком и лобком может прощупываться тестовидная припухлость (симптом Мондора), ухудшается состояние больного. Эвакуаторная функция кишечника сохраняется, артериальное давление нормализуется, пульс учащается.
Стадия перитонита начинается через 18-36 часов от момента острой окклюзии мезентральных сосудов, характеризуется резким ухудшением состояния: усилением болей (особенно при движении), выраженной интоксикацией, признаками перитонита, паралитической кишечной непроходимостью.
Лечение
Хирургическое лечение острого мезентериального тромбоза включает в себя следующие этапы:
- осмотр кишечника и пальпация сосудов брыжейки;
- определение наличия пульсации в артериях на границе пораженной области, в случае сомнения проводится рассечение мезентерия для установления артериального кровотечения;
- удаление тромба;
- реконструкция поврежденного сосуда;
- если операция проводится на поздней стадии болезни, и имеются очаги некроза в тканях, необходимо удаление пораженного участка кишечника;
- на 3 стадии патологии проводится промывание брюшной полости;
- послеоперационный период включает обязательное назначение антикоагулянтов (Гепарин, Варфарин).
Реконструкция сосуда в зоне стеноза или тромбоза предусматривает создание шунта, который обеспечивает кровоток между артерией брыжейки и аортой. Этот метод эффективен.
Жалобы и приемы диагностики
На начальных этапах развития ишемии проявляется масштабное повреждение слизистых, сопровождающееся отечностью со стремительным развитием. Диагностирование следует проводить в крайне сжатые сроки, так как происходит отторжение слизистых. Буквально по истечении трех суток с момента начала заболевания без оказания ургентной помощи пациент может скончаться из-за некроза и перфорации кишечника, что влечет к генерализованный перитонит и смерть.
Диагностика проводится на основании показаний лабораторных анализов крови, где фиксируется нарастающий лейкоцитоз и падение эритроцитов
Немаловажно исследование рвотных масс, в которых масса свежей крови, а также сбор жалоб больного. При пальпации обнаруживается сильный болевой синдром
Подтверждение диагноза проводится на основании результатов специальных медицинских методов – ангиографии и контрастной рентгенографии желудочно-кишечного тракта. Если больной поступил в лечебное учреждение в тяжелом состоянии и проведение ангиографии затруднено, прибегают к наиболее кардинальному диагностическому приему — лапаротомии.
Лечение
Хирургическое устранение участка кишечника при постанове диагноза является единственным способом лечения. Операция проводится неотложно, от начала острого проявления дорога каждая минута, так как отказ от операции или промедление влечет летальный исход во всех случаях. Проведение инструментального вмешательства в течение 10 -12 часов имеет риски гибели пациента менее чем в 25%, но если сроки вырастают до суток или двух, опасность потери человека вырастает на уровень 72 -75%.
В процессе проведения хирургической резекции проводится удаление подвергшегося некрозу фрагмента кишечника, тромбэктомия, ревизия брыжейки. Операция проводится под общей анестезией. В послеоперационном периоде проводится соответствующее восстанавливающее лечение.
Осложнения могут возникнуть после операции в различных ситуациях. Прежде всего, это неадекватное удаление отдела кишечника, слабость анастомоза, повлекшего сепсис, вторичный тромбоз или инфаркт участка кишки.
Лечение
Подход к лечению брыжеечной ишемии зависит, главным образом, от степени тяжести и от того, как она протекает (острая или хроническая). Эти факторы определяют изменения в тонкой или толстой кишке, которые остались без кровоснабжения. Также важен размер поражения, который может быть размером в несколько сантиметров, если поражена небольшая ветвь артерии, или же длиной до нескольких метров, если обструкция затронула основной ствол брыжеечной артерии. Все эти факторы имеют решающее значение для оценки методов лечения.
Целью лечения брыжеечной ишемии (острой или хронической) является восстановление проходимости артерии, что обеспечивает правильный кровоток в кишечнике. Это должно быть (по возможности) сделано до того, как ишемия приведет к необратимому повреждению кишечника.
При хронической брыжеечной ишемии можно применять метод трансаортальной эндартерэктомии. Это метод оперативного удаления бляшек, закупоривающих брыжеечную артерию. Другим подходом к лечению брыжеечной ишемии является шунтирование, при котором хирург создает искусственный «путь», по которому кровь обходит суженную или заблокированную артерию. Для создания такого шунта можно использовать венозный трансплантат собственной вены пациента или синтетический материал. Шунт размещается так, чтобы он соединял части артерии выше и ниже обструкции, создавая новый путь для кровотока в кишечнике.
Ангиопластика и установка стента – способ открытия суженной артерии и сохранения ее проходимости. Для этого через большую артерию вводят катетер, а после определения точного местоположения препятствия посредством этого катетера размещается стент, который расширяет область сужения. Стент представляет собой тонкую трубку из переплетенных металлических волокон, которая держит артерию открытой.
Лечение острой брыжеечной ишемии обычно является неотложной процедурой, поскольку необратимое повреждение кишечника происходит очень быстро. Если заболевание диагностировано на ранней стадии, можно использовать лекарства, называемые тромболитиками, которые нацелены на устранение препятствия (тромб), заблокировавшего артерию. В некоторых случаях это лечение полезно и позволяет «открыть» сосуд. Однако при наличии признаков повреждения кишечника может возникнуть необходимость в более быстром устранении обструкции, так как для действия тромболитиков требуется время, которого в условиях острой брыжеечной ишемии бывает недостаточно.
К сожалению, большой процент пациентов с острой брыжеечной ишемией по тем или иным причинам не получает своевременного лечения, поэтому на более позднем этапе закупорки в кишечнике уже произошли необратимые изменения (некроз). В этой некротической области происходит разрастание бактерий, продукты жизнедеятельности которых отравляют организм. Это состояние опасно для жизни, и если хирургическое лечение по какой-либо причине откладывается, оно может привести к летальному исходу. Поэтому единственным оправданным методом лечения здесь остается хирургическое удаление некротической области.
Поскольку эффективность, риск и продолжительность каждого из терапевтических вариантов, обсуждаемых для брыжеечной ишемии, зависит от ряда факторов, оценка состояния и принятие правильного решения является важной и ответственной задачей, которая решается совместными усилиями лечащего врача и хирурга. Информация, представленная в данной статье, предназначена исключительно для ознакомления и не может заменить профессиональную консультацию и квалифицированную медицинскую помощь
При малейшем подозрении о наличии данного заболевания обязательно проконсультируйтесь с врачом!
Информация, представленная в данной статье, предназначена исключительно для ознакомления и не может заменить профессиональную консультацию и квалифицированную медицинскую помощь. При малейшем подозрении о наличии данного заболевания обязательно проконсультируйтесь с врачом!
Причина и ее следствия
Как ни странно это звучит на первом этапе изучения патологии, но закупоривание венозной сети брыжейки является следствием нарушения деятельности сердечно – сосудистой системы в целом. Изменение состава крови, увеличение количества тромбоцитов и высокий протромбин, когда кровь становится густой и вязкой, недостаточная эластичность венозной стенки, когда она становится рыхлой, отлично приспособленной для прикрепления тромбов является благотворной средой для того, чтобы в различных местах возникали явления тромбоза. Патология в большинстве случаев присуща людям преклонного возраста на фоне иных серьезных болезней. Возрастные признаки могут быть самыми разнообразными, поэтому очень часто даже специалистам сложно определить это опасное заболевание. Почему более чем 70 – 72% выявленной закупорки сосудистого русла в виде инфаркта кишечника даже в условиях современной высокоэффективной медицины заканчивается смертью? Это явление связано с комплексом факторов:
- Ослабленный, изношенный в течение нескольких прожитых десятков лет организм;
- Влияние нарушения обмена веществ, эндокринные и гормональные деструкции, влияние климакса у женщин;
- Хронические заболевания систем организма, в первую очередь это сердце и сосуды.
- Перенесенные ранее тяжелые инфекционные заболевания и воспалительные процессы в сфере пищеварительного тракта.
- Паразитарные инвазии, последствия травм и оперативных вмешательств.
- Следствия травм, токсических отравлений, профессиональных вредностей, воздействия радиации.
На фоне столь серьезных патологий диагностирование представляет собой значительную трудность, сюда включают определение уровня непроходимости кишечника, возможности активного развития дивертикулита и воспалительных заболеваний кишечника.