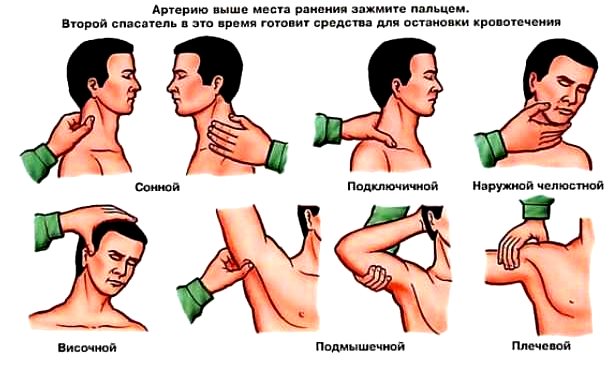
Желудочное кровотечение: какие имеет особенности и симптомы
Содержание:
Диагностика желудочного кровотечения
К какому врачу необходимо обращаться при желудочном кровотечении?
- при болях и дискомфорте в верхней части живота, тошноте, нарушении пищеварения – к терапевту, гастроэнтерологу;
- при повышенной кровоточивости, появлении на теле большого количества синяков – к терапевту, гематологу.
В каких случаях нужно вызывать «Скорую помощь»?
- Резкая слабость, бледность, заторможенность, быстрое ухудшение состояния.
- Потеря сознания.
- Рвота «кофейной гущей».
Какие вопросы может задать врач?
Вопросы, которые вам могут задать на приеме
- Какие жалобы беспокоят на данный момент? Когда они возникли? Как изменялось ваше состояние с того момента?
- Бывали ли у вас желудочно-кишечные кровотечения в прошлом? Обращались ли вы к врачам с похожими проблемами?
- Есть ли у вас язва желудка или двенадцатиперстной кишки? Если есть – как долго? Какое лечение получали?
- Есть ли у вас следующие симптомы: боли в верхней части живота, тошнота, рвота, отрыжка, изжога, нарушения пищеварения, вздутие живота?
- Были ли у вас операции по поводу заболеваний желудка и вен живота? Если были – по какому поводу, когда?
- Страдаете ли вы каким-либо заболеванием печени, нарушением свертываемости крови?
- Как часто и в каком количестве вы употребляете алкоголь?
- Бывают ли у вас кровотечения из носа?
Какое обследование может быть назначено?
| Название исследования | Описание | Как проводится? |
| Фиброгастродуоденоскопия | Эндоскопическое исследование, во время которого врач осматривает слизистую оболочку пищевода, желудка, двенадцатиперстной кишки. Чаще всего при этом можно установить место и источник кровотечения. | Исследование проводят натощак.
Обычно смотр не занимает много времени. |
| Рентгенография желудка | Для выявления причины желудочного кровотечения проводится рентгенография с контрастом. Врач может оценить состояние стенок органа, выявить язвы, опухоли, диафрагмальную грыжу и другие патологические состояния. | Исследование проводится натощак. Желудок должен быть пустым, иначе контраст не сможет его равномерно заполнить.
|
| Ангиография | Рентгенконтрастное исследование сосудов. Выполняется, когда есть подозрение, что желудочное кровотечение является следствием атеросклероза или других сосудистых нарушений. | Через специальный катетер в нужный сосуд вводят контрастный раствор. Затем делают рентгеновские снимки. Прокрашенный сосуд на них хорошо виден. |
| Радиоизотопное сканирование | Проводится по показаниям, когда не удается обнаружить другими способами место кровотечения. В кровь пациента вводятся эритроциты, меченые специальным веществом. Они скапливаются в месте кровотечения, после чего их можно выявить, сделав снимки при помощи специального аппарата. | В вену пациента вводят раствор с мечеными эритроцитами, после чего делают снимки. |
| Магнитно-резонансная томография | Проводится по показаниям, когда для постановки правильного диагноза врачу нужна дополнительная информация. При помощи МРТ можно получить снимки с послойными срезами или трехмерным изображением определенной области тела. | Исследование выполняется в специализированном отделении при помощи специальной установки. |
| Общий анализ крови | Отклонения, которые можно выявить в общем анализе крови при желудочном кровотечении:
|
Кровь берут обычным способом из пальца или из вены. |
| Исследование свертываемости крови – коагулограмма | Исследование применяется в случаях, когда имеется подозрение, что желудочное кровотечение связано с нарушением свертываемости крови. | Кровь исследуют при помощи специального аппарата. Оценивают ряд показателей, на основании чего делают выводы о состоянии свертывающей системы. |
Как распознать желудочно-кишечное кровотечение
Первые признаки кровотечения – это слабость, которая нарастает с разной скоростью (зависит от скорости кровопотери), головокружение, потливость, ощущение учащенного сердцебиения. При выраженной кровопотере человек становится неадекватным, а потом постепенно засыпает, бледнея. Если кровь теряется быстро, человек испытывает сильное чувство, страха, бледнеет, теряет сознание.
Эти симптомы характерны для любого острого кровотечения с потерей более 300 мл крови, а также для любых состояний, которые могут закончиться шоком (интоксикация, прием антибиотиков на фоне значительной бактериальной инфекции, прием продукта или лекарства-аллергена).
Именно о ЖКК стоит думать по имеющимся симптомам:
- цирроза или тромбоза печеночных вен. Это желтый цвет сухой кожи, похудание рук и ног при увеличении живота, в которой скапливается жидкость, покраснение ладоней и стоп, кровоточивость;
- болезней свертывания. Это кровоточивость при чистке зубов, кровоточивость из места инъекций и так далее;
- гастритов, дуоденитов и язвенной болезни. Это боли в верхних отделах живота сразу после еды (характерно для поражения желудка) или через 2-4 часа после нее (характерно для поражений 12-перстной кишки), тошнота, отрыжка;
- инфекционного заболевания кишечника. Это повышение температуры, тошнота, рвота, озноб, слабость. При этом человек может вспомнить, что ел что-то «опасное»: сырую воду, беляш на автовокзале, трехдневный салат с майонезом, торт или пирожное с кремом. Нужно сказать, что инфекционные гастроэнтероколиты не вызовут обильного ЖКК, разве что, это будет дизентерия, при которой (но не в самом начале болезни) в нижних отделах кишечника образуются язвы.
Никаких проявлений не имеет большинство опухолей, дивертикулов или полипов ЖКТ. Поэтому если желудочно-кишечное кровотечение развилось остро, на фоне полного здоровья (или можно вспомнить только чередование запоров и поносов, необъяснимую потерю веса), нужно думать именно об этом.
Почему мы сразу не описываем появление крови, ведь ЖКК обязательно ею сопровождаются? Да, действительно, кровь обладает слабительным эффектом, она не останется в просвете ЖКТ и не всосется обратно. Она не станет застаиваться, разве что ЖКК совпало с острой кишечной непроходимостью (например, перекрытием кишечника опухолью), что может совпасть крайне редко
Но для того, чтобы кровь «показалась» наружу, должно пройти время, пока она преодолеет расстояние от поврежденного сосуда до прямой кишки или до рта. Сразу описывать появление крови можно только при кровотечении из сигмовидной или прямой кишки. Тогда первыми симптомами будут не слабость и головокружение, а дефекация, когда в каловых массах обнаружилась алая кровь (чаще всего это геморрой или анальная трещина, поэтому дефекация будет болезненной)
Дальнейшие симптомы желудочно-кишечного кровотечения различаются в зависимости от того, сосуды какого отдела оказались повреждены.
Так, если источник кровотечения находится в верхних отделах желудка, и объем теряемой крови превышает 500 мл, то будет рвота с кровью:
- алой кровью – если источником является артерия в пищеводе;
- похожей на кофейную гущу (бурой) – когда источник находится в желудке или 12-перстной кишки, и кровь смогла смешаться с желудочным соком и окислиться;
- темной (венозной) кровью – если источник – расширенная вена пищевода.
Кроме этого, при любом объеме кровопотери из верхнего отдела кал тоже будет окрашен кровью: он приобретет более темный цвет. Чем больше будет потеряно крови, тем стул будет более черным и более жидким. Чем больше объем кровотечения, тем раньше появится этот стул.
ЖКК из верхних отделов ЖКТ приходится отличать от состояний, когда кровь попала из дыхательных путей. Нужно запомнить: кровь из дыхательных путей будет выделяться с кашлем, она содержит очень много пены. Стул при этом практически не темнеет.
Бывают также состояния, источник кровотечения находился во рту, в носу или в верхних дыхательных путях, кровь была проглочена, после чего наблюдалась рвота. Тогда пострадавшему нужно вспоминать, был ли факт травмы носа, губ или зубов, было ли проглочено инородное тело, был ли частый кашель.
Для кровотечений из тонкого и толстого кишечника рвота с кровью не характерна. Они характеризуются только потемнением и разжижением стула. Если кровотечение:
- из прямой кишки или анального сфинктера – на поверхности кала появится алая кровь;
- из слепой кишки или восходящей ободочной – кал может быть как темным, так и выглядеть как коричневый кал, перемешанный с темно-красной кровью;
- из нисходящей ободочной, сигмовидной или прямой кишки – кал обычного цвета, в нем видны прожилки или сгустки крови.
Лечение желудочного кровотечения
Лечение умеренного желудочного кровотечения, не вызывающего значительного ухудшения состояния пациента, может проводиться амбулаторно или в отделении гастроэнтерологии. Для консервативной остановки кровотечения назначают гемостатические лекарственные средства, для коррекции постгеморрагической анемии применяются препараты железа. При возникновении острого, обильного кровотечения требуется обязательная госпитализация в стационар с использованием хирургического гемостаза.
При поступлении в отделение пациента с профузным желудочным кровотечением ему обеспечивают полный покой, надежный венозный доступ, начинают интенсивное восполнение объема циркулирующей крови кристаллоидными, коллоидными растворами и препаратами крови (свежезамороженная плазма, криопреципитат, эритроцитарная масса). На область желудка помещают пузырь со льдом. После относительной стабилизации состояния проводится экстренная остановка гастродуоденального кровотечения путем клипирования или лигирования кровоточащих сосудов при гастродуоденоскопии, прошивание кровоточащей язвы желудка. Если причиной кровотечения является язва желудка, проводится ее иссечение, а в некоторых случаях – резекция желудка (удаляется 2/3 органа и создается анастомоз между культей желудка и кишечником).
После осуществления инструментального гемостаза назначается антисекреторная и симптоматическая терапия, направленная на профилактику возникновения повторных желудочных кровотечений. Пациента следует уведомить о том, что несвоевременно распознанное желудочное кровотечение может привести к развитию выраженной анемии, геморрагического шока, острой почечной недостаточности, а в последующем — к полиорганной недостаточности и смерти
Именно поэтому так важно выполнять все рекомендации гастроэнтеролога, провести полный курс антисекреторной терапии
Отмечено, что в группе пациентов молодого и среднего возраста использование эндоскопического гемостаза в сочетании с антисекреторной терапией приводит к наилучшим результатам, частота рецидивов в этих возрастных группах минимальная. Однако у пожилых пациентов эффективность данной методики не столь высока, а достаточно частые случаи повторных желудочных кровотечений у больных в возрасте приводят к увеличению летальности от данного осложнения до 50%.
Лечение желудочного кровотечения
Существует две тактики лечения желудочных кровотечений:
- без хирургического вмешательства (консервативный);
- операция.
Лечение без операции
| Мероприятие | Описание | Как проводится? |
| Строгий постельный режим | Покой способствует стиханию кровотечения, а во время движений оно может усилиться. | |
| Холод в подложечную область | Под действием холода происходит сужение сосудов, это способствует остановке кровотечения. | Чаще всего используется пузырь со льдом, обернутый тканью. |
| Промывание желудка ледяной водой | Под действием холода происходит сужение сосудов, это способствует остановке кровотечения. | Промывание желудка осуществляется при помощи зонда – трубки, которая вводится в желудок через рот или через нос. |
| Введение в желудок через зонд адреналина или норадреналина | Адреналин и норадреналин – «гормоны стресса». Они вызывают спазм сосудов и остановку кровотечения. | В желудок пациента вводят зонд, через который можно ввести лекарства. |
| Внутривенное введение кровоостанавливающих растворов | Специальные кровоостанавливающие растворы содержат вещества, повышающие свертываемость крови. | Лекарства вводятся внутривенно при помощи капельницы. |
|
Переливание крови и кровезаменителей проводится в тех случаях, когда больной потерял в результате желудочного кровотечения много крови. | |
| Другие препараты, предназначенные для борьбы с имеющимися нарушениями в организме |
Эндоскопическое лечение
Способы эндоскопического лечения
- Обкалывание кровоточащей язвы желудка растворами адреналина и норадреналина, которые вызывают спазм сосудов и останавливают кровотечение.
- Электрокоагуляция – прижигание мелких кровоточащих участков слизистой оболочки.
- Лазерная коагуляция – прижигание при помощи лазера.
- Прошивание нитями или металлическими клипсами.
- Аппликация специального медицинского клея.
Операция при желудочном кровотечении
Хирургическое лечение желудочного кровотечения необходимо в следующих случаях
- попытки остановить кровотечение без операции не дают результата;
- сильное кровотечение и значительное снижение артериального давления;
- тяжелые нарушения в организме больного, которые могут привести к ухудшению состояния: ишемическая болезнь сердца, нарушение кровотока в головном мозге;
- повторные кровотечения после того, как они уже были остановлены.
Наиболее распространенные виды операций при желудочном кровотечении
- Ушивание кровоточащего участка.
- Удаление части желудка (или всего органа полностью, в зависимости от причины кровотечения).
- Пластика места перехода желудка в двенадцатиперстную кишку.
- Операция на блуждающем нерве, который стимулирует выделение желудочного сока. В итоге улучшается состояние пациента с язвенной болезнью, снижается риск рецидива.
- Эндоваскулярные операции. Врач делает прокол в паховой области, заводит через бедренную артерию зонд, достигает кровоточащего ссуда и перекрывает его просвет.
Реабилитация после операции на желудке
В большинстве случаев реабилитационные мероприятия проводятся по схеме
- в первый день пациенту разрешают совершать движения руками и ногами;
- со второго дня обычно начинается дыхательная гимнастика;
- на третий день пациент может попробовать встать на ноги;
- на восьмой день, при благоприятном течении, снимают швы;
- на 14-й день выписывают из стационара;
- впоследствии пациент занимается лечебной физкультурой, физические нагрузки запрещены в течение месяца.
Диета в послеоперационном периоде (если операция не была очень тяжелой, и нет осложнений)
- 1-й день: запрещено есть и пить воду. Можно лишь смочить губы водой.
- 2-й день: можно только пить воду, по полстакана в день, чайными ложечками.
- 3-й день: можно принять 500 мл воды, бульона или крепкого чая.
- 4-й день: можно принимать по 4 стакана жидкости в сутки, разделив это количество на 8 или 12 приемов, разрешается кисель, простокваша, слизистые супы.
- С 5-го дня можно употреблять любые количества жидких супов, творог, манную кашу;
- С 7го дня в рацион добавляется вареное мясо;
- С 9-го дня пациент переходит на обычное щадящее питание, исключая раздражающую пищу (острое и пр.), продукты, приготовленные на основе цельного молока.
- В последующем рекомендуется частое питание небольшими порциями – до 7 раз в день.
Кровь в желудке: что делать в такой непростой ситуации?
Кровотечения в желудке или гастродуоденальное кровотечение – это состояние, при котором кровь попадает в просвет желудка. Сегодня эта проблема является актуальной для срочной хирургии.
Быстрый темп жизни, некачественное питание, психоэмоциональные напряжения, прием воспалительных медикаментов, несогласованных с врачом, болезни ЖКТ, обычная рвота — все это причины возникновения такого явления.
Отсутствие неотложной медицинской помощи может привести к серьезным последствиям, вплоть до смерти пациента. У пожилых людей кровотечения наблюдаются чаще.
Самые частые причины гастродуоденального кровотечения
Артерии, задача которых состоит в кровоснабжении желудка, проходят по его правой и левой части. От главных артерий отходят множественные мелкие артерии.
Венозное сплетение находится в зоне перехода пищевода в желудок. Некоторые патологии приводят к расширению и повреждению вен, что в свою очередь способствует кровоизлиянию.
Оно происходят в тех случаях, когда пораженная часть имеет крупные сосуды либо капилляры.
Этому способствуют всевозможные патологии и повреждения:
- Язва желудка и двенадцатиперстной кишки;
- Эрозии на слизистой оболочке органа;
- Язвенные образования, возникающие в результате повреждений и несчастных случаев;
- Язвы, которые образуются вследствие приема определенных препаратов;
- Повреждение слизистой на фоне частой рвоты;
- Воспалительная патология кишечника;
- Воспалительный процесс геморроидальных узлов;
- Трещины в прямой кишке;
- Новообразования в ЖКТ;
- Нарушение строения стенок кровеносных сосудов;
- Проблемы со свертыванием крови;
- Травмы ЖКТ: инородные тела в органе и т. д.;
- Заболевания инфекционного характера.
Интересные факты
Кровотечение ЖКТ является одной из наиболее частых причин неотложной госпитализации больных. На сегодняшний день существует более ста патологий, которые могут привести к кровотечениям ЖКТ.
Приблизительно 75% всех состояний происходят вследствие язвенных образований.
Кровоизлияния возникают примерно у каждого пятого человека с диагнозом язва желудка или двенадцатиперстной кишки, который не занимался лечением своего заболевания.
Помните, что без эффективной терапии патологий, которые привели к такому явлению, после затишья, оно рано или поздно возобновится снова, чем и опасен этот процесс. Не стоит халатно относиться к проявлениям симптомов указывающих на кровотечение, ведь это серьезные признаки того, что нужно немедленно посетить доктора и начать лечение.
Какие признаки и симптомы
К ранним симптомам кровотечения в ЖКТ относятся:
- общая слабость, адинамия;
- головокружение, обморочное состояние, спутанность и потеря сознания;
- шум в ушах, мелькание мушек в глазах;
- тошнота, рвота;
- изменение цвета желудочных и кишечных выделений (рвоты и кала);
- потливость;
- сильная жажда;
- учащение пульса;
- бледность кожных покровов, цианоз губ, посинение и снижение температуры кончиков пальцев.
Выраженность симптомов патологии зависит от интенсивности кровотечения, ОЦК и количества потерянной крови. Вследствие большего начального объема циркулирующей крови признаки кровотечения у взрослых могут манифестировать позже и менее ярко, чем у детей. Даже незначительная потеря крови у маленького ребенка может повлечь за собой необходимость немедленной реанимации.
Симптомы внутреннего кровотечения в желудке часто проявляются одновременно с признаками массивной кровопотери и снижения объема циркулирующей крови. На фоне проявлений потери крови может наблюдаться болевой синдром в пораженном отделе ЖКТ, увеличение объема живота за счет скопления жидкости (асцита), лихорадка, вызванная интоксикацией, снижение массы тела, резкое изменение или потеря вкусовых ощущений и другие патологические явления, указывающие на причину ЖКК.
Основным симптомом желудочного кровотечения является кровавая рвота, характер которой может указать на причину патологии и длительность кровотечения.
| Причина кровотечения в желудке, пищеводе или 12-перстной кишке | Цвет и консистенция рвоты |
| Варикозное расширение вен и эрозии пищевода, профузное кровотечение при разрыве слизистой | Алая примесь крови в рвоте |
| Язвы 12-перстной кишки и желудка, заворот кишок, раковые неоплазии верхних отделов тракта, разрыв слизистой желудка | «Кофейная гуща» (темная рвота с зернистой структурой) |
«Кофейная гуща» является продуктом обработки крови из желудка соляной кислотой.
Повторная рвота с кровью через 1-2 часа после первого эпизода свидетельствует о продолжении кровотечения, а рвота через 4-6 часов — о его рецидиве.
При желудочном кровотечении симптомы кровопотери в большинстве случаев проявляются более ярко, чем при кровотечениях в кишечнике. Это обусловлено тем, что частыми причинами повреждения стенок тонкой, толстой и прямой кишок являются травмы геморроидальных узлов, полипоз и небольшие трещины в слизистой. Они могут спровоцировать длительную, но незначительную кровопотерю, которая сопровождается небольшим снижением концентрации гемоглобина и развитием компенсаторной тахикардии с сохранением нормального АД и самочувствия пациента.
Симптомами кишечного кровотечения, сопровождающегося массивной кровопотерей, могут являться:
- черный кал;
- выделение мелены (неоформленного дегтеобразного стула с сильным неприятным запахом);
- слабость, потеря сознания, бледность кожи и другие проявления острой кровопотери.
Визуальные изменения цвета и структуры кала видны только при кровопотере более 100 мл/сутки и повреждениях прямой и ободочной кишок (трещинах, полипах, кровоточащем геморрое). При разовом истечении крови (при язве желудка и патологиях нижних отделов пищеварительного тракта) кровь выделяется со стулом в неизмененном виде. При длительном массивном кровотечении через несколько часов после его начала выделяется дегтеобразный стул (темный кал с мелкими сгустками).
| Заболевание | Вид и консистенция выделений | Характер кровотечения |
| Анальные трещины, геморрой | Кал с алыми прожилками крови | Хронические потери крови, возникающие во время и после дефекации, при физической нагрузке. |
| Неспецифичный язвенный колит, болезнь Крона | Водянистые слизистые выделения с гнойными и кровянистыми примесями | Наиболее часто наблюдаются слабые кровотечения на протяжении длительного времени, но случаются и массивные кровопотери. |
| Онкологические заболевания кишечника | Темный кал с примесью слизи | Выделения длительные, малоинтенсивные. Кровь примешивается к калу, окрашивая его в темный оттенок. |
При хроническом течении патологии возможно возникновение симптомов анемии:
- слабость, быстрая утомляемость;
- снижение работоспособности;
- частые головокружения;
- воспаление ротовой полости и языка;
- бледность слизистых оболочек и кожного покрова.
Причины кровотечения из кишечника (таблица и фото)
| Причины | Что происходит |
|---|---|
| Острые язвы | Язвенные дефекты внутри кишечника образуются реже, чем в желудке. Обычно поражается двенадцатиперстная кишка, но могут встречаться язвы других отделов. Слизистая изъязвляется под воздействием токсичных препаратов, стрессов. |
| Опухоли и полипы толстой кишки | Опухолевые образования крайне редко возникают в тонком кишечнике, обычно это именно терминальные отделы кишки. Часто встречается опухоль сигмовидной кишки, прямой кишки или полипозные образования в любом отделе толстого кишечника. Хорошее снабжение сосудами делает возможным кровотечение из опухоли в любой момент. |
| Неспецифические воспалительные заболевания кишечника (болезнь Крона, язвенный колит) | Аутоиммунное воспаление при таких колитах связано с атакой собственного иммунитета. Глубина воспаления и распространенность зависят от тяжести заболевания. Осложнения колитов проявляются кровотечением из пораженных участков кишки. |
| Инфекционные колиты, например, дизентерия | Бактериальные энтероколиты могут стать причиной кровоизлияний в кишечнике. К наиболее опасным относятся шигеллы и энтерогеморрагические эшерихии. При развитии инфекции эритроциты пропотевают из сосудов и попадают в полость кишечника, вызывая появление крови в стуле. |
| Геморрой | Одна из наиболее частых причин появления красной крови в стуле – кровотечение из геморроидальных узлов. Это расширение вен прямой кишки, связанной с многими причинами: хронические запоры, метеоризм, беременность. Такие расширенные участки вен имеют очень тонкие стенки, поэтому могут легко повреждаться, например, при дефекации. |
Симптомы кровоизлияния из кишечника
Проявление кишечного кровотечения – это обнаружение крови в стуле. В зависимости от объема потерянной крови и уровня патологии, стул может иметь различный вид.
При крупном кровотечении из толстого кишечника кровь не успевает перевариваться. Она смешивается с каловыми массами. Стул окрашивается кровью в вишнево-красный цвет.
Особые симптомы появляются, если источник кровоизлияния непосредственно в прямой кишке – полип или геморрой. В этом случае кровь небольшими сгустками находиться сверху каловых масс, не смешиваясь с ними. Это будет говорить о кровоизлиянии из самых терминальных отделов кишки.
Незначительное кровотечение из толстой или тонкой кишки визуально заметить невозможно. В данном случае тактика такая же, как и при мелкой кровопотере из пищевода или желудка. Следы крови обнаруживаются в лабораторном анализе кала.