Тромбоз подколенной вены: какие симптомы опасны для жизни?
Содержание:
Предпосылки образования тромбов
Выделяют три основных предпосылки почему тромб образовывается и во почти всех вариантах отрывается:
- Повреждение стены сосуда (механическая травма, воспалительные процессы, повреждение внутренней стены микробами, токсинами, вирусами);
- Некорректная работа свертываемой функции крови (активация коагулянтов и провоцирование агрегации тромбоцитов — присоединение друг к другу). В основном этот процесс связан с врожденными отклонениями в развитии тромбоцитов, желая иногда конфигурации происходят на хим уровне (опосля действия бактериальных, вирусных клеточек, приема определенных фармацевтических средств);
- Замедление кровообращения (связанное с передавливанием артерий и вен, варикозным расширением сосудов, увеличением густоты крови).
Тромбы могут образоваться в хоть какой составляющей кровеносной системы – в венах, артериях и даже в сердечко. Вышеуказанные предпосылки – применимые для каждого варианта.
Но есть еще специальные причины, которые влияют лишь на определенную часть кровеносной системы.
Предпосылки появления тромбов в артериях
Основной фактор образования тромба в артериях (кровеносные сосуды, несущие кровь от сердца к органам, в отличие от вен, в которых кровь движется к сердцу («центрипетально»)) – это облитерирующий склероз.
Во внутренней оболочке артерии откладывается холестерин и липиды (жиры).
Вокруг этих скоплений, выстилающий сосуд начинает замещаться (равномерно) соединительной тканью, которая позже сформировывает атеросклеротическую бляшку. Бляшка воспринимается организмом как некоторый недостаток, который необходимо «убрать».
На ее поверхность осаждаются сгустки фибрина и тромбоциты, равномерно сформировывая тромб – сначала непрочный и мягенький, со временем тот уплотняется.
Этот процесс происходит у большая части людей, но с различной скоростью.
Кровяной сгусток в венах
На стенах вен холестерин никак не найти, так как это вещество попадает в артериальную кровь. Венозные тромбы образовываются из-за специфичных повреждений стены сосуда: тромбофлебит и флеботромбоз.
Тромбофлебит – появление тромба на воспаленном участке сосуда (воспаления могут быть вызваны заразой, хим агентами, пороками венозных клапанов, варикозные заболевания…).
Флеботромбоз – тромб образовывается без симптомов воспаления.
Ежели поражено сердечко
Основной фактор – замедление кровотока. Таковое может быть, к примеру, опосля инфаркта миокарда (часть сердечных тканей погибает, замещается соединительной тканью). Нередко тромбы формируются опосля операций на сердечко (к примеру, установка клапана).
https://youtube.com/watch?v=4UeSYoNB2OU
Народ опешил! Суставы восстановятся за 3 дня! Приложите…
Мало кто знает, но именно это лечит суставы за 7 дней!
Эффективное лечение
На ранних стадиях заболевания проводят медикаментозное лечение
При ярко выраженных симптомах болезни и опасности появления тромбоэмболии артерий показано лечение в стационаре. Длительность терапии напрямую зависит от вероятности развития осложнений.
Изначально проводят медикаментозное лечение. В запущенных случаях осуществляют операцию по удалению тромба.
Медикаментозная терапия
В амбулаторных условиях не устраняют тромбоза подколенной вены. Лечение медикаментами направлено на улучшение кровотока и предотвращение расширения тромба. Поэтому прием лекарственных средств совмещают с использованием компрессионных чулок. Для нормализации кровотока прописывают медикаменты следующих групп:
- Ангиопротекторы. Снижают отечность и оказывают расширяющее воздействие на сосуды. К ним относят Троксевазин, аскорбиновую кислоту, Эскузан и Рутин.
- Флеботоники. Их прием способствует оттоку крови от нижних конечностей. Среди препаратов этой группы выделяют Эсцин.
- Антибактериальные средства. Назначаются в целях устранения и профилактики воспалительного процесса.
- Антикоагулянты (Гепарин, Варфарин). Препятствуют увеличению тромбина в крови, что позволяет предупредить появление новых тромбов
- Тромболитические препараты. Необходимы для растворения тромба на начальных этапах его формирования.
Хирургическое вмешательство
В запущенных случаях проводят хирургическую операцию
Хирургическую операцию проводят при высоком риске отрывания тромба в подколенной зоне. Если он по кровеносной системе попадает в легочную артерию, возможен летальный исход. Чтобы этого не случилось, тромб из сосудов удаляется.
Наиболее распространенный метод вмешательства – баллонная тромбэкстракция. Преимуществом этого метода является быстрое восстановление функционирования кровотока. Из недостатков выделяют высокую вероятность травмирования стенки сосудов.
Для предотвращения перемещения сгустка в подколенной вене практикуют установку кава-фильтра. Он представляет собой миниатюрный прибор, закрывающий прохождение тромба по сосудам. Этот метод лечения актуален при отсутствии возможности применения антикоагулянтов.
На заметку! Особой популярностью пользуется регионарная тромболитическая терапия. Она заключается во введении рассасывающих средств (Урокиназы и Стрептокиназы) в область задней большеберцовой вены.
Другие методы
Симптоматика и проявления заболевания также устраняют с помощью средств народной медицины и диетотерапии. Признаки патологического процесса становятся менее выраженными, но полностью избавиться от тромбоза этими способами невозможно.
Основной результат приносит хирургическое вмешательство и медикаментозное лечение. К эффективным средствам народной медицины относят:
- Для приготовления настоя вербены 1 ст.л. сухой смеси заливают стаканом кипятка. После готовности напиток принимают небольшими глотками на протяжении всего дня.
- Купировать болевой синдром помогают ванночки на основе топяной сушеницы. 200 гр травы необходимо залить ведром горячей воды. Ноги в таком составе следует держать не менее 30 минут.
- Следует смешать по 2 ст.л. тысячелистника, листьев березы, цветков бессмертника, коры дуба и листьев брусники. Травяная смесь заливается литром воды и настаивается на протяжении нескольких часов. Полученное лекарство нужно принимать 3 раза в день по 100 мл.
К основной терапии дополнительно назначают лечебную гимнастику. К ней относят выполнение асан йоги, направленных на разработку коленного сустава и растягивание мышц голени. На подколенную зону накладывают утягивающую повязку или надевают компрессионные чулки.
Не менее важно обратить внимание на повседневный рацион. Людям с лишним весом показана диета, направленная на снижение массы тела. Для укрепления сосудов и разжижения крови необходимо обеспечить поступление в организм витамина C, E и бета-каротина
Для укрепления сосудов и разжижения крови необходимо обеспечить поступление в организм витамина C, E и бета-каротина
Для укрепления сосудов и разжижения крови необходимо обеспечить поступление в организм витамина C, E и бета-каротина.
Желательно ввести в рацион чернику, цитрусы, имбирь, чеснок, вишню и т.д
Крайне важно ежедневно выпивать не менее 2 литров воды. Следует полностью отказаться от маринадов, копченых продуктов, жирных блюд, кофе и алкогольных напитков. Категорически запрещен алкоголь
Категорически запрещен алкоголь.
Как избежать варикоза под коленом и что делать ежели он возник?
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Статистика вещь неумолимая, как проявили исследования крайних лет, каждый десятый обитатель нашей планетки, мучается таковой заболеванием, как варикоз (расширение вен (упрощённо варикоз) — часто встречающийся патологический процесс, поражение вен (сосудов, несущих кровь к сердцу), для которого характерно увеличение диаметра просвета, истончение) под коленом.
Ежели у вас работа сидящего типа, то лучше её организовать так, что бы чередовать работу и физические перегрузки. Но при этом занятия спортом не должны приносить болевых чувств, а напротив, снимать боль под коленом. Тем наиболее в тех вариантах, когда варикоз дает о для себя знать, необходимо быть усмотрительным.
Таковой вид болезни сосудов, как варикоз под коленкой, почаще всего возникает конкретно у дам. Это, как правило, дамы от 30 до 60 лет с врождённым недостатком венозных клапанов. Большая часть этих людей мучается от ожирения, у них броско выраженная некорректная осанка, они не обожают физические перегрузки. Во время беременности увеличивается шанс развития варикоза, так как организм перестраивается и испытывает огромные перегрузки. Все перечисленные тут причины приводят к повышению давления на вены, в итоге чего кровоснабжение в нижних конечностях существенно усугубляется.
Варикоз на коленях можно распознать по извитым венам на ногах, которые получают багровый или синий цвет. Встречаются варианты, когда люди жалуются на судороги в мускулах ног и интенсивных болях в коленях. Опосля чего на ногах начинают возникают соответствующие пятна коричневатого цвета.
Ркомендации при варикозе под коленом
Ежели у вас диагностировали варикоз под коленом, исцеление проводить без вмешательства докторов нельзя. Но делая меньше обрисованные правила вы можете сделать лучше свое состояние или предотвратить возникновение заболевания.
Попытайтесь делать последующие правила:
- Не посиживаете и не стойте длительное время бездвижно на одном месте, так как без движения в покоробленных сосудах начинает застаиваться кровь.
- Временами двигайтесь или желая бы не запамятовывайте поменять положение тела.
- Целительные колготки и гольфы не дают задерживаться воды в поражённых тканях – не запамятовывайте их одевать.
- В положении посиживая никогда не пытайтесь уснуть.
- Когда приходится длинно находиться в сидящем положении, чтоб сделать лучше кровоснабжение, сгибайте и разгибайте ноги в суставе голеностопа. Через каждые 50 минуток попытайтесь вставать.
- В сидящем положении лучше не спать.
Выполнение этих советов дозволит облегчить ситуацию, но при этом консультация врача-флеболога нужна. Фармацевтические средства, которые назначит доктор, посодействуют сделать лучше состояние организма или подымут венозный тонус. Но ежели заболевание в запущенном состоянии, тогда потребуются особые инъекции или вмешательство доктора.
Ни один человек (общественное существо, обладающее разумом и сознанием, а также субъект общественно-исторической деятельности и культуры) не застрахован от этой заболевания, а означает нужно держать в голове, что на исходных стадиях развитиях она ни как не дает о для себя знать. По этому, нужно заниматься профилактикой, известия подвижный и здоровый образ жизни. Статистика гласит, что, варикоз коленного сустава волнует каждого 4-ого человека молодее 29 лет.
https://youtube.com/watch?v=4YxmT-XvWU8
Симптомы развития болезни
Симптомы тромба в ноге под коленом не являются специфические. Эту патологию можно перепутать с множеством иных заболеваний. Сходная симптоматика появляется не только при возникновении заболеваний опорно-двигательного аппарата, она имеет высокую степень схожести с признаками острого периода в развитии варикозной болезни, облитерирующим атеросклерозом и эндартериитом. Неправильно выставленный диагноз, и как следствие, проведение неадекватного курса терапии могут иметь очень негативные последствия для организма.
Чем будет больше проходить времени, тем сильней будут проявляться симптомы патологии развивающейся на фоне прогрессирования варикоза. Боль локализируется в задней части голени. Икроножные мышцы начинают сильно тянуть и ныть. При движении боль может усиливаться. Возможна локализация болевых ощущений в подколенной ямке. Особенно она ощущается при сгибаниях конечности в суставах. Это может быть как коленный, так и голеностопный суставы. Нога сильно отекает, становится багряного оттенка и горячей на ощупь. Состояние ухудшается под вечер, может повышаться температура и появляется озноб.
Зачастую, тромб в подколенной вене появляется восходящим путем, то есть, изначально он возникает в области нижней трети голени. Такие сгустки называются мигрирующими, они постепенно поднимаются по венозным сосудам вверх.
Иногда подколенный тромбоз бывает флотирующим. Сгусток имеет так называемый хвост, который расположен в просвете сосуда и распространяется на несколько сантиметров от основного тела тромба. Он может оторваться в любой момент и привести к тромбоэмболии. Это чревато серьёзными проблемами. Наиболее опасной является эмболия легочной артерии.
Проблемы с кровообращением приводят к трофическим нарушениям. Выключается большой участок венозной системы из кровообращения, на котором могут развиться ишемические процессы, вплоть до гангрены.
Диагностика
На приеме врач расспрашивает пациента о самочувствии, выясняет предпосылки недомогания и проводит первичный осмотр. После этого ему назначают анализ крови на свертываемость и инструментальные обследования:
- УЗИ глубоких вен. Дуплексное ультразвуковое сканирование (УЗДС) помогает увидеть и измерить кровяной сгусток, определить его местоположение и степень подвижности, обследовать стенку сосуда, измерить скорость кровотока.
- Рентгенография. В вену вводят радиоактивное контрастное вещество, которое скапливается на участке образования тромба; исследование также показывает состояние стенок сосуда и позволяет судить о скорости движения крови.
- МРТ-ангиография и венография. Аппарат МРТ позволяет получить трехмерное послойное изображение вен и других сосудов. В качестве контрастного вещества внутривенно вводят препарат с оксидом железа (он не радиоактивен).
Простой, но не точный метод определения болезни предполагает использование манжеты от тонометра. Ее накладывают на больную голень, а затем нагнетают воздух. Когда давление достигнет 80-100 мм. рт. ст. при наличии тромба больной будет жаловаться на болезненность в ноге. Если болезни нет, то нога практически не болит при давлении до 165 мм. рт. ст.
Чаще всего точный диагноз ставится при использовании дуплексного ультразвукового сканирования (УЗДС). Метод позволяет увидеть место нахождения тромба, определить его размеры, подвижность. При этом врачи выявляют состояние венозной стенки, определяют скорость движения крови в артериях. Полученные данные позволяют назначить пациенту соответствующее лечение.
Для быстрой и точной диагностики специалист назначает такие методы диагностики:
- УЗИ глубоких вен. Позволяет врачу оценить состояние сосудистых стенок и диаметр просвета вен. Также УЗИ сосудов дает возможность определить локацию тромба, количество эмболов и их размер.
- Коагулограмма. Анализ крови на количество эритроцитов и тромбоцитов. При повышенном количестве эритроцитов склонность к тромбообразованию выше.
- МРТ сосудов. Позволяет врачу сразу получить трехмерное изображение вен с прорисовкой патологических зон.
При обнаружении первых симптомов тромбоза под коленом следует обратиться к врачу, который оценит жалобы пациента и анамнез, проведет осмотр и назначит пациенту необходимые анализы.
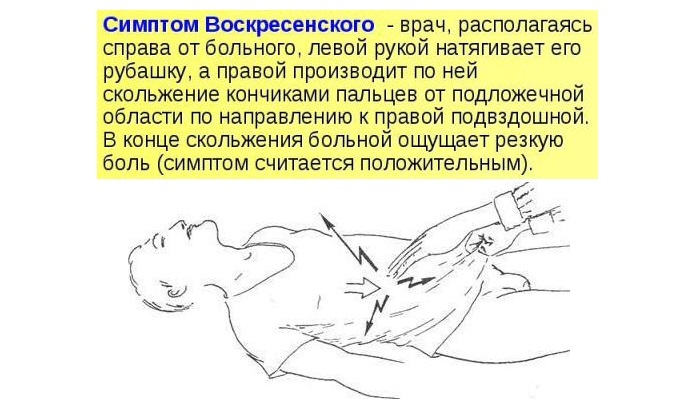
В ходе осмотра специалист проводит ряд проб, которые позволяют подтвердить диагноз:
- проба Хоманса: в положении лежа пациент сгибает ногу в колене, врач производит движения голеностопным суставом, после чего больной ощущает боль в голени;
- проба Мозеса: появление боли при сдавливании голени, при движении ей вперед и назад, а также отсутствие неопрятных ощущений при надавливании — признак тромбоза;
- проба Ловенберга: нагнетание давления в манжету на голени, при достижении значений 100 мм.рт.ст. появляется боль.
Прежде чем начать лечение, больному необходимо обратиться к врачу-специалисту. Обычно таковым является флеболог. Этот врач сначала осуществляет визуальный осмотр пораженного участка, затем направляет пациента на диагностику.
В качестве наиболее эффективного метода установить диагноз и проверить состояние вен применяется дуплексное ультразвуковое ангиосканирование, с помощью которого можно получить цветное изображение поверхностных и глубоких вен.
Одним из простейших способов обнаружить тромбоз — это измерить давление, наложив манжетку на голень ниже места предполагаемого тромба. Человек испытывает боль от сдавливания при цифрах 80 – 100 мм ртутного столба. В то время как на здоровой ноге она появляется только при подъеме до 150 – 170 мм.
Причины заболевания
Тромб под коленом, закупоривающий кровоток в крупной артерии, чаще выявляется у женщин. Это связано с гормональными перепадами, наблюдающимися у женщин на протяжении жизни. Особенно повышен риск формирования тромбов в кровеносных сосудах ног в период беременности и во время наступления климакса. Кроме того, к факторам, способствующим развитию этого патологического состояния, относятся:
- возрастные изменения;
- аутоиммунные заболевания;
- нарушения свертываемости крови;
- травмирование мягких тканей ног;
- прием гормональных контрацептивов;
- параличи;
- длительное соблюдение постельного режима;
- злокачественные опухоли;
- переломы костей и суставных поверхностей;
- ношение неудобной одежды или обуви и т.д.

Кроме того, формирование сгустка крови в артерии может возникнуть на фоне обезвоживания. У некоторых людей имеется генетическая предрасположенность к формированию тромбов. Выше риск образования патологии у людей, ведущих сидячий образ жизни. Гиподинамия способствует замедлению кровотока в сосудах нижних конечностей и формированию сгустков крови. Сидячая работа приводит к передавливанию сосудов в области под коленом.
Как устроены вены и зачем они нужны человеку?
Известно, что кровь циркулирует в организме человека через кровеносные
сосуды, которые делятся на разные типы в зависимости от их функции. Таким
образом, артерии, вены и капилляры секретируются. Таким образом, по артерии
кровь поступает в органы и ткани, кровь из вен возвращается из органов и
тканей, а по капиллярам происходит газообмен в тканях.
Их структура зависит от функции, которую они выполняют. Вены несут отток
крови от органов и тканей к сердцу. В отличие от артерий, стенка вены тоньше и
гибче. Давление в венах значительно ниже артериального.
Кровь из вены называется венозной. Она беднее кислородом, но более насыщена
углекислым газом и имеет бордовый цвет.
Подкожные и глубокие вены
Есть вены под кожей в организме человека – это поверхностные вены. Они видны невооруженным глазом, особенно на верхних и нижних конечностях. Они текут в основном из кожи, подкожной клетчатки и поверхностных мышц.
Другой тип вен находится в специальных внутримышечных и фасциальных каналах
и артериях. Это глубокие вены, они скрыты от глаз и оттока крови из глубоких
мышечных групп.
Поверхностные и глубокие вены связаны так называемыми перфорированными
венами. Таким образом, все вены в организме образуют одну соединенную венозную
сеть.
Нижняя и верхняя полая вена
Есть два особенно крупных венозных коллектора – это нижняя и верхняя главные вены. Через нижнюю главную вену кровь течет из органов и тканей под диафрагмой. Соответственно, кровь течет через верхнюю полую вену от верхних конечностей, головы и шеи. Оба эти сосуда впадают в сердце в правом предсердии.
Вены на ногах – строение и назначение
Когда человек делает движения в нижних конечностях во время ходьбы, особенно во время бега, потребность в мышечном кислороде, поставляемом артериальной кровью, увеличивается. Господь учел это. Кровоток также увеличивается, и венозная система помогает это переносить. Комплекс вен нижних конечностей представлен глубокими и поверхностными венами (или так называемыми подкожными). Поверхностные вены на ногах видны невооруженным глазом, представлены основными стволами крупных и мелких подкожных вен. Глубокие вены в ногах расположены вблизи артерий в межмышечных каналах. Кровотечение по венам происходит в одном направлении (к сердцу), благодаря совместной работе венозного клапана и мышц ног. Глубокие и поверхностные вены соединены специальными перфорированными венами. Обычно кровотечение через артерии полностью компенсируется оттоком крови по венам.
Строение и предназначение вен на руках
Анатомическое строение вен в руках, по существу, аналогично строению в нижних конечностях, за исключением того, что работа, выполняемая мышцами верхних конечностей, значительно ниже, чем в мышцах ног. Таким образом, вены на руках чувствуют меньше стресса и не подвержены варикозному расширению вен. Вены на руках также представлены глубокими (сосуществующими) и подкожными артериями. Перфоранты обеспечивают соединение подкожных и глубоких вен в единую сеть. Следует отметить, что венозный рисунок на задней части запястья особенно индивидуален и уникален для каждого человека.
Лечение
При возникновении тромба в подколенной вене проводится консервативное лечение при отсутствии риска тромбоэмболии коронарных, церебральных и легочных артерий. В ходе терапии больному следует придерживаться следующих правил:
- Соблюдать постельный режим в течение 3-7 дней. При этом пораженную ногу необходимо зафиксировать выше уровня тела и замотать в эластичный бинт.
- Носить компрессионные чулки. Они помогают нормализовать кровоток и предупредить рецидив заболевания.
- Вовремя принимать медикаменты в дозировке, назначенной лечащим врачом.
Прибегать к народным методам лечения допускается после получения разрешения флеболога или ангиохирурга. При этом категорически запрещается самостоятельно отменять прием препаратов и отказываться от физиолечения.
При отсутствии риска миграции тромба назначают лекарства для перорального применения, которые подбираются для каждого пациента индивидуально. При выписке рецепта врач ориентируется на общее состояние пациента, степень выраженности патологии и факторы риска. Обычно принимают антикоагулянты, ангиопротекторы, нестероидные противовоспалительные препараты (НПВП), венотоники и тромболитические средства.
Если тромбоз перерастает в тромбофлебит на фоне инфекционного процесса, врачи назначают антибактериальную терапию. Для снижения отечности могут выписать препараты для наружного применения: Лиотон, Гепариновую мазь.
При низкой эффективности медикаментозной терапии проводят хирургическую операцию. Последняя позволяет избежать миграции тромба в другие сосуды тела. При тромбозе подколенной вены используют несколько методик:
-
Тромбэктомия. Процедура проводится неинвазивно, поэтому мягкие ткани не разрезают. Микрохирург делает прокол, в который помещает оснащенный инструментами эндоскоп. Тромб перемещают по ходу сосуда к проколу, откуда его вытаскивают. Если удалить сгусток механическим способом невозможно, в вену помещают сетку или тромболитик. С помощью препарата производят местное растворение тромба.
-
Флебэктомия. Операция предполагает полное удаление пораженной вены и отличается высокой травматичностью. Поэтому реабилитационный период может занять несколько месяцев. Процедура проводится при тромбе большого размера, который полностью закупоривает просвет сосуда. Флебэктомия осуществляется при невозможности удаления и растворения кровяного сгустка.
-
Установка кава-фильтра. В подколенную вену вводят кава-фильтр, в который попадают сгустки крови и тромб. После его установки назначают прием антикоагулянтов. Процедура проводится при высоком риске миграции тромба.
Мелкие ветви подколенной вены, закупоренные тромбом, прижигают в ходе лазерной коагуляции или запаивают специальным веществом при склеротерапии.
Методы исследования
Перед тем как назначить лечение, необходимо провести грамотную диагностику. Для определения тромбоза вен коленного сустава чаще всего используют такой метод диагностики, как УЗДС с цветным картированием. Это наиболее точный способ диагностики, он отличается своей безопасностью, так как позволяет разглядеть кровяной сгусток, дать оценку его размерам, подвижности, сосредоточению и состоянию стенок артерии. Этот метод диагностики помогает установить степень тромбоза коленного сустава. Кроме этого, можно получить цветное фото, на котором обозначена скорость движения крови. Диагностика с применением ультразвуковой допплерографии позволяет обозначить проходимость глубоких венозных коллекторов и неглубоких вен, понять, где сосредоточен кровяной сгусток.
Для уточнения диагноза используют также следующие методы диагностики:
- Допплеровское исследование.
- Венографию.
- Посевы крови.
Серьезную проблему иногда представляет дифференциальная диагностика при наличии острой ишемии ног
Важно отличить тромбоз от эмболии. При осуществлении диагностики врач уточняет анамнез
В пользу эмболии говорит наличие в прошлом болезней сердечно-сосудистой системы. Их отсутствие, напротив, при диагностике указывает на тромбоз.
Наиболее важный метод диф. диагностики – осмотр больного. Об эмболии свидетельствует наличие петехиальных зон некроза и цианоза. Если мышцы расслабленные и мягкие, в пальцах ног присутствуют боли и есть нормальный пульс, то диагностика однозначно склоняется в сторону эмболии.
Профилактика
Профилактика повторного тромбоза или посттромбофлебитического синдрома включает ношение компрессионного белья или эластичных повязок и лечебную гимнастику. Одновременно пациенты принимают комплекс медикаментов для регулировки свертываемости крови и укрепления венозных стенок.
- Компрессионное белье (чулки, колготки, гольфы и трико, трикотаж для беременных) надевают сразу после пробуждения, не вставая с постели, а снимают перед сном или купанием. То же самое относится к утягивающим повязкам.
- Лечебную гимнастику назначает врач ЛФК, ее выполняют ежедневно в течение нескольких недель или месяцев.
После перенесенного тромбоза нужно больше ходить, привести вес к норме, отказаться от алкоголя и курения. Женщинам не рекомендуется носить обувь на высоких каблуках и тесную одежду.
Целенаправленная профилактика тромбоза в области подколенной вены затруднена из-за большого количества провоцирующих заболевание факторов. Можно лишь порекомендовать по возможности исключить все описанные выше предрасполагающие факторы из своей жизни.
Рекомендуется вести здоровый образ жизни: правильно питаться, больше двигаться, отказаться от вредных привычек, не злоупотреблять гормональными препаратами и т.д.
Более ясны задачи в том, что касается профилактики, если речь заходит о предотвращении послеоперационного тромбоза. Пациенту прописывается ношение компрессионного белья, а также адекватный его состоянию уровень двигательной активности. Благодаря активной профилактике, есть возможность значительно уменьшить вероятность появления тромба в подколенной вене в послеоперационный период.
Терапия тромбоза подколенной вены наиболее эффективна, если сгусток крови обнаружен в самом начале патологического процесса. Самолечение или игнорирование проблемы может привести к самым печальным последствиям. Поэтому при обнаружении первых симптомов заболевания следует безотлагательно обратиться к врачу для проведения диагностики и лечения.
Чтобы предотвратить сосудистую патологию в организме, необходимо заботиться о здоровье ног с молодых лет. Желательно в первую очередь соблюдать оптимальный питьевой режим для разжижения крови.
Помимо этого стоит отказаться от курения и употребления алкоголя. В качестве физических упражнений для сосудов ног показаны длительные пешие прогулки.
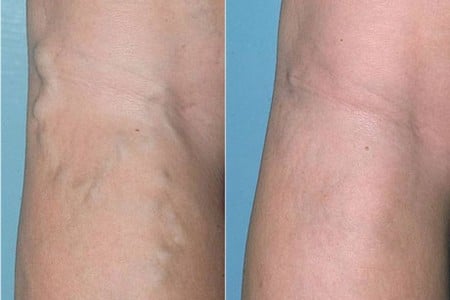
При сидячем образе жизни рекомендуется периодически вставать и выполнять специальную гимнастику для ног. Женщинам нужно ограничивать ношение узкой обуви на высоких каблуках.
В рацион стоит вводить больше растительной пищи и кисломолочной продукции.
В связи с тем, что причины тромбоза подколенной вены до конца не установлены, а также учитывая широкий спектр факторов риска, следует отметить, что профилактические мероприятия не разработаны. Рекомендации по предотвращению этого состояния сводятся к ведению здорового образа жизни, занятиям спортом, раннему началу двигательной активности после хирургических вмешательств, ношению компрессионного трикотажа, а также медикаментозной профилактике пациентам из группы риска.
Консервативная терапия
Если возникает тромбофлебит под коленом, лечение может быть консервативным при отсутствии риска эмболии сердечной, легочной артерии.
При таких обстоятельствах пациентам рекомендуется:
- Постельный режим, пораженная тромбозом нога должна быть зафиксирована выше уровня тела.
- Тугое бинтование ноги эластичным бинтом.
- Прием медикаментозных средств.
Антикоагулянты
Для разжижения крови больным назначаются препараты антикоагулянты, такие как Гепарин, Прадакса, Варфарин, Ксарелто.
Эти лекарства помогают лечить повышенную вязкость крови, способствуют рассасыванию сгустка, препятствуют дальнейшему слипанию тромбоцитов. Часто для разжижения крови назначается Аспирин, а также препараты на его основе.
Венотоники
Улучшают состояние сосудистой стенки, предотвращают дальнейшую деформацию, нормализуют тканевую трофику. Это такие средства, как Детралекс, Флебофа, Вазокет, Флебавен.
Противовоспалительные средства
Помогают предотвратить, приостановить и купировать воспаления венозных стенок и прилегающих мягких тканей, не допустить нагноения в месте тромбообразования. Часто используемые медикаменты: Тромбо Асс, Кардиомагнил, Ибупрофен.
Симптоматика
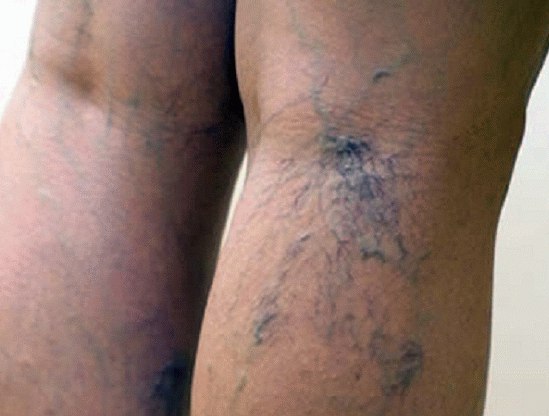
При образовании патологического процесса в вене в подколенной области пациента беспокоят такие симптомы, как:
- Ноющие боли под коленом.
- Отек болезненной ноги.
- Чувство тяжести в больном месте.
- Нарушение функции сосуда. Вена на пораженной ноге увеличивается и выступает над поверхностью кожи.
- Судороги в ногах, усиливающиеся после ношения обуви на высоких каблуках или значительных физических нагрузок.
- Образование трофических язв в нижней части голени.
- Цвет кожи на пораженной ноге приобретает коричневатый оттенок.
- На задней части ноги выше колена образуются тяжки, синие узелки, возвышающиеся над поверхностью кожи.
Если запустить болезнь и своевременно не начать лечение, то варикозное расширение может перерасти в тромбоз.
Симптомы обычно могут быть схожими на всех стадиях развития недуга, но при этом в большей мере они отличаются своей интенсивностью. Если изначально болит вена на ноге не сильно и только после сильной нагрузки, то в скором времени болеть она может начинать намного сильнее, вплоть до невыносимой боли.
Также чаще всего пораженные тромбом сосуды вздуваются. Если изначально опухшую вену можно заметить только при тщательном осмотре, то затем они надуваются до весьма внушительных размеров.
Также можно выделить и дополнительные симптомы:
- тяжесть в ногах;
- ночные судороги;
- чувство жжения и отечности.
Тромб в вене под коленом, особенно в начале болезни, может не иметь каких-либо значимых проявлений. Симптомы появляются в тот момент, когда просвет критически сужен или полностью забит тромботическими массами.
Опасность тромбоза подколенной вены состоит в том, что во многих случаях он протекает без выраженных симптомов, а первые признаки проявляются только в экстренной ситуации, когда тромб закупоривает сосуд или отрывается. Также следует учитывать, что только у половины пациентов патология протекает классически, у других же наблюдаются те или иные вариации ее развития.
Обычно тромбоз вены под коленом проявляет следующие симптомы:
- Тянущая боль. Неприятные ощущения локализуются в подколенной ямке, поначалу они могут ощущаться, как чувство распирания, но затем переходят в явную боль, усиливающуюся при любом движении ногой.
- Отечность. При тромбозе нарушается кровообращение, и жидкая составляющая крови просачивается сквозь стенки вены, вызывая отеки, обычно локализующиеся под коленом.
- Локальное изменение температуры. В результате тромбообразования область над коленом будет горячей, а под ним – напротив, холодной, поскольку во всей конечности нарушается кровообращение.
- Набухание поверхностных вен. В результате частичной или полной закупорки подколенной вены, кровь ищет обходные пути и начинает течь по другим сосудам, при этом они перегружаются и заметно набухают. Постепенно они становятся видны над поверхность кожи.
- Ухудшение общего состояния. Это происходит редко, симптомы обычно носят локальный характер. Однако в некоторых случаях пациент все же может ощущать головную боль, слабость и усталость, а температура может повышаться до 37-39 градусов.
Симптомы тромбоза подколенной вены схожи с некоторыми другими заболеваниями, в частности, с поражениями суставов – артритами и артрозами. По этой причине не стоит заниматься самодиагностикой и лечением, лучше обратиться к грамотному специалисту, которые подберет подходящую терапию.
Обычно тромбоз поражает подколенную вену только на одной ноге.