Синус тромбоз: причины, симптомы, лечение
Содержание:
Симптомы
Клиническая картина септического тромбоза мозгового синуса характеризуется септической лихорадкой, потрясающими ознобами, профузным потом, сильнейшей головной болью, рвотой, сонливостью или психомоторным возбуждением, бредом, эпилептиформными припадками, сопорозным, переходящим в коматозное, состоянием. Менингеальные симптомы бывают разной выраженности и зависят от близости к воспаленному синусу мозговых оболочек. Их появление резко усугубляет клиническую картину и прогноз заболевания.
На глазном дне обнаруживают застойные явления в виде расширения вен, отека дисков зрительных нервов, больше на стороне пораженного синуса. Спинно-мозговая жидкость бывает прозрачной или ксантохромной, иногда с примесью крови, умеренным плеоцитозом. Ликворное давление повышено. Осложнение тромбоза менингитом вызывает в спинно-мозговой жидкости изменения, характерные для гнойного менингита.
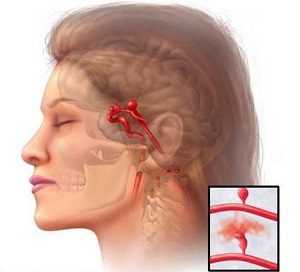
Тромбоз пещеристого синуса
Тромбоз пещеристого синуса относится к наиболее частым вариантам венозных поражений мозга. Обычно он является следствием септического состояния, осложняющего гнойные процессы в области лица, орбиты, околоносовых пазух, реже уха.
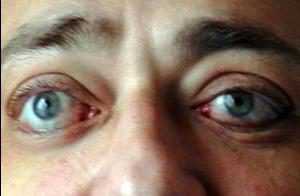
На фоне резко выраженных общих симптомов сепсиса отмечаются отчетливые признаки нарушения оттока крови по пещеристому синусу: отек периорбитальных тканей, нарастающий экзофтальм, хемоз, отек век, застойные явления на глазном дне и признаки атрофии зрительных нервов. У большинства больных возникает наружная офтальмоплегия вследствие поражения III (n. oculomotorius), IV (n. trochlearis) и VI (n. abduccns) пар черепных нервов. Кроме того, наблюдаются птоз, зрачковые расстройства, помутнение роговицы. В сущности, эти явления патогномоничны для тромбоза пещеристого синуса. Поражение верхней ветви V пары черепных нервов (n. trigeminus), проходящей в непосредственной близости к пещеристому синусу, обусловливает возникновение болей в области глазного яблока и лба, расстройство чувствительности в зоне, шшервнрусмой надглазничным нервом.
Тромбоз пещеристого синуса может быть двусторонним, и тогда заболевание протекает особенно тяжело. В этом случае создаются условия для поражения всего пещеристого синуса и распространения процесса тромбообразования в оба каменистых синуса и далее в направлении затылочных синусов. Встречаются клинические случаи подострого течения тромбоза пещеристого синуса и случаи первичного асептического тромбоза, например при гипертонической болезни и атеросклерозе.
Диагноз устанавливают на основании общего тяжелого септического состояния, общемозговых и типичных глазных симптомов.
Дифференцируют от тромбоза других синусов, первичных орбитальных заболеваний, геморрагического инсульта, энцефалитов инфекционной этиологии.
Тромбоз верхнего продольного синуса
Клиническая картина зависит от этиологии, общего септического состояния, темпа развития тромба, его локализации в пределах синуса, а также от степени вовлеченности в воспалительный процесс впадающих в него вен.
Особенно тяжело протекает септический тромбоз. При тромбозе верхнего продольного синуса возникают переполнение, застой и извитость вен корня носа, век, лобной, височной «теменной областей (симптом головы Медузы, а также отек указанных областей. Возникновение венозного застоя и повышенного давления в венах полости носа вызывают частые носовые кровотечения. Из других симптомов следует отметить болезненность при перкуссии парасагиттальной поверхности черепа. Неврологический синдром при тромбозе верхнего продольного синуса складывается из симптомов внутричерепной гинертензии, судорожных припадков, нередко начинающихся со стоны. Иногда развивается нижняя параплегия с недержанием мочи или тетраплегия.
Диагностика мозговых поражений при тромбозе
Вначале врач осматривает больного, собирает анамнез. Производится опрос пациента.
Врач спрашивает, проходит ли у больного головная боль при употреблении различных анальгетиков или эффекта от использования лекарств нет, выясняет длительность болевого приступа и его остроту. Пациент должен ответить доктору, наблюдается ли усиление боевого синдрома при физической нагрузке или в положении лежа.
Затем больного обследует офтальмолог, который может выявить специфические поражения, характерные для тромбоза синуса мозга. Например, фиксируется наличие отека на глазном нерве, извилистость кровеносных сосудов на дне глазницы и т. д.
После этого пациента отправляют на лабораторные исследования.
В лаборатории берут кровь на общий анализ, свертываемость и стерильность. Определяется уровень D-димера, состав спинномозговой жидкости.
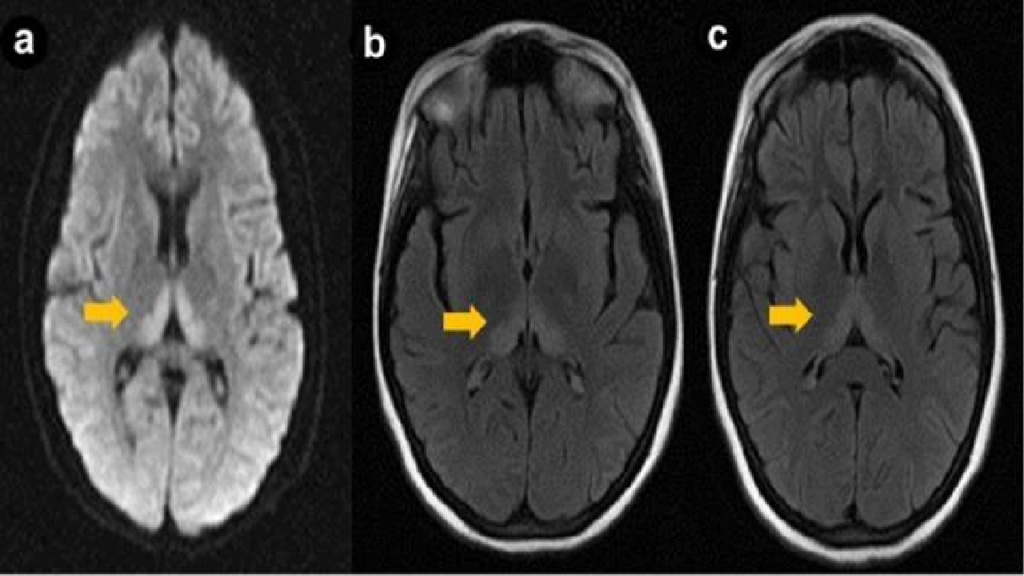
Применяются МРТ и компьютерные методы обследования. Пациенту вводят в сосуды контрастное вещество. Для исследования может понадобиться церебральная ангиография.
После получения всех данных специалисты определяют форму болезни, а затем намечают пути лечения.
Осложнения
Тромбоз синусов приводит к инсульту, отеку головного мозга, тромбоэмболии легочной артерии, слепоте из-за закупорки вен сетчатой оболочки глаза. В отдаленном периоде вероятны такие осложнения:
- снижение синтеза гормонов гипофиза,
- воспаление оболочек головного мозга, формирование кист и спаек,
- птоз (опущение) век, разный размер зрачков глаз (анизокория),
- понижение зрения,
- судороги и припадки по типу эпилептических.
Благоприятный исход болезни отмечается у пациентов, которые своевременно обратились за медицинской помощью и прошли полный курс лечения в условиях стационара. В тяжелых случаях, особенно при сепсисе, быстром увеличении тромба, формировании большой зоны некроза мозговой ткани прогноз неблагоприятный. От синус-тромбоза умирает пятая часть пациентов.
А здесь подробнее о субарахноидальном кровотечении.
Тромбоз синусов головного мозга возникает на фоне общих инфекционных процессов или при наличии очага гноя в тканях лица, ЛОР-органах, как следствие нарушения свертывающей активности крови. Симптомы связаны с увеличением внутричерепного давления, отечностью мозговой ткани и проявлениями основного заболевания.
Клиническая картина зависит от локализации тромба. Для лечения используют медикаменты и оперативное вмешательство. Должна быть обязательно устранена причина образования кровяного сгустка и проведена профилактика рецидива болезни.
Возникнуть тромбоз мозговых синусов или вен мозговой оболочки может спонтанно. Симптомы помогут своевременно обратиться за помощью и лечением.
Образование сгустка в крови — явление не такое уж редкое. Однако он может спровоцировать тромбоз сосудов головного мозга или эмболию мозговых артерий. Какие признаки существуют? Как выявить тромбоз мозговых сосудов, мозговую эмболию?
Результатом гнойно-воспалительных процессов может стать тромбофлебит вен лица и шеи. Неприятное заболевание, которое требует обязательного обращения к врачу. Однако можно предотвратить тромбофлебит лицевых вен.
Воспаление паутинной оболочки или арахноидит головного мозга становится результатом травм, недолеченных заболеваний. Встречается церебральный, кистозный, посттравматический, слипчивый, хронический и острый. Симптомы специфичные, лечение медикаментозное, иногда нужен шунт. Последствия могут сделать инвалидом.
Причины, по которым может возникнуть инсульт мозжечка, довольно разнообразны. Инсульт может быть ишемический, геморрагический, стволовой. Лечение длительное, восстановление требует длительной реабилитации. Последствиями становятся проблемы с речью, движением.
Из-за нарушений в процессе развития плода может развиться гипоплазия артерий мозга. Она бывает задней, правой, левой или же соединительных. Признаки нарушений могут остаться незамеченными при поражениях мелких артерий. В случае крупных артерий головного мозга лечение требуется начать незамедлительно.
Опасный инсульт спинного мозга может привезти к параличу. Причины могут быть как врожденные, так и приобретенные. Симптомы ишемического инсульта можно спутать с другими заболеваниями. Лечение заключается в приеме таблеток, физиопроцедур и иногда операции. Последствия без лечения плачевные.
Образоваться пристеночный тромб может в сердце (в верхушке, левом и правом желудочке), аорте. Опасность возникает в момент отрыва от постоянного места дислокации. Тяжелый случай — аневризма аорты с пристеночным тромбом. Лечение только хирургическое.
Возникнуть внутримозговая гематома может как под действием внешних факторов (травматическая), так и по необъяснимым причинам (спонтанная). Но классификация учитывает еще размер, место расположения и другие причины. Лечение заключается в хирургическом удалении. Прогноз не всегда благоприятный.
Симптомы патологии
 Симптомы тромбоза головного мозга будут полностью зависеть от локализации заболевания, скорости развития и его характера.
Симптомы тромбоза головного мозга будут полностью зависеть от локализации заболевания, скорости развития и его характера.
К примеру, при тромбозе церебральных вен проявляются очаги неврологической симптоматики, а при патологии церебральных синусов проявляет себя повышенным внутричерепным давлением.
Острые
Острые симптомы развиваются за пару суток. Подострые до 30 дней. Возникает примерно у 30% больных.
Проявления более характерны в акушерской практике и при инфицировании. В этом случае более выражаются очаговые поражения.
Хронические
Нарастание таких симптомов может продолжаться свыше месяца. Развивается на фоне воспалений, наследственных и приобретенных патологий свёртываемости крови. Самым распространенным симптомом является головная боль.
Также у пациентов встречается:
- отек диска зрительного нерва,
- нарушение сознания,
- снижение слуха,
- парезы зрительных нервов.
Проявляют головные боли себя по особенному. Они начинаются подостро, постепенно нарастая. Со временем становятся устойчивыми к лекарствам.
Особенно сильно они выражаются в ночное время.
В редких случаях могут возникнуть внезапно, развиться в течение суток. Усиливаются при физических нагрузках.
 Отек диска зрительного нерва чаще встречается у женщин во время родов. Это обусловлено повышенным внутричерепным давлением.
Отек диска зрительного нерва чаще встречается у женщин во время родов. Это обусловлено повышенным внутричерепным давлением.
При отсутствии лечения может образоваться вторичная атрофия зрительного нерва. Это может привести к необратимому процессу снижения остроты зрения.
На начальном этапе заболевания нарушение сознания встречается редко, но после развивается в половине случаев. Сопровождается головными болями, судорогами.
Лечение Тромбоза пещеристого синуса:
Детям с риногенными внутричерепными осложнениями проводят комплексную интенсивную терапию. Срочное хирургическое вмешательство осуществляют с целью широкого вскрытия всех очагов поражения.Показания к операции абсолютные.При операции на лобной пазухе показано достаточно обширное обнажение твердой мозговой оболочки передней черепной ямки до границы со здоровой тканью.При эпидуральном абсцессе последовательно и тщательно вскрывают и удаляют все патологически измененные ткани, абсцесс широко вскрывают, промывают раствором антибиотика и создают благоприятные условия для дренирования раны.При субдуральном абсцессе риногенного происхождения выявляют характерные локальные изменения твердой мозговой оболочки: истончение, желтоватый цвет и выбухание, отсутствие пульсации, грануляции, фибринозный налет, свиши, по направлению которых вскрывают, а затем промывают или дренируют полость абсцесса.При отсутствии свища субдуральный абсцесс диагностируют при пункции через твердую мозговую оболочку в 3-4 направлениях на глубину не более 4 см.Обнажение мозговой оболочки и дренирование риногенных абсцессов производят после наружного вскрытия лобных пазух у детей старшего возраста.При хорошо сформированной толстой капсуле, небольших глубине и размере абсцесса его удаляют целиком вместе с капсулой. У детей удаление абсцисса затруднено из-за очень тонкой капсулы, ее спаянности с твердой мозговой оболочкой и костными структурами.Если капсула абсцесса тонкая, абсцесс мозга большой и располагается в глубине мозга, используют пункционный метод лечения. Подход к абсцессу возможен через наружные покровы головы и непосредственно из первичного гнойного очага в околоносовых пазухах.При тромбозе верхнего сагиттального синуса его обнажают, вскрывают и удаляют тромб. Для остановки кровотечения тампон вводят между синусом н костью.При тромбозе пещеристого синуса хирургический подход к нему невозможен ввиду топографических особенностей и оперативное вмешательство ограничивается широким вскрытием пораженных околоносовых пазух, элиминацией и надежным дренированием первичного патологического очага.Осуществляют массивную антибактериальную терапию с введением оптимальных доз антибиотиков широкого спектра действия, при тяжелом течении риногенного менингита дополнительно назначают эидолюмбальное (иногда субокципитальное) введение антибиотиков или раствора метронидазола.Проводят дезинтоксикационную терапию (внутривенное введение плазмы, гемодеза, реополиглюкина) с использованием новейших методов экстракорпоральной детоксикации (плазмаферез, облучение ультрафиолетовыми лучами аутокрови, гемосорбция крови, гипербарическая оксигенация).Дегидратация осуществляется путем внутримышечного введения сульфата магния, внутривенных вливаний 40% раствора глюкозы, назначения диуретиков.Проводят гипосенсибилизируюшее и общеукрепляющее лечение, иммунотерапию (антистафилококковая плазма, гамма-глобулин, сывороточный полиглобулин, стафилококковый анатоксин).В комплексную терапию тромбоза пещеристого и верхнего сагиттального синусов обязательно включают антикоагулянты прямого (гепарин) и непрямого (дикумарин, нитрофарсин, синкумар, фенилин) действия с целью нарушения биосинтеза протромбина и других факторов свертывания крови под постоянным контролем тромбоэластограммы.Лечение антикоагулянтами прекращают постепенно, увеличивая интервал между приемами, так как быстрая отмена может вызвать резкое компенсаторное повышение концентрации протромбина с опасностью тромбоза.В тяжелых случаях применяется эндоваскулярная (внутрикаротидная) регионарная инфузионная терапия с использованием активаторов эндогенного фибринолиза в сочетании с антибиотиками, что ускоряет реканализацию синусов.Одновременно применяют блокаторы протеолитических ферментов, выделяемых стафилококком (контрикал, тразилол). Меньший эффект дает эпсилон-аминокапроновая кислота. Создание постоянной высокой концентрации тромболитических и антибактериальных препаратов в сосудистом бассейне патологического очага способствует быстрому тромболизису, восстановлению кровотока в пещеристом синусе, купированию воспалительного процесса.
Лечение тромбоза
Для терапии этого заболевания используют медикаменты антимикробного действия, разжижающие кровь и симптоматические препараты. При наличии гнойного очага проводится его вскрытие.
Медикаментозная терапия
До определения чувствительности к антибиотикам пациентам с тромбозом инфекционного происхождения рекомендуют препараты широкого спектра действия в достаточно высоких дозах. Используют лекарственные средства, проникающие в мозговую ткань, из таких групп:
- цефалоспориновые антибиотики – Цефтриаксон, Цефотаксим;
- бета-лактамные – Меронем, Тиенам;
- аминогликозидные – Амикацин, Тобрамицин.
Кроме антибактериальной терапии проводится дезинтоксикация при помощи введения инфузионных растворов, плазмозаменителей. После положительной динамики рекомендуют витамины, нооторопные препараты и средства для улучшения обменных процессов в головном мозге.
Чаще всего используют Гепарин под контролем коагулограммы до регресса клинических признаков. Его вводят на протяжении 7 — 10 дней, а затем рекомендуют на 2 — 3 месяца Варфарин, который относится к непрямым антикоагулянтам. Для поддерживающей терапии длительный период времени принимают Аспирин или Курантил, Плавикс. Гепарин можно заменить низкомолекулярным аналогом, который слабее, но безопаснее – Дальтепарин, Эноксапарин.
При наличии судорожных припадков на 6 — 12 месяцев назначается лечение Депакином или Вальпроатом, Финлепсином. Высокое внутричерепное давление снимают введением осмотических диуретиков (Маннит) и ингибиторов карбоангидразы (Диакарб).
Нельзя снимать головную боль гормональными или нестероидными противовоспалительными средствами, так как их прием повышает риск образования нового тромба. Для облегчения состояния проводят пункцию спинномозгового канала и введение в вену Гепарина.
Оперативное лечение
Проводится обязательное вскрытие очага нагноения при гайморите, мастоидите, абсцессе мягких тканей. Если имеется нарушение сознания на фоне высокого внутричерепного давления, то, при неэффективности консервативного лечения, может быть рекомендована краниотомия (вскрытие костей черепа) и удаление кровяного сгустка. Этот метод очень опасен из-за послеоперационных осложнений, поэтому его используют очень редко, только в крайних случаях.
Цистерны
Цистерны мозга – это небольшие полые образования, располагающиеся между паутинообразной и мягкой мозговой оболочкой и содержащие в себе спинномозговой ликвор. Все цистерны соединяются между собой путем различных отверстий. Также эти мешки сообщаются с четвертым желудочком мозга.
Анатомия
Анатомические особенности цистерн заключаются в том, что они полностью повторяют поверхность рельефа конечного мозга – извилины и борозды. Эти образования представляют собой узкие и почти плоские продолговатые ходы. В некоторых участках они расширяются и превращаются в полноценные контейнеры спинномозговой жидкости.
Виды цистерн
Существуют такие разновидности цистерн:
- Мозго-мозжечковая. Эта цистерна является самой большой среди всех остальных. Она располагается между мозжечком и отделами продолговатого мозга. Задняя стенка этой полости ограничивается паутинообразной оболочкой.
- Базальная. Представляется в виде пятиугольника.
- Препонтинная. Лежит спереди от моста. В ней проходит базилярная артерия, дающая свои ветви мозжечку.
- Цистерна четверохолмия. Она находится между мозжечком и мозолистым телом.
- Обходящая, или охватывающая цистерна головного мозга. Эта цистерна имеет вид канала, проходящего по бокам ножек мозжечка. В дальнейшем соединяется с предыдущей полостью.
Патологии и заболевания
Отдельных болезней цистерн очень мало. Патологии полостей встречаются лишь при комплексных синдромах, среди которых – гидроцефалия – водянка головного мозга. При этой болезни цистерны, наряду с желудочками и другими полыми пространствами, патологически расширяются.
При диагностике врачи используют ликвор спинномозговой жидкости и определяют следующие изменения:
- изменения давления ликвора;
- степень проходимости подпаутинного пространства;
- прозрачность жидкости;
- цвет ликвора;
- содержание белков, сахара и другим элементов.
Больше об изменения в спинномозговой жидкости можно узнать из статьи «ликворные синдромы».
Иной патологией считается ликворная киста. Это – болезнь, что сопровождается образованием доброкачественной опухолью. Выделяют следующие симптомы кисты:
- Сильные головные боли, рвота.
- Нарушение координации в работе мышц, глаз.
- Психические расстройства органического характера: иллюзии, галлюцинации преимущественно слухового и зрительного характера.
- Частичные припадки.
Исследуя болезнь, специалисты придают особого внимания специфике спинномозговой жидкости. О том, как она изменяется можно узнать больше из статьи «арахноидальные изменения ликворокистозного характера».
Не нашли подходящий ответ?Найдите врача и задайте ему вопрос!
Синусы твердой мозговой оболочки
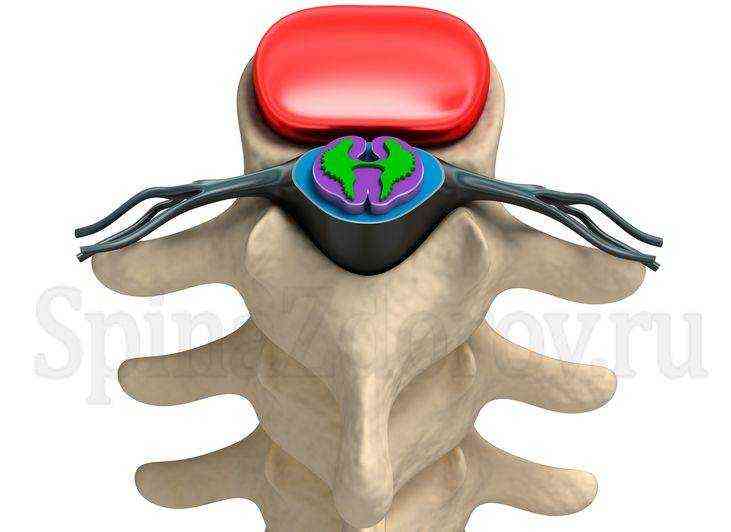
Синусы твердой мозговой оболочки, sinus durae matris , являются своеобразными венозными сосудами, стенки которых образованы листками твердой оболочки головного мозга.
Общим у синусов и венозных сосудов является то, что как внутренняя поверхность вен, так и внутренняя поверхность синусов выстлана эндотелием.
Отличие заключается прежде всего в строении стенок. Стенка вен эластична, состоит из трех слоев, просвет их при разрезе спадается, в то время как стенки синусов туго натянуты, образованы плотной волокнистой соединительной тканью с примесью эластических волокон, просвет пазух при разрезе зияет.
Кроме того, венозные сосуды имеют клапаны, а в полости синусов находится ряд покрытых эндотелием волокнистых перекладин и неполных перегородок, перебрасывающихся от одной стенки к другой и достигающих в некоторых синусах значительного развития. Стенки синусов в отличие от стенок вен не содержат мышечных элементов.
1.
Верхний сагиттальный синус, sinus sagittalis superior, имеет просвет треугольной формы и идет вдоль верхнего края серпа большого мозга (отросток твердой оболочки головного мозга) от петушиного гребня до внутреннего затылочного выступа. Впадает чаще всего в правый попречный синус, sinus transversus dexter. По ходу верхнего сагиттального синуса отходят небольшие дивертикулы — боковые лакуны, lacunae laterales.
2. Нижний сагиттальный синус, sunus sagittalis inferior, тянется вдоль всего нижнего края серпа большого мозга. У нижнего края серпа вливается в прямой синус, sinus rectus.
3. Прямой синус, sinus rectus, располагается вдоль места соединения серпа большого мозга с наметом мозжечка. Имеет форму четырехугольника. Образован листками твердой мозговой оболочки намета мозжечка. Прямой синус направляется от заднего края нижнего сагиттального синуса к внутреннему затылочному выступу, где впадает в поперечный синус, sinus transversus.
4. Поперечный синус, sinus transversus, парный, залегает в поперечной борозде костей черепа вдоль заднего края намета мозжечка.
Здесь каждый из них переходит в сигмовидный синус, sinus sigmoideus, который располагается в борозде сигмовидного синуса височной кости и через яремное отверстие переходит в верхнюю луковицу внутренней яремной вены.
5. Затылочный синус, sinus occipitalis, проходит в толще края серпа мозжечка вдоль внутреннего затылочного гребня, от внутреннего затылочного выступа до большого затылочного отверстия.
Здесь он расщепляется на краевые синусы, которые обходят слева и справа большое затылочное отверстие и впадают в сигмовидный синус, реже — непосредственно в верхнюю луковицу внутренней яремной вены.
6. Пещеристый синус, sinus cavernosus, парный, залегает на боковых поверхностях тела клиновидной кости. Просвет его имеет форму неправильного треугольника.
Название синуса «пещеристый» обусловлено большим количеством соединительнотканных перегородок, которые пронизывают его полость. В полости пещеристого синуса залегают внутренняя сонная артерия, а. carotis interna, с окружающим ее симпатическим сплетением, и отводящий нерв, n. abducens.
В наружноверхней стенке синуса проходят глазодвигательный нерв, n. oculomotorius, и блоковый, n. trochlearis; в наружнобоковой стенке — глазной нерв, n. ophthalmicus (первая ветвь тройничного нерва).
7. Межпещеристые синусы, sinus intercavernosi, располагаются вокруг турецкого седла и гипофиза. Указанные синусы соединяют между собой оба пещеристых синуса и образуют вместе с ними замкнутое венозное кольцо.
9. Верхний каменистый синус, sinus petrosus superior, парный, залегает в верхней каменистой борозде височной кости и идет от пещеристого синуса, достигая своим задним краем сигмовидного синуса.
10. Нижний каменистый синус, sinus petrosus inferior, парный, лежит в нижней каменистой борозде затылочной и височной костей. Синус идет от заднего края пещеристого синуса до верхней луковицы внутренней яремной вены.
11. Базилярное сплетение, plexus basilaris, залегает в области ската клиновидной и затылочной костей. Оно имеет вид сети, которая соединяет оба пещеристых синуса и оба нижних каменистых синуса, а внизу соединяется с внутренним позвоночным венозным сплетением, plexus venosus vertebralis internus.
Курс терапии тромбоза на синусах головного мозга
Лечение зависит от типа поражения и вида болезни. Оно может быть медикаментозным или хирургическим.
Терапевтическая методика подразумевает дезинтоксикацию организма больного, устранение отека головного мозга. Пациенту проводят нейропротективную терапию, стремятся не допустить развития тромбов. Принимаются меры по предотвращению распространения и развития инфекции.
Медикаментозная терапия проводится путем применения тщательно подобранных препаратов, которые нужны для предотвращения смертельного исхода. Для устранения токсинов и накопившихся вредных веществ из организма больного применяются различные антибиотики.
Для быстрейшего выведения токсинов применяют инфузионные растворы, например, Реополиглюкин, Гемодез и др. Антибиотики больным назначают после посева кровяной плазмы для выявления устойчивости инфекции к тому или иному препарату.
Для устранения инфекции чаще всего назначают антибиотики с широким спектром воздействия.
Для ликвидации самих тромбов проводится гепаринотерапия. Затем больной на протяжении 90 дней должен принимать антикоагулянты непрямого действия. После этого для устранения опасности появления тромбов пациент должен употреблять такие лекарства, как Аспирин, Клопидогрел, Дипиридаол.
Если есть опасность развития отека мозга, то врач может назначить пациенту диуретики.
В восстановительный период больному проводят нейропротективную терапию сосудорасширяющими средствами.
Хирургическое вмешательство возможно только в том случае, если медикаментозная терапия не принесла эффекта. Производится вскрытие пазух, расположенных около носа, а затем хирурги удаляют первичную инфекцию.
Профилактика болезни заключается в своевременном лечении хронических заболеваний, которые могут изменить стенки кровеносных сосудов или вызывают увеличение вязкости крови.
Чем раньше диагностирована болезнь и начат курс терапии, тем больше шансов на восстановление здоровья. По данным статистики, при этом заболевании летальный исход бывает в 18-21%. После лечения могут погибнуть еще 9-11% пациентов из-за повторного тромбоза на мозге.
КЛИНИКА
Начальные клинические проявления ВВТ и TUB в структуре травматической болезни нередко маскируются выраженностью клинических проявлений ЧМТ и, соответственно обусловлены степенью тяжести последней, ее видом, периодом травматической болезни. Клинические проявления флебологических синдромов широко варьируют в зависимости от локализации тромботического и флебитического процессов, степени их прогрессирования и обширности венозного тромбоза. В классическом варианте начало заболевания может быть острым, подострым (в течение 24 часов) или замедленным (более 24 часов).
В типичных случаях заболевание начинается с выраженной головной боли, которая имеет черты гипертензионной, но в то же время может носить локальный характер. Цефалгический синдром нередко предшествует — за несколько часов до нескольких суток — появлению других неврологических симптомов. Более отчетливо и убедительно в клиническом аспекте это проявляется в сравнительно поздний период травматической болезни. Характерным также является раннее возникновение рвоты и очаговых судорог, сочетающихся со слабостью и нарушениями чувствительности в конечностях, которые обычно имеют прогрессирующий характер. Речевые расстройства имеют место примерно у 1А больных. На этом фоне часто отмечается угнетение сознания. Повышение температуры не является обязательным слагаемым клинического синдрома венозных тромбозов, но при определенных локализациях и клинических ситуациях (флебиты церебральных вен) достаточно типично.
Клиническая картина венозных тромбозов и инфарктов до некоторой степени варьирует при различной локализации травматического и окклюзируюшего патологических процессов.
Тромбоз латерального (сигмовидного) синуса при ЧМТ средней и тяжелой степеней тяжести часто развивается у лиц молодого возраста, страдающих воспалением среднего уха. Он может протекать и бессимптомно, но при распространении тромбоза в зону переднего сагиттального синуса развивается отек мозга с нарастанием общемозговой симптоматики. Распространение тромбоза на яремную вену может вызвать развитие синдрома яремного отверстия (поражение IX, X и XI черепно-мозговых нервов и соответствующие клинические проявления).
Тромбоз верхнего сагиттального синуса встречается наиболее часто среди тромбозов синусов при ЧМТ. Предпосылки к его возникновению — проникающие ранения черепа с прямой травматизацией костными фрагментами стенки синуса. Клиническая картина заболевания может варьировать в зависимости от области ранения синуса — его передней, средней или задней третей. Тромбозы передних отделов верхнего сагитального синуса могут протекать малосимптомно. Выраженный тромбоз в среднем и, особенно, заднем сегментах сагиттального синуса сопровождается, как правило, повышением внутричерепного давления, отеком дисков зрительных нервов, головными болями, очаговой неврологической симптоматикой / например, зрительные расстройства при окклюзии задней трети верхнего сагитального синуса/, дальнейшим угнетением уровня сознания. Следует помнить, что все симптомы как бы «наслаиваются» на имеющийся клинический симптомокомлекс травматической болезни головного мозга.
Тромбоз нижнего или верхнего каменистого синусов может быть вызван переломами костей черепа, распространяющимися на основание черепа и пирамиду височной кости с достаточно типичным для них инфицированием воздухоносных ячеек пирамиды височной кости и среднего уха. Тромбоз нижнего каменистого синуса может проявиться диплопией вследствие поражения отводящего нерва, а тромбоз верхнего каменистого синуса — сопровождаться лицевой болью за счет ирритации тройничного ганглия.