Все о верхней челюсти человека: анатомия и строение с фото и описанием, отличие от нижней, функции
Содержание:
Какие слои кости подвергаются атрофии
Челюстная кость состоит из несколько отделов. В центральной части располагается губчатый слой, в котором находятся корни зубов. Именно здесь сконцентрированы капилляры, поэтому этот отдел отличается пористостью и более всего подвержен атрофическим процессам. Дальше под ним находится базальный слой, который состоит в основном из костных перегородок и лишен такого количества капилляров. Данный отдел более прочный и устойчивый в отношении атрофии.
Выше описанные слои покрывает своеобразная оболочка – кортикальная пластина. Она отличается плотностью и устойчивостью к атрофическим процессам. Если говорить о верхней челюсти, то сразу за базовым слоем следует скуловая кость и силовые черепные линии. Прямо над костью челюсти располагаются носовые пазухи, защищенные тонкой мембраной – при неправильно подобранном размере и типе импланта она может травмироваться. На нижней челюсти под альвеолярными отростками находится челюстная кость, которая характеризуется очень высокой плотностью, а потому значительно реже подвергается истончению1, а следом идут нервные окончания. Как и носовые пазухи, их можно повредить при выборе неподходящей модели имплантатов.
Причины остеопороза костей
При остеопорозе функция кости как рычага и опоры в той или иной мере снижена. Уменьшается общее количество костных пластинок на единицу объема кости. Однако при достаточной давности процесса и сохранении в определенных направлениях известной нагрузки часто обнаруживается, что щадятся костные пластинки, располагающиеся по основным силовым линиям. В результате создается резкий контраст между этими сохранившимися костными пластинками и смежными очень разреженными участками кости. Отсюда существующий в литературе неудачный термин «гипертрофический» остеопороз. В действительности никакой гипертрофии, т. е. увеличения количества костных пластинок, нет ни в одной фазе остеопороза.
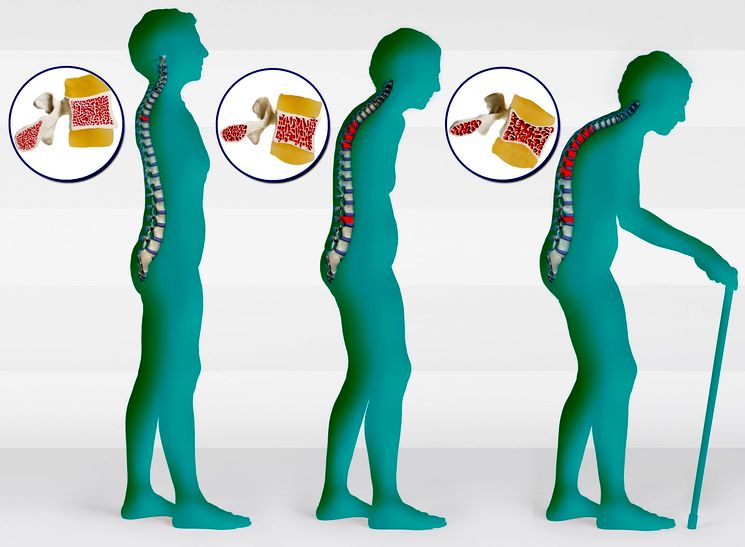
При распространенном остеопорозе уменьшается не только количество костных пластинок на единицу объема кости, нарушается и минеральный обмен, а в известной степени и кроветворение.
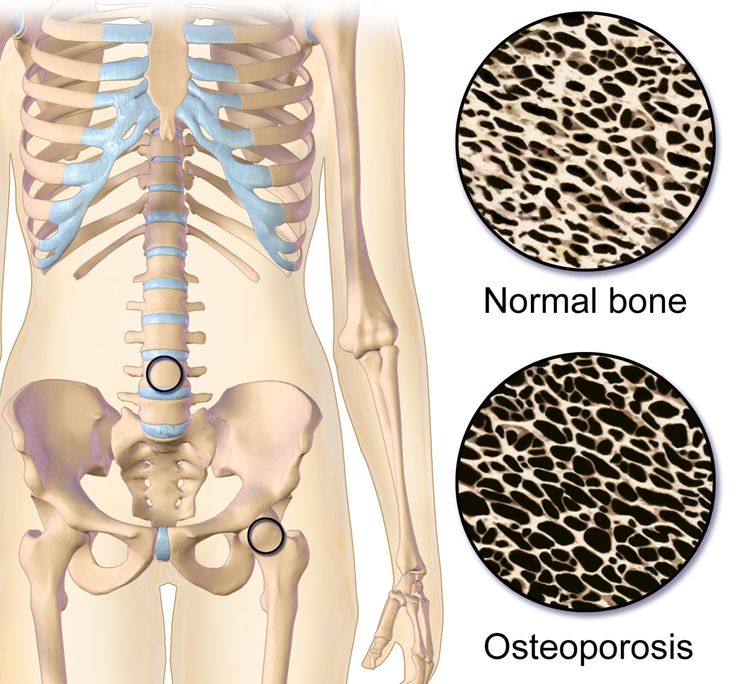
В результате остеопороза наступает увеличение размеров ячеек спонгиозного вещества, т. е. внутренних костных пространств, вместилищ красного и желтого костного мозга. Рассасывается в той или иной мере не только спонгиозное, но и компактное вещество. Кортикальное вещество диафиза в большей или меньшей мере спонгиозируется, в результате чего костномозговое пространство увеличивается, расширяется.
Компактный слой суставной впадины, в норме склерозированный, при остеопорозе истончается и становится таким же тонким, как замыкающая пластинка головки сочленяющейся кости.
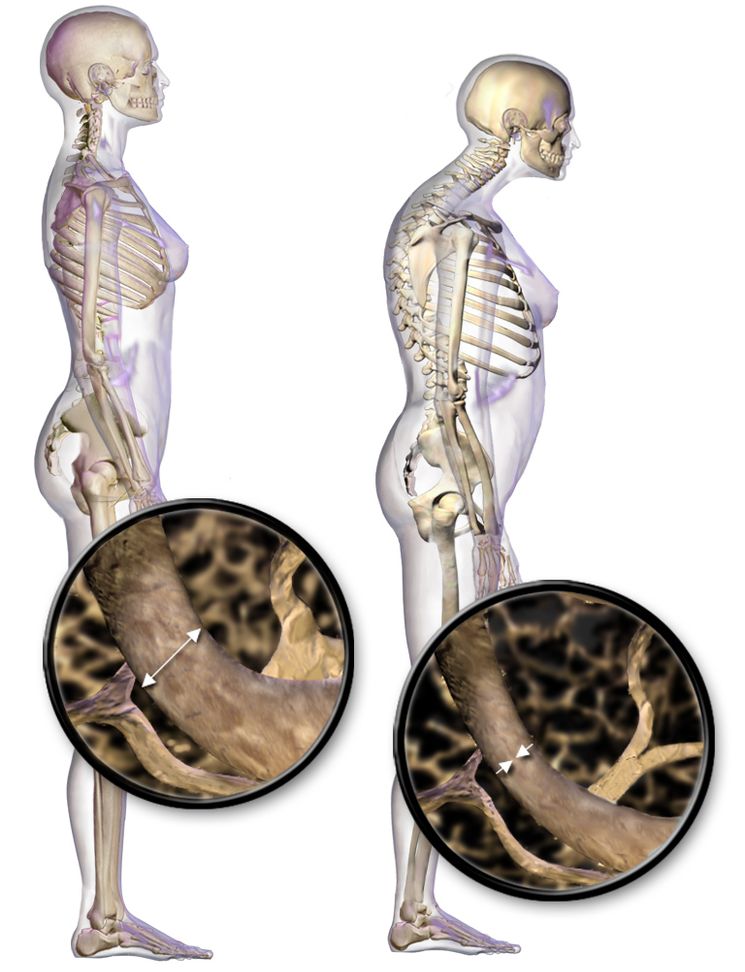
Деминерализация кости зависит от степени остеопороза. Потеря известь содержащих элементов в пределах 10-15% ее состава, по литературным данным, рентгенологически не улавливается; иначе говоря. метод позволяет обнаружить лишь значительные степени деминерализации.
Замещение известь содержащих элементов кости жировой тканью, кровью, частично остеоидной тканью, не подвергающимися обызвествлению, наблюдается как при равномерном остеопорозе, так и при предшествующем ему пятнистом. Гиперемия кости наблюдается лишь при остро и подостро протекающем остеопорозе. но не при хронических процессах. Миэлоидный костный мозг при хронических процессах превращается в жировой и фиброзный, кровеобразующая функция в этих участках кости не восстанавливается.
Верхняя челюсть
Верхняя структура представляет собой парную кость с большой полостью – гайморовой пазухой. Дно пазухи расположено рядом с некоторыми зубами – вторым и первым молярами, вторым премоляром.
Структура зуба предполагает наличие корней, которые при пульпите требуют обработки. Близость к гайморовой пазухе затрудняет процедуру: случается, что вследствие ошибки врача происходит перфорация корня, повреждается дно пазухи.
Кость имеет отростки:
- лобный (направлением вверх);
- нёбный (обращен к центру);
- альвеолярный;
- скуловой.
Орган имеет четыре поверхности:
- передняя с альвеолярным отростком;
- носовая;
- глазничная, создающая основание для глазницы;
- подвисочная.
Верхняя челюсть прочно соединена с костями черепа и является неподвижной.
Строение челюсти у всех людей одинаковое, но форма, размеры – параметры индивидуальные. Если врач фиксирует резкое отклонение от средних величин, идет речь об аномалиях, сформировавшихся внутриутробно или вследствие полученных травм, операций. К ним относятся:
- Микрогения – уменьшение размера нижней кости, уплощение или асимметрия подбородка.
- Прогнатия – выступление кости вперед, одна из часто встречающихся аномалий.
- Микрогнатия – недоразвитие верхней кости.
Дефекты развития вызывают нарушения прикуса, изменения дикции, влекут проблемы с дыханием и пищеварением. Большинство из них можно устранить в детском возрасте: при помощи ортодонтических конструкций (при низкой степени деформации) или оперативным путем.
Форма костей, их расположение относительно друг друга с возрастом меняются. Предотвратить негативные изменения поможет своевременное лечение заболеваний костей, зубов, десен, устранение последствий травм.
- Гайворонский И.В., Петров Т.Б. Анатомия зубов человека. Москва, 2005.
- Горбунова И.Л. Клиническая анатомия зубов. Москва, 2006.
Виды остеопороза
Виды остеопороза бывают такими:
- Постклимактерический остеопороз ног развивается из-за недостатка выработки женских половых гормонов в период менопаузы.
- Остеопороз старческий связан с износом и старением организма в целом. Снижение прочности скелета и его массы происходит после 65-ти лет.
- Кортикостероидная дистрофия кости возникает в результате длительного применения гормонов (глюкокортикоидов).
- Местный остеопороз – характеризуется наличием заболевания только в определенной области.
- Вторичный остеопороз развивается как осложнение сахарного диабета, при онкологических патологиях, хронических почечных заболеваниях, болезнях легких, гипотиреозе, гипертиреозе, гиперпаратиреозе, при болезни Бехтерева, при недостатке кальция, болезни Крона, хроническом гепатите, ревматоидном артрите, длительном употреблении препаратов алюминия.
Остеопороз может быть 1, 2, 3 и 4 степени. Первые две степени считаются более легкими и зачастую остаются незамеченными. Симптомы остеопороза в этих случаях затруднены даже при ренгенографии. Следующие две степени признаны тяжелыми. При наличии степени 4-й больному назначают инвалидность.
Развитие нижней челюсти у детей
Развитие челюстно-лицевого аппарата маленького человека происходит вместе с его ростом. Ширина альвеолярных отростков увеличивается до 3 лет
Именно в этот период крайне важно проследить, чтобы у ребенка не было никаких проблем и отсутствовали всевозможные аномалии зубочелюстного характера, обратившись к ортодонту. В описанном возрасте у ребенка имеется необходимое количество молочных зубов
Как только произошло прорезывание последних зубов, изменений в ширине альвеолярных отростков не происходит. С ростом ребенка (от 6 до 12 лет) происходит и постепенное удлинение отростков.
Развитие челюсти у ребенка предусматривает поэтапное формирование прикуса. Сначала возникает молочный (временный) прикус. Приблизительно к 5-летнему возрасту начинают увеличиваться промежутки между зубами, подготавливая пародонт к формированию следующего прикуса — сменного.
Сменный прикус получил такое название по той причине, что формируется на этапе смены молочных зубов на коренные. Нормальное развитие описываемого прикуса возможно исключительно в случае хорошего здоровья молочных зубов — даже если им все равно выпадать, молочные зубы нужно лечить.
После завершения смены зубов у подростка его прикус называется постоянным. Для нормального челюстного функционирования, а также привлекательного внешнего вида, рекомендуется строго следить за состоянием прикуса. С появлением малейших отклонений в постоянном прикусе рекомендовано обращаться к врачу для их устранения.
Лечение патологии
Начавшееся разрушение челюсти имеет прогрессирующее течение. Его последствиями бывают:
- перелом при небольшой травме;
- потеря зубов;
- сложность при пережевывании пищи и речи;
- изменение формы кости (деформация);
- гибель костной ткани (остеонекроз).

Перелом челюсти Мостовидные и съемные протезы, к сожалению, не в состоянии остановить атрофические процессы в костной ткани из-за неправильного распределения жевательной нагрузки. Поэтому в качестве оптимального решения проблемы должна быть выбрана имплантация зубов. Если для установки дентального имплантата не хватает места, то будет проведена костная пластика, т.е.
Наращивание костной ткани Процедура подразумевает подсадку натурального или искусственного костного материала. Также используются активные гели, которые активируют рост клеток челюстной кости, что значительно ускоряет приживление основного материала. Использование натуральной кости, конечно же, предпочтительнее, т.к. в данном случае исключается риск отторжения материала организмом.
Синус-лифтинг Процедура применяется для восстановления объемов костной ткани на верхней челюсти. Принято выделять два типа: закрытый (проводится одновременно с вживлением имплантатов при незначительной потере челюстной кости) и открытый (две процедуры – наращивание и вживление конструкции – по времени разделяются). Второй метод применим при острой нехватке костного объема. После проведения процедуры необходимо выждать минимум 3-4 месяца до того момента, как можно будет провести установку имплантов.
Мембраны из плазмы крови Метод подразумевает использование специальных тромбоцитарных мембран, полученных из плазмы крови самого пациента. Они используются одновременно с костной пластикой, а также при установке имплантатов. Достоинство данной технологии заключается в активной стимуляции роста клеток челюстной кости, что значительно ускоряет процесс приживления как подсаженного материала, так и имплантатов.
Имплантация с немедленной нагрузкой Оптимальным решением проблемы атрофии костной ткани является проведение имплантации, которая не требует костной пластики. Это объясняется, во-первых, установкой имплантатов под наклоном, во-вторых, выбором специальных удлиненных моделей, которые фиксируются в глубоких отделах челюстной кости, не подверженных атрофическим процессам. Это позволяет провести вживление конструкций даже на фоне очень ярко выраженной атрофии ткани. Протезирование проводится сразу – максимум на 3-ий день.
ПОДРОБНОСТИ: Гель Пародонтоцид – цена, отзывы, инструкция по применению
Классификация атрофии челюстей и фенотипов костной ткани
 В зависимости от положения челюсти, различают две группы, которые характеризуют атрофическое состояние верхней и нижней челюстей:
В зависимости от положения челюсти, различают две группы, которые характеризуют атрофическое состояние верхней и нижней челюстей:
- По Шредеру для верхнего ряда. Существует три вида верхних челюстей с отсутствием зубов, в результате чего истончается костная ткань:
- Сильно заметны челюстные бугорки. В эти пробелы можно протезировать имплантаты, поскольку физические отклонения незаметны. Небо глубокое, а изгиб слизистой довольно большой.
- Альвеолярные отростки выражены нечетко. Глубина неба средняя. Протезирование возможно, но может быть ухудшение его фиксации после перенапряжение мышечной ткани.
- В основании челюсти кость серьезно разрушена. Гребни и бугры альвеол гладкие, а небо трансформируется в плоскую форму. Складка слизистой оболочки становится на уровне неба и плохо держит форму. В результате патологии протезирующие конструкции закрепить невозможно.
- По Келлеру для нижнего ряда:
- Альвеолярные элементы чуть сглажены, но видны на всей челюсти. В начале альвеолярного гребня крепятся мышечная ткань и складка слизистой оболочки. Установка протеза не вызывает затруднений.
- Гребень становится заметен и приобретает более острую форму. Мышцы крепятся у гребня. Имплантат в большинстве случаев вызывает дискомфорт и болезненные ощущения.
- Наблюдается зачастую у людей, перенесших раннее удаление боковых зубов. Альвеолы около моляров и премоляров истончаются. В центральной части костная ткань не теряет объем. Создание искусственных зубов возможно, но имеется вероятность соскальзывания имплантата при жевании.
- В области фронтальных резцов наблюдается яркий атрофический процесс, при этом боковой зубной ряд остается сохранен. Фиксация протеза не может быть сделана, т.к. повышается вероятность его смещения.
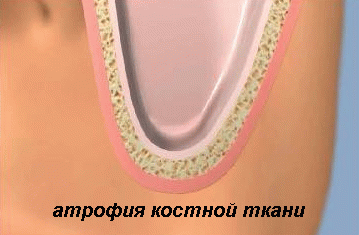
Причины атрофии костной ткани
-
- удаление естественного зуба: костная ткань не получает нагрузки и заметно уменьшается в размерах,
- длительные воспалительные заболевания полости рта,
- пожилой возраст, в результате которого происходит ослабление связок, удерживающих зуб в лунке,
- общие заболевания организма,
- врожденные аномалии челюсти,
- травмы челюстной системы,
- установленные зубные протезы – съемные или постоянные.
Не многие пациенты знают о том, что даже при оперативном восстановлении сразу после удалении зуба, не всегда удается сохранить костную ткань в изначальном виде.
К примеру, был установлен мостовидный протез, замещающий несколько зубов. Вся основная нагрузка приходится на два опорных зуба, а вот на кость под протезом давление отсутствует – она постепенно рассасывается и атрофируется. Тоже самое происходит и со съемными протезами – нагрузка приходится либо на опорные зубы, либо на десны при замещении протезом всего зубного ряда. К тому же при уменьшении кости под протезом образуется щель между десной и конструкцией, в которой скапливаются остатки пищи, микробы и бактерии, приводящие к воспалению тканей. Таким образом, после окончания срока службы протеза пациент остается не только без зубов, но и с полностью атрофированной и уменьшенной в размерах костной тканью.
Согласно исследованию, проведенному американским Институтом Стоматологической Имплантации, 36% опрошенных респондентов знают о том, что утрата зубов влечет за собой атрофию костной ткани. При этом 75% пациентов с установленными мостовидными или съемными протезами предпочли бы отказаться от них, если бы изначально знали об уменьшении объема костной ткани.
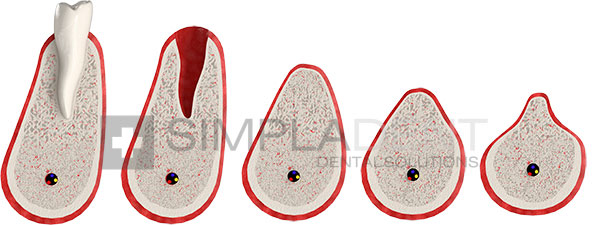
Последствия атрофии костной ткани
- из-за отсутствия нагрузки кость уменьшается в размерах, а вместе с ней и десна – даже если был установлен съемный или постоянный протез, он постепенно проваливается, либо под ним образуется пустое пространство – ведь кость под протезом не задействована в работе челюстной системы,
- из-за уменьшения размера кости и отсутствия зубов изменяется облик человека: щеки и губы «западают» внутрь полости рта, появляются мимические морщины из-за смещения положения мышц,
- появление проблем с пищеварением, ведь пациенту приходится соблюдать определенную диету и исключать из рациона слишком твердые продукты,
- заболевания всего организма также имеют место быть, поскольку из-за ограничения рациона возникает острая нехватка витаминов.
При этом чем больше пациент ограничивает себя в питании, тем меньше «работает» и восстанавливается костная ткань.
Стоит отметить, что потеря зубов сказывается не только на атрофии костной ткани. Если в челюсти отсутствует лишь часть зубов, то сохранившиеся постепенно смещаются в сторону пустого пространства, ведь теперь у них отсутствует боковая опора. Впрочем, опоры нет и у зубов противоположной челюсти и они постепенно «покидают» свою лунку.

Верхняя челюсть – строение
Строение верхней челюсти в корне отлично от нижней. Височно-челюстной сустав мультифункционален, здесь нет ничего лишнего и непродуманного. Верхняя челюсть соединена практически с каждой костью лицевой части черепа. Она участвует в формировании:
- Стенок глазниц;
- Ротовой и носовой полостей;
- Височной ямки;
- Крыловиднонебной ямки.
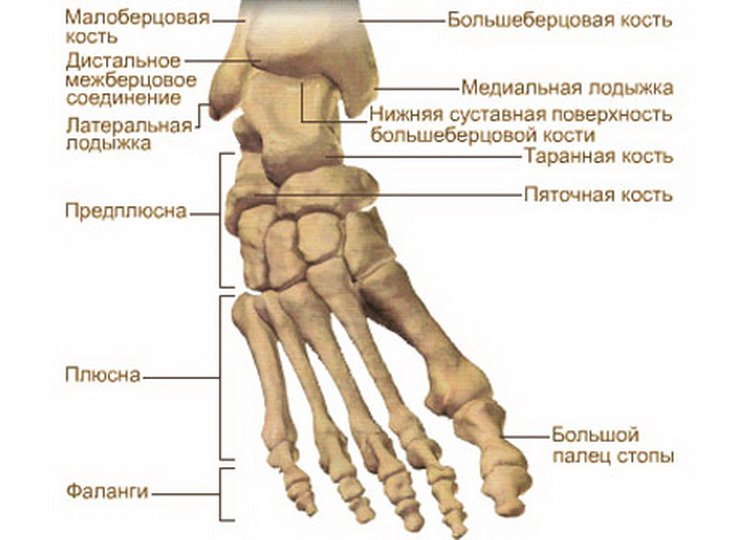
Верхняя челюсть является парной, она считается самой большой полостью в черепной коробке. Орган имеет тело и четыре отростка:
- Лобный – направленный вверх.
- Небный – обращен медиально.
- Скуловой – расположенный латерально.
- Альвеолярный.
Если посмотреть на рентгеновский снимок, то видно соединение лобного отростка с лобной костью. На поверхности верхней челюсти есть гребень, на который крепится носовая раковина, а под ней различима небная борозда, которая является стенкой небного канала.
Верхняя челюсть имеет три поверхности помимо передней: носовую, глазничную и подвисочную. В отличие от нижней, верхняя соединяется другими черепными костями неподвижно. Ее форма вогнутая, на нижней части находится альвеолярный отросток – в нем расположены выемки для зубов. В этих выемках находятся корни зубов, между собой они разделенным перегородками.
Самая высокая выемка – для клыка. В центре этого участка, рядом с подглазничным отверстием, находится углубление, диаметр которого варьируется от 2 до 6 мм. От него отходит мышца, отвечающая за поднимание уголка губ, по центру проходит глазной нерв и кровеносная артерия.
Носовая вырезка является медиальной границей между сливающимися фронтальной и передней частями челюсти. На височной поверхности расположен бугор. От верхней части челюсти ее отделяет скуловой отросток. На верхней части находятся четыре альвеолярных отверстия для крупных жевательных зубов. Сквозь них проходят нервные волокна.
Внутри верхней части находится воздухоносная полость, которая выходит в носовую и устлана слизистой оболочкой. Верхняя поверхность челюсть плавно переходит в носовую. На ней есть небные отростки, которые и формируют дно носовой пазухи. Также на верхней челюсти есть глазничная поверхность. По лобному отростку проходит слезный гребень, медиальный край формируется из слезной вырезки и входящей в него слезной косточки.
Составляющий элемент челюсти – костные пластины, которые могут образовывать уплотнения, чтобы справляться с нагрузками воздухоносной полости и выполнять жевательные функции. По размерам и толщине этих пластинок, количество выемок для зубов антропологи по останкам человека могут определить расовую принадлежность человека, го популяцию и уровень эволюции.
Степени атрофии костной ткани
В силу многих причин можно потерять один или несколько зубов. Атрофирование наступает практически сразу после экстракции и достигает своего пика всего лишь через 12 месяцев.
Что может случиться из-за потери челюстной кости, как в принципе, так и при ношении съемных протезов или зубных мостов:
- проседание съемного протеза: подобная система не нагружает челюсть, т.е. процесс атрофии кости появляется в том же виде, как если бы протеза и вовсе не было. Именно поэтому такие аппараты нужно часто корректировать – они попросту плохо фиксируются на деснах, ведь контур альвеолярного гребня меняется. Аналогично и с мостовидным протезом – но под ним просто образуется щель, в которую забиваются множественные остатки пищи, налет, бактерии. Все это чревато воспалением тканей,
- деформация лицевого контура: визуально определяется западанием губ и щек, раньше времени проявление мимических морщин, также меняется дикция. Это особенно сильно заметно, если нет всех зубов,
- проблемы с желудочно-кишечным трактом: появляются из-за неудовлетворительного пережевывания пищи, т.к. обычно человек старается не нагружать ту сторону рта, где отсутствует зуб,
- затрудняется установка имплантов: в 90% случаев пациенту требуется наращивание кости. Подробнее разберем этот вопрос далее.
https://www.youtube.com/watch?v=ytcreatorsru
Стоматологи используют разные методики для определения степени заболевания. Рассмотрим классификацию, которой пользуются чаще всего:
- I степень: самая легкая, костная ткань в относительно хорошем состоянии, имплантация проводится без предварительного наращивания костного вещества,
- II степень: средняя, ослабление кости и убыль десны уже заметны, но количество собственного губчатого слоя все же позволяет поставить в него имплант,
- III степень: выраженная, проявляется в неравномерной атрофии кости по зубном уряду, для установки импланта необходимо наращивание,
- IV степень: сильная, губчатое вещество практически исчезло, требуется наращивание.
Деструкция способна проявиться и при полном сохранении зубов. Часто это заболевание диагностируют при пародонтите и пародонтозе. Степень ослабления и разрушения тканей находится в связи с тяжестью воспаления тканей пародонта:
- легкая степень: убыль кости составляет 20-25% от длины корня зуба. Воспаленная десна кровоточит,
- средняя степень: деструкция ткани составляет 35-50% от длины зубного корня. Появляется шаткость, оголяются шейки зубов, под деснами углубляются гнойные карманы,
- тяжелая степень: костная ткань челюсти разрушена больше, чем на 70%, зубы расшатываются очень сильно и могут поворачиваться вокруг оси.
Наряду со степенями различают еще и виды атрофии челюстной кости:
- вертикальная: убывание губчатого слоя в основном происходит по высоте,
- горизонтальная: деструкция ткани осуществляется с боков челюсти,
- комбинированная: во всех направлениях одновременно.
Также атрофия костной ткани зубов может привести к:
- образованию мимических морщинок в зоне губ;
- необходимости проведения дополнительных манипуляций по увеличению костного объема перед тем, как провести имплантацию;
- невозможности пережевывания пищи, соответственно, это приводит к проблемам с желудочно-кишечным трактом;
- «западанию» внутрь губ;
- смещению в сторону зубов, в то место, где есть их отсутствие.
Кроме того, одним из важных последствий этого заболевания считают увеличение цены имплантации. Это объясняется тем, что для закрепления имплантатов потребуется определенный объем кости. Если его будет недостаточно, то нужно будет сделать его наращивание. А это подразумевает использование дополнительных материалов и лекарственных средств, работы специалиста.