Причины проявления фибромы молочной железы
Содержание:
Причины заболевания
Основным фактором, который способен вызвать липоматоз или фиброз поджелудочной, является панкреатит. Замещение естественных тканей соединительной или жировой случается именно во время этой болезни.
Фиброзные изменения поджелудочной железы могут занять большую часть органа, все зависит от продолжительности патологических изменений. Чаще всего происходят они на фоне нарушенного метаболизма (обмена веществ), причиной которого являются:
- Погрешности питания — обильное употребление жирной, жареной, острой пищи.
- Вредные привычки — алкоголь и никотин пагубно влияют на функции железы, препятствуют выбросу пищеварительных ферментов в кишечник.
- Травмирование железы — может произойти во время хирургического оперирования соседнего органа, из-за чего пораженные клетки замещаются разрастающимися жировыми.
- Желчекаменная болезнь — кальцинаты препятствуют выходу панкреатической жидкости из главного выводного протока поджелудочной, что ведет к самоперевариванию органа и замещению его тканей соединительной.
- Муковисцидоз — генетическая болезнь, характеризуется скоплением слизи в выводных протоках железы, что ведет к растягиванию или разрыву их стенок и может вызвать диффузный липофиброз (равномерно распространенные по всем тканям органа изменения).
- Интоксикация организма — результат наличия гнойного очага на теле, из которого болезнетворные бактерии проникают в кровь и распространяются по организму. Интоксикацию также может вызвать алкоголь, пищевое или химическое отравление, табакокурение.
- Ожирение — неправильное питание и малоактивный образ жизни приводят к тому, что в организме образуются жировые скопления. Если жировые клетки разрастаются вблизи протоков железы, то они их сдавливают, чем вызывают застой панкреатического сока.
Липоматоз, фиброз и фибролипоматоз железы — это опасные состояния, которые необходимо предупредить. Их прогрессирование способно вызвать диффузные изменения не только тканей, но и выводных протоков органа, что может спровоцировать в нем появление опухолей, кальцинатов и кист.
Методы лечения
Если заболевание выявлено на раннем сроке (опухоль до 1 см), то назначают консервативное лечение. Оно включает в себя:
Терапию гормональными препаратами (если причиной болезни послужило нарушение гормонального фона). Какой препарат назначит врач зависит от результатов лабораторных анализов.
Физиопроцедуры. Это средство помогает поддерживать общий тонус организма.
Поддерживающее лечение фиброаденомы молочной железы народными средствами. Обычно их назначают для устранения симптоматики и улучшения общего состояния
Важно помнить, что народными средствами нельзя вылечить опухоль, но ими можно снять неприятные ощущение и улучшить психологическое состояние.
В настоящее время мнения врачей относительно консервативного лечения сильно расходятся. Некоторые специалисты считают, что такая терапия малоэффективна. Поэтому в некоторых случаях принято обходиться вообще без лечебных назначений и наблюдать болезнь в динамике.
Дело в том, что препараты способны только остановить рост опухоли, но не уничтожить ее. Документально зафиксированы случаи рассасывания фиброаденомы на фоне лечения, но их недостаточно для убедительной статистики. В любом случае терапию подбирает лечащий врач, учитывая состояние пациента и результаты анализов.
Эффективным методом лечения остается операция, ее назначают при выраженном росте опухоли или при отсутствии роста, но большом диаметре. Во время операции удаляют только одну опухоль, не иссекая окружающие ткани. Риск перерождения небольшой, поэтому можно проводить малотравматичные вмешательства без опасения рецидивов и осложнений.
Операцию рекомендуется провести перед тем как планировать беременность. Дело в том, что на фоне гормонального всплеска при вынашивании опухоль может начать расти. После удаления фиброаденомы грудной железы можно беременеть.

Лечение фибромотоза молочной железы
При фиброматозе молочной железы лечение может быть оперативным и консервативным. Оно напрямую зависит от постановки точного диагноза. Зачастую, основной курс лечения фибромы длится полгода, такой способ лечения носит название – консервативный метод. За время лечения будет ясно, какая терапия и род ближайших мероприятий будет задействован в целях устранения заболевания.
Если фиброма менее 8 миллиметров, то она подвергается медикаментозному лечению, без хирургического иссечения. Большая вероятность, что новообразование рассосётся, придерживаясь строжайших предписаний врача и точного приема медикаментов.
Во врачебной практике, были прецеденты, когда фиброматоз молочной железы исчезал на ранних сроках при сбалансированном медикаментозном лечении. Весь курс лечения заболевания проходит под контролем врача-маммолога и ультразвукового исследования.
Если при обследовании опухоль оказывается злокачественной, то без хирургического вмешательства не обойтись
Важно избежать повторного увеличения онкологических клеток. Подвергается удалению вся поражённая фиброзом молочная железа, такой метод носит название оперативный
Существует два типа действенного оперативного лечения фибрамотоза грудной железы это:
- Энуклеация. Удаление новообразования под общим наркозом, не требует долгого восстановления после операции.
- Секторальная резекция опухоли. Проводится при подозрении на онкологическое заболевание.
Если идет речь об удалении фибромы, то не стоит паниковать, сама операция проходит безболезненно и последствий за собой не оставляет. Реабилитация после удаления опухоли длится не долго, и протекает без симптомов.
По истечении недельного срока послеоперационной реабилитации снимаются швы. Если операция прошла успешно и качественно выполнена с точки зрения врачей, то дефектов на коже совсем не останется.
Данное лечение является симптоматическим, поэтому нельзя гарантировать полное устранение признаков болезни. Лечить фиброматоз груди нужно раз и навсегда и применять для этого всевозможные средства. 
Профилактическое лечение
 Обследование у маммолога
Обследование у маммолога
Медицина не определила точно основные источники развития фибромы у женщин. Поэтому предупредить заболевание достаточно трудно. Квалифицированный специалист может сказать, как лечить патологические процессы, а как не допустить их развития нет специфических разработок.
Несмотря на то, что врачи не имеют точной информации, как предупредить болезнь, они дают полезные рекомендации по профилактике фибромы у женщин:
- Необходимо периодически проходить обследования.
- УЗИ в молодом возрасте поможет выявить патологические узелки на ранней стадии развития.
- В старшем возрасте лечащий врач рекомендует проходить рентгенологическую диагностику – маммографию. Метод позволяет не только определить наличие новообразования, но и его размеры, поражение окружающих тканей, а также структуру узла.
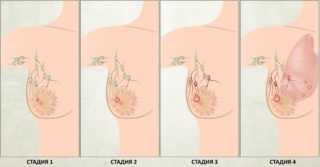
Если определить болезнь на ранней стадии развития шансы на полноценное выздоровление пациенток повышаются. Специалисты рекомендуют женщинам и девушкам отказываться от абортов, рожать детей до 30 лет. Поддерживать активный образ жизни, вести регулярную половую активность, избегать стрессовых ситуаций, бороться с вредными привычками.
Своевременное лечение позволяет избежать осложнений и последствий. Кроме того, в качестве профилактики патологии женщине необходимо следить за состоянием своего организма. Различные хронические болезни негативно влияют на гормональный фон, от которого зависит возникновение фибромы. Это касается эндокринной и половой системы.
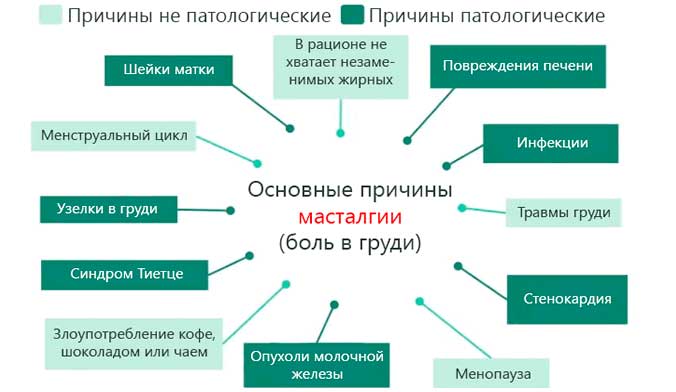
Причины появления
Причины возникновения заболевания:
- Плохое, несбалансированное питание
- Злоупотребление алкоголем, наличия стажа в курении
- Асоциальные условия жизни
- Наследственность
- Различные травмы груди
- Болезни, связанные с эндокринной системой
- Болезни женских половых органов
- Прерывание беременности на ранних сроках, бесплодие, выкидыш, ранняя беременность в подростковом возрасте, беременность после 30 лет.
- Кормление грудью, резкое или неправильное прерывание кормления грудным молоком.
- Частое применение оральных контрацептивов
- Масса тел,а находящиеся в избытке
- Явное присутствие психических расстройств
- Тяжело переносимые болезни инфекционного характера
- Сахарный диабет
- Постоянно переносимые стрессовые ситуации
- Болезни поджелудочной железы
- Загрязненная экология
- Слабый иммунитет
- Лечение других проблем со здоровьем при помощи некачественных пиявок
Доказано, что не только эти факторы влияют на развитие заболевания, болезнь грудной железы может появиться на почве других заболеваний женского организма. 
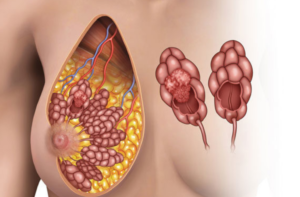
- Диффузный фиброматоз молочных желез представляет собой рассеянное расположение кист по всей молочной железе, может быть как на одной груди, так и на двух одновременно. Диффузный фиброматоз молочных желез часто называется мастопатией.
- Смешанный вид, возникает очень редко, зачастую это диффузная или узловая мастопатия.
- Кистозный
- Фиброзный
Заболевание проявляется разными формами, такими как:
- Аденофиброма
- Филлоидная фиброаденома
- Киста
- Внутрипротокавая папиллома
Лечение
Терапевтического лечения фибролипомы не существует, единственн это удаление патологии. Если новообразование маленького размера и роста патологии не наблюдается, то женщине рекомендуется регулярные консультативные осмотры, в ходе которых проводятся следующие манипуляции:
- УЗИ грудных желез 3−4 раза в год.
- Мазок выделения из соска — раз в 6 месяцев.
- Маммография — раз в полгода.
- Анализ крови на онкомаркеры — не менее 1 раза в год.
Самым радикальным методом лечения патологии является хирургическое удаление, проводят его в то случае, если:
- женщина испытывает постоянные боли в груди;
- опухоль разрастается и сдавливает окружающие ткани,
- новообразование растёт очень быстро,
- форма молочной железы деформирована,
- плохие показатели анализа на онкомаркеры.
 Удалить фибролипому можно не только хирургическим путем, так же это можно сделать другими способам:
Удалить фибролипому можно не только хирургическим путем, так же это можно сделать другими способам:
- Медикаментозное удаление. Для этого применяются специальные инъекционные препараты, которые вводятся в ткань образования и способствуют расщеплению липидной ткани. Применяется, если размер не более 30 мм.
- Радиоволновая терапия. На опухоль воздействуют волнами высокой частоты, что приводит к разрушению липомы.
- Пункция. В ткань опухоли вводится игла, через которую высасываются липидные клетки. Этот метод является не очень эффективным, так как капсула образования остается в груди, что может привести к рецидиву патологии.
- Лазер. Опухоль удаляют посредством прижигания лазерным лучом. Во время процедуры, луч, воздействуя на жировую ткань высокими температурами нагревает ее и как следствие она испаряется, кроме того луч «запаивает» кровеносные сосуды, поэтому риск кровотечений и инфицирования очень низок.
 Если удаление происходило хирургическим путем, то женщине приписывается курс антибиотиков и противовоспалительных средств.
Если удаление происходило хирургическим путем, то женщине приписывается курс антибиотиков и противовоспалительных средств.
Диета при патологии
Диета является обязательной частью лечения при любой патологии ПЖ. Она зависит от основного заболевания, которое привело к изменениям в структуре органа. Из употребления необходимо исключить запрещенные продукты. Даже незначительные погрешности в питании приводят к тяжелым рецидивам болезни или жизненно опасным осложнениям. Соблюдение ее должно стать образом жизни, поскольку при тяжелом панкреатите или сахарном диабете диетическое питание иногда назначается на всю жизнь.

В случае панкреатита и муковисцидоза, когда поражается внешнесекреторная функция ПЖ, применяются различные варианты диетического стола № 5 по Певзнеру. Он полностью исключает жареное, жирное, копченое, острое, соленое. Помимо этого, содержит еще ряд ограничений. Рекомендуется частое дробное питание. Еда должна быть комфортной температуры. Готовить пищу нужно на пару или в духовке, отваривать. Для составления меню существуют специальные таблицы с указанием запрещенных продуктов или тех, что необходимо ограничить, а также калоража (суточная норма вне обострения составляет 2 800—3 000 ккал).
При сахарном диабете исключаются углеводы в рамках стола № 9 по Певзнеру.
Методы диагностики патологии
Фиброзно-жировые изменения в ПЖ являются морфологическим проявлением панкреатита, не определяются врачом при объективном осмотре пациента, в большинстве случаев не вызывают жалоб
В этом заключается их опасность: важно своевременно выявить процесс на той стадии, когда орган еще можно спасти
Лабораторные
При любой патологии ПЖ больной должен пройти обязательную лабораторную диагностику:
- общий клинический анализ крови;
- сахар в крови;
- биохимическое исследование (диастаза, билирубин, трансаминазы, общий белок и его фракции);
- копрограмма;
- анализ мочи на сахар, диастазу.
Функциональные
Самым простым, доступным и безопасным функциональным диагностическим методом является ультразвуковое исследование. Поджелудочная железа при проведении УЗИ диффузно изменена и имеет повышенную (если преобладает фиброз) или сниженную (при липоматозе) эхогенность. В основном изменения умеренные, однородные, но при наличии отдельных участков фиброза или образовании узлов и кист это визуализируется на изображении.
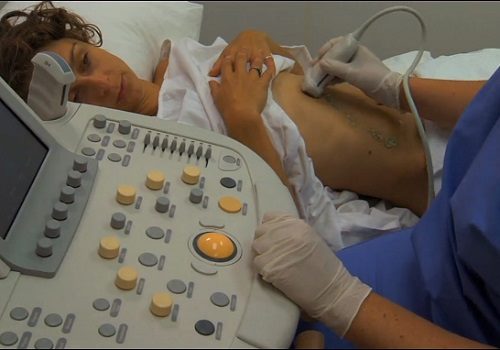
Если обследуется ребенок старшего возраста с муковисцидозом, на УЗИ определяется большая железа, высокая плотность избыточной соединительной ткани, кистозно-расширенные выводные протоки и ацинусы. Иногда вся ПЖ выполнена кистами с эхонегативным содержимым. Может быть обнаружена добавочная поджелудочная железа, гепатомегалия. Таким пациентам дополнительно проводят потовый тест с определением ионов натрия и хлора в поте — при муковисцидозе они значительно превышают норму.
Для исключения патологии желудка и ДПК (язвенной болезни), при которой часто развивается вторичный панкреатит, необходимо делать ЭФГДС — эзофагофиброгастродуоденоскопию.
В неясных случаях применяются более точные и дорогие функциональные исследования:
- МРТ (магнитно-резонансная томография) — современный безопасный, без использования ионизирующего излучения метод, получивший хороший отзыв врачей всех специальностей, участвующих в лечении патологии ПЖ (терапевтов, гастроэнтерологов, хирургов). Он обеспечивает точное изображение всех тканей организма в любой проекции (в отличие от КТ) и обнаруживает даже незначительные очаги воспаления. Есть некоторые ограничения для исследования: наличие металлических тел в полости черепа, наружный водитель сердечного ритма, беременность, клаустрофобия.
- КТ (компьютерная томография) — сравнительно новый метод лучевой диагностики, используется в тех случаях, когда невозможно проведение МРТ. Дает послойное изображение любого органа или области с толщиной срезов от 0,5 мм до 10 мм. При КТ больной подвергается воздействию рентгеновского излучения, поэтому существуют определенные противопоказания для его проведения: беременность, детский возраст, аллергия на контраст.
- При выявлении образования в тканях проводят биопсию. Она используется для проведения дифдиагностики. Полученные результаты играют ключевую роль в лечебной тактике.
Нетрадиционное лечение, народной медицины.
Зачастую из-за недоверия и собственных побуждений, люди идут на крайние меры самолечения. Возможны различные варианты народного лечения.
Лечение отварами из трав, таких как:
- Зверобой
- Ромашка
- Кора граната
- Корень имбиря
- Репешок
- Плоды каштана
Для приготовления данного настоя вам понадобиться высушить цветы в закрытом от солнца месте. Затем на пол литра кипяченной воды добавить одну чайную ложку предварительно высушенных цветов. Надо настоять получившуюся смесь примерно 3 часа. Употреблять по 100 миллилитров 3 раза в день. По отзывам такой настой устраняет даже злокачественное новообразование.
Метод прикладывания чесночной или луковой кашицы на всю ночь тоже очень хорошо влияет на процесс выздоровления. А также можно использовать капустный лист для прикладывания на обе груди независимо от поражения фиброзом молочной железы на 4-5 часов. Он оказывает быстрый лечебный эффект.