Инфаркт головного мозга последствия у пожилых людей
Содержание:
- Методы лечения
- Вторичная профилактика
- Причины и механизм развития
- Реабилитационный период
- Классификация кардиальных источников
- Диагностика и лечение кардиоэмболического инсульта
- Тактика лечения
- Классификация
- Обнадеживающие случаи инфаркта мозга, его отличие от кровоизлияния
- Последствия инсульта
- Последствия инсульта
Методы лечения
Человек, перенесший инфаркт требует безотлагательной госпитализации. Чем быстрее окажут пациенту медицинскую помощь, тем меньше осложнений, быстрее будет выздоровление. Все зависит от степени тяжести перенесенного инсульта.
Основные принципы лечения инфаркта головного мозга:
- поддержка гемодинамики;
- оксигенотерапия;
- нейропротекция;
- диуретическая, психотропная, анальгетическая терапия;
- миорелаксанты;
- ноотропные препараты;
- тромболизис;
- антиагреганты;
- антикоагуляторы.
Первая помощь
Первую помощь проводят еще до приезда медиков. Первые часы являются «терапевтическим окном» (в пределах 70 часов), пока не произошло отмирание клеток. Если своевременно помочь больному, то со временем можно восстановить многие функции организма. Если же время упущено, то возрастает вероятность остаться на всю жизнь инвалидом.
Оказание первой помощи:
Положить больного на плоскость, голова, плечи немного выше тела. Если пострадавший в сознании успокоить его, волноваться вредно. Освободить шею, голову от сдавливающей одежды, расстегнуть максимально пуговицы. Открыть окна или двери, обеспечить доступ свежего воздуха. Положить холодную, мокрую ткань на голову. Грелки или горчичники понадобятся для нижних конечностей, чтобы отток крови отошел от головы
При рвоте повернуть осторожно голову на бок, освободить рот от рвотных масс и слюны, чтобы больной не захлебнулся. Измерить давление, при повышенном давлении дать лекарства для его понижения
Парализованные конечности растирать спиртовым раствором или маслом. Нельзя теребить пострадавшего после приступа.
Также нельзя поить и кормить больного. До приезда медиков не разрешено давать сосудорасширяющие препараты. Не зная диагноза, не рекомендуется употреблять каких-либо лекарств, чтобы не усугубить положение.
Работники скорой помощи сделают искусственную вентиляцию легких, постепенно снизят давление, введут противосудорожные средства, поддержат водный баланс с помощью капельниц с физраствором.
Консервативная терапия
Лечение инфаркта состоит из базисной и дифференцированной терапии. Базисное лечение поддерживает основную работу организма и восстанавливает кровоток с помощью ноотропных лекарств.
Внимание!
Все препараты назначает врач, их прием проводится под строгим контролем.
После диагностики вводят медикаменты, позволяющие снять отечность мозга и восстановить кровообращение. Медработники постоянно следят за дыханием, работой сердца и артериальным давлением пациента. Проводится контроль за глотанием, работой мочевой системы и желудочно-кишечного тракта.
Инфаркт мозга, вызванный тромбозом мозговых артерий лечат препаратами:
- Назначают антикоагулянты, снижающие сворачиваемость крови (Гепарин, Клексан, Фраксипарин).
- Применяют лекарства для растворения тромбов. Антиагреганты склеивают тромбоциты (ацетилсалициловая кислота).
- Нейропротекция нужна для защиты нервной системы и зрения.
- Применяют тромболизис и вазоактивные препараты (пентоксифиллин, винпоцетин).
- Для поставки кислорода в ткани назначают гемодиализаты.
- При ишемическом инсульте помогает Эуфилин, Гепарин, Трентал. Геморрагический приступ – лекарства Трасилол, Викасол, Гордокс.
- Гипотензивная терапия для понижения АД – Эналаприл, Каптоприл, Эсмолол, Дибазол, Клофелин.
- Инсульт атеросклеротической формы – назначают гиполипидемическое лечение статинами.
Внимание!
При геморрагической форме инсульта тромболизис запрещен.
Кортикостероиды сейчас не используют. Они показали свою неэффективность в лечении инфаркта.
После реанимации больного переводят в стационар интенсивной терапии. Весь курс лечения занимает 2-3 недели. Если нет осложнений, то пациента выписывают. После стационарного лечения понадобится длительная реабилитация.
Оперативное вмешательство
Хирургическая декомпрессия показана при обширном отеке мозга тяжелой степени. Гемикраниотомия снижает процент смертности с острым приступом у больных до 50 лет с 80% до 30%. При инфаркте мозжечка (внутричерепное объемное образование) применяют декомпрессивную краниотомию. Удаляют в задней черепной ямке детрит из зоны очага.
Перспективным считается удаление тромба в пределах первых 6 часов после удара путем аспирации или удаления тромба петлей с стентированием.
Каротидная эндартерэктомия является профилактикой ишемического инсульта. Лицам пожилого возраста операции не назначают, велик риск летального исхода.
Вторичная профилактика
От дисциплинированного соблюдения рекомендаций врача будет во многом зависеть эффективность восстановления, качество, продолжительность дальнейшей жизни пациента.
Прием лекарственных препаратов
Они необходимы для:
- уменьшения вероятности образования тромба – одной из основных причин сердечного приступа;
- нормализации жирового метаболизма, нарушение которого чаще всего приводит к образованию тромбов;
- снижения кислородной потребности миокарда;
- понижения давления;
- устранения нарушений сердечного ритма (аритмий).
Стандартная схема пожизненного лечения предусматривает назначение:
- аспирина – препятствует тромбообразованию;
- статинов (розувастатин, симвастатин, аторвастатин) – понижают уровень холестерина, останавливают рост холестериновых бляшек, тем самым улучшая кровоток;
- бета-блокаторов – устраняют нарушение сердечного ритма, уменьшают кислородную потребность миокарда, понижают давление;
- ингибиторов АПФ – улучшают работу сердца, понижают давление.
Физическая активность
Отсутствие регулярной физической нагрузки увеличивает риск смерти от повторного сердечного приступа на 26%. Поэтому врачи рекомендуют начинать понемногу увеличивать активность практически сразу после инфаркта. Уже со второго дня с пациентом занимаются лечебной физкультурой. Вначале в лежачем положении, постепенно переходя к большим нагрузкам.
После окончания формирования рубца, которое занимает 2-3 месяца рекомендуется:
- больше ходить. Ваш дневной километраж не должен быть меньше 3 км, если другого не прописал врач;
- заниматься несложной домашней работой;
- хотя бы несколько раз в неделю выделять время для анаэробных тренировок: плавать, заниматься спортивной или скандинавской ходьбой, аквааэробикой, йогой, велосипедной ездой, если нет противопоказания – бегать трусцой. При неосложненных формах сердечного приступа можно заниматься и другими видами спорта. Однако перед началом тренировок необходимо проконсультироваться с врачом.
Важно не переусердствовать с физическими нагрузками. Даже неосложненный формы инфаркта приводят к необратимым изменениям сердечной мышцы
Нормализация веса
Диета – обязательное профилактическое мероприятие, которое рекомендуется всем пациентам без исключения. Сбалансированный рацион обеспечит сердце всеми необходимыми веществами, будет препятствовать развитию атеросклероза, гипертонии.
Нужно стремится к тому, чтобы индекс массы тела не превышал 25 кг/м2. Если стандартной диетой результата достичь не получается, рекомендуется устраивать 1 раз/7-10 дней разгрузочный день.
Отказ от курения
Люди часто недооценивает роль табака в развитии сердечно-сосудистых заболеваний. Однако факты упрямы: те люди, которые бросили курить после сердечного приступа, уменьшили риск летального исхода от инфаркта или инсульта на 35-43% (5). Объясняется данная закономерность просто. После каждой выкуренной сигареты сердце начинает биться быстрее, сосуды сужаются. Все это создает благоприятные условия для закупорки коронарной артерии.
Другие методы
Предотвратить развитие рецидива помогают:
- Своевременное медицинское обследование – любой перенесенный сердечный приступ повышает вероятность возникновение последующего. Поэтому всем без исключения людям необходимо периодически посещать кардиолога. Это поможет вовремя отследить начало осложнений, скорректировать схему лечения.
- Обучение. Его роль часто недооценивают врачи и пациенты. Однако понимание процессов, которые происходят с вами, причин ограничений, назначений очень помогает дисциплинированно выполнять рекомендации доктора. Обученные пациенты гораздо раньше обращаются за медицинской помощью, имеют большие шансы на восстановление по сравнению с людьми, которым обучение не проводилось.
- Умение управлять уровнем стресса. Хроническое эмоциональное перенапряжение крайне негативно сказывается на здоровье сердечно-сосудистой системы. Мы не можем сделать нашу жизнь безоблачной, но способны поменять отношение к неурядицам. Если не получается справиться со стрессом самостоятельно – обратитесь к психологу. Он обучит эффективным техникам расслабления, успокоения.
- Прививка от гриппа. Перенесенный грипп опасен своими последствиями. В частности, он может дать сердечные осложнения. Ежегодная вакцинация снижает риск заражения, а значит и возможность развития инфаркта.
Причины и механизм развития
Факторами риска развития эмболического инсульта являются:
- Острые и хронические заболевания (инфаркт сердечной мышцы, стеноз митрального клапана, эндокардит, кальциноз, кардиомиопатия, опухоли сердца, аневризма, ревматизм).
- Дефект перегородок в области сердца.
- Склонность к тромбозу.
- Повышение свертывания крови.
- Скачки артериального давления. Чаще инсульт развивается у людей с высоким АД.
- Замедление процесса кровообращения.
- Заболевания крови.
- Курение.
- Наличие сахарного диабета.
- Аутоиммунные заболевания, сопровождающиеся поражением сосудов.
В развитии патологии играют роль следующие нарушения:
- образование сгустков крови;
- повреждение эндотелия сосудов (внутренней стенки сосудов);
- нестабильность тромба;
- нарушение работы миокарда.
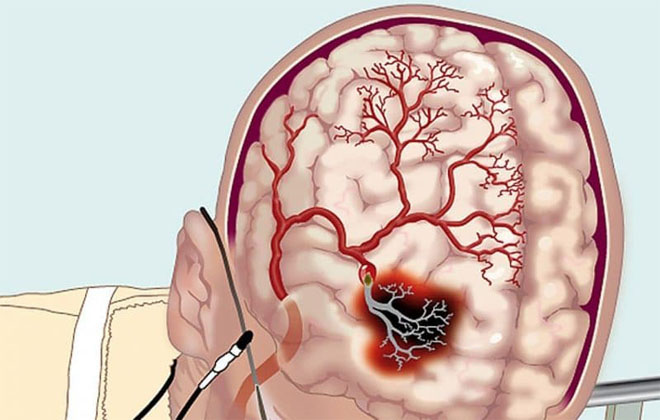
Сам эмбол представляет собой оторвавшийся фрагмент тромба или целый сгусток, попавший в кровоток и закупоривший церебральные сосуды (мозговые, базилярные и сонные артерии мозга). Вначале при кардиоэмболическом инсульте в полости сердца образуется тромб.
На фоне повреждения сосудистой стенки (часто наблюдается при атеросклерозе) откладывается фибрин, образуя пленку. Там же оседают тромбоциты и лейкоциты. Образуется сгусток, который постепенно уплотняется. При резком усилении кровотока или недостаточном сцеплении сгустка с эндотелием тромбы могут отрываться и уноситься в головном мозг по большому кругу кровообращения. Инсульт развивается при уменьшении просвета артерии на 70% и более.
Реабилитационный период

Реабилитация пожилых пациентов включает лечебную гимнастику, назначают курс нейротрофических препаратов и витаминов. Для восстановления функций лицевых мышц и языка можно обратиться за помощью к логопеду.
В период восстановления после ишемического инсульта необходимо исключить раздражающие факторы, которые негативно влияют на сосудистую систему и могут спровоцировать рецидив. Поэтому в период реабилитации нужно:
- отказаться от курения и спиртных напитков;
- контролировать уровень холестерина в крови;
- контролировать артериальное давление.
Высокое содержание холестерина в крови становится причиной закупорки коронарной или сонной артерии. Для поддержания нормального уровня холестерина больному назначается специально разработанная диета и лекарственные препараты.
Originally posted 2014-09-27 08:37:08.
Восстановление после кардиоэмболического инсульта длится довольно долгий период. Эффективность реабилитационных мер зависит от упорства родственников и положительного настроя самого пациента. Начинать восстановление требуется уже во время нахождения больного в стационаре, как только нормализуются важные показатели состояния организма.
Идеальным вариантом для реабилитации после инсульта является поездка на санаторно-курортное лечение. В таких учреждениях имеется все необходимое для возвращения человека к полноценной жизни. Услуги в санаториях оказывают специалисты, поэтому вероятность неправильного проведения реабилитационного курса минимальная.
Лечебная физкультура
https://youtube.com/watch?v=ntLFPLBSMGg
В комплекс лечебной гимнастики входят упражнения, помогающие развить силу мышц, восстановить объем движений в руках и ногах, научить держать равновесие и ходить. При возникновении паралича пассивную физкультуру выполняет специалист.

По мере восстановления чувствительности пациент начинает проводить гимнастику самостоятельно, начиная с самых простых манипуляций и заканчивая сложными активными движениями.
Занятия с логопедом
У большинства людей после перенесенного инфаркта мозга, вызванного тромбозом мозговых артерий, страдает речевая функция. Причиной этому может быть паралич мышечных тканей лица и органов речи или поражение речевого центра, находящегося в левом полушарии головного мозга.
Избавиться от таких последствий инсульта поможет логопед. Он проводит с больными специальные занятия для реабилитации речевого аппарата. Родственники также могут помочь человеку в развитии речи. Им необходимо как можно чаще разговаривать с пациентом.
Чаще всего память тренируют посредством заучивания детских простых стишков, так как они запоминаются и произносятся легче взрослых произведений. На первых этапах пациент запоминает одно предложение, затем объем информации увеличивают постепенно.
Немаловажным для пациентов после церебрального инсульта является психологическая реабилитация. Многие больные страдают депрессивным состоянием, потому что регулярно ощущают боль, не могут выполнять привычные действия, появляться в обществе. Пациенты считают себя обузой для родных, их угнетает то, что они постоянно нуждаются в помощи.
Чтобы избежать развития депрессии у больного, родственникам требуется поддерживать благоприятную психологическую атмосферу в доме, всегда подбадривать человека, перенесшего инсульт, не давать ему повода считать себя лишним грузом.
Классификация кардиальных источников
В современной медицинской практике различают до 20 источников, приводящих к развитию патологии. Их можно разделить на 2 условные группы: спровоцированные нарушениями в работе камер сердца и вызванные пороками сердечных клапанов.
К первой относятся следующие расстройства:
- инфаркт миокарда острого течения;
- мерцательная аритмия постоянной и пароксизмальной этиологии (до 60% случаев кардиоэмболического инсульта обусловлены этой причиной);
- постинфарктный кардиосклероз;
- аневризмы сердца;
- новообразования в полости мышцы.
Ко второй группе причисляются такие проблемы:
- аортальный стеноз;
- наличие искусственных клапанов;
- пролапс митрального клапана;
- кальциноз.
Наибольшую опасность представляют источники патологии, спровоцированные нарушениями в работе камер сердца. Для них характерно развитие большого числа микроэмболических сигналов (МЭС), которые приводят к инсульту. Они зависят от структуры и плотности эмболов, а не от их размеров.
Фибрилляция предсердий и КЭИ
Мерцательная аритмия, или фибрилляция предсердий — это наиболее распространенная причина ишемического инсульта кардиоэмболического происхождения. При этой патологии зарождение тромба происходит чаще всего в правом предсердии. Для выявления проблемы используется эхокардиография.
Пароксизмальная и постоянная разновидности аритмии несут в себе одинаковые последствия. Однако в первом случае они могут быть опаснее для больного. Приступ заболевания начинается внезапно. После нормализации синусового ритма сформированный кровяной сгусток может оторваться и с кровотоком попасть в мозг.
Поражение клапанов и КЭИ
Осложнения в форме кардиоэмболического инсульта могут возникнуть на фоне аномалий клапанного аппарата. Подобная этиология расстройства фиксируется у 10% больных.
Еще одной причиной инсульта являются имплантированные искусственные клапаны. Такой риск возможен в 1-2% случаев. Если в ходе процедуры по протезированию использовался биоматериал, вероятность возникновения осложнения намного ниже.
Кальцификация аортального стеноза, овальное окно, миксома левого предсердия и КЭИ
Присутствие открытого овального окна может спровоцировать инсульт кардиоэмболической формы. Однако данная причина не является распространенной и типичной. При больших размерах овального окна риск развития патологии увеличивается прямо пропорционально.
Острый инфаркт миокарда (ОИМ) и КЭИ
Согласно медицинской статистике, инфаркт миокарда острого генеза в 2% случае приводит к инсульту. Это обусловлено применением антикоагулянтов в ходе лечения основного нарушения.
Диагностика и лечение кардиоэмболического инсульта
Если вы заметили у себя некоторые симптомы кардиоэмболического типа ишемического инсульта, то необходимо обратиться к врачу для проведения ряда диагностических мероприятий, позволяющих определить наличие инсульта
Врач опрашивает пациента и уделяет внимание внешним проявлениям заболевания. После назначаются диагностические обследования:
- МРТ мозга;
- эхокардиография;
- компьютерная томография;
- ультразвуковые исследования;
- рентгеноконтрастная ангиография.
Врач должен уделить внимание выявлению таких заболеваний, как: аритмия, атеросклероз и различных пороков сердечного клапана. Кардиоэмболический инсульт не получается определить с первого раза из-за сложности диагностики
После получения результатов обследований врач-невролог ставит точный диагноз и назначает этиотропную терапию.
https://youtube.com/watch?v=AW-TY8rFzuk
Лечение кардиоэмболического инсульта должно быть комплексным и включать в себя препараты:
- антикоагулянты, с помощью которых снижается свертываемость крови;
- фибринолитические медикаментозные средства, которые вводятся пострадавшему в первые 6 часов после приступа;
- гипотензивные лекарственные препараты, стабилизирующие уровень артериального давления;
- реополиглюкин, восстанавливающий вязкость крови и нормализующий кровообращение в сосудах;
- антибиотики, предотвращающие развитие инфекций в почках и легких;
- нейропротекторы. Применяются для восстановления ослабленных клеток головного мозга;
- сосудорасширяющие препараты и медикаменты, снимающие спазмы.
Прогноз при кардиоэмболическом инсульте зависит от возраста пациента, общего состояния здоровья и своевременности оказания медицинской помощи. Если больному не была оказана помощь, то исход вероятнее будет летальным. Но если лечение было предоставлено вовремя, то в одном из трех случаев положительная динамика наблюдается уже через неделю, после начала терапии.
В течение года летальным исходом заканчивают примерно 20% из 100. А для того, чтобы не было осложнений и рецидивов. Необходимо постоянно наблюдаться под контролем различных врачей.
Тактика лечения
Инфаркт мозга — это неотложное состояние, которое требует немедленной госпитализации.
В условиях стационара главной целью лечения является восстановление кровообращения в головном мозге, а также предупреждение возможных повреждений клеток. В первые часы после начала развития патологии, пациенту назначают особые препараты, действие которых направлено на растворение тромбов.
С целью торможения процесса роста уже имеющихся тромбов и предотвращения появления новых, применяются антикоагулянты, которые снижает степень свертываемости крови.
Еще одна группа препаратов, которые эффективны при лечении инсульта — антиагреганты. Их действие направлено на склеивание тромбоцитов. Эти же медикаменты применяются и для предотвращения повторных приступов.
В некоторых случаях требуется хирургическое вмешательство, во время которого устраняется внутренняя стенка пораженной бляшкой сонной артерии.
Классификация
В зависимости от этиологии и локализации выделяют следующие формы:
- Атеротромботическая. Основной причиной такого поражения является атеросклероз. Атеротромботический инфаркт головного мозга встречается чаще других (около 70% от всех случаев патологии), поражает преимущественно пожилых женщин.
- Кардиоэмболическая. Инфаркт мозга, вызванный тромбозом мозговых артерий. Эта форма нарушения церебрального кровообращения развивается на фоне сердечных поражений, сопровождающихся пристеночными тромбами.
- Гемодинамическая. Развивается вследствие резкого снижения артериального давления. Приступ гемодинамического инфаркта может развиваться резко, на фоне хорошего самочувствия человека.
- Лакунарная. Составляет приблизительно 20% от всех случаев патологии. Характеризуется развитием небольшого (до 2 см) некротического очага в глубоких тканях полушарий головного мозга или в стволовом отделе. Причиной такого поражения является закупорка мелких церебральных артерий. Нередко на месте некроза образуется киста с жидкостью, которая не оказывает негативного влияния на состояние функционирование мозга.
- Гемореологическая. Такая форма инфаркта является следствием нарушения работы свертывающей системы крови. Часто поражает сразу несколько артерий, вызывая обширный очаг некроза. Требует немедленной комплексной терапии тромболитиками и антикоагулянтами.
Выделяют виды обширного инсульта, которые характеризуются быстрым развитием:
- Гиподинамический. Отличается резким падением давления и сужением сосудов, которые не могут протолкнуть кровь для питания мозга. Если происходит разрыв сосуда – возникает геморрагический инсульт.
- Кардиоэмболический. Происходит мгновенно из-за полной закупорки артерии. Если происходит в спинном стволе, возникает паралич всех конечностей.
Правосторонний
Обширный инсульт правого полушария мозга имеет менее благоприятный прогноз жизни. Его особенность – нет потери речи. Вызывается ишемия не только поражением сосудов мозга, но и правой сонной артерии, кроме того, позвоночной артерии, питающей ткани. Правое полушарие отвечает за:
- анализ информации;
- ощущение положения тела в пространстве;
- чувственное восприятие мира;
- центр речи у левшей.
С этими особенностями связаны симптомы правостороннего инсульта:
- паралич левой стороны;
- неспособность оценить размер предмета;
- невозможность концентрации внимания;
- потеря близкой памяти – удаленные события помнятся;
- неспособность оценить положение тела;
- смена депрессии весельем;
- глупое поведение;
- нарушение речи у левшей;
- затруднение дыхания;
- невозможность устоять на ногах;
- потеря болевой, температурной чувствительности.
Левосторонний
Значительно чаще встречается обширный инсульт левого полушария. Симптомы этого заболевания связаны с особенностями его работы. Левая сторона мозга руководит:
- логикой;
- абстрактным мышлением;
- умением анализировать и делать выводы;
- выполнением математических операций;
- зрительной памятью;
- слухом и зрением;
- движением и чувствительностью правой стороны тела;
- выполнением последовательных действий;
- пониманием смысла слов.
Симптомы ишемии при этом связаны с работой левого полушария:
- нарушение зрения;
- разлад сознания;
- паралич правой стороны;
- потеря ориентации;
- нарушение чувствительности;
- появление онемения справа;
- резкие головные боли;
- нарушение речи: больной не может говорить, не понимает, что ему говорят;
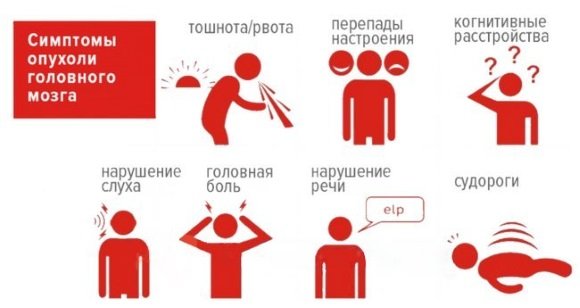
- головокружение;
- судороги;
- тошнота, рвота.
Ишемический инфаркт бывает нескольких типов. В зависимости от основного фактора выделяют следующие формы инфаркта мозга:
- атеротромботическую;
- лакунарную;
- кардиоэмболическую;
- гемодинамическую;
- гемореологическую;
- неуточненной этиологии.
Инфаркт мозга протекает в несколько периодов. Различают острейший, острый, восстановительный и период остаточных явлений. Острейший протекает 3 суток. В том случае, если симптомы наблюдаются на протяжении до 4 недель, имеет место острый инфаркт головного мозга.
Прогрессирующий инфаркт головного мозга необходимо уметь отличать от транзиторной ишемической атаки. Если состояние больного улучшается в течение первых суток, то ставится диагноз ишемическая атака. Отличительный признак прогрессирующего ишемического инсульта — нарастание неврологических симптомов и ухудшение состояния пострадавшего.
Обнадеживающие случаи инфаркта мозга, его отличие от кровоизлияния
«Малый» ишемический инсульт относится к инфарктам мозга легкой степени, не проявляется тяжелыми нарушениями и проходит, как правило, в течение трех недель. Однако, больному, имеющему в анамнезе такой инсульт, желательно очень хорошо задуматься, что следует поменять в своей жизни, чтобы избежать более страшных событий.
Что касается микроинсульта, то, скорее всего, речь идет о транзиторных ишемических атаках или преходящих нарушениях мозгового кровообращения. Симптоматика также будет характерной для этих состояний, то есть, проявляться головными болями, тошнотой, рвотой, головокружением, оглушенностью и дезориентацией. К счастью, сам по себе такой инсульт не смертельный, если за ним не последует повторный уже НЕ микроинсульт.
Имея в анамнезе то ли «малый», то ли микроинсульт, профилактике ишемического инсульта следует уделить особое внимание, ведь организм уже подал сигнал о неблагополучии
Здоровый образ жизни, стабилизация артериального давления, если имеет место гипертензия, регулирование липидного обмена при атеросклерозе и применение средств народной медицины помогут в таком важном деле
Отличие ишемического инсульта от геморрагического, главным образом, состоит в причинах и поражениях мозга. Кровоизлияние может произойти при разрыве сосуда у людей, страдающих артериальной гипертензией и атеросклерозом, имеющих аневризму мозговых сосудов и других патологиях, приводящих к нарушению целостности сосудистой стенки.
Последствия инсульта
 Последствия инсульта весьма плачевны. Наблюдаются весомые изменения здоровья. Человек часто уже не может жить полноценной жизнью. Все-таки есть счастливчики, у которых восстановились некоторые функции по происшествию времени. Некоторые люди пострадали после приступа не очень сильно. Они продолжают жить практически полноценно. Разница между тем, как они жили перед инсультом и после него есть, но отсутствуют нарушения функций речи, человек может ходить. Последствия обусловлены частичной потерей памяти, быстрой усталостью. Если человек перенес обширный инфаркт мозга, то последствия могут быть обратимыми и необратимыми. Возможны нарушения разных функций организма, плохая работа его систем. Имеют место нарушения слуха, зрения, речи, глотания. У человека могут появиться нарушения работы вестибулярного аппарата, двигательные, психические отклонения. Еще у больного могут диагностировать:
Последствия инсульта весьма плачевны. Наблюдаются весомые изменения здоровья. Человек часто уже не может жить полноценной жизнью. Все-таки есть счастливчики, у которых восстановились некоторые функции по происшествию времени. Некоторые люди пострадали после приступа не очень сильно. Они продолжают жить практически полноценно. Разница между тем, как они жили перед инсультом и после него есть, но отсутствуют нарушения функций речи, человек может ходить. Последствия обусловлены частичной потерей памяти, быстрой усталостью. Если человек перенес обширный инфаркт мозга, то последствия могут быть обратимыми и необратимыми. Возможны нарушения разных функций организма, плохая работа его систем. Имеют место нарушения слуха, зрения, речи, глотания. У человека могут появиться нарушения работы вестибулярного аппарата, двигательные, психические отклонения. Еще у больного могут диагностировать:
- паралич конечностей;
- паралич одной или обеих сторон тела;
- нарушения внимания;
- пациент плохо помнит свою прежнюю жизнь;
- потеря обоняния;
- потеря чувствительности;
- больной плохо ориентируется в пространстве;
- кома;
- человек теряет способность к тактильным ощущениям;
- больной не способен воспринимать информацию.
Нарушение зрения
Последствия в виде нарушения зрения появляются из-за поражения задней мозговой артерии. У человека может возникнуть косоглазия, он видит нечетко. Бывает, что двоится в глазах. Если из-за инфаркта мозга пострадала левая сторона головы, тогда нарушения со стороны зрения более заметны с правой стороны и наоборот. Если инсульт поразил вместо полушарий мозга его ствол, тогда присутствуют двигательные глазные нарушения.
Нарушения речи
Последствия инсульта в виде нарушений со стороны речи появляются из-за негативных изменений в левом полушарии. Кровоток изменен в средней артерии мозга. Наблюдается сенсорная, а также моторная афазия. При сенсорной афазии у пациента сохраняется способность говорить. Но речь его бессмысленна. Он также не способен понимать то, что говорят окружающие. При моторной афазии человек способен понимать, что говорят другие. Однако сам он потерял способность писать, говорить. После перенесенного инсульта, спустя время, нарушенная речь восстанавливается. Так бывает нередко. Но если произойдет повтор недуга, тогда больному грозят более обширные поражения, после которых речь уже вряд ли удастся восстановить.
Нарушения со стороны вестибулярного аппарата
Из-за инсульта поражается мозжечок, пирамида головного мозга, его ствол. Это приводит к нарушениям со стороны вестибулярного аппарата. Человек болен и не может держать равновесие, он страдает головокружениями. Если пострадал мозжечок, тогда у пациента появляется:
- рвота;
- наблюдается снижение тонуса мышц;
- координация движений нарушается;
- у больного кровь приливает к лицу;
- изменяется давление крови;
- возможна потливость;
- сердечные сокращения, а также частота дыхания изменяются.
Нарушения движения
 Последствия в виде двигательных нарушений возникают часто после перенесенного потрясения. Проявляются они в виде парезов и параличей. Статистика неумолима. Если имеются нарушения кровообращения головного мозга, то параличи возможны в 80% случаев. После инфаркта мозга в некоторых мышцах наблюдается повышение тонуса. Также возможно появление патологических рефлексов.
Последствия в виде двигательных нарушений возникают часто после перенесенного потрясения. Проявляются они в виде парезов и параличей. Статистика неумолима. Если имеются нарушения кровообращения головного мозга, то параличи возможны в 80% случаев. После инфаркта мозга в некоторых мышцах наблюдается повышение тонуса. Также возможно появление патологических рефлексов.
Нарушения психики
Последствия в виде нарушений психики возможны после инфаркта мозга. Врачи имеют в виду психопатологический, а также лобный синдром. Если поражению подверглась средняя мозговая артерия, тогда у пациента возможен психопатологический синдром. Из-за него появляется:
- забывчивость;
- снижение интеллектуальных способностей;
- потеря ориентации и др.
Если повреждена передняя мозговая артерия, тогда у больного может возникнуть лобный синдром. При нем имеются такие нежелательные эффекты:
Последствия инсульта
 Последствия инсульта весьма плачевны. Наблюдаются весомые изменения здоровья. Человек часто уже не может жить полноценной жизнью. Все-таки есть счастливчики, у которых восстановились некоторые функции по происшествию времени. Некоторые люди пострадали после приступа не очень сильно. Они продолжают жить практически полноценно. Разница между тем, как они жили перед инсультом и после него есть, но отсутствуют нарушения функций речи, человек может ходить. Последствия обусловлены частичной потерей памяти, быстрой усталостью. Если человек перенес обширный инфаркт мозга, то последствия могут быть обратимыми и необратимыми. Возможны нарушения разных функций организма, плохая работа его систем. Имеют место нарушения слуха, зрения, речи, глотания. У человека могут появиться нарушения работы вестибулярного аппарата, двигательные, психические отклонения. Еще у больного могут диагностировать:
Последствия инсульта весьма плачевны. Наблюдаются весомые изменения здоровья. Человек часто уже не может жить полноценной жизнью. Все-таки есть счастливчики, у которых восстановились некоторые функции по происшествию времени. Некоторые люди пострадали после приступа не очень сильно. Они продолжают жить практически полноценно. Разница между тем, как они жили перед инсультом и после него есть, но отсутствуют нарушения функций речи, человек может ходить. Последствия обусловлены частичной потерей памяти, быстрой усталостью. Если человек перенес обширный инфаркт мозга, то последствия могут быть обратимыми и необратимыми. Возможны нарушения разных функций организма, плохая работа его систем. Имеют место нарушения слуха, зрения, речи, глотания. У человека могут появиться нарушения работы вестибулярного аппарата, двигательные, психические отклонения. Еще у больного могут диагностировать:
- паралич конечностей;
- паралич одной или обеих сторон тела;
- нарушения внимания;
- пациент плохо помнит свою прежнюю жизнь;
- потеря обоняния;
- потеря чувствительности;
- больной плохо ориентируется в пространстве;
- кома;
- человек теряет способность к тактильным ощущениям;
- больной не способен воспринимать информацию.
Нарушение зрения
Последствия в виде нарушения зрения появляются из-за поражения задней мозговой артерии. У человека может возникнуть косоглазия, он видит нечетко. Бывает, что двоится в глазах. Если из-за инфаркта мозга пострадала левая сторона головы, тогда нарушения со стороны зрения более заметны с правой стороны и наоборот. Если инсульт поразил вместо полушарий мозга его ствол, тогда присутствуют двигательные глазные нарушения.
Нарушения речи
 Нарушение речи
Нарушение речи
Последствия инсульта в виде нарушений со стороны речи появляются из-за негативных изменений в левом полушарии. Кровоток изменен в средней артерии мозга. Наблюдается сенсорная, а также моторная афазия. При сенсорной афазии у пациента сохраняется способность говорить. Но речь его бессмысленна. Он также не способен понимать то, что говорят окружающие. При моторной афазии человек способен понимать, что говорят другие. Однако сам он потерял способность писать, говорить. После перенесенного инсульта, спустя время, нарушенная речь восстанавливается. Так бывает нередко. Но если произойдет повтор недуга, тогда больному грозят более обширные поражения, после которых речь уже вряд ли удастся восстановить.
Нарушения со стороны вестибулярного аппарата
Из-за инсульта поражается мозжечок, пирамида головного мозга, его ствол. Это приводит к нарушениям со стороны вестибулярного аппарата. Человек болен и не может держать равновесие, он страдает головокружениями. Если пострадал мозжечок, тогда у пациента появляется:
- рвота;
- наблюдается снижение тонуса мышц;
- координация движений нарушается;
- у больного кровь приливает к лицу;
- изменяется давление крови;
- возможна потливость;
- сердечные сокращения, а также частота дыхания изменяются.
Нарушения движения
 Последствия в виде двигательных нарушений возникают часто после перенесенного потрясения. Проявляются они в виде парезов и параличей. Статистика неумолима. Если имеются нарушения кровообращения головного мозга, то параличи возможны в 80% случаев. После инфаркта мозга в некоторых мышцах наблюдается повышение тонуса. Также возможно появление патологических рефлексов.
Последствия в виде двигательных нарушений возникают часто после перенесенного потрясения. Проявляются они в виде парезов и параличей. Статистика неумолима. Если имеются нарушения кровообращения головного мозга, то параличи возможны в 80% случаев. После инфаркта мозга в некоторых мышцах наблюдается повышение тонуса. Также возможно появление патологических рефлексов.
Нарушения психики
Последствия в виде нарушений психики возможны после инфаркта мозга. Врачи имеют в виду психопатологический, а также лобный синдром. Если поражению подверглась средняя мозговая артерия, тогда у пациента возможен психопатологический синдром. Из-за него появляется:
- забывчивость;
- снижение интеллектуальных способностей;
- потеря ориентации и др.
Если повреждена передняя мозговая артерия, тогда у больного может возникнуть лобный синдром. При нем имеются такие нежелательные эффекты:
- утрата самоконтроля частичная;
- раздражительность;
- заторможенность;
- потеря памяти и др.