Интрамедуллярный остеосинтез
Содержание:
- Разновидности недуга и причины его возникновения
- Симптомы
- Что такое интрамедуллярная опухоль спинного мозга
- Ход операции остеосинтеза
- Лечение
- Наши врачи
- Экстрамедуральные опухоли
- Лечение
- Остеосинтез при помощи штифтов (стержней)
- Симптомы
- Лечение интрамедуллярных опухолей
- Особенности диагностики
- Симптомы
- Диагностика
Разновидности недуга и причины его возникновения
Заболевание может развиться ввиду многих причин. Факторы риска для возникновения опухолей спинного мозга таковы:
- Инфекция, вирусные болезни.
- Влияние химических веществ.
- Воздействие радиоактивного излучения. Причем это может произойти не только по причине техногенной катастрофы или из-за проживания в соответствующих районах. Иногда больные подвергаются облучению намеренно, чтобы избавиться от уже имеющихся серьезных недугов.
- Воздействие магнитного поля.
- Систематические стрессовые ситуации, эмоциональное перенапряжение.
- Наследственность. Благодаря многим исследованиям ученым удалось обнаружить хромосомы, влияющие на образование спинальной опухоли.
Основная классификация раковых опухолей такова:
- Первичные. Опухолевые клетки развились непосредственно в мозге из нервных или из клеток мозговой оболочки.
- Вторичные. В этом случае основной источник рака – иной орган или система, а спинной мозг лишь затронут метастазами от имеющейся болезни.
Указанное разделение , не единственно возможное. Гистологические особенности каждой из опухолей позволяют определить ткани, в которых развилось новообразование:
- Соединительная.
- Нервная.
- Жировая.
- Оболочка серого вещества.
Если говорить об отделе хребта, в котором развилась патология, следует выделить шейную область. Именно этот участок позвоночного столба чаще всего страдает от ОСМ. Чуть реже заболевание затрагивает поясничный отдел.
В процессе классификации за основу принимается множество факторов, исходя из которых можно выделить несколько разновидностей недуга.
Если оценить расположение опухоли относительно твердых оболочек мозга, можно провести классификацию по ее структуре:
- Экстрадуральные. Характеризуются резким и быстрым прогрессированием с добавлением неврологических признаков. С течением болезни разрушается каждый из отделов позвоночника. Опухоль спинного мозга развивается из твердых тканей или тела хребта, и отличается наиболее сложным течением.
- Интрадуральные. Обычно новообразования имеют воспалительную или бластоматозную природу. Сюда можно отнести туберкуломы (образования в легких, возникшие вследствие туберкулеза), и кисты, причина развития которых – перенесенный пациентом менингит.
Последний тип патологии можно классифицировать, исходя из расположения опухоли относительно мозгового вещества.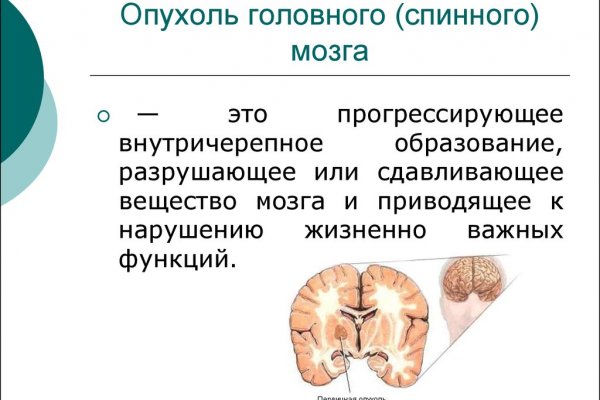
Интрамедуллярные
Иное название патологии – внутримозговые. Зачастую это первичные злокачественные опухоли, полное избавление от которых считается невозможным.
Обычно диагностируют такие внутримозговые новообразования:
- Астроцитомы (в 30 % случаев болезни).
- Эпендимомы (на них отводится около 35-40 % всех патологий).
Новообразование развивается из клеток мозга и располагается непосредственно в органе. Иногда опухоль прорастает поперек позвоночного канала, хотя обычно увеличивается вдоль него. На долю этого типа патологии приходится примерно 15-20 % всех случаев заболевания.
Экстрамедуллярные
В основе происхождения внемозговых опухолей не только прилегающие ткани и сосуды. Образование может иметь корешково-оболочечную природу. Такая разновидность патологии является наиболее популярной, поскольку ее диагностируют у более чем 90 % больных.
Чаще всего встречаются такие гистологические типы недуга:
- Невриномы. Новообразование происходит из шванновских клеток, которые иначе называют леммоцитами. Этот термин используют, говоря о клетках нервной ткани, играющих вспомогательную роль. Подобная патология встречается примерно в 40% случаев.
- Чуть чаще (50% болезней) диагностируют менингиомы. Развитие такого рода опухоли происходит из оболочек серого вещества.
- Липомы, частота возникновения которых – всего 5 %. Данный тип новообразований происходит из жировой ткани, и встречается реже всего.
- Последний вариант – опухоли, которые развиваются из сосудов. Сюда можно отнести гемангиоэндотелиомы и гемангиобластомы. Из всех внемозговых новообразований такие диагностируют в 8-10 % случаев.
Рак спинного мозга
Даже самая подробная классификация опухолей спинного мозга не в состоянии до конца разъяснить, в каком случае возникают онкологические патологии. Риск проявления недуга увеличивается, если кто-либо из членов семьи или близких родственников страдает соответствующими заболеваниями. Причем слабость иммунной защиты (низкий иммунитет) играет не последнюю роль в определении причины развития рака. Выявить источник метастаз поможет проведение грамотной диагностики.
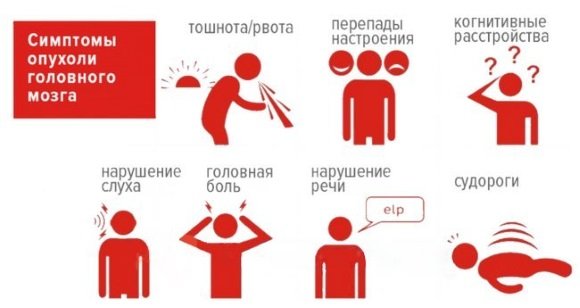
Симптомы
При каждом конкретном виде опухоли клиническая картина индивидуальна. Симптомы зависят также от стадии заболевания, размера новообразования и его расположения, темпов развития.
Все симптомы делятся по категориям:
- Проводниковые. Сюда относятся нарушения функций конечностей.
- Корешковые. Проявляются в болях различной продолжительности и характера. Могут добавляться неврологические признаки.
- Сегментарные. Это утрата чувствительности конечностей, как частичная, так и полная. Снижение двигательной активности пациента, вегетососудистые признаки.
Кроме этого нередки нарушения мочеиспускания, дефекации (особенно у детей до года), изменение положения головы, онемение затылочных мышц, кривошея. При расположении опухоли в грудном отделе часто возникают сколиозы. У ребенка может наблюдаться задержка развития навыков передвижения, он может вовсе отказываться ходить или находиться на ногах, сидеть.
В некоторых случаях замечается снижение восприимчивости к боли, температурам. Редко, но бывают визуальные проявления в виде уплотнения над позвоночником.
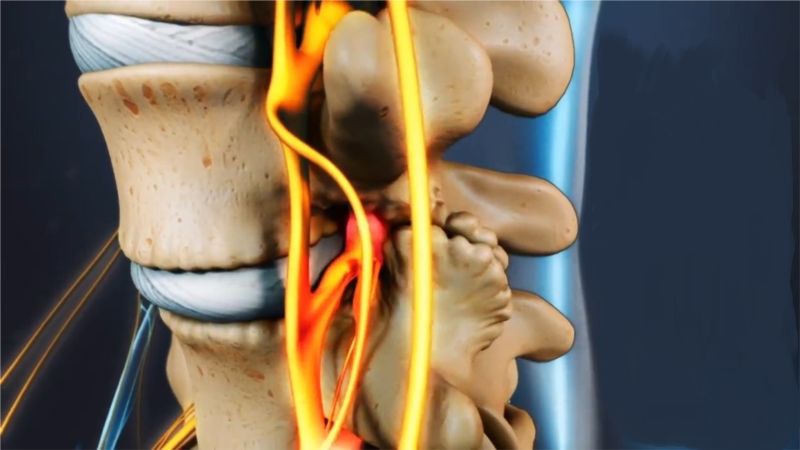
Что такое интрамедуллярная опухоль спинного мозга
Опухоли, находящиеся в позвоночном канале, классифицируются по гистологическому происхождению и по характеру роста. Но одно остается всегда неизменным — они начинают развитие в паренхиме спинного мозга. Такой вид опухолей считается редким и составляет 4-10% от всей численности опухолей ЦНС.

Такие опухоли развиваются исключительно в спинном мозге, за его оболочку не выходят, но формируют характерное выпячивание. Разрастание бывает интенсивным вплоть до полного заполнения субдурального пространства. Чаще всего такой вид опухолей локализуется в шейном отделе позвоночника.
Причины
Точные причины возникновения интрамедуллярных опухолей назвать сложно.
Скорее, можно выделить ряд факторов, дающих начало такому развитию. К ним относятся:
- чрезмерное радиационное воздействие,
- интоксикация организма вредными химическими веществами, например, при постоянном контакте с химикатами и канцерогенами в силу трудовой деятельности,
- продолжительное курение,
- возраст — риск развития такого вида опухолей только увеличивается после 45 лет (однако в ряде случаев заболевание диагностируется у детей),
- наследственная предрасположенность.
Классификация
В первую очередь интрамедуллярные опухоли шейного отдела спинного мозга делятся на доброкачественные и злокачественные. Первые характерны медленным развитием либо опухоль пребывает в неизменном состоянии.
В этом случае у пациента самые высокие шансы на полнейшее излечение. Злокачественная природа опухоли заявляет о себе быстрыми темпами роста клеток. Погибая, эти клетки передают своим потомкам злокачественный характер.
Виды интрамедуллярных опухолей:
- Астроцитома (30%) — редкий вид, бывает как доброкачественной (25%), так и злокачественной (75%), берет свое развитие из астроцитов — нейроглиальных клеток. Если у взрослых ее локализация, как правило, шейный отдел позвоночника, то у детей — грудной. Заболеванию наиболее подвержены дети до 10 лет. Такая опухоль часто дает развитие кистам, они растут медленно, но их размеры могут быть абсолютно разными, вплоть до действительно внушительных.
- Эпендимома (63%) по своей природе чаще доброкачественная. Относится к интрадуральному экстрамедуллярному образованию позвоночника (внутреннему). Опухоль развивается из-за неправильного деления клеток эпендимального эпителия. Как правило, место ее локализации — это уровень конуса конского хвоста или шейный отдел позвоночника. Структуру чаще всего имеет однородную, строго ограниченную, это дает хорошую возможность ее оперировать с полностью благоприятным исходом для пациента. Даже в случае с доброкачественной эпендимомой после ее удаления могут возникать рецидивы (если какой-то фрагмент опухоли не был удален). Риск развития рецидивов составляет примерно 16%.
- Гемангиобластома (7,5%) — незлокачественное образование с крайне медленным ростом. Представляет собой массу сосудистых образований. Локализация — торакальная область (50%) или шейная (40%). Поражает в основном мужчин. Как правило, самый опасный возраст — 40-60 лет. Если была проведена квалифицированная операция и гемангиобластома была успешно иссечена, то риск рецидивов минимален. Однако, в 25% случаев данной опухоли сопутствует болезнь Гиппеля-Линдау, тогда все обстоит гораздо хуже. В этом случае даже удаление опухоли в полном объеме не становится панацеей от повторного ее развития, и она заново может возникнуть в любом отделе ЦНС.
- Олигодендроглиома (3%) — редчайшая опухоль 2-3 степени злокачественности. Возникает как следствие мутации олигодендроцитов, клеток, которые формируют миелиновую поверхность нервных волокон спинного мозга. Возраст пациентов, как правило, 30-45 лет, и чаще это мужчины. В случаях заболевания всегда показано оперативное вмешательство, но спустя 1-2 года после него может наступить кризис. Не может быть иссечена в полном объеме из-за ее прорастания в кровеносные сосуды. Чаще всего такая опухоль имеет четко ограниченный контур, сверху может быть киста.
- Дермоид и эпидермоид чаще поражает женщин, как правило, в области конуса конского хвоста.
- Липома развивается с одинаковой степенью вероятности как у женщин, так и у мужчин. Расположение — в основном шейно-грудной отдел. Среди индивидуальных симптомов — паралич одной или обеих конечностей. Если опухоль расположена в нижних отделах позвоночника, то среди симптомов будет отмечаться нарушение работы сфинктеров.

Ход операции остеосинтеза
Хирургическое лечение проводится строго по показаниям. Перед любым видом операции делается анестезия, после чего, в зависимости от способа сопоставления, врач выполняет необходимые манипуляции, совмещая костные отломки в правильном положении, и фиксирует их выбранным крепежом. Например, если поломана пятка, отломки фиксируются спицами или аппаратами внешней фиксации. А вот если разрушился фаланг пальца кисти, фрагменты фиксируют с помощью саморассасывающихся имплантов. При переломах трубчатых костей бедра, руки или голени, применяют экстракортикальный остеосинтез, используя в качестве крепежа пластины разной толщины. После того как перелом зафиксирован, необходимо определение правильности проведенной операции. Для этого делается рентгенологический снимок в нескольких проекциях.
Лечение
В клинике ЦЭЛТ успешно проводятся операции по удалению спинальных опухолей. При назначении хирургического вмешательства наши специалисты учитывают целый ряд факторов, начиная с возраста и состояния здоровья больного и заканчивая разновидностью новообразования и особенностями её развития.
Проведение операции направлено на удаление опухоли с минимальным риском повреждения окружающих тканей и поражения нервов. Наши располагают современными инструментами и оборудованием, позволяющем им получить доступ даже к тем опухолям, которые раньше были недоступны. Во время проведения операции наши специалисты имеют возможность провести исследование нервов при помощи электродов, что сводит к минимуму поражения. Мощные микроскопы дают возможность отличить опухоль от здоровых тканей. Иногда используется ультразвуковой аспиратор, который позволяет разрушить новообразование при помощи ультразвука.
После проведения операции может применяться лучевая терапия, позволяющая избавиться от остатков тканей, которые было невозможно удалить в процессе операции. Помимо этого, её используют для лечения неоперабельных новообразований.
Наши врачи
Ходневич Андрей Аркадьевич
Врач-нейрохирург, кандидат медицинских наук
Стаж 35 лет
Записаться на прием

Кувшинов Константин Владимирович
Врач — нейрохирург
Стаж 26 лет
Записаться на прием
Экстрамедуральные опухоли
Экстрамедуральная опухоль спинного мозга представляет собой новообразование, расположенное вне структур спинного мозга, и происходящее из
- корешков спинномозговых нервов;
- оболочек спинного мозга или корешков;
- сосудов.
Данный вид опухолей принято делить на:
- субдуральные — характеризуются расположением под твёрдой мозговой оболочкой;
- эпидуральные — характеризуются расположением над твёрдой мозговой оболочкой.
Экстрамедуллярные опухоли вызывая сдавление спинного мозга или корешков приводят к появлению следующих симптомов:
- боль, локализующаяся в спине, в области поражения;
- слабость и повышение мышечного тонуса в ногах и (или) руках;
- нарушения чувствительности в области тела, руках, ногах;
- потеря чувствительности ниже места, в котором локализуется боль;
- нарушения функции органов малого таза: мочеиспускания, дефекации, нарушение эрекции, эякуляции;
Лечение
Пациенты с опухолями спинного мозга поначалу теряются и не знают, как их правильно лечить. Основная результативная терапия – хирургическая. Ранее проведение операции способствует более скорому выздоровлению и восстановлению организма больного.
Имеет место прием лекарственных препаратов, которые направлены только лишь на купирование симптоматики патологии. К непосредственному избавлению от опухоли медикаменты отношения не имеют.
Доброкачественные образования
Не онкологическая патология также требует соответствующего лечения. План терапии подбирается для каждого пациента индивидуально, с учетом многих факторов:
- Общая клиническая картина.
- Возраст больного.
- Наличие недугов в хронической форме.
- Симптоматика заболевания.
- Место сосредоточения опухоли.
После вскрытия черепа и удаления образований пациенту предстоит лучевая терапия. Порой ее заменяют протонной, которая несет организму больного меньший урон. Осложнений после такого типа лечения практически нет, а восстановление идет быстрее.
В качестве альтернативы допустимо использование радиохирургии. Кроме того, пациенту назначают прием общеукрепляющих препаратов.
Злокачественные образования
Решить, как лечить спинномозговую онко опухоль, должен грамотный специалист. Чтобы чуть замедлить рост патологических клеток, пациенту проводят операцию.
Наличие злокачественной опухоли предполагает курс химиотерапии. Восстановительный период длится гораздо дольше, чем при доброкачественных образованиях.
Остеосинтез при помощи штифтов (стержней)
Такой вид оперативного лечения называется еще внутрикостным или интрамедуллярным. Штифты при этом вводят во внутреннюю полость кости (костномозговую полость) длинных трубчатых костей, а именно их длинной части — диафизов. Он обеспечивает прочную фиксацию отломков.
Внутрикостный остеосинтез выполняют открытым, закрытым и полуоткрытым методом.
При открытом интрамедуллярном остеосинтезе производят открытую репозицию отломков и внутрикостно вводят штифт. При закрытом интрамедуллярном остеосинтезе репонируют отломки кости, а затем под рентгенотелевизионным контролем, не обнажая область перелома, через отверстие в проксимальном или дистальном отломке в костномозговой канал вводят штифт. При полуоткрытом интрамедуллярном остеосинтезе фиксатор также вводят вне зоны перелома, но в связи с тем, что полностью закрытая репозиция невозможна из-за оскольчатого характера перелома или интерпозиции мягких тканей, над областью перелома делают небольшой разрез и репонируют отломки. Преимуществом интрамедуллярного остеосинтеза штифтами считаются его минимальная травматичность и возможность нагружать сломанную конечность уже через несколько дней после оперативного лечения. Используются штифты без блокирования, которые представляют собой округлые стержни. Их вводят в костномозговую полость и заклинивают там. Такая методика возможна при поперечных переломах бедренной, большеберцовой и плечевой костей, которые имеют костномозговую полость достаточно большого диаметра. При необходимости более прочной фиксации отломков применяется рассверливание спинномозговой полости при помощи специальных сверл. Просверленный спинномозговой канал должен быть на 1 мм уже диаметра штифта, для его прочного заклинивания. Для увеличения прочности фиксации применяются специальные штифты с блокированием, которые снабжены отверстиями на верхнем и нижнем конце. Через эти отверстия вводят винты, которые проходят через кость. Данный вид остеосинтеза называют блокированный интрамедуллярный остеосинтез (БИОС). На сегодняшний день существует множество различных вариантов штифтов для каждой длинной трубчатой кости (бедренная, большеберцовая, плечевая, лучевая, локтевая, малоберцовая), существуют штифты для остеосинтеза определенных отделов костей (например, для проксимального и для дистального отделов бедренной кости).
С помощью блокирующих винтов достигают прочной фиксации штифта в участках кости выше и ниже перелома. Зафиксированные отломки не смогут смещаться по длине, или поворачиваться вокруг своей оси. Такие штифты могут использоваться и при переломах вблизи концевого участка трубчатых костей и даже при оскольчатых переломах. Для этих случаев изготавливаются штифты специальной конструкции. Кроме этого штифты с блокированием могут быть уже костномозгового канала кости, что не требует рассверливания костномозгового канала и способствует сохранению внутрикостного кровообращения.
В большинстве случаев блокированный интрамедуллярный остеосинтез (БИОС) настолько стабилен, что пациентам разрешается дозированная нагрузка на поврежденную конечность уже на следующие сутки после операции. Более того, такая нагрузка стимулирует формирование костной мозоли и сращение перелома. БИОС является методом выбора при переломах диафизов длинных трубчатых костей, особенно бедра и большеберцовой кости, так как с одной стороны в наименьшей степени нарушает кровоснабжение кости, а с другой стороны оптимально принимает осевую нагрузку и позволяет сократить сроки использования трости и костылей.
Симптомы
Клиническая картина опухолевого заболевания может варьировать в зависимости от места развития патологии. Например, при медуллоцервикальных опухолях возникают нарушения зрительных функций, атаксия и симптомы внутричерепной гипертензии (повышение давления внутри черепной коробки).
Поражение сегментов шейного отдела сопровождается болезненными ощущениями в области затылка, гипестезией и парезом.
Спустя определенное количество времени (от 2 месяцев до нескольких лет) больной сталкивается с нижним парапарезом, а на поздних этапах развития болезни – с тазовой дисфункцией.
По теме
Нередко при интрамедуллярных опухолях у больных диагностируется легкая форма сколиоза, а затем появляются боли в области паравертебральных мышечных тканях (это мышцы, разгибающие позвоночник). Со временем к болевому синдрому добавляется скованность движений.
К одним из самых поздних проявлений опухолевого заболевания относятся тазовые нарушения и дизестезия. В редких случаях болезнь сопровождается снижением чувствительности в аногенитальной области.
Лечение интрамедуллярных опухолей
Эффективность лучевой терапии в отношении интрамедуллярных опухолей находится под вопросом, поскольку влечет за собой радиационное поражение спинного мозга, более чувствительного к излучению, чем церебральные ткани. В связи с этим, несмотря на все сложности проведения операции, хирургический метод является основным. Объем удаления интрамедуллярной опухоли диктуется ее типом, характером роста, местоположением и распространенностью.
Доступом к опухоли является ламинэктомия. При эндофитных опухолях производят миелотомию — вскрытие спинного мозга, при экзофитных новообразованиях удаление начинают с их экзофитной составляющей, постепенно углубляясь в спинной мозг. На первом этапе удаления сосудистых опухолей выполняют коагуляцию питающих их сосудов. После как можно более радикального микрохирургического иссечения тканей опухоли с помощью интраоперационной ультрасонографии осуществляется поиск остатков опухоли и очагов ее дополнительного роста. Операционное вмешательство заканчивается ушиванием дуральной мозговой оболочки, созданием корпородеза и фиксацией позвоночника пластинами и винтами. Удаление гемангиобластом возможно при помощи эмболизации их сосудов.
Фокальные интрамедуллярные опухоли спинного мозга могут быть удалены наиболее радикально, диффузные — лишь частично. Однако многие нейрохирурги отмечают положительный эффект операции и при диффузных новообразованиях. Основная проблема послеоперационного периода — это отек мозговых тканей, в связи с которым после операции отмечается усугубление неврологической симптоматики, а при медуллоцервикальной локализации опухоли возникает риск дислокационного синдрома с вклинением головного мозга в затылочное отверстие и гибелью пациента.
В большинстве случаев постоперационные неврологические изменения регрессируют в период от 1 до 2 недель. При глубоком неврологическом дефиците это время увеличивается. В ряде случаев образовавшийся в результате операции дополнительный неврологический дефицит имеет стойкий характер. Поскольку глубина постоперационных неврологических изменений прямо коррелирует с имеющимся до операции неврологическим дефицитом, многие хирурги рекомендуют раннее проведение хирургического лечения.
Прогноз интрамедуллярных опухолей
Прогноз внутримозговых спинальных новообразований неоднозначен и определяется характеристикой и параметрами роста опухоли. Основное осложнение в отдаленном периоде после радикального хирургического лечения — это продолженный рост и рецидив опухоли. Относительно благоприятный прогноз имеют эпендимомы. Есть данные об отсутствии рецидивов спустя 10 лет от момента операции. Астроцитомы дают меньше возможности для радикального удаления, у половины пациентов они рецидивируют в течение 5 лет после хирургического вмешательства. Неблагоприятный прогноз имеют тератомы, поскольку они склонны к малигнизации и способны давать системные метастазы. Прогноз метастатических интрамедуллярных опухолей зависит от первичного очага, но в целом не внушает особых надежд.
Степень восстановления неврологического дефицита при успешно проведенной операции во многом зависит от тяжести симптоматики до начала хирургического лечения, а также от качества реабилитационной терапии. Известны неоднократные случаи, когда своевременно прооперированные по поводу эпендимомы пациенты возвращались к своей обычной трудовой деятельности.
Особенности диагностики
При первых проявлениях симптомов нужно сразу же обратиться к врачу для проведения диагностического обследования. В первую очередь, специалист проведет сбор анамнеза и тщательный визуальный осмотр.
При необходимости пациенту назначат проведение дополнительных процедур:
- Компьютерная томография (КТ). С ее помощью можно детально изучить позвоночный столб, его размеры и форму, а также дополнительные структуры, которые расположены рядом с ним.
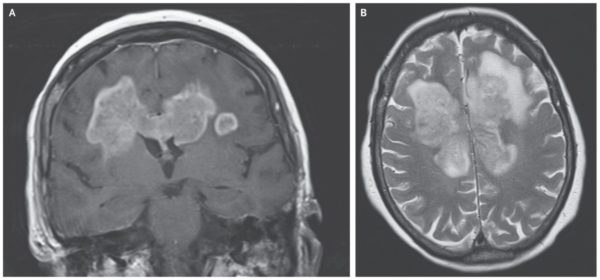
- Магнитно-резонансная томография (МРТ). Позволяет получить в ходе диагностики трехмерное изображение, оценить состояние позвоночника пациента и выявить всевозможные патологические изменения, в том числе и опухоли.
- Рентгенологическое исследование. Одна из самых дешевых диагностических процедур, проводимых при подозрении на спинномозговую опухоль. При помощи рентгенографии можно выявить нарушения структуры костной ткани, наличие опухолей или переломы позвонков.
- Биопсия. Проводится для уточнения вида новообразования. В ходе биопсии врач берет для анализа образец ткани из образовавшейся опухоли.
В качестве дополнения пациенту проводят диагностику других органов, чтобы определить первичные новообразования. На основе полученных данных врач ставит точный диагноз и назначает соответствующую терапию.
Симптомы
Симптоматика заболевания очень многообразна и напрямую зависит от типа опухоли и ее расположения.
Общие симптомы выглядят следующим образом:
Боли в области позвоночника
Этот симптом проявляется практически в каждом случае при онкологических разрастаниях, что объясняется сдавливанием нервных окончаний. Боли могут протекать с различной силой, локализоваться в любых отделах спинного мозга, иррадиируя в конечности. Наиболее интенсивно болевой синдром беспокоит пациентов утром и во время ночного сна. Экстрамедуллярные опухолевидные новообразования приводят к усилению болевого синдрома, особенно в положении лежа.
Синдром поперечного поражения
Подобная симптоматика заключается в потере чувствительности, парезах и параличах. Кроме того, возможно нарушение в работе тазовой области и общие двигательные расстройства. Симптомы рака спинного мозга в начале развития заболевания достаточно слабые, однако впоследствии они нарастают, сопровождаясь утратой некоторых рефлексов, что зависит от тяжести поражения. Характерно, что экстрамедуллярные опухоли сопровождаются восходящей симптоматикой, а интрамедуллярные – нисходящей.
 Разновидности опухолевидных новообразований
Разновидности опухолевидных новообразований
Корешковый синдром
При отсутствии некоторых рефлексов возникает сдавливание корешковой зоны, через которую проходят рефлекторные дуги. При этом отмечается парестезия, приливы холода и жара к конечностям, чувство онемения. В начальной степени болезни такие проявления носят временный характер, однако в дальнейшем они присутствуют постоянно.
Блокада субарахноидального пространства
Подобная симптоматика вызвана ростом злокачественных клеток и определяется при помощи ликвородинамической пробы с характерными признаками:
- тошнота, приступы рвоты, миалгия, аритмии и спутанность сознания, что объясняется сдавливанием злокачественным новообразованием;
- отмечается положительный синдром ликворного толчка, при котором появляются внезапные боли в области локализации опухоли при сдавлении яремной вены;
- присутствие боли при перкуссии указывает на положительный симптом остистого отростка;
- при экстрамедуллярной опухоли определяются слабые мышечные парезы в области локализации опухоли, сопровождающиеся небольшими болями в области позвоночника и нарушением чувствительности в конечностях.
По мере прогрессирования болезни появляются сенсорные и моторные нарушения, сфинктерные и вегетативные дисфункции.
Очаговые симптомы болезни:
- к ним можно отнести легкое мышечное подергивание (нистагм), болезненность и напряженность в области шеи, затруднения при глотании пищи и разговоре;
- у пациента может измениться голос, атрофируются мышцы ног, появляются мучительные головные боли и повышается внутричерепное давление;
- возможно затрудненное дыхание и нарушения в работе сердца, появляются опоясывающие боли;
- возможны самопроизвольные акты мочеиспускания, боли спины, отдающие в ягодичную область;
- снижается либидо, появляется брахиалгия, западение глазных яблок, сужение глазной щели и зрачков, классифицирующееся, как синдром Бернара-Горнера.
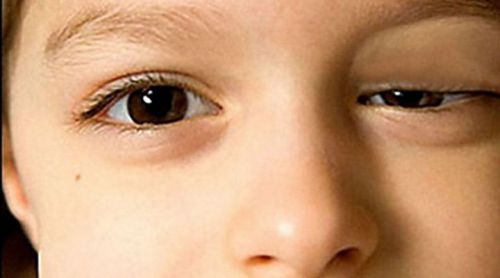 Характерные признаки болезни Бернара-Горнера
Характерные признаки болезни Бернара-Горнера
Необходимо учитывать, что симптоматика заболевания может развиваться абсолютно непредсказуемо. Иногда симптомы злокачественной опухоли нарастают стремительно, но чаще всего они до определенного этапа патологических изменений в организме никак себя не проявляют, что крайне опасно, ведь от раннего лечения зависит прогноз на дальнейшее выздоровление пациента.
Диагностика
Для диагностики пациента назначают следующие исследования:
- КТ — один из точнейших видов диагностического исследования, он дает возможность делать послойные снимки, но он не может отличить разные виды опухолей.
- Рентген позвоночника не всегда бывает результативен. Как правило, с его помощью диагностируют крайние стадии болезни, когда нарушения в позвоночнике очевидны. Иногда назначается рентген с контрастом (миелография).
- Люмбальная пункция — забор на исследование цереброспинальной жидкости. О наличии патологии говорит уже корешковая категория. Боли, вытекание ликворной жидкости в месте прокола. Как правило, при таких опухолях в этой жидкости сильно возрастает уровень белка — в 95% всех случаев.
- Осмотр специалистом на предмет исследования основных человеческих рефлексов.
- МРТ — самый эффективный метод исследования этого вида опухолей. Он распознает все имеющиеся патологии в позвоночнике. Однако, этот метод может дать ошибку при отличии эпендимомы и астроцитомы.
- Радионуклидное исследование — это введение в организм специфического вещества с радиоактивными компонентами, дающими излучение. По этому излучению и обнаруживается очаг поражения.
- Биопсия — рассмотрение под микроскопом фрагмента ткани. Образец берется с помощью тонкой иглы, вводимой в предполагаемый очаг поражения. Не всегда есть возможность взять кусочек на исследование, порой приходится делать это уже в процессе операции. Однако, это единственный 100% метод распознавания доброкачественного или злокачественного образования.