Лимфаденопатия парааортальных лимфоузлов
Содержание:
- Некоторые аспекты дифференциальной диагностики метастазов рака молочной железы в лимфатические узлы с помощью ультразвуковой томографии
- Заболевания, вызывающие увеличение лимфоузла
- Лечение и профилактика гиперплазии
- Внутреннее строение лимфоузла
- Профилактика
- Симптомы и стадии
- Причины развития воспаления
- Анатомия и физиология
- Причины изменения лимфатических узлов брюшной полости
Некоторые аспекты дифференциальной диагностики метастазов рака молочной железы в лимфатические узлы с помощью ультразвуковой томографии
Дата: 04.12.2009
Источник информации: Журнал «Медицинские изделия» №5(55) август/сентябрь, 2009
Данзанова Т. Ю., Синюкова Г. Т., Шолохов В. Н.оnt>
Известно, что одним из ведущих методов выявления метастазов рака молочной железы в лимфатические узлы является ультразвуковая томография. Однако значительные сложности встречаются в дифференциальной диагностике при опухолевых и неопухолевых изменениях в лимфатических узлах. Большинство исследователей связывают это с тем, что гиперплазия лимфоидной ткани в отдельных случаях имеет сходные ультразвуковые признаки с метастатически изменёнными лимфатическими узлами.оnt>
С целью уточнения ультразвуковых признаков метастатического поражения лимфатических узлов в ультразвуковом отделении РОНЦ им. Н.Н. Блохина РАМН были изучены результаты исследования 72 пациенток. При этом был выделен ряд семиотических признаков, к которому отнесли форму, интенсивность отражений и характер васкуляризации. По форме метастатически изменённые лимфатические узлы были разделены на округлые, неправильной и продолговатой формы с неравномерно-утолщенным корковым слоем. Изменение коркового слоя проявлялось его неравномерным утолщением, или выбуханием контура на отдельном участке. Округлая и неправильная форма встречались в 79% наблюдений, что следует считать характерным признаком метастатического изменения. У 21% больных определялась продолговатая форма, что характерным признаком для метастазов не являлась. Во всех случаях отмечалась пониженная интенсивность коркового слоя при неоднородной структуре либо всего лимфатического узла – при однородной структуре. В режиме цветового допплеровского картирования кровоток в метастатически изменённых лимфатических узлах визуализировался в 93% наблюдений. При этом выявлялись извитые, разнокалиберные, хаотично расположенные сосуды.оnt>
При определении диагностических показателей чувствительность ультразвуковой томографии в сочетании с допплерографией в выявлении метастазов в лимфатические узлы составила 91%, точность – 72%, специфичность – 57%.оnt>
Количество истинно положительных заключений дано в 42% случаях, истинно отрицательных – в 31%. Ложно положительные результаты, которые получены в 23% случаях, чаще всего были связаны с визуализацией неравномерного утолщения коркового слоя, нередко сопровождающееся усилением васкуляризации в нём, при сохранившейся центральной части в виде отражений повышенной интенсивности. Ложно отрицательные заключения у 4% больных подразумевали определение метастазов только при морфологическом исследовании послеоперационного материала.оnt>
Нами была рассмотрена группа (17 больных) с наличием лимфатических узлов с признаками лимфоидной гиперплазии, подтверждённых морфологически. Характерным для них, в отличие от метастатически изменённых, являлись: продолговатая форма, равномерное утолщение коркового слоя. В структуре гиперплазированных лимфоузлов обычно визуализировалось не более 1-2 сосудов, которые располагались в области ворот.оnt>
Литературные данные и наш собственный опыт указывает на то, что наибольшие сложности в интерпретации ультразвуковых томограмм возникают при неравномерном утолщении коркового слоя и усилении васкуляризации в нём. Если рассмотреть диагностическую информативность совокупности этих признаков, причислив их к гиперплазированным лимфатическим узлам, то чувствительность составит 41%, специфичность – 75%, а точность – 52%. Если же отнести эту группу признаков к характерным для метастатических узлов, чувствительность составит 75%, специфичность – 54%, точность – 52%. К сожалению, низкая точность в обеих рассмотренных ситуациях не позволяет сделать однозначное заключение. Поэтому в случае визуализации подобных лимфатических узлов необходимо рекомендовать дообследование для уточнения диагноза, а именно биопсию или аспирационную пункцию с последующим цитологическим исследованием.оnt>
Таким образом, ультразвуковая томография при наличии характерных семиотических признаков является информативным методом в выявлении метастатически изменённых лимфатических узлов. Однако при наличии неравномерно утолщенного коркового слоя диагностическое значение этого метода невелико, что требует использования дополнительных методов исследования.оnt>
Полная версия публикации: скачать
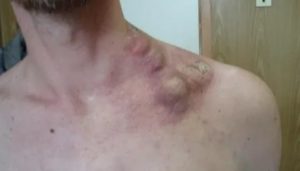
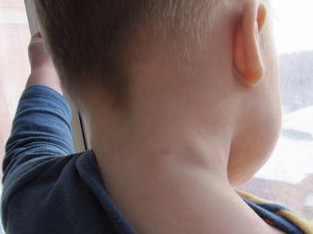
Заболевания, вызывающие увеличение лимфоузла
Вовлечение в патологический процесс лимфатических узлов наблюдается при многих заболеваниях. Термин «лимфаденопатия» означает воспаление и опухание лимфоузлов. Для описания выявленных изменений лимфатических узлов в ходе клинического осмотра врачи используют следующую терминологию:
- Подвижные vs фиксированные. «Подвижные лимфоузлы» означает, лимфатические узлы легко смещаются — катаются под кожей как шарики, в свою очередь, «фиксированные лимфоузлы» — создаётся впечатление, что они спаяны с близлежащими структурами.
- Болезненные vs безболезненные: если присутствует инфекция, то лимфатические узлы обычно при пальпации болезненны, а ощупывание их при онкологии, как правило, не вызывает болевых ощущений. Тем не менее существуют исключения из этого правила.
- Локальное vs генерализованное: термин «локальная лимфаденопатия» означает, что увеличены лимфатические узлы строго одной группы или нескольких групп, расположенных в одной или двух смежных анатомических областях. Генерализованная лимфаденопатия — это увеличение нескольких анатомически разобщенных лимфатических групп, чаще всего причиной этого является инфекция, например, такая как мононуклеоз.
- Конгломерат: иногда кажется, что лимфатические узлы соединены в комок, для описания такого явления используют термин «конгломерат лимфатических узлов».
Увеличение лимфоузлов при инфекционных заболеваниях
Лимфатический узел является барьером для распространения инфекции. В нём созревают лимфоциты — защитные клетки, которые активно участвуют в уничтожении микробов и вирусов. Поэтому лимфатические узлы часто увеличиваются при инфекционном заболевании, что можно рассматривать как положительное явление — иммунная система эффективного выполняет свою работу по устранению из организма чужеродного агента.
Однако описанная выше концепция утвердилась совсем недавно, долгое время считалось, что удаление небных миндалин (гланд) помогает предотвратить развитие инфекционного заболевания. Да, тотально зараженные и разрушенные инфекцией гланды не несут никакой пользы. В этой ситуации удаление рассадника всяческих неприятностей — это хорошая идея. Но если они здоровы и нормально выполняют свою работу, их потеря приводит к резкому снижению защиты организма от возбудителей. Последнему проникнуть и развиться в организме после удаления гланд становится намного проще.
Лимфатические узлы могут улавливать вирусы и бактерии, но также сами подвержены инфекциям. Те, кому было приказано наблюдать за «красной полосой» после травмы, узнали, что инфекции (обычно стафилококк или стрептококк) могут начаться в инфицированной ране и быстро распространяться по лимфатическим каналам. Инфекции, вовлекающие лимфатические узлы, часто вызывают значительную лихорадку и озноб.
Кошачья царапина — это инфекция, вызываемая бактерией Bartonella henselae, и передается (как правило, через разрыв кожи) от зараженной кошки. 8 Увеличенные лимфатические узлы, связанные с ловлей царапины, обычно не болезненны, но могут быть очень большой.
Увеличение лимфатических узлов при опухолевых заболеваниях
Лимфатические узлы обычно связаны с раком, но их роль часто различается для солидных опухолей и лимфом.
Солидные опухоли: при солидных опухолях, таких как рак молочной железы, раковые клетки обычно перемещаются в лимфатические узлы, прежде чем перемещаться (метастазировать) в другие области тела. Рак, который распространился на лимфатические узлы, обычно находится на более высокой стадии, чем рак, который не имеет, то есть они имеют больший риск повторения или распространения В некотором смысле, распространение раковых клеток в лимфатические узлы заявило о своем намерении путешествовать в другом месте.
Лимфомы: с лимфомами, напротив, рак начинается в лимфатических узлах. Когда лимфомы распространяются в области, отличные от лимфатических узлов, это называется не метастазированием, а солидными опухолями, а скорее «вовлечением экстранодальных органов».
Другие заболевания, которые вызывают увеличение лимфатических узлов
Есть много других состояний, которые могут вызвать увеличение лимфатических узлов, начиная от аутоиммунных заболеваний (таких как ревматоидный артрит), до генетических синдромов, саркоидоза и многого другого.
Увеличение лимфоузлов после травмы
Поскольку лимфатические узлы являются остановками для «рабочих» или лейкоцитов, которые очищают место травмы, они часто увеличиваются при любой травме. Вы можете думать о лимфатических узлах как о остановке грузовика возле стихийного бедствия, где пожарные и медработники тусуются, готовые сделать свою работу.
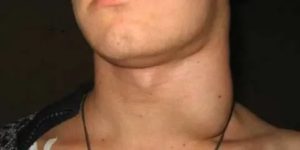
Лечение и профилактика гиперплазии
В зависимости от размера лимфатических узлов и полученных результатов исследования, пациенту могут назначить консультации у специалистов такого профиля:
- отоларинголог – при гиперплазии подчелюстных и шейных лимфоузлов;
- дерматолог – если имеются хронические кожные заболевания;
- хирург – при выявлении в воспаленных лимфатических узлах признаков гнойного процесса;
- онколог – при обнаружении в организме метастазных образований или вирусов злокачественных клеток.
После проведения диагностических манипуляций и выявления очага воспаления лечащий врач, в зависимости от полученных результатов изысканий, назначает терапию гиперплазии лимфоузлов, которая подразумевает назначение антибактериальных и противовоспалительных медпрепаратов. Такие средства не только лечат провоцирующее заболевание , но и предотвращают дальнейшее распространение инфекции по организму.
Для уменьшения отечности и купирования болевых ощущений врачом назначаются обезболивающие лекарственные препараты, проведение курса воздействия препаратом УВЧ. Кроме того, на зону воспаления допускается наложение прохладных компрессов на область поражения. В случае развития абсцесса может потребоваться хирургическое вмешательство.
Если гиперплазия шейных лимфоузлов развивается на фоне имеющегося туберкулеза или какого-либо аутоиммунного заболевания, то врач проводит терапию по схемам, разработанным индивидуально для каждого пациента.
Для укрепления иммунитета и профилактики развития гиперплазии шейных лимфоузлов пациенту рекомендован прием витаминов, соблюдение правил личной гигиены, своевременное лечение простудных заболеваний и закаливание во избежание рецидива.
В период лечения пациенту рекомендован покой, постельный режим, дневной сон. Кроме этого, пересматривается меню больного — исключается острая, жирная и жареная еда, делается упор на употреблении легких супов, перетертых овощей и фруктов, приготовленных на пару. В качестве питья допускается прием травяных чаев, соков и компотов.
 Лечение гиперплазии в домашних условиях
Лечение гиперплазии в домашних условиях
Народная медицина при лечении гиперплазии лимфоузлов предлагает:
- Полоскание горла 4 раза в день настойкой эхинацеи, 10 кап. настойки на 1 ст. воды. Считается классической схемой лечения гиперплазированных лимфоузлов шеи.
- Рубленые листья чистотела, завернутые в марлю и наложенные на больной лимфоузел в качестве компресса, помогают снять отечность.
- Из препаратов народной медицины, для употребления внутрь, полезно принимать до 100 гр. в день свежевыжатого сока свеклы, который является ценным источником кальция и хлора. Во избежание развития аллергической реакции сок рекомендуется разводить с водой в пропорции 1: 4.
- Настой из 1 ст. л. сушеных цветов крапивы (яснотки), которую следует заварить 1 ст. кипятка, утеплить и настоять в течение 30 мин., процедить и пить по 1/2 стакана до 3 раз в сутки, позволяет ускорить процесс выздоровления.
Для предотвращения развития ускоренного кровообращения, воспаленные лимфатические нельзя греть и наносить йодовые сетки. Питье, употребляемое больным, должно быть теплое или комнатной температуры.
Следует помнить, что даже изолированная гиперплазия единичного узла на шее является свидетельством системного расстройства в организме, обнаружить который бывает сложно без применения лабораторных исследований в специализированных медучреждениях. Поэтому, во избежание перерождения лимфатических узлов, недопустима их самостоятельная диагностика и терапия.
Внутреннее строение лимфоузла
На разрезе лимфатических узлов сразу же выделяются две главные зоны. Ближе к оболочке — корковое вещество. В нем различают поверхностную часть и область глубокой коры (или так называемый паракортикальный слой). К внутренней зоне лимфатического узла относят мозговое вещество.
Все пространство данного органа заполнено лимфоидной тканью. В зоне поверхностной коры, которая находится ближе к оболочке, располагаются небольшие узелки или фолликулы. Следует отметить, что они имеют центральную светлую часть (герминативный центр), где происходит дифференцировка B-лимфоцитов и антигензависимая пролиферация, а также темную поверхностную, которая содержит в себе большое количество плотно расположенных друг к другу и довольно мелких лимфоцитов.
Профилактика
Воспаление лимфоузлов невозможно предотвратить. Единственный способ уменьшить вероятность увеличения лимфоузлов – профилактика инфекционных заболеваний.
Здоровое питание с большим количеством свежих фруктов и овощей, регулярный прием жидкости и физические упражнения могут помочь укрепить иммунную систему и снизить риск развития бактериальных, а также вирусных инфекций. Чрезмерное потребление табака и алкоголя должны быть сведены к минимуму.
Эффективность гомеопатии не доказана, поэтому ее не рекомендуется использовать для лечения воспаленных периферических лимфоузлов. Эффект гомеопатии сопоставим с плацебо (таблеткой-пустышкой).
https://youtube.com/watch?v=ENQnCXS9yG4
Симптомы и стадии
Первые признаки мезаденита проявляются неожиданно, они очень похожи по симптоматике на острый аппендицит. Боль при этом появляется в верхней части живота, в области пупка. Порой пациент не может указать в каком месте у него именно болит, боль распространяется по всему животу.
Боль при мезадените ощущается, как притупленная на протяжении долгого времени, она усиливается при изменении положения тела, а также при движениях. Если воспаление прогрессирует, то болезненные ощущения не утихают, этим признаком мезаденит разнится с аппендицитом.
Иногда боль исчезает самостоятельно, но если воспалительный процесс сильный, то лимфоузлы нагнивают. За этим возможно последуют осложнения такие как: перитонит (воспалительная реакция в брюшной полости), кишечная непроходимость (проходимость внутри кишечника затрудняется за счет увеличения лимфоузлов).
Пищеварительные расстройства также включены в признаки мезаденита. К ним относятся: частое возникновение тошноты, рвота, сухость во рту, потеря аппетита и постоянная диарея.
Температура тела повышается до 38-39 С, а нестабильное артериальное давление постоянно дает о себе знать, оно то падает, то повышается. Ко всему этому учащается сердцебиение до 100 ударов в минуту и дыхание тоже учащается.
Если у человека хронический мезаденит, то симптомы его не ярко выражены, а также не имеют специфики. Они отличается от появления внезапного мезаденита. Боли кратковременные и без определенного местонахождения в желудке, но если человек позволяет себе нагрузку, то они усиливаются.
Мезаденит делится на две формы: специфический и неспецифический.
Специфический мезаденит называется туберкулезным. Его вызывают бактерии туберкулеза. А также бывает ерсиниозный, он происходит от бактерий иерсиний.
Неспецифический мезаденит возникает за счет патогенного нахождения внутри организма бактерий (стафилококк, стрептококк), которые находятся в умеренном количестве. Но если иммунная система человека понижается, то такой мезаденит начинает проявляться болезненно.
Причины развития воспаления
Увеличение и воспаление тканей лимфоузла называется лимфаденит, который может быть неспецифическим и специфическим. Причина неспецифического развития лимфаденита под коленом часто вызвана ранениями нижней конечности, отягчёнными кокковой или другой пиогенной инфекцией.
Ушибы, растяжения связок и переломы тоже вызывают ответную реакцию организма, поэтому работа подколенных лимфоузлов усиливается, помогая восстановить повреждённые ткани сустава, околосуставной области или кости.
В некоторых случаях причиной лимфаденита подколенного лимфоузла является запущенная грибковая инфекция ступней или ногтей.
Немалую роль может сыграть переохлаждение организма. Длительное воздействие низких температур на область ступней часто приводит к подколенному лимфадениту лёгкой тяжести.
Специфический лимфаденит в подколенной зоне обычно является генерализованным, т.е. воспаление происходит в нескольких узлах организма одновременно. В этом случае развитие определённых заболеваний приводит к осложнению в виде увеличения лимфоузлов. Список болезней, способных вызывать лимфаденит колена велик.
Удобно разделить заболевания по причинам возникновения:
- Инфекционные , связаны с проникновением в организм:
- бактерий (туберкулёз, кокковый фарингит, туляремия);
- вирусов (цитомегаловирус, гепатит, сифилис, вирус клещевого боррелиоза, ВИЧ – вирус иммунодефицита человека);
- простейших (токсоплазмоз).
- Аутоиммунные (ревматоидный артрит, красная волчанка, саркоидоз).
- Опухолевые являются следствием развития раковых клеток, как в самом подколенном узле, так и других тканях (лимфома, лимфогранулематоз, меланома).
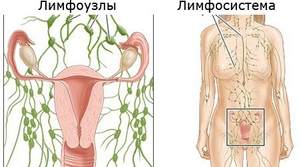
Анатомия и физиология
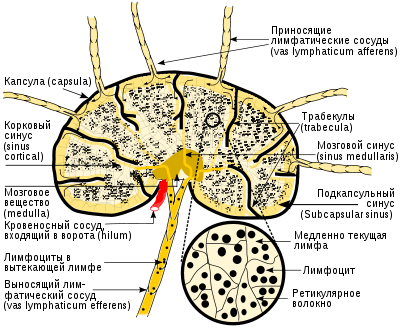
Структура лимфатического узла и течение лимфы через лимфатические синусы.
Лимфатические узлы представляют собой образования округлой, овальной, бобовидной, реже лентовидной формы размерами от 0,5 до 50 мм и более. Лимфоузлы окрашены в розовато-серый цвет. Лимфатические узлы располагаются по ходу лимфатических сосудов, как правило, гроздьями до десяти штук, возле кровеносных сосудов, чаще — возле крупных вен.
Поверхность лимфатического узла покрыта соединительнотканной капсулой, от которой внутрь узла отходят трабекулы — балки, также образованные соединительной тканью. Они представляют собой опорные структуры. Строма, структурная основа лимфатического узла, образована ретикулярной соединительной тканью, отростчатые клетки которой и образованные ими ретикулярные волокна формируют трёхмерную сеть. В состав стромы входят также фагоцитирующие клетки — макрофаги, представленные в лимфатических узлах несколькими разновидностями.
На разрезе органа выделяются две основные зоны. Ближе к капсуле — корковое вещество, в котором различают поверхностную часть и зону глубокой коры (паракортикальную зону). Внутренняя часть лимфатического узла получила название мозговое вещество.
Внутреннее пространство органа содержит скопления лимфоидной ткани. В области поверхностной коры, ближе к капсуле располагаются лимфатические узелки (фолликулы). На окрашенных препаратах они имеют более светлую центральную часть — герминативный центр, в котором происходит антигензависимая пролиферация и дифференцировка B-лимфоцитов (бурсазависимая зона). Поверхностная, более тёмная на препаратах часть узелка — лимфоидная корона содержит большое количество мелких, плотно расположенных лимфоцитов.
В зоне глубокой коры (паракортикальной зоне) лимфоциты располагаются плотно, довольно равномерно. В этой области преобладают T-лимфоциты, которые проходят здесь антигензависимую пролиферацию и дифференцировку (тимусзависимая зона).
В мозговом веществе скопления лимфоидной ткани представлены мозговыми тяжами (мякотными шнурами), в которые мигрируют B-лимфоциты из поверхностной коры. B-лимфоциты дифференцируются окончательно в плазматические клетки, продуцирующие иммуноглобулины — антитела.
Лимфа притекает к лимфатическим узлам по приносящим лимфатическим сосудам, подходящим к узлу с выпуклой стороны, и оттекает по выносящему лимфатическому сосуду, отходящему с вогнутой стороны узла в области ворот. Внутри узла лимфа медленно протекает (просачивается) по внутренним пространствам, которые называются лимфатическими синусами. Синусы располагаются между капсулой, трабекулами и скоплениями лимфоидной ткани. Как и сосуды, синусы имеют собственную выстилку, образованную литоральными (береговыми) клетками. Их отростки направлены внутрь синуса, где они контактируют с отростками ретикулярных клеток. Таким образом, в отличие от сосудов синусы не имеют свободной полости, она перегорожена трёхмерной сетью, образованной ретикулярными и литоральными клетками, благодаря этому лимфа медленно просачивается по синусам. Это способствует её очищению от инородных частиц благодаря макрофагам, которые располагаются по краю лимфоидных скоплений. Протекая по синусам мозгового вещества, лимфа обогащается антителами, которые продуцируются плазматическими клетками мозговых тяжей.
Притекающая лимфа приносит в лимфатический узел чужеродные антигены, что приводит к развитию в лимфатических узлах реакций иммунного ответа. В зависимости от характера антигенов эти реакции развиваются преимущественно в бурса- или тимусзависимых зонах, что приводит к увеличению размеров лимфоидных скоплений этих зон.
Лимфоузел является барьером для распространения как инфекции, так и раковых клеток. В нём созревают лимфоциты — защитные клетки, которые активно участвуют в уничтожении чужеродных веществ и клеток.
Причины изменения лимфатических узлов брюшной полости
Внутрибрюшные иммунные звенья нарушаются на фоне различных заболеваний, в большинстве случаев обусловленных бактериями или вирусами. У детей к гиперплазии лимфоидной ткани нередко приводят эмоциональные переживания и стрессы. В таком случае лечение проводится с обязательным участием психотерапевта.
Чаще всего патологический процесс развивается у людей астенической конституции в возрасте от 10 до 26 лет. Женщины болеют немного чаще, чем мужчины. Число лиц, страдающих от патологии, увеличивается в сезон ОРВИ.
В области кишечника находится примерно 600 образований, отвечающих за защиту организма от инфекций. В большинстве случаев патогенные микробы проникают в узлы из пораженных органов или из просвета кишечника.
Наиболее распространенными возбудителями являются:
- Вирусы. В этом случае поражение имеет вторичный характер и происходит на фоне вирусной инфекции респираторного тракта, мочеполовой системы, ЖКТ. Патология часто развивается как осложнение аденовирусного тонзиллита, конъюнктивита, инфекционного мононуклеоза и др. заболеваний.
- Бактерии. Патология возникает из-за активности условно-патогенных микробов, в норме населяющих слизистую оболочку ЖКТ, носоглотки, а также патогенов. Иногда лимфоузлы инфицируются на фоне сальмонеллеза, иерсиниоза, кампилобактериоза, в случае генерализации инфекции при туберкулезе органов дыхательной и костной системы.
Особенно подвержены патологии лица со сниженным иммунитетом и страдающие воспалительными заболеваниями ЖКТ. Подростки и дети сталкиваются с нарушением лимфоузлов брюшного пространства чаще, чем взрослые, что обусловлено формированием защитных сил организма, частыми ОРВИ и пищевыми интоксикациями.
У лиц старшего возраста основные причины увеличения/воспаления (кроме бактерий и вирусов) это: туберкулез, злокачественные образования брюшины. Метастазы, находящиеся в лимфоузлах брюшной полости, часто попадают туда из ЖКТ.
Провокатором изменения брыжеечного лимфатического узла является вирус Эпштейн-Барра, который провоцирует не только развитие инфекционного мононуклеоза. Этот возбудитель обнаруживается в организме при лимфоме Бернитта, раке носоглотки.