Лигаментит колена
Содержание:
Симптомы лигаментита (воспаления) внутренних и боковых связок коленного сустава
На приеме у врача пациент с лигаментитом коленного сустава может предъявлять следующие жалобы:
- Острая боль в колене. Сначала боль возникает при нагрузке, затем – в покое, приобретая «тупой» характер.
- Если воспалена связка надколенника, то боль локализуется в месте крепления связки, чаще в нижней части.
- Повреждение глубоких слоев связки воспалительным процессом обусловливает возникновение боли только при глубоком надавливании на сустав.
- Отечность поврежденного места.
- Гипертермия над суставом.
- Ограниченность в движениях.
При прогрессировании воспалительного процесса связочная ткань постепенно замещается хрящевой тканью, сопровождаясь дегенеративно-дистрофическими изменениями. Развивается лигаментоз, являющийся логическим продолжением лигаментита. В некоторых источниках эти два состояния даже приравнивают, поскольку симптомы и жалобы пациента при том и другом состоянии похожи.
Различия в морфологических изменениях: воспаление ткани с обратимостью процесса при лигаментите и необратимость при патологическом превращении ткани связки в хрящ при лигаментозе.
Подвижность сустава при этом резко ограничена уже не столько из-за болевого синдрома, сколько из-за морфологических изменений.
Лигаментит колена проявляется довольно обширной симптоматикой. Самым выраженным признаком болезни является боль резкого характера, которая сопутствует ограничению подвижности коленного сустава. А также можно наблюдать значительную припухлость колена. Больше всего отечность распространяется на медиальный край соединения. Подвижность сустава ограничена, а чувствительность повышена. В начале развития лигаментита возникают:
Чаще всего развивается лигаментит внутренней боковой связки коленного сустава, спровоцированный неправильной постановкой стопы или поворотом ноги во время активного движения. На фоне растяжения возникает острая боль. Спустя несколько часов в области травмы возникает обширная подкожная гематома. Окружающие кожные покровы приобретают гиперемированную окраску. Любая попытка пальпации вызывает усиление боли.
Типичные клинические симптомы воспаления связок коленного сустава развиваются быстро и приводят к тому, что:
- наступать на повреждённую ногу становится невозможно;
- затрудняется подвижность в суставе в плоскости сгибания и разгибания ноги;
- сустав увеличивается в объёме за счет общего распространяющегося отека;
- возникает постоянная тупая жгучая боль.
Лигаментит боковых связок коленного сустава требует обязательной дифференциальной диагностики. Исключается в первую очередь перелом костей, входящих в полость коленного сустава, и разрыв крестовидной связки. Для диагностики необходимо как можно быстрее обратиться к травматологу или ортопеду. Затем необходимо сделать рентгенографический снимок, КТ и МРТ и УЗИ коленного сустава.
Лигаментит проявляется ноющей болью в ноге, которая усиливается при движениях. При воспалении собственной связки надколенника болезненные ощущения локализуются на передней поверхности колена, внутренней боковой – с медиальной стороны, наружной боковой – с латеральной. В случае поражения крестообразных связок боль обычно имеет неопределенную локализацию и диффузный характер.
Лигаментит невозможно распознать по одним клиническим симптомам. Заболевание можно легко спутать с лигаментозом, растяжением или разрывом связок, повреждениями менисков и т. д. Различить эти болезни можно лишь с помощью дополнительных методов исследования.
Таблица 1. Методы, которые используют для диагностики лигаментита
Лечение лигаментита голеностопного сустава в клинике Стопартроз
Врачи центра много лет специализируются на патологиях опорно-двигательной системы и предлагают пациентам проверенные методики лечения. После сбора анамнеза травматолог-ортопед проводит пронационные и инверсионные тесты, направляет на рентгенографию и УЗИ.
Исследования помогают оценить:
-
состояние цельнотканых структур сустава;
-
степень воспаления связок голеностопа;
-
объем выпота;
-
толщину, целостность и эхогенность капсулы.
Больному запрещают любые нагрузки. Пораженную конечность иммобилизуют повязкой или ортезом. Классическая терапия лигаментоза голеностопного сустава включает:
-
лекарства с противовоспалительными формулами;
-
прогревание озокеритом (парафином и воском по кюветно-аппликационной технологии);
-
гидрокортизоновый ультразвуковый фонофорез;
-
корригирующий массаж;
-
инъекции в сустав.
Комментирует врач-ортопед Литвиненко Андрей Сергеевич:
Для терапии лигаментита дельтовидной связки голеностопа назначают остеопатию, устраняющую структурно-анатомические дефекты.
Медицинские мероприятия снимают болевой синдром, стимулируют регенерацию мягкотканых структур. При отсутствии результата прибегают к радикальному методу. Под местной анестезией проводят рассечение связки. Затем убирают уплотнения, грануляционную ткань, контролируют натяжение сухожилий, их способность к сгибанию. После операции пациент проходит реабилитацию и выполняет упражнения, восстанавливающие функциональность ноги. При своевременном обращении в центр врачи гарантируют успешное излечение.
Записывайтесь к нам на лечение по телефону +7 495 134 03 41 или оставляйте заявку на сайте.
Лечение
Терапия лигаментита может проводиться с использованием различных методик. Они подбираются каждому пациенту индивидуально в зависимости от его состояния, возраста, стадии болезни и др. Немаловажную роль в лечении заболевания играет борьба с его причиной. Например, если у человека развился лигаментит на фоне сахарного диабета, необходимо сначала уменьшить уровень глюкозы в крови. Только после этого можно начинать лечение воспаления связок.
Независимо от локализации и причины болезни все терапевтические лечебные мероприятия можно разделить на три группы:
- консервативные – основаны на использовании медикаментозных средств. Они наиболее эффективны на ранних стадиях болезни, когда нет стойких нарушений структуры соединительной ткани в суставах стопы. Для этого применяются препараты группы нестероидных противовоспалительных средств, например, Ибупрофен, Кеторолак и др. При их неэффективности используются глюкокортикостероиды, которые обладают большей противовоспалительной активностью, но могут привести к развитию тяжелых нежелательных эффектов. Схема приема лекарств определяется стадией болезни и выраженностью симптомов, лечение проводится в стационаре или на дому;
- физиотерапевтические – обычно эти методы используют как дополнение к основной медикаментозной терапии. Они включают в себя К ним относятся прием ванн с лечебными средствами, компрессы, грязевые аппликации, электро- и фонофорез, лечение ультразвуком. При выраженном болевом синдроме возможно применение лазерных методовотерапии. При этом нельзя ограничивать подвижность больного сустава. , при достаточной Двигательная активность и улучшается кровоток в этой области, что способствует более быстрому восстановлению;
- хирургические методы. В настоящее время данные способы лечения лигаментита применяются, когда предыдущие не дали положительного результата., Развилистые стойкие изменения в строении связок и сухожилий стопы, имеются постоянно беспокоящие пациента симптомы требует оперативного вмешательства. Восстановительный период после оперативного вмешательства длится месяц. По прошествии этого времени человек считается полностью выздоровевшим. Лигаментит стопы можно лечить при помощи хирургических методов амбулаторно, то есть без необходимости госпитализации и нахождения в стационаре.
Если пациент не обращается своевременно за медицинской помощью, возможно развитие осложнений заболевания. Заключаются они в снижении подвижности в суставах стопы, что приводит к затруднениям при ходьбе. Лечение таких состояний более сложное, оно всегда требует применения хирургических методов.
Из физиотерапевтических способов лечения лигаментита стопы больным противопоказан массаж пораженной области. Это связано с тем, что излишнее раздражение тканей может привести к усилению воспалительных процессов, а также стать причиной нарушения строения связок и сухожилий.
Симптомы лигаментита
Как правило, проявления воспаления связок и сухожилий неспецифичны, они могут быть связаны и схожи с симптомами других заболеваний опорно-двигательного аппарата.
Пациенты с лигаментитом обычно предъявляют следующие жалобы на:
- боль – этот симптом встречается в большинстве случаев заболевания. Локализация боли зависит от того, какие суставы были поражены. Поэтому лигаментит нижних конечностей стопы обычно сопровождается наличием болевых ощущений в пальцах стопы ноги или в области подошвы;
- иррадиация болевых ощущений по ходу нервных стволов – например, при поражении кольцевой связки кисти боль будет отдавать в пальцы руки. При воспалении сухожилий связок стопы боль может «разливаться» по всей поверхности нижних конечностей, особенно часто она отдает в колени;
- щелчки при движении в пораженном суставе – обычно они возникают после нахождения в неподвижном состоянии. Поэтому пациенты чаще отмечают их появление после сна;
- нарушение чувствительности в пораженных тканях, онемение;
- затруднения при движении;
- отек тканей в области боль пораженного сустава, покраснение кожи, болезненность при надавливании. Из-за этого больной не может ходить, так как даже небольшие нагрузки на пораженную область усиливают выраженность симптоматики.
При длительном течении болезни, когда начинается дегенерация соединительной ткани, велика вероятность развития контрактуры. Это состояние напоминает стойкий спазм мышц и проявляется невозможностью согнуть или разогнуть конечность стопу или палец ви пораженном суставе.
Течение заболевания
В течении патологического процесса выделяют три стадии, которые определяют выраженность клинических проявлений:
- острая;
- подострая;
- хроническая.
В остром периоде лигаментита симптоматика наиболее выражена, больной не может самостоятельно передвигаться. Если поражение стоп сопровождается воспалением связок кистей, возникают трудности с осуществлением профессиональной деятельности.
При несвоевременном начале леченияи процесс может стихнуть самостоятельно, но перейти в хроническую стадию. В этом случае пациент будет отмечать чередование периодов полного здоровья (ремиссии) с обострениями, когда снова появляются все симптомы болезни. При этом происходит постепенное ухудшение состояния больного, так как каждое обострение усиливает дегенеративные явления в соединительной ткани. Такую форму патологии вылечить практически невозможно. Терапия обычно направлена на предотвращение рецидивов болезни, замедление разрушения связок и сухожилий.
Причины возникновения стенозирующего лигаментита
Стенозирующий лигаментит — хроническое прогрессивное асептическое воспаление связок вследствие микротравм, постоянных перенапряжений связочного аппарата, что приводит к его рубцово-дистрофическому перерождению.
Тыльная поперечная связка с фасциальными перегородками отходит вглубь до костей, образует шесть изолированных каналов, через которые проходят и свободно скользят сухожилия мышц-разгибателей пальцев. Во время этих движений сухожилий (сгибание и особенно разгибание кисти и пальцев) сама связка и эндотелиальный слой, выстилающий ее внутреннюю поверхность, испытывают постоянное трение и давления, сила которого зависит от степени напряжения мышц.
Следствием таких постоянных перенапряжений или микротравм является реактивное воспаление с постепенным развитием рубцовых дегенеративно-дистрофических процессов в тканях тыльной поперечной связки особенно соединенного с ней скользящего слоя Бизальского, что становится причиной стеноза и развития клинических симптомов заболевания. Чаще стенозирующим лигаментитом болеют женщины трудоспособного возраста 35-55 лет. Левая рука поражается чаще, иногда наблюдаются поражения обеих рук. Заболевание возникает постепенно. Больные начинают испытывать боль, особенно во время физической работы, при разгибании пальцев и ульнарном отклонении кисти. Боль нарастает и со временем сопутствует даже активным движениям без напряжения первого пальца кисти. При легкой форме течения работоспособность сохранена, а при тяжелой — нарушена. Появляется припухлость в области шиловидного отростка лучевой кости и сглаживается контур табакерки. Контуры лучезапястного сустава при стенозирующем лигаментите никогда не дефигурируют.
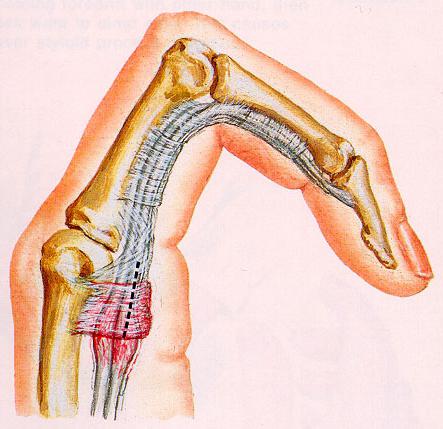
 Стенозирующий лигаментит кольцевой связки кисти (щелкающий или пружинящий палец) — достаточно распространенное заболевание. Оценивается чаще как симптомом заболевания, начало которого в кольцеобразных связках. В них возникает реактивное воспаление с развитием фиброзно-дистрофических процессов, аналогично стенозирующему лигаментиту тыльной поперечной связки лучезапястного запястного сустава. Заболевание обнаруживают даже у детей, но в основном болеют взрослые трудоспособного возраста, чаще женщины. Преимущественно поражается правая рука, особенно пальцы: на первом месте — третий, на втором — первый, дальше четвертый и пятый. При двустороннем заболевании поражаются соответствующие пальцы. Течение характеризуется разной интенсивностью и продолжительностью проявлений болезни.
Стенозирующий лигаментит кольцевой связки кисти (щелкающий или пружинящий палец) — достаточно распространенное заболевание. Оценивается чаще как симптомом заболевания, начало которого в кольцеобразных связках. В них возникает реактивное воспаление с развитием фиброзно-дистрофических процессов, аналогично стенозирующему лигаментиту тыльной поперечной связки лучезапястного запястного сустава. Заболевание обнаруживают даже у детей, но в основном болеют взрослые трудоспособного возраста, чаще женщины. Преимущественно поражается правая рука, особенно пальцы: на первом месте — третий, на втором — первый, дальше четвертый и пятый. При двустороннем заболевании поражаются соответствующие пальцы. Течение характеризуется разной интенсивностью и продолжительностью проявлений болезни.
Заболевание может возникать внезапно, но преобладает постепенное начало. Больные обращаются с жалобами на какое-то препятствие при сгибании и разгибании пальца, а во время преодоления препятствия возникает щелчок и боль. В других случаях заболевание начинается с боли и тугоподвижности. Локализацию боли пациенты определяют точно: на ладонной поверхности над запястно-фаланговым суставом. Значительно реже боль охватывает весь палец. Особенно она обостряется при попытке схватить предмет или удержать его в руках (удержание столовых приборов в руке, ношение сумок и портфелей).
Стенозирующий лигаментит кольцевой связки кисти имеет две формы течения:
- первая характеризуется появлением симптома складного ножа с щелчком во время сгибания и разгибания пальца,
- второй свойственно наличие боли и ограничение амплитуды движений пальца без симптома щелчка.
Боль то усиливается, то затухает, хотя иногда бывает постоянной. Больные с первой формой отмечают, что во время сгибания и особенно при разгибании палец фиксируется под углом и, чтобы выпрямить или согнуть его, необходимо противоположной рукой преодолеть сопротивление. При второй форме разгибание или сгибание пальца под определенным углом характеризуется пружинистостью. Изредка, когда защемление пальца не удается устранить, возникает длительный изъян положения, он становится причиной развития изгибной или разгибательной контрактуры. Боль у таких больных иррадирует в кисть, предплечье и становится причиной обострения плексита.
Когда стенозирующий лигаментит кольцевой связки поражает несколько пальцев и еще на обеих кистях, больные длительное время теряют работоспособность.
Определение
В переводе с латинского языка ligamentum означает «связка». Поэтому лигаментитом называется воспалительное поражение суставных связок. Многим этот диагноз может показаться непонятным. Ведь уже есть название заболевания, которое называется тендинитом и тендовагинитом – когда поражаются сухожилия и их влагалища.
Какая разница между сухожилием и связкой? Сухожилие обязательно рано или поздно переходит в мышцу и является структурой, обеспечивающей мышечное сокращение. Связка в мышцу не переходит, ее задача – прочно фиксировать друг с другом края суставных поверхностей, не давая им разбалтываться. Связки состоят из плотных и прочных пучков соединительной ткани, они также укрепляют суставную капсулу, не дают костям двигаться в произвольных направлениях, а направляют движение по нужной траектории.
Лигаментит часто возникает именно в коленном суставе, потому что в нём много вспомогательных связок.
Так, в зависимости от причин, может возникать изолированный лигаментит, при котором поражается одна анатомически обособленная связка, например, воспаление собственной связки надколенника. Но гораздо чаще возникает воспаление сразу нескольких элементов, которые объединены общей функциональной связью. При этом связки могут находиться по разным сторонам суставной капсулы и быть изолированными.
Лигаментиты колена
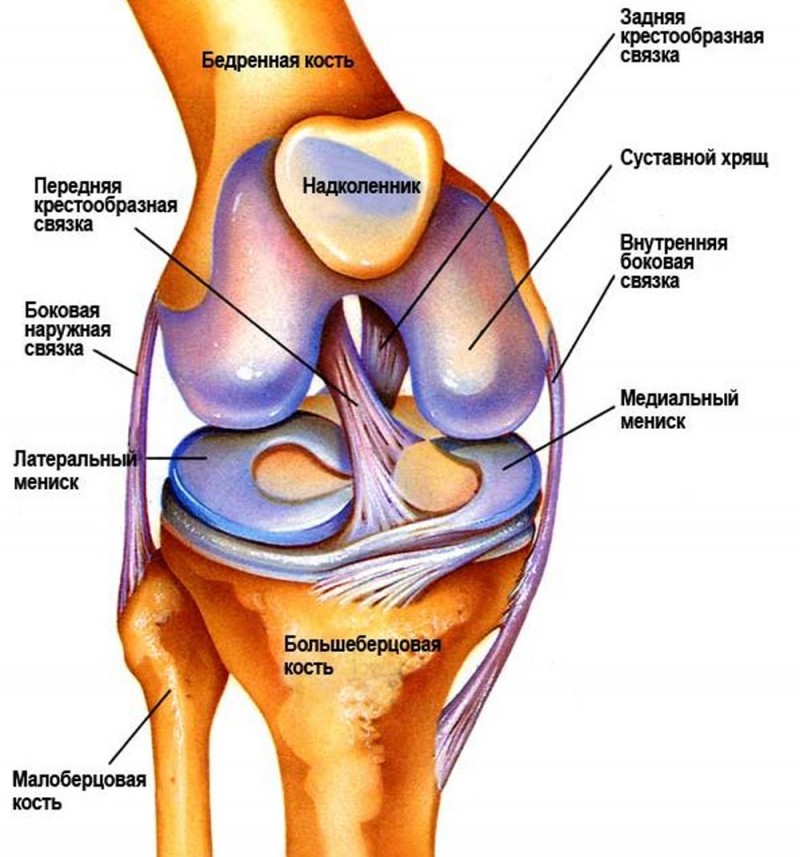
Коленный сустав формируют бедренная, большеберцовая кость и надколенник. Кости соединяет между собой и фиксирует связочный аппарат, который включает в себя такие элементы:
- коллатеральные (боковые) связки — большеберцовая и малоберцовая;
- задние связки — подколенная, дугообразная, медиальная, латеральная и собственная связка надколенника;
- внутрисуставные — крестообразные, а также поперечная связка колена, соединяющая мениски.
Любой из элементов коленного сустава может быть поражен лигаментитом. Заболевание часто сопровождается подкожными кровоизлияниями с образованием гематом. Посттравматический лигаментит нередко развивается в результате скопления крови в области связочного аппарата. Воспаление коленных соединяющих элементов часто носит хронический характер. Случаи острой формы регистрируют значительно реже и обычно они связаны с определенными инфекционными заболеваниями.
Воспаление боковых связок коленного сустава часто регистрируется у молодых людей, ведущих активный образ жизни, профессиональных спортсменов. Самый распространенный — лигаментит внутренней боковой связки коленного сустава. Травмы становятся причиной частичного разрыва соединительных волокон, из которых состоят связки. Случается и полный разрыв. Повреждение одной из боковых связок коленного сустава часто сопровождается воспалением второй, так как нагрузка на нее возрастает.
Народ опешил! Суставы восстановятся за 3 дня! Приложите…
Мало кто знает, но именно это лечит суставы за 7 дней!
Диагноз ставится на основании результатов узи. Если в норме эти элементы связочного аппарата имеют однородную и гладкую структуру, тонкие и ровные, то в случае повреждения они утолщаются, отекают, можно наблюдать участки надрывов. При сильных повреждениях волокна в проекции воспаленной боковой связки теряют четкие контуры, эхогенность их снижена, структура неоднородная, четко видна только одна точка крепления к кости, удаленная от участка надрыва.
При хроническом лигаментите толщина соединительных волокон может оставаться нормальной, они уплотняются, вокруг может собираться экссудат. Чаще всего повреждение локализуется у мыщелка головки бедренной кости. По истечении 2 недель волокна боковых связок коленного сустава просматриваются лучше.
Нередко регистрируют случаи лигаментита крестообразных и коллатеральных связок колена — малоберцовой и большеберцовой. Чаще страдает медиальная малоберцовая связка, расположенная на внутренней поверхности коленного сустава, где и локализуется боль. В результате воспаления крестообразных и коллатеральных связок в области повреждения наблюдаются такие симптомы, как отечность и нарушение стабильности коленного сустава.
Лигаментит собственной связки надколенника, который часто ошибочно называют тендинитом, — частая проблема спортсменов, чей вид спорта предполагает большую нагрузку на коленную чашечку. Это велогонки, командные виды спорта с мячом, теннис и другие. Прыжки, бег с ускорением и другие виды эксцентрической нагрузки часто становятся причиной микротравм и перегрузки сустава.
С возрастом риск развития воспаления собственной связки надколенника, в том числе и хронического, увеличивается, так как в результате продолжительных тренировок появляется синдром перегруженности, увеличивается количество растяжений и других повреждений, развиваются дистрофические процессы в хрящевой ткани сустава, ухудшается микроциркуляция крови.
Повреждение собственной связки надколенника сопровождают следующие симптомы:
- Боль, локализованная в области вершины коленной чашечки или бугристой поверхности большеберцовой кости, которая возникает как в покое, так и во время физической активности, а также при пальпации этой области.
- Скованность движения, напряжение или расслабление мышц-разгибателей.
- На узи можно увидеть изменения, подобные тем, что наблюдаются при поражении боковых связок коленного сустава.
Лечение воспаления коленных связок начинается с обеспечения полного покоя для больной ноги. Особенно это касается острой формы заболевания.