Перелом венечного отростка локтевой кости
Содержание:
- Виды остеосинтеза
- Комплекс упражнений при переломе локтевой кости
- Травмы отростков
- Online-консультации врачей
- Реабилитация после перелома локтевой кости
- Ход операции
- Оперативное лечение перелома локтевого отростка
- Кто виноват в отсутствии прогресса?
- Методика артроскопии
- Операция
- Симптомы Переломов венечного отростка локтевой кости:
- Лечение перелома локтевого отростка
Виды остеосинтеза
Техника введения фиксаторов определяет вид операции. Различают наружный и погружной остеосинтез.
При наружном методе фиксаторы располагаются поверхностно по отношению к кости.
При погружном методе в область перелома вводят фиксатор кости. В зависимости от расположения импланта погружной остеосинтез делится на накостный, внутрикостный и интрамедуллярный. При необходимости могут применяться комплексные методики.
При накостном методе фиксатор располагается на кости. Для этого чаще всего используют пластины, ленты и другие приспособления.
Внутрикостная операция проводится с использованием стержней. Метод открытого воздействия включает обнажение пострадавшего участка. Ввод фиксатора проводится под рентген-контролем. Сопоставление отломков при закрытой операции осуществляется с помощью разреза вдали от зоны перелома.
При интрамедуллярном остеосинтезе в костномозговой канал вводят стальной или титановый стержень, который надежно фиксируется винтами. Подобная конструкция снижает нагрузку на поврежденную зону.
Комплекс упражнений при переломе локтевой кости
Для того чтобы предотвратить тугоподвижность, вернуть руке полноценную функциональность и силу, необходимо выполнять специальные упражнения. Разрабатывать и укреплять нужно не только запястье, но и пальцы, локоть, плечо.
Упражнения для каждого из суставов представлены на следующих страницах:
- Упражнения для лучезапястного сустава после перелома локтевой кости
- Упражнения для локтевого сустава после перелома локтевой кости
- Упражнения для плечевого сустава после перелома локтевой кости
Далее описаны некоторые из упражнений, которые рекомендуется выполнять после перелома локтевой кости:
- Нужно одновременно выпрямить все пальцы руки и расставить их максимально широко. Необходимо произвести по 10 сведений/разведений в разном положении руки: при свободном свисании руки; при согнутой руке в локте, при этом предплечье сначала находится на весу, затем лежит на столе. Такое же действие совершить поднятой вверх выпрямленной рукой. Каждое упражнение рекомендуется выполнить в три подхода по 10 повторений.
- Сидя на стуле, выпрямить спину, макушкой потянуться к потолку, травмированную руку медленно поднять вверх, дотронуться пальцами противоположного уха, и так же медленно вернуться в исходное положение.
- Сидя на стуле или в положении стоя разрабатывать руку в локте: выпрямить руку и совершать ей вращательные движения; прямой рукой очертить невидимый полукруг, над головой постараться согнуть руку в локте и завести запястье за затылок (руку можно придерживать здоровой рукой, чтобы она не отгибалась в плече).
- При вытянутых руках совершать движения кулаком вверх/вниз.
- В положении стоя расслабить руки, вытянутые вдоль тела, стараться поворачивать ладони к телу/от тела.
- Совершать круговые движения согнутым в локте предплечьем.
Когда будет достигнута легкость выполнения данного комплекса упражнений, рекомендуется использовать резиновые ленты-эспандеры различного сопротивления.
Заключение
Перелом локтевой кости – сложная травма, однако современная медицина знает, как минимизировать риск развития неблагоприятных последствий, а также быстрее вылечить руку. В редких случаях возникают осложнения в виде потери чувствительности, неправильного сращения кости, долгого незаживления перелома, отторжения скрепляющих металлических приспособлений. Эти случаи индивидуальны и решаемы путем дополнительного обследования и смены метода терапии. 50% успешного заживления перелома без последствий зависит от добросовестного выполнения комплекса ЛФК.
Травмы отростков
В травматологической практике регистрируются всего два вида травм отростков локтевой кости:
- ушиб;
- перелом, который в свою очередь может быть: со смещением, без смещения, оскольчатым, закрытым или открытым.
При этом суставная поверхность плечевой кости с силой как бы «сбивает» отросток, отделяя от локтевой кости. Кроме того, травмы венечного отростка могут произойти при заднем вывихе предплечья, но в большинстве случаев они диагностируются как комбинированные, то есть сочетающиеся с внутрисуставным переломом локтя.
 При повреждениях локтевой зоны признаки травм похожи между собой
При повреждениях локтевой зоны признаки травм похожи между собой
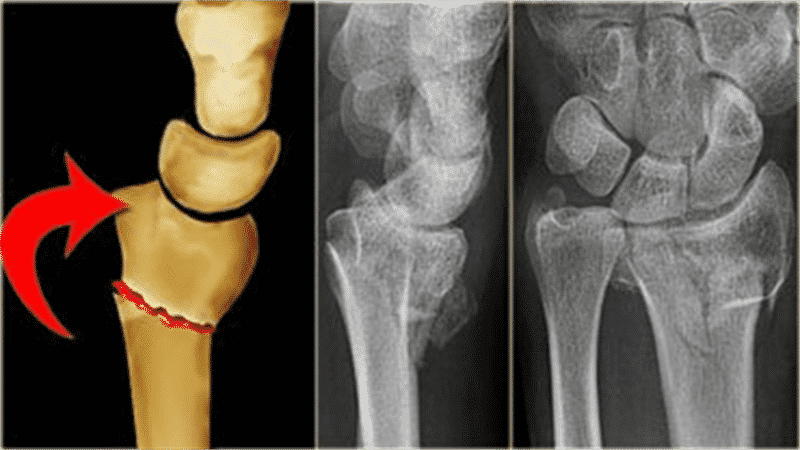
Перелом шиловидного отростка локтевой кости происходит, если человек падает на кисть руки под определенным углом. Как правило, такая травма сочетается с переломом лучевой кости. Чаще всего из всех отростков локтевой кости повреждается именно олекранон (1% от всех переломов конечностей, 30% от внутрисуставных травм), что может быть обусловлено его крупными размерами, по сравнению с остальными, и подкожным расположением. Кроме того, к нему прикрепляется сухожилие трицепса плеча, что прямым образом влияет на тип перелома.
Повреждение олекранона почти всегда (95%) случается под воздействием прямой силы: когда человек падает на заднюю часть согнутого локтевого сустава или получает прямой удар по отростку. В этих случаях формируется перелом локтевого отростка без смещения. Но иногда возможен и непрямой механизм травмы: при падении с сокращенной трехглавой мышцей плеча. При этом в момент отрыва олекранона трицепс оттягивает отломок на себя, что обусловливает наличие перелома локтевого отростка со смещением. Степень смещения определяется тонусом трехглавой мышцы в момент травмы, а линия перелома может быть поперечной или косой.
Переломы олекранона в большинстве ситуаций являются внутрисуставными и комбинируются с другими типами повреждения сустава (переломами плечевой кости, вывихами, подвывихами, разрывами связок и сухожилий). Сам отрыв может случиться на уровне основания или верхушки отростка, а также на середине блоковидной вырезки. Кроме того, процесс смещения может сопровождаться образованием осколков, компрессией (сдавлением губчатого вещества олекранона), может произойти разрыв подкожной жировой клетчатки и кожных покровов.
Поэтому более детальной является следующая классификация переломов локтевого отростка:
- тип I – без смещения: неоскольчатые и оскольчатые;
- тип II – со смещением, но стабильные: неоскольчатые и оскольчатые (смещение олекранона не превышает более 3 мм, коллатеральные связки удерживают предплечье в стабильном положении по отношению к кости плеча);
- тип III – со смещением, нестабильные: неоскольчатые и оскольчатые (такие травмы могут именоваться переломо-вывихами).
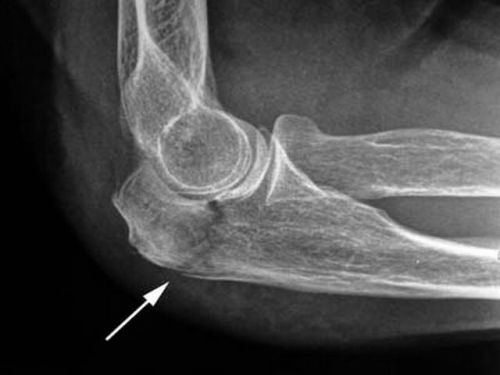 Перелом олекранона без смещения можно лечить консервативно
Перелом олекранона без смещения можно лечить консервативно
Online-консультации врачей
| Консультация андролога-уролога |
| Консультация гомеопата |
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация сексолога |
| Консультация хирурга |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация сурдолога (аудиолога) |
| Консультация психолога |
| Консультация маммолога |
| Консультация трихолога (лечение волос и кожи головы) |
| Консультация психоневролога |
| Консультация онколога-маммолога |
| Консультация онколога |
| Консультация проктолога |
| Консультация педиатра |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Реабилитация после перелома локтевой кости
Полноценная реабилитация после перелома локтевой кости необходима в силу того, что кость срастается относительно долго. Для ускорения процесса восстановления необходим регулярный массаж (профессиональный или самомассаж) и физиотерапия:
- ванночки: согревающие или контрастные. Для согревающего эффекта используется парафин или лечебная грязь, насыщенная минералами. Контрастные ванночки способствуют повышению эластичности сосудов, улучшению кровообращения и ускорению регенерации клеток;
- электрофорез (для снятия воспаления), УВЧ и УФО – для активизации обменных процессов, уменьшения отека и болевого синдрома.
Обязательно ежедневно уделять внимание лечебной физкультуре. Возвращаться к спорту разрешается только с разрешения реабилитолога, когда рука будет готова к большим нагрузкам
Как правило, боксерам, штангистам, волейболистам, борцам и пр. разрешается входить в спортивный режим не ранее чем через 6-8 месяцев. Срок воздержания от существенных нагрузок зависит от прочности костной мозоли, характера перелома и интенсивности ожидаемых нагрузок. Полное затвердевание кости в месте перелома достигается к 12 месяцу после травмы.
Ход операции
При переломах шейки бедра остеосинтез чаще всего выполняют тремя большими винтами. Суть заключается в особой технике винтовой фиксации. Винты ввинчиваются у вертелов, проходят внутри шейки параллельно ее поверхности и заканчиваются в центральной части головки бедренной кости.
Винты, введенные таким образом, сдавливают между собой отломки кости, что повышает стабильность фиксации и вероятность сращения.
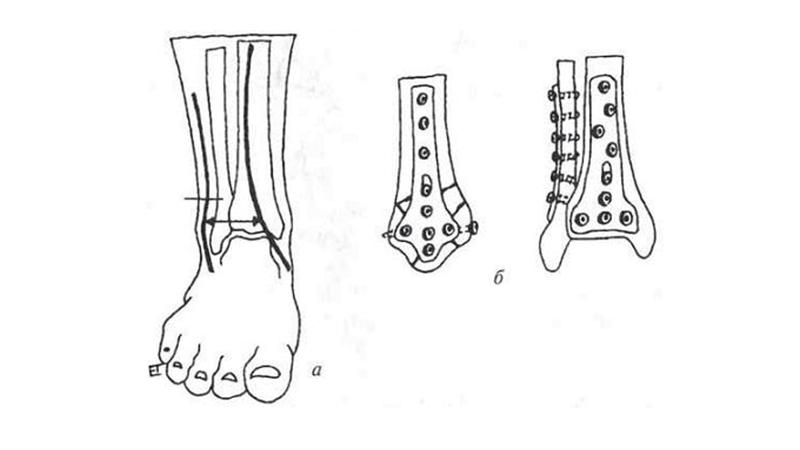
Операция на лодыжке со смещением проводится путем открытого сопоставления отломков, удаления осколков кости и ликвидации ущемления между отломками мягких тканей. Затем выполняется остеосинтез лодыжки пластиной. Эта технология не так проста, как кажется.
Применяется предварительное моделирование (подгонка) пластины к кости, затем ее фиксация таким образом, чтобы шурупы не внедрялись в полость сустава. Конечный этап операции — наложение гипсовой повязки.
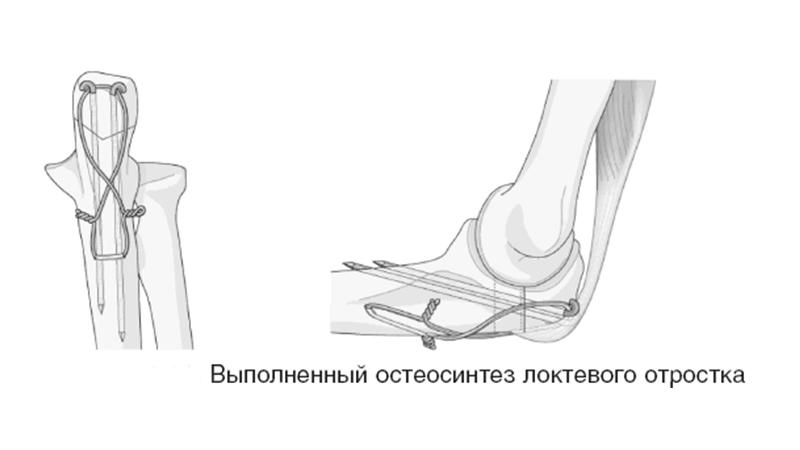
Остеосинтез локтевого отростка по Веберу обеспечивает согласованную работу металлической конструкции и костно-мышечного аппарата. Фиксацию проводят двумя спицами и проволочной петлей. После фиксации пациенту надевают косыночную повязку. Через 2 недели проводят рентгенографию, и при отсутствии вторичного смещения отломков начинают разрабатывать движения.
Чаще всего проводят внутрикостный остеосинтез ключицы.
После репозиции стержень вводят в проксимальный отломок и продвигают его на расстояние 1 см. Специализированные конструкции могут потребоваться для удержания акромиального конца ключицы. После операции надевают косыночную повязку.
Возможные осложнения
После проведенного остеосинтеза есть вероятность развития следующих осложнений:
- артрит;
- синовит (воспаление синовиальной оболочки сустава);
- травмирование сосудов;
- повреждение нервных окончаний;
- жировая эмболия;
- инфицирование;
- остеомиелит;
- контрактуры суставов.
Реабилитация
Длительность реабилитационного периода зависит от многих факторов и требует индивидуального подхода. Многое зависит от тяжести травмы, общего состояния организма и сопутствующей патологии.
Решающее значение имеет скорость сращения костей. Во многом она зависит от таких факторов, как мастерство врача, состояние организма и костной ткани, сопроводительная терапия.
После остеосинтеза шейки бедра постельный режим длится несколько дней. Пациенты начинают ходить при помощи костылей на первой неделе после операции. Полное восстановление активности и свободы движений пострадавшей ноги после лечения возможно уже через 3-6 месяцев.
У пожилых людей медленному заживлению способствуют отягощающие факторы: сопутствующие соматические патологии или деменция. Таким пациентам реабилитационный центр предложит помощь в подборе ортопедических средств, например, ходунков.
После остеосинтеза лодыжки пластиной показано ношение ортеза и запрещается любая нагрузка на ногу в течение 10 дней. Через 6 недель разрешают ходьбу с небольшой нагрузкой. Полная нагрузка возможна через 12 недель после операции.
Через 2 недели после остеосинтеза локтевого сустава проводят рентгенографию, при отсутствии вторичного смещения отломков начинают разрабатывать движения. Полная нагрузка на локтевой сустав допустима через 8-10 недель. Удаление металлоконструкции проводят через 6-8 месяцев.

В реабилитационном периоде в обязательный перечень мероприятий входят упражнения лечебной физкультуры, сеансы рефлекторного и поверхностного массажа, а также разнообразные физиопроцедуры. Все они обеспечивают не только ускорение образования костной мозоли, но и позволяют полностью восстановить статическую и динамическую функции сустава.
Оперативное лечение перелома локтевого отростка
Переломы локтевого отростка со смещением подлежат оперативному лечению – остеосинтезу (сопоставлению и фиксации в правильном положении отломков). В зависимости от тяжести перелома есть несколько способов фиксации — пластиной, винтами или спицей и проволокой (так называемая фиксация по Веберу). Если фиксаторы не доставляют неудобств, удалять их нет необходимости; если мешают, удалить их можно через год. Металлофиксаторы на предплечье на металлодетекторы как правило не реагируют. В ЦКБ РАН используются титановые пластины, стальные медицинские спицы, стальная проволока. Эти металлы инертны, организм на них не реагирует, они не вызывают аллергических реакций и предназначены для постоянного нахождения в организме. В нашей клинике используются металлоконструкции ведущих западных производителей Германии, Швейцарии, Франции, США.
Переломы локтевого отростка срастаются, в среднем, за 6-8 недель. Контрольный рентген выполняется через 1и через 2 месяца после операции. При переломах локтевого отростка желательно не только самостоятельно выполнять показанные лечащим врачом упражнения, но и заниматься с инструктором лечебной физкультуры для скорейшего восстановления функций локтевого сустава.
Фиксация локтевого отростка пластиной
Отломки выставляются в правильное положение, после чего на кости с помощью специальных винтов фиксируется металлическая пластина, которая не дает отломкам смещаться.
Фиксация локтевого отростка спицей и проволокой (по Веберу)
Основное преимущество данного метода – это создание постоянной компрессии – давления на отломки, что способствует более быстрому срастанию перелома.
Фиксация локтевого отростка винтами
Если смещение незначительное, чаще всего используется именно этот метод – через небольшие проколы кожи локтевой отросток фиксируется винтами. Гипсовая лонгета, как правило, не накладывается. Швы снимаются через 2 недели в амбулаторном режиме. Поскольку перелом внутрисуставной, движения для разработки локтевого сустава нужно начинать со 2ых суток после установки фиксатора, но только теми упражнениями, которые показал врач. Это нужно для того, чтобы сустав не застаивался, не формировалась его тугоподвижность (контрактура) и чтобы вернуть максимальный объем движений.
Контрольный рентген выполняется через 1 месяц и через 2 месяца после операции, в ряде случаев чаще – по указанию врача.
Кто виноват в отсутствии прогресса?
В неполном многофункциональном восстановлении нижней конечности безосновательно винят доктора, который неправильно провел операцию. Пациенты жалуются, что у них не разгибается колено как на здоровой ноге. Неполное разгибание коленного сустава является достаточно нередкой жалобой людей.
Бывают и варианты, когда даже при отменно спланированной и реализуемой системе восстановительной терапии, процесс излечения затягивается или усложняется отрицательным патогенезом. Как вы осознаете, тут речь уже почаще всего идет об личном факторе.
Не пренебрегайте услугами реабилитологов при реабилитации прооперированной конечности. И не нарушайте реабилитационные сроки: сколько вам произнесли придерживаться особого режима двигательной активности, ровно столько вы должны его соблюдать. От всего этого будет зависеть ваше будущее качество жизни.
Методика артроскопии
Артроскопия коленного сустава проводится через два прокола. В один из них вводят артроскоп, передающий через оптическую систему изображение на монитор. Вовнутрь сустава по артроскопу вводится физиологический раствор, который раздувает суставную полость и дозволяет провести ее кропотливый осмотр изнутри. 2-ой прокол служит для хирургических манипуляций, через него вводят разные инструменты. Почаще всего артроскопия проводится под спинномозговой анестезией.
В зависимости от локализации и нрава повреждений выбирается тот или другой хирургический способ исцеления (верой (а также исцеление молитвой, божественное исцеление) — доктрина, утверждающая возможность сверхъестественного физического исцеления от болезни или врождённого (приобретённого) дефекта тела):
Народ опешил! Суставы восстановятся за 3 дня! Приложите…
Мало кто знает, но именно это лечит суставы за 7 дней!
Операция
Общий операционный риск:
- Повреждение и выпадение функции локтевого нерва («когтеообразная кисть»).
- Повреждение плечевой артерии.
- Остеомиелит, замедленная консолидация перелома с формированием псевдоартроза.
В операционной:
- Блокада плечевого сплетения.
- Положение на спине или животе.
- Обработка всей верхней конечности.
- Кисть и дистальный отдел предплечья укрывают стерильным бельем.
- Поле обкладывают полотнятыми или одноразовыми клеящимися пеленками; при положении на спине предплечье соответствующей конечности укладывают через грудь на противоположную сторону; подушка подкладывают под локтевой сустав.
- У операционного стола: оператор сбоку соответствующей руки, ассистент рядом, операционная сестра наискосок за оператором.
- Установить ЭОП между оператором и ассистентом на стороне повреждения.
- Рекомендуется профилактика инфекции (напр., внутривенно 2,0 г Gramaxin однократно).
- Длительность операции 30—90 мин.
- Цель операции—стабильный остеосинтез.
Методы:
- Смещение отломка локтевого отростка должно быть устранено при сгибании в локтевом суставе при давлении по оси локтевой кости.
- При дислоцированных внутрисуставных поперечных переломах применение натягивающей петли с фиксирующими отломок 2-мя спицами (рис. 11а).
- При поперечных и косых переломах метод выбора остеосинтез компрессирующим винтом (рис. 11 б).
- При оскольчатых переломах—остеосинтез пластинами, при необходимости с применением пластики губчатой костью.
Оперативный доступ
Задний доступ: — разрез кожи вдоль локтевого сустава обходя олекранон с лучевой стороны; — препаровка локтевого кожного лоскута, выделение и подведение лигатуры под локтевой нерв.
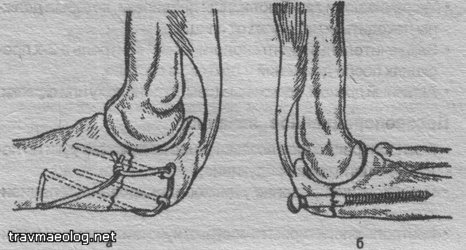
Остеосинтез при переломах локтевого отростка.
Наиболее частые методы операции
Фиксация переломов олекранона 2-мя спицами и проволочной натягивающей петлей (по Веберу):
- Задний доступ. Выделить место перелома, выполнить репозицию и удерживать отломки щипцами или однозубчатыми крючками.
- Параллельно ввести дрелью 2 спицы (1,6—2,0 мм) несколько кзади от верхушки олекранона вдоль локтевой поверхности сустава до внутреннего кортикального слоя на противоположной стороне.
- После репозиции и введения первой спицы, смотря по обстоятельствам, рентгенологический контроль в 2-х проекциях.
- Создание сверлом диаметром 2мм поперечного отверстия в локтевой кости дистальнее перелома на 3—4 см.
- Крепкую проволоку диаметром 1,25 мм провести в форме восьмерки через поперечные отверстия под концы обеих спиц. Концы проволоки скручивают для достижения интерфрагментарной компрессии.
- Спицы укорачивают до 1 см, концы загибают на 180° и легко забивают в кортикальный слой верхушки оле- кранона.
- Укорачивают и загибают концы проволоки, которые должны находиться недалеко от спиц.
- Заключительный рентгенологический контроль в 2-х проекциях после движений в локтевом суставе.
- Активный дренаж, подкожные швы, швы на кожу или скрепки.
Симптомы Переломов венечного отростка локтевой кости:
Клиническая картина позволяет заподозрить внутрисуставное повреждение. Больной жалуется на боли в области локтевой ямки. Определяются припухлость в передней части локтевого сустава, умеренная болезненность при глубокой пальпации этого участка. Болезненны и ограничены движения в локтевом суставе. Особенно информативно в подобных случаях рентгенологическое исследование. Чтобы на рентгенограмме был виден венечный отросток, предплечье следует согнуть под углом 160° в среднем положении между пронацией и супинацией так, чтобы кассеты касались локтевой отросток и медиальный надмыщелок плечевой кости.
Лечение перелома локтевого отростка
Консервативная терапияПерелом локтевого отростка без смещения обычно требует консервативного лечения. Первые 6 дней после травмы отек может нарастать и сохраняться, поэтому накладывается задняя гипсовая лонгетная повязка в положении сгибания предплечья в локтевом суставе под углом 80-90 градусов (см. рисунок ниже). Повязка должна быть от верхней трети плечевой кости, до лучезапястного сустава, при этом предплечье должно быть в положении супинации (ладонью вверх). Иммобилизация руки в косыночной повязке продолжается 3 недели с момента травмы. Иммобилизацию можно продолжить в лонгете, периодически снимая её для разработки локтевого сустава. Либо заменить гипс на ортез жесткой фиксации с регулировкой амплитуды движений.

Хирургическое лечение в нашей клинике Перелом локтевого отростка, имеющий выраженное смещение осколков, требует обязательного оперативного вмешательства хирурга-травматолога. Иначе предплечье не будет полностью разгибаться, это серьезное нарушение функции верхней конечности. Успех операции зависит от точного сопоставления костных отломков и их фиксации в правильном анатомическом положении. А в дальнейшем успех зависит от правильной разработки локтевого сустава.
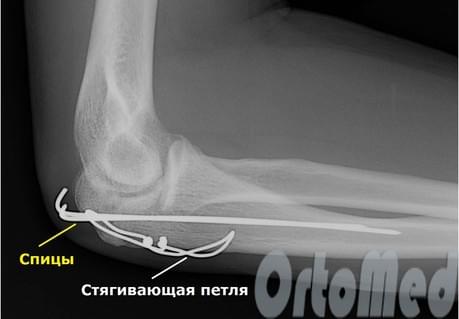
Наилучшим методом лечения внутрисуставного перелома локтевого отростка, позволяющим сохранить движения в суставе – это остеосинтез (устранение смещения и фиксация отломков металлоконструкцией). Операцию выполняют сразу после поступления пациента. Это ускорит реабилитацию и позволит сохранить полный объем движений в локтевлм суставе. Локтевой сустав очень капризный в плане реабилитации. Если иммобилизация продолжается 4 недели и более, то практически во всех случаях у взрослых пациентов развивается контрактура. то есть движения ограничены на всю жизнь. Если перелом локтевого отростка произошел одним фрагментом, то возможна классическая операция, одна из самых простых и надежных методик — остеосинтез локтевого отростка по Веберу. Выполняется она при помощи двух титановых спиц и титановой проволоки (см. рисунок выше).
В случае оскольчатого перелома со смещением и отрыве верхушки отростка локтевой кости, выполняют фиксацию осколков специальной титановой конструкцией, восстанавливая целость локтевого отростка и суставной поверхности локтевой кости.
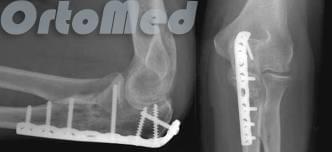
Итак, лечение перелома локтевого отростка, заключается в следующем:
- Восстановление разрушенного участка локтевого сустава в норму;
- Фиксация положения травмированного участка, пока не произойдет сращение.
Для фиксации травмированной кости используют следующие методы:
- Ортез или гипсовая повязка (лонгет);
- Титановая пластина с винтами для фиксации (операция);
- Винты без дополнительного удерживающего элемента (операция);
- Фиксация спицами и стягивающей петлей (остеосинтез по Веберу).
В нашей клинике мы используем все три метода фиксации фрагментов локтевой кости, выбор которого зависит от характера перелома. Например, оскольчатый перелом можно зафиксировать только пластиной и винтами.