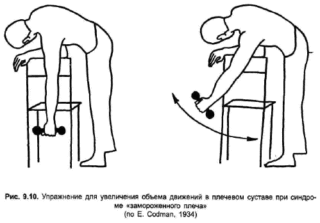
Глава 02. анатомия и физиология женских половых органов
Содержание:
ИННЕРВАЦИЯ
Иннервация половых органов осуществляется от симпатических и спинномозговых нервов.
Волокна
симпатической части вегетативной нервной системы идут от солнечного
сплетения и на уровне V поясничного позвонка образуют верхнее подчревное
сплетение (plexushipogastricussuperior). От него отходят волокна, образующие правое и левое нижние подчревные сплетения (plexushipogastricus superioretdexterinferior). Нервные волокна от этих сплетений идут к мощному маточно-влагалищному, или тазовому, сплетению (plexusuterovaginalis, s. pelvicus).
Маточно-влагалищные
сплетения располагаются в параметральной клетчатке сбоку и сзади от
матки на уровне внутреннего зева и шеечного канала. К этому сплетению
подходят ветви тазового нерва (n. pelvicus).
Симпатические и парасимпатические волокна, отходящие от
маточно-влагалищного сплетения, иннервируют влагалище, матку, внутренние
отделы маточных труб, мочевой пузырь.
Яичники иннервируются симпатическими и парасимпатическими нервами из яичникового сплетения (plexusovaricus).
Наружные половые органы и тазовое дно в основном иннервируются половым нервом (n. pudendus).
Тазовая
клетчатка хорошо развита в полости малого таза, окружает все его
органы, образуя следующие отделы: пред- и околопузырный; околоматочный и
околовлагалищный; околокишечный. На одних участках клетчатка рыхлая, на
других тяжистая, но все ее отделы связаны между собой.
Срамной нерв и защемление, нейропатия бедренно-полового нерва
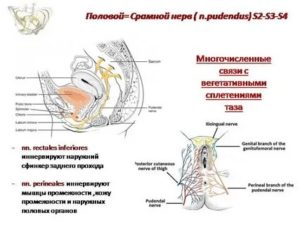
В человеческом теле множество нервных путей, каждый из которых иннервирует свой определенный участок. Среди них можно выделить срамной нерв, который в медицине называется половым.
Он отвечает за иннервацию мышц тазового дна и при защемлении этого пучка у людей возникают хронические боли в области таза. Такое явление обычно происходит вследствие компрессионной нейропатии. Она представляет собой компрессию (ущемление нерва).
У мужчин такая проблема возникает в 2-3 раза чаще, чем у женщин из-за анатомических особенностей.
Причины воспаления
Тракционно-компрессионная нейропатия левого или правого нервного пути возникает в канале Алкока. Поэтому защемление полового нерва, произошедшее в этой области, называют синдромом Алкока.
Среди прочих разновидностей нейропатии, свойственных этому нервному пути, можно выделить бедренно-половую форму. Она проявляется преимущественно из-за травмы паха или развития паховой грыжи. Невропатия подвздошно-пахового нерва также относится к этой группе.
Возникает она из-за появления рубцов на мышечной ткани, которые являются следствием оперативного вмешательства.
Ущемление срамного нерва происходит преимущественно из-за следующих факторов:
- Травма, полученная во время родов;
- Спазм мышечной ткани заднепроходного отверстия;
- Перелом таза;
- Развитие онкологических заболеваний злокачественного характера;
- Высокий тонус грушевидной мышцы;
- Осложнения герпеса;
- Спазм внутренней запирательной мышцы;
- Сдавливание срамного пути вследствие езды верхом на лошади или велосипеде.
Симптомы
Для компрессионной нейропатии срамного нерва свойственно множество симптомов, но их выраженность довольно слабая. По этой причине диагностировать патологию крайне сложно. Среди основных проявлений болезни можно выделить следующие:
- Болевые ощущения ноющего характера в области таза;
- Дисфункция половых органов;
- Постоянное ощущение дискомфорта в районе заднепроходного отверстия;
- Непроизвольное мочеиспускание;
- Ложное ощущение инородного объекта в паховой области;
- Чувство жжения и легкого покалывания в паховой области;
- Чересчур высокая чувствительность кожного покрова в паховой области.
У женского пола к основным симптомам нейропатии можно добавить сильный зуд и жжение в районе половых органов. В сидячем положении эти признаки значительно усиливаются.
В более редких случаях наблюдаются такие симптомы:
- Нарушение стула (запор);
- Онемение половых органов;
- Боль во время полового акта и при мочеиспускании.
Курс терапии
Лечение нейропатии должно состоять из комплекса мер, направленных на устранения воспаления, купирования боли и восстановление нервной проводимости. Обычно в него входят такие методы терапии:
- Устранение болевых ощущений с помощью противосудорожных препаратов (Гебапентин);
- Использование физиотерапевтических процедур (фонофарез, электрофарез и т. д.);
- Блокирование нервного пути с помощью раствора из гормонов и анестетиков;
- Применение миорелаксантов (Мидокалм);
- Употребление витаминных комплексов (Нейромультивит).
Витамины Нейромультивит и их аналоги могут приниматься как в виде компонента раствора для блокады, так и в форме таблеток. Если дискомфорт сильный, то используются свечи для ректального или вагинального применения на основе Диазепама и специальные комплексы упражнений. Суть лечебной физкультуры при нейропатии срамного нерва заключается в сжатии и расслаблении мышц промежности.
Если продолжать лечить медикаментозно поврежденные нервные ткани нет смысла из-за отсутствия результатов, то потребуется оперативное вмешательство для декомпрессии сдавленного нерва. Такие операции крайне эффективны, но имеют долгий период восстановления.
При длительном отсутствии лечения возможно развитие последствий патологии. Болезнь может перейти в хроническую форму и некоторые симптомы будет крайне сложно устранить. Бывали случаи развития импотенции и снижения либидо, а также учащалось непроизвольное мочеиспускание и дефекация.
Лечение
Фармакотерапия в основном направлена на проблему недержания мочи, нежели на несостоятельность мышц. Цель препаратов – увеличить давление закрытия уретры за счет воздействия на гладкие и поперечнополосатые мышцы уретры. Некоторые пациенты для облегчения симптомов могут использовать болеутоляющие средства или инъекции кортикостероидов. Впрочем, основную проблему с несостоятельностью МТД и болью в нижней части спины эти лекарства не решат.
Хирургическое лечение
Операция показана тем пациенткам со слабостью МТД и болью в
нижней части спины, кому не помогли консервативные методы (например, физическая
терапия) и которые имеют симптомы, значительно влияющие на качество их жизни.
Для решения проблемы, связанной с дисфункцией малого таза,
выполняют следующие операции:
- Лобково-влагалищные слинговые операции.
- Имплантация искусственного сфинктера мочевого
пузыря. - Мидуретральный слинг.
Физическая терапия
Из методов физической терапии применяются тренировка МТД,
мануальная терапия, тренировки с биологической обратной связью (бос-терапия),
двигательное обучение, поведенческая психотерапия. Мануальная терапия и
бос-терапия используются, чтобы помочь пациентке лучше осознать эту область
своего тела и улучшить ее возможности сокращать и расслаблять мышцы в
дополнении к их укреплению.
Контроль МТД – ключ к профилактике недержания мочи и способ
снизить боль в области таза. Дисфункцию органов малого таза можно лечить
укреплением МТД и улучшением контроля этой области. Тренировкой МТД,
совмещенной с бос-терапией можно добиться больших результатов, чем одной только
тренировкой МТД. Кроме того, согласно ряду исследований, эффект также может
быть сильнее, если к указанным техникам добавить электрическую стимуляцию.
Исследование Xia B и соавторов показывает, что обычное
лечение проигрывает по эффективности тому же лечению, но в сочетании с
упражнениями для тазового дна: во втором случае наблюдается снижение болевого
синдрома и улучшение трудоспособности. Фасилитации МТД можно добиться с помощью
совместной активации брюшного пресса и наоборот. Мышцы пресса сокращаются в
ответ на сокращения МТД, а мышцы тазового дна – в ответ на команду
абдоминальных мышц «сжаться или расслабиться».
Рандомизированное контролируемое исследование, проведенное
на 20 женщинах с хронической болью в нижней части спины, выявило, что
физиотерапия, проводимая совместно с тренировкой МТД, оказывала больший
положительный эффект на силу и выносливость указанных мышц. Кроме того, при
таком подходе значительно снижалась боль и функциональная недееспособность. Однако
значительной разницы между контрольной и экспериментальной группами найдено не
было. Можно предположить, что тренировка МТД в сочетании с обычным лечением не
превосходила по эффективности обычное лечение только у пациенток с хронической
болью в нижней части спины.
Современные данные подтверждают эффективность предыдущего протокола упражнений. Цель каждого тренировочного протокола — восстановление нервно-мышечного контроля тазового дна и глубоких мышц живота в функциональном отношении. Также существуют серьезные доказательства, что тренировка МТД может являться консервативным методом лечения стрессового недержания мочи.
Последовательность упражнений при боли в нижней части спины и дисфункции тазового дна
Упражнения на стабилизацию поясничного отдела
Лечение для такого пациента также должно включать
консультирование по ведению здорового образа жизни. Новыми здоровыми привычками
могут стать поддержание правильной осанки, контроль за весом, подходящая диета,
регулярные физические нагрузки и воздержание от курения.
Патологии седалищно-кавернозной мышцы
Нарушение артериального притока крови в пещеристые тела в сочетании с дисфункцией седалищно-кавернозной мышцы и нарушения механизма окклюзии вен являются одной из наиболее частых причин васкулогенной эректильной дисфункции.
Предрасполагающими факторами к развитию патологии являются:
- курение и злоупотребление алкоголем;
- нарушение кровообращения — тромбоз глубоких вен;
- сердечно-сосудистые заболевания: артериальная гипертензия, атеросклероз;
- эндокринные заболевания: сахарный диабет;
- нарушения липидного обмена;
- травмы мышц тазового дна;
- повреждения мускулов и сосудов половой диафрагмы, полученные в результате оперативных вмешательств;
- возрастные изменения.
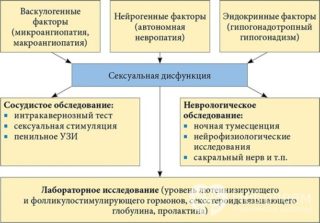 Комплекс профилактических мер, позволяющих снизить риск возникновения васкулогенной эректильной дисфункции, включает в себя:
Комплекс профилактических мер, позволяющих снизить риск возникновения васкулогенной эректильной дисфункции, включает в себя:
- отказ от вредных привычек;
- рациональное и здоровое питание;
- умеренные регулярные физические нагрузки;
- контроль за массой тела, недопущение развития ожирения;
- поддерживающая терапия при хронических заболеваниях эндокринной и сердечно-сосудистой систем.
При миофасциальном болевом синдроме тазового дна седалищно-кавернозная мышца часто оказывается вовлеченной в патологический процесс. Причинами развития синдрома являются:
- нарушения осанки, врожденные и приобретенные деформации позвоночного столба;
- неравная длина нижних конечностей;
- заболевания суставов воспалительного и иного характера;
- чрезмерная нагрузка на мышцы малого таза, чаще всего при поднятии тяжестей;
- растяжения мускулов тазового дна, полученные во время занятий спортом, например, при выполнении растяжки в гимнастике;
- патологии и воспалительные процессы органов малого таза;
- переохлаждение;
- ушибы;
- сдавление тесной одеждой;
- длительное пребывание в неудобной позе.
 Лечение миофасциального тазового синдрома представляет собой комплекс мер:
Лечение миофасциального тазового синдрома представляет собой комплекс мер:
- прием нестероидных противовоспалительных препаратов для уменьшения выраженности болевых ощущений и купирования воспалительных процессов;
- прием миорелаксантов для устранения мышечного спазма;
- курсовой прием витаминов группы В для улучшения кровоснабжения и ускорения репаративных процессов в тканях;
- обеспечение покоя напряженным мышцам.
При выраженном болевом синдроме может использоваться инъекционное обезболивание с введением препарата непосредственно в триггерную точку. В качестве вспомогательного лечения используется мануальная терапия, электрофорез, иглорефлексотерапия, гирудотерапия и др.
Мерами профилактики возникновения миофасциального тазового синдрома считаются:
- коррекция осанки, при необходимости ношение специальных ортопедических корсетов и обуви;
- рациональное и полноценное питание, включающее в себя продукты с высоким содержанием белка, витаминов и микроэлементов, необходимых для поддержания общего иммунитета и для полноценного функционирования опорно-двигательного аппарата;
- обязательное выполнение специальной разогревающей гимнастики пред выполнением любых физических упражнений;
- при работе, связанной с необходимостью длительного пребывания в статической позе, выполнение каждый час разгрузочной разминки;
- соблюдение питьевого режима, употребление не менее полутора литров чистой воды ежедневно;
- своевременное лечение воспалительных и инфекционных заболеваний органов малого таза.
Алгоритм диагностики
Гинекологический осмотр
В ходе гинекологического осмотра, проводимого врачом, могут быть выявлены признаки инфицирования, патологический рост или напряжение мышц тазового дна. Также могут быть обнаружены области с повышенной или измененной чувствительностью. Пациенту следует сообщить врачу, если во время обследования у него возникнут болевые ощущения, особенно, если это именно та боль, из-за которой он решил обратиться к специалисту.
Лабораторные исследования
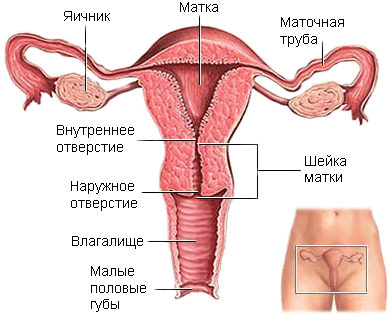
Лабораторный анализ образцов клеток шейки матки или влагалища может выявить наличие у пациентки таких инфекций как хламидиоз или гонорея.
Ультразвуковое исследование
Это исследование проводят с использованием высокочастотных звуковых волн, что позволяет получить точное изображение органов и тканей.
Другие методы визуальной диагностики
Врач может дополнительно рекомендовать проведение рентгенографии брюшной полости, компьютерной томографии (КТ) или магнитно-резонансной томографии (МРТ). Эти исследования могут помочь обнаружить новообразования или аномальные структуры.
Лапароскопия
Во время лапароскопии врач делает маленький разрез в брюшной полости пациента и вводит туда тонкую трубку, присоединенную к небольшой видеокамере (лапароскопу). С помощью лапароскопа врач может осмотреть органы малого таза, проверить наличие патологически измененной ткани или обнаружить следы инфекционного процесса. Особенно эффективен лапароскоп при выявлении эндометриоза или хронического воспаления органов малого таза. Кроме того, лапароскопия — незаменимый инструмент в диагностике хронических тазовых болей у подростков. Лапароскопия должна проводиться до начала психиатрического обследования или назначения длительного лечения.
Промежность мышцы и фасции промежность perineum — это
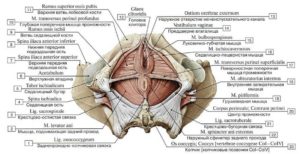
ПРОМЕЖНОСТЬ. МЫШЦЫ И ФАСЦИИ
Промежность(perineum) – это Участок тканей между передним краем заднего прохода и задним краем наружных половых органов ( корень мошонки у мужчин, задний край половой щели у женщин); Область выхода малого таза; Заполнена наружными половыми органами и заднепроходной частью прямой кишки;
Топография промежности Ромбовидная Спереди простирается до нижнего края лобкового симфиза, сзади – до верхушки копчика, по сторонам ограничена лобковыми и седалищными костями и крестцово-бугорными связками, ligg. sacrotuberalia От бедра отделяется кожной бедреннопромежностной складкой
Область промежности, regio perinealis Обр. дно таза, закрывая выход из него; Делится на: 1) переднюю мочеполовую область, (regio urogenitalis); 2)Заднюю заднепроходную обл. (regio analis); Граница- выпуклая кпереди линия, соединяющая правый и левый седалищные бугры; Шов промежности, raphe perinealis, разделяют кожный покров на левую и правую половины
Мочеполовая область, regio urogenitalis Расположены наружные половые органы, мочеиспускательный канал и мочеполовая диафрагма, diaphragma urogenitale; У мужчин проходит мочеиспускательный канал, у женщин – мочеиспускательный канал и влагалище
Заднепроходная область, regio analis Располагается заднепроходный канал, canalis, прямой кишки с задним проходом, anus, наружный сфинктер заднего прохода, m. sphincter ani externus, и диафрагма таза, diaphragma pelvis; Мочеполовая и тазовая диафрагмы образуют дно малого таза
Диафрагма таза, diaphragma pelvis Обр. правой и левой мышцами, поднимающими задний проход, mm. levatores ani dexter et sinister, правой и левой копчиковыми мышцами, mm. coccygei dexter et sisnister, наружным сфинктером заднего прохода, m. sphincter ani externus, и фасциями;
levatoris ani 1) мышца, поднимающая предстательную железу, m.
levator prostatae – у мужчин, у жeнщин – лобково влагалищная мышца, m pubovaginalis; 2) лобково- прямокишечная мышца, m puborectalis б) подвздошно- копчиковая м. , m. illiococcygeus
Мышцы диафрагмы таза 2. Копчиковая мышца, m. coccygeus 3. Наружный сфинктер заднего прохода, m. sphincter ani externus: a) подкожная часть, pars subcutanea б) поверхностная часть, pars superficialis в) глубокая часть, pars profunda
Фасции таза, fascia pelvis Продолжение внутрибрюшной фасции.
Образуют париетальную фасцию таза, fascia pelvis parietalis, и висцеральную фасцию таза, fascia pelvis visceralis Париетальная фасция начинается от пограничной линии , внизу плотно сращена с нижним краем лобковых костей и седалищными костями; Уплотненная часть- сухожильная дуга мышцы, поднимающей задний проход, arcus tendineus m. levatoris ani; Верхняя фасция диафрагмы таза, fascia diaphragmatis pelvis superior;
Фасции таза Прямокишечнопузырная перегородка, sept um rectovesicale; Прямокишечновлагалищная перегородка, sept um rectovesicale; Нижняя фасция диафрагмы таза, fascia diaphragmatis pelvis inferior
За счет уплотнения участков тазовой фасции образуется ряд связок. У мужчин- парные лобковопредстательные св. , ligg. puboprostatica, у женщинлобково-пузырные связки, ligg. pubovesicalia
Фасции таза Впереди прямой кишки, между медиальными краями правой и левой лобково -копчиковых мышц, имеется участок, свободный от мышц, закрытый снизу мочеполовой диафрагмой, diaphragma urogenitale; Поверхностная фасция промежности, fascia perinei superficialis; Поверхностное пространство промежности, spatium perineisuperficialis;
Мочеполовая диафрагма, diaphragma urogenitale Верхняя фасция мочеполовой диафрагмы, fascia diaphragmatis urogenitalis superior; Нижняя фасция мочеполовой диафрагмы(мембрана промежности), fascia diaphragmatis urogenitalis inferior( membrana perinei) ; Fascia prostatae сращена с верхней фасцией мужчин;
Мочеполовая диафрагма Глубокое пространство промежности, spatium perinei profundum: 1) сфинктер мочеиспускательного канала, m. sphincter urethrae; 2)глубокая поперечная мышца промежности, m. transversus perinei profundus; Также в глубоком пространстве промежности у мужчин – бульбоуретральные железы, у женщин – большие железы преддверия
Мышцы мочеполовой диафрагмы 1) глубокая поперечная мышца промежности, m transversus perinei profundus; 2) сфинктер мочеиспускательного канала, m. sphincter urethrae; 3) поверхностная поперечная мышца промежности, m. transversus perinei superficialis; 4) седалищно-пещеристая мышца, m. ischiocavernosus; 5) луковично-губчатая мышца, m. bulbospongiousus
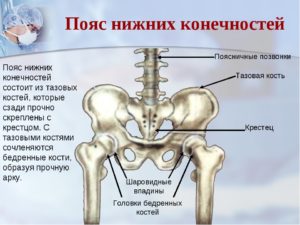
Связки таза:
- Подвздошно-поясничная связка – спускается от поперечного отростка L5 к заднему краю внутренней губы гребня подвздошной кости; укрепляет пояснично-крестцовый сустав.
- Латеральная пояснично-крестцовая связка.
- Крестцово-бугорная связка — соединяет крестец и седалищные бугры.
- Крестцово-остистая связка – от седалищной ости к латеральному краю крестца.
Крестцово-подвздошные
связки
- Вентральная/передняя крестцово-подвздошная связка – от передне-боковой поверхности крестца к ушковидной поверхности подвздошной кости.
- Дорсальная/задняя крестцово-подвздошная связка.
- Верхняя порция (короткая задняя крестцово-подвздошная связка) – от поперечных отростков двух первых крестцовых позвонков к подвздошной бугристости.
- Нижняя порция (длинная задняя крестцово-подвздошная связка) – от суставного отростка третьего крестцового позвонка к задней верхней подвздошной ости (ЗВПО).
- Межкостная крестцово-подвздошная связка — лежит глубоко к задней крестцово-подвздошной связке и проходит между подвздошной и крестцовой бугристостями.
Крестцово-копчиковые связки
- Вентральная/передняя крестцово-копчиковая связка – от передней поверхности крестца к передней части копчика; а затем продолжается в переднюю продольную связку позвоночника.
- Дорсальная крестцово-копчиковая связка.
- Глубокая порция – изнутри крестцового канала на уровне пятого крестцового сегмента к задней поверхности копчика; затем продолжается в заднюю продольную связку позвоночника.
- Поверхностная порция – от свободного края отверстия крестцового канала к задней поверхности копчика, соответствует желтой связке позвоночника.
- Латеральная крестцово-копчиковая связка – от нижнего латерального угла крестца к суставному отростку первого копчикового позвонка.
Связки лобкового симфиза
- Верхняя лобковая связка – расположена между лобковыми бугорками.
- Нижняя лобковая связка (или дугообразная лобковая связка) — натянута между нижней ветвью лобковой кости и вплетается в волокнисто-хрящевой диск лобкового симфиза.
- Передняя лобковая связка.
- Задняя лобковая связка, которая является фиброзной мембраной, сливающейся с надкостницей.
Париетальная фасция таза – связки
- У женщин: лобково-пузырные связки — соединяет
мочевой пузырь и лобковый симфиз. - У мужчин: лобково-простатическая связка –
соединяет мочевой пузырь и лобковый симфиз. - Прямокишечно-маточные
(plicae rectouterinae) складки – являются складками брюшины, а не
связками. - Маточно-крестцовые связки – прикрепляют верхнюю
часть влагалища, верхнюю частью шейки матки и верх самой матки к третьему
крестцовому позвонку. - Кардинальные связки (они же связки Макенродта) –
прикрепляют верх влагалища, шейку матки и саму матку к боковым стенкам таза. - Круглые связки – прикрепляют матку к лобку.
- Широкие связки – прикрепляют матку к средней
части подвздошной кости. - Связка мочевого протока – присоединяет мочевой
пузырь к пупку (образована из запустевших пупочных вен).
Поддерживающие связки пениса
- Связка, поддерживающая пенис – присоединяется к
передней части межлобкового диска и делится на две части, вплетаясь в белочную
оболочку полового члена. - Пращевидная связка полового члена – простирается
от нижней части белой линии живота, затем делится и охватывает половой член с
боковых сторон.
Париетальная фасция таза – выстилает внутреннюю поверхность
мышц тазового дна и стенок полости таза.
Висцеральная фасция таза –
выстилает каждый тазовый орган.
Париетальная и висцеральная фасции, утолщаясь, образуют сухожильную дугу,
которая проходит в непосредственной близости к внутренним органам, между лобком
и крестцом.
Эндопельвикальная фасция * — переплетение волокон гладких
мышц, связок, кровеносных сосудов и соединительно-тканных структур, которые
расположены между париетальной и висцеральной фасциями. В ряде случаев эта
ткань уплотняется, образуя волокнистые перегородки, которые разделяют и
поддерживают внутренние органы.
* Анатомы чаще используют для этой фасции другое название – субсерозная, тогда как хирурги предпочитают обозначать эту часть забрюшинной фасции как эндопельвикальную фасцию.
- Подчревный листок (уплотнение тазовой фасции) –
разграничивает залобковое пространство и крестцово-копчиковую область. Является
каналом для сосудов и нервов. - Поперечная шейная (кардинальная) связка – часть
подчревного листка; проходит от боковой стенки таза до шейки матки и влагалища.
В толще фасции проходит маточная артерия, функция фасции – пассивная поддержка
матки. - Пузырно-влагалищная перегородка.
- Прямокишечно-пузырная перегородка.
- Прямокишечно-вагинальная перегородка.
Физическая терапия
В рамках терапии ДЛС
возможно использоваться следующие устройства:
Костыли с опорой под локоть.
Устройства поддержки таза:Пояснично-тазовый бандаж (бандаж должен быть расположен строго краниально по отношению к большому вертелу бедренной кости
В исследовании не рекомендуется использовать пояснично-тазовый бандаж в качестве монотерапии, поскольку стабильность поясничной области должна быть достигнута за счет правильного двигательного контроля и координации).
Рецептурные обезболивающие (прием НПВС во время беременности – с осторожностью). В очень тяжелых случаях – инвалидная коляска .
Планирование родов
- Женщинам с ДЛС следует рожать в вертикальном положении со слегка разведенными ногами.
- Величина промежутка между лобковыми костями никогда не должна превышать максимальную, поэтому пациенткам советуют носить специальные ленты на обеих ногах.
- Во время родов не следует упираться ногами в бедра акушерки, ставить подставки для ног, а также использовать хирургические щипцы, поскольку они могут еще больше растянуть связки.
- Во время схваток и родов ноги должны быть минимально разведены.
Профилактика
- Информирование пациентки:
- о ее болезни, а также о связи заболевания с требуемой и допустимой нагрузкой;
- о необходимости отдыха;
- для снижения страха;
- для мотивации пациентки к активному включению в лечебный процесс;
- советы для повседневной жизни (выполнять домашние дела по возможности сидя, спать с подушкой между ног, держать ноги согнутыми, чтобы встать/слезть с кровати).
- Поддержка спины:
- Пациентке следует избегать виды деятельности, создающие чрезмерную нагрузку на таз (приседания, интенсивные тренировки, длительное положение стоя, подъем и ношение тяжестей, перешагивания через вещи, скручивающие движения, уборка с использованием пылесоса и упражнения на растяжку).
- Пояснично-тазовый бандаж в сочетании с информированием более эффективен, нежели выполнение упражнений в сочетании с информированием или только информирование. Женщинам следует снимать бандаж только во время сна.
Аэробные упражнения
- Энергичная ходьба средней интенсивности, которая определяется как 64 — 76% от максимальной частоты сердечных сокращений, либо 3 раза в неделю по 25 минут.
- Упражнения на растяжку следующих мышц: хамстринги, внутренняя и боковая поверхность бедра, квадрицепс и мышцы спины. Выполнять следуем 3 раза в неделю по 2 раза в день. Длительность каждого упражнения – от 10 до 20 секунд.
Укрепляющие упражнения
Пациентки выполняли следующие упражнения: наклон туловища вперед, «кошка», диагональные скручивания, сгибание верхней части тела, подъем ног из коленно-локтевого положения (с параллельным выполнением упражнений Кегеля и контролем наклона таза).
Выполняются упражнения 3 раза в неделю (2 подхода по 3-5 повторений на каждую сторону).
Длительность каждого упражнения – от 3 до 10 секунд.
Упражнения для мышц малого таза . (Упражнения при нестабильности поясничного отдела позвоночника)
На ранних сроках беременности: для снижения риска развития дисфункции лонного сочленения:
Упражнения для глубоких мышц живота: для увеличения стабильности кора и предотвращения развития болей в области таза или спины у женщин во время беременности
Начинать следует с небольшого числа повторений, плавно увеличивая время мышечного сокращения
Особое внимание следует уделить поперечной мышце живота – важной мышце, при сокращении которой происходит синергическая активация тазовой диафрагмы
Упражнения на стабилизацию
- Упражнения помогают лучше включать мышцы тазовой области, благодаря чему улучшается двигательный контроль и стабильность данного региона.
- Прежде всего: сокращение поперечной мышцы живота.
- Специальная тренировка глубоких мышц: к примеру, сокращение поперечной мышцы живота с одновременной активацией многораздельных мышц поясницы в пояснично-крестцовой области.
- Тренировка поверхностных глобальных мышц.
- Упражнения, способствующие улучшению кровоснабжения мышц-ротаторов бедра.
- Много повторений с небольшими усилиями и ограниченной амплитудой движения.
- Положение — лежа на боку с подушкой между ног, либо сидя без опоры для ног.
Другие методы лечения
- Иглоукалывание.
- Чрескожная электронейростимуляция.
- Прикладывание холода.
- Использование тепла.
- Массаж.
Эффективность перечисленных методов пока не доказана. Определенную пользу может принести обращение к хиропрактику, а также беседа с практикующим специалистом в области реабилитации.
Внутренние, поперечные и прямые
Внутренняя косая мышца живота (m. obliquus internus abdominis) лежит глубже и берет начало от пояснично-грудной фасции, гребня подвздошной кости и латеральной части паховой связки.
Направляясь вперед и вверх, задние пучки глубоких мышц живота прикрепляются к Х-ХII ребру; передние пучки мышцы переходят в апоневроз, который разделяется на два листка и также принимает участие в образовании влагалища прямой мышцы живота и белой линии.
Поперечная мышца живота (m. transversus abdominis) — самая глубокая из мышц переднебоковой стенки живота. Она начинается от внутренней поверхности 6 нижних ребер, глубокого листка пояснично-грудной фасции, подвздошного гребня и латеральной части паховой связки.
Волокна верхних мышц живота идут горизонтально, переходя впереди в широкий апоневроз, который направляется к белой линии в верхнем отделе позади, а в нижнем — впереди прямой мышцы живота, участвуя в образовании ее влагалища.
На поверхности, обращенной в брюшную полость, мышца покрыта поперечной фасцией (fascia transversalis), представляющей собой часть внутрибрюшной фасции (fascia endoabdominalis).
Прямая мышца живота (m. rectus abdominis) лежит в передней части стенки живота и состоит из продольных мышечных пучков. Она начинается от хрящей V-VII ребра и мечевидного отростка грудины, прикрепляется к лобковой кости. Имеет по ходу 3-4 сухожильных перемычки (intersections tendineae) и заключена в сухожильное влагалище.
Влагалище прямой мышцы живота (vagina musculi recti abdominis) образовано апоневрозами мышц боковых стенок живота. Выделяют переднюю и заднюю пластинки влагалища, расположенные соответственно впереди и позади прямой мышцы живота.
Выше дугообразной линии (linea arcuata), расположенной на 4-5 см ниже пупка, передняя пластинка этого влагалища образована апоневрозом наружной косой мышцы живота и передним листком апоневроза внутренней косой мышцы живота.
Ниже дугообразной линии передняя пластинка влагалища прямой мышцы живота образована апоневрозами всех трех мышц боковой стенки (наружной и внутренней косых и поперечной мышц живота), а задняя пластинка влагалища выражена слабо и состоит лишь из поперечной фасции.
Спереди от мечевидного отростка грудины до лобкового симфиза тянется белая линия живота (linea alba), которая образуется в результате переплетения волокон апоневрозов мышц живота, идущих с обеих сторон.
Приблизительно посредине белой линии находится пупочное кольцо (anulus umbilicalis). В белую линию снизу вплетаются волокна короткой пирамидальной мышцы (m. pyramidalis), которая натягивает ее.
При одностороннем сокращении косые мышцы производят повороты в стороны, при этом внутренняя косая мышца живота поворачивает грудную клетку в свою сторону вместе с наружной косой мышцей противоположной стороны.
При одностороннем сокращении мышцы живота вместе с мышцей, выпрямляющей позвоночник, наклоняют туловище в одноименную сторону. Кроме того, мышцы живота, имея прикрепление на ребрах, при сокращении тянут последние книзу, содействуя выдоху при глубоком дыхании.
Сзади стенку живота образует позвоночный столб и окружающие его мышцы, а также квадратная мышца поясницы (m. quadratus lumborum), участвующая вместе с ними в поддержании вертикального положения туловища.
При одностороннем сокращении квадратная мышца поясницы участвует в наклонах позвоночного столба в одноименную сторону. При двустороннем сокращении одновременно с мышцей, выпрямляющей позвоночник, способствует удержанию вертикального положения тела.