Миелодисплазия пояснично-крестцового отдела позвоночника
Содержание:
- Дисплазия шейного отдела позвоночника
- Лечение
- Методы лечения
- Основные термины
- Причины развития недуга
- По каким признакам определить заболевание?
- Диагностика
- Миелодисплазия – СБОР
- Диагностика
- Лечение дисплазии
- Симптомы
- Клиническая картина рефрактерной анемии
- Причины развития цитопении
- Причины и факторы риска
- Симптомы соединительнотканной дисплазии
- Как выявляют заболевание?
- Особенности рефрактерной анемии
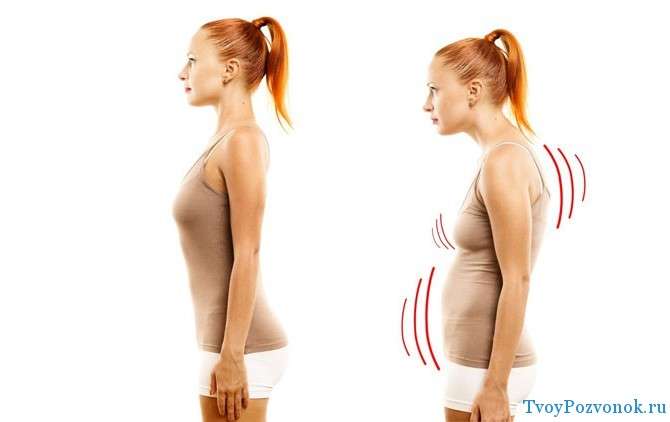
Дисплазия шейного отдела позвоночника
Первичная дисплазия шейного отдела позвоночника является результатом травматического воздействия на позвоночный столб. Чаще всего она формируется после перенесенного компрессионного перелома тела позвонка или трещины его остистого отростка. Вторичная шейная дисплазия – это частое осложнение дегенеративного дистрофического процесса в хрящевых тканях межпозвоночных дисков. Если у человека развивается остеохондроз, то постепенно высота межпозвоночных дисков снижается. Тела позвонков при движении начинают соприкасаться друг с другом. На их поверхности образуются краеугольные остеофиты. Они имеют тенденцию сливаться друг с другом. Это и есть процесс дисплазии позвоночного столба в шейном отделе. В результате сращения соседних позвонков шея утрачивают свои привычную гибкость и подвижность. Становится затруднительно наклонять голову, поворачивать её в ту или иную сторону.
Дисплазия шейного отдела позвоночника у детей – это практически всегда результат врожденных генетических нарушений или родовой травмы. При смещении шейных позвонков во время прохождения родовых путей возникает слабость шейных мышц у младенца. Если в течение первого месяца жизни не проводить активно массаж этой зоны, то может сохраниться нестабильность шейных позвонков. Это чревато тем, что может начаться процесс ассимиляции затылочной костью первого шейного позвонка (атланта).
Также дисплазия позвоночника у детей может быть связана с нарушением обменных процессов. На первом месте стоит дефицит витамина D. При этом развивается рахит. Это заболевание приводит к разрушению и размягчению костной ткани во всем организме. Первыми страдают нижние конечности. Следом за ними искривляется позвоночный столб. Начинается процесс дисплазии тел позвонков и межпозвоночных дисков.
Существуют также виды дисплазии, связанные с негативной наследственностью. При их присутствии малыш значительно отстает в росте и своем физическом развитии от сверстников.
Дисплазия шейного отдела позвоночника у взрослых может развиваться при воздействии следующих неблагоприятных факторов:
- постоянное статическое напряжение мышц в области шеи и воротниковой зоны;
- неправильная осанка и рост «вдовьего холмика» в области 6-7 шейного позвонка;
- травмы в области шеи;
- оссифицирующий шейный миозит;
- остеохондроз шейного отдела позвоночника и его осложнения, такие как грыжа, протрузия и экструзия диска.
При появлении признаков дисплазии шейного отдела позвоночника необходимо как можно быстрее обратиться за медицинской помощью
Лечение

При обнаружении патологии у ребенка в возрасте до 6 месяцев чаще всего назначается регулярное использование корректирующего ортопедического устройства — стремян Павлика. Устройство этой системы позволяет укрепить связки и суставы в правильном положении.
В случае, если данный консервативный метод не приносит результата, возникает необходимость хирургического вмешательства.
Во время операции производится восстановление правильного положения патологически измененной области с последующим наложением гипса.
Если речь идет о лечении диспластического сколиоза, то применяется лечение с помощью лечебной физкультуры, вытяжки позвоночника и массажа. Также при данном виде сколиоза полезно заниматься плаванием.
При прогрессировании заболевания пациенту может быть назначено ношение корсета.
Методы лечения
Оперативные вмешательства
Операции проводятся в специализированных нейрохирургических клиниках. Наиболее частые варианты вмешательств – следующие:
- оперативная стабилизация позвоночника – проводится при наличии значительного искривления поясничного отдела (более 30°);
- кифэктомия – пластика кифоза поясничного отдела;
- микрохирургические вмешательства на спинном мозге (удаление опухолей, кист);
- люмбальное шунтирование – при наличии гидроцефалии;
- пластика врожденных пороков развития поясничного отдела – желательно проводить в первые недели после рождения ребенка.
Медикаментозное лечение
Терапия лекарственными препаратами позволяет снизить выраженность симптоматики миелодисплазии. Она включает в себя назначение следующих групп медикаментов:
- нестероидные противовоспалительные средства для снижения локального воспаления и болевого синдрома;
- ингибиторы холинэстеразы (прозерин, неостигмин, физостигмин) – способствуют восстановлению двигательной активности периферических мышц;
- миорелаксанты (толперизон, баклофен, циклобензаприн) – снижают тонус мышц, который часто повышен при парезах нижних конечностей;
- нейропротекторы (церебролизин, цитиколин, гамма-аминомасляная кислота) – способствует восстановлению (поврежденных участков нервной системы);
- витамины группы В – необходимы для регенерации нервной ткани;
- спазмолитики (дротаверин, папаверин) – при спазматических кишечных коликах;
- стимуляторы моторики пищеварительного тракта (домперидон, итоприд) – при сопутствующем нарушении перистальтики кишечника.
Немедикаментозные методы лечения
Немедикаментозное лечение в неврологии играет одну из ведущих ролей в лечении пациентов с миелодисплазией. Оно позволяет восстановить нарушенную функцию периферических нервов, сокращает время реабилитации после проведения оперативного вмешательства и позволяет пациентам в дальнейшем жить полноценно.
Обычно к немедикаментозным методам относят:
- Лечебная физкультура (ЛФК) – проводится под контролем квалифицированного реабилитолога по индивидуальной программе для каждого пациента. Начинается в ранний послеоперационный период. Ее цель – максимально развить двигательные способности и укрепить мышечный аппарат пациента. Со временем к ней добавляют также занятия плаванием и гимнастикой.
- Массаж – проводят аккуратно в несколько этапов. Сначала необходимо снять гипертонус отдельных мышц поясницы и нижних конечностей. Затем проводят коррекцию при наличии деформации позвоночных дисков и укрепляют мышечный аппарат.
- Физиотерапевтические методы (электростимуляция, магнитотерапия, электрофорез, ультразвук) улучшают микроциркуляцию в области поражения, способствуют более быстрой регенерации тканей, снятию воспалительного процесса.
- Рациональное питание пациента. Диета при миелодисплазии должна включать достаточное количество витаминов и микроэлементов, поэтому она содержит большое число фруктов и овощей.
Основные термины
Для многих обычных людей, не имеющих специального медицинского образования, значения большинства вышеперечисленных терминов неизвестны. Попытаемся внести некоторую ясность и объяснить, что именно означают эти понятия:
- Спина бифида – врождённый дефект, характеризующейся незаращением дужек позвонков. Наиболее часто подобный порок развития наблюдается в грудном и поясничном отделе позвоночника.
- Спинномозговая грыжа – врождённая аномалия, при которой отмечается выпячивание различных структур спинного мозга (мозговые оболочки, нервные корешки, белое вещество и т. д.) через отверстие, сформированное в результате незаращения позвоночного столба.
- Рахишизис – одна из форм незаращения спинномозгового канала.
- Сирингомиелия – внутриутробный порок развития нервной системы, связанный с образование полостей в спинном мозге.
Причины развития недуга
Среди главных факторов, провоцирующих появление болезни, можно выделить:
- поражение половых клеток родителей;
- влияние отрицательных факторов на ребенка в течение 2-4 месяца беременности. Именно в этот период происходит становление локомоторной системы;
- предрасположенность, способствующая изменениям в 50% случаев.
Несмотря на перечисленные факторы, главная причина кроется в наследственности. В случае, если новорожденному не устанавливают диагноз и не прописывают курс лечения, мать все же должна понимать, что угроза здоровью ее ребенка имеет место быть. Массажные процедуры и правильное пеленание должны стать естественным процессом.

Главной причиной дисплазии позвоночника называют наследственную предрасположенность
Чаще всего дисплазию обнаруживают сразу, когда ребенок появился на свет. В 30% случаев она диагностируется в последующие годы жизни.
По каким признакам определить заболевание?

Часто патология развивается без каких-либо симптомов, что мешает начать лечение на ранних этапах и в мягких формах. Как правило, диагностируется рефрактерная анемия в тяжелой степени при плановом обследовании пациента.
Но выявить заболевание на ранних этапах все же можно. Первые его признаки имеют много общего с проявлениями, возникающими при патологиях печени, аутоиммунных заболеваниях и любой другой анемии. К ним относятся:
- Бледность, прозрачность кожи, в особенности на лице.
- Чрезмерное утолщение рогового слоя эпидермиса на локтях и коленях.
- Образование гематом, которые долго проходят.
- Постоянные трещины на слизистой рта.
- Ломкость ногтей.
- Изменение обоняния и вкуса: пристрастие к резким запахам, желание есть землю, мел.
- Быстрая утомляемость.
- Частые ОРВИ с тяжелым течением.
При обнаружении подобных симптомов следует обратиться к врачу.
Диагностика
Огромное значение в диагностики миелодисплазии у детей является клиническое обследование. Выявление нехарактерных неврологических нарушений позволяет опытному врачу заподозрить уровень поражения спинного мозга, который может локализоваться в шейном, грудном или поясничном отделе позвоночного столба. В то же время обязательно проводят инструментальные методы диагностики. Согласно стандартной клинической практике, ребёнку назначают следующие виды обследований:
- Нейросонография. Ультразвуковое исследование головного мозга малыша, страдающего миелодисплазией, позволит исключить гидроцефалию. Тем не менее независимо от того было ли выявлено избыточное скопление цереброспинальной жидкости в головном мозге (гидроцефалия) или нет, нейросонографию рекомендуется проводить повторно через 15–30 дней.
- Магнитно-резонансная томография. На сегодняшний день магнитно-резонансная томография ведущим методом обследования детей с миелодисплазией. Этот вид диагностики позволяет детально изучить врождённые структурные аномалии в спинном мозге. На основании данных МРТ врачи будут решать, какое лечение будет наиболее эффективным в каждом конкретном случае.
- Электронейромиография (ЭНМГ). Оценить тяжесть поражения на нервно-мышечном уровне за счёт регистрации биоэлектрических потенциалов возможно с помощью электронейомиографии. Многие специалисты придают особое значение этому методу диагностики. Также ЭНМГ следует проводить всем пациентам с врождёнными аномалиями спинного мозга до появления клинических симптомов заболевания.
Рентгенологическое исследование позвоночника и поражённых конечностей.
Ультразвуковое обследование мочевой системы и брюшной полости. УЗИ назначают тем малышам, у кого отмечается нарушение работы тазовых органов (проблемы с процессами мочеиспускания и опорожнения толстой кишки).
Миелодисплазия – СБОР
Требуется помощь
Вова Сугак 29 апреля 2004 г.р. г. Мытищи, Московская область. Клинический диагноз: шизофрения, детский тип, олигофреноподобный дефект, кататонический, психопатоподобный синдром.Показано: 4 курса лечения и индивидуальные занятия.Необходимо: 500 000 рублей на лечение и реабилитацию.
99 042,00500 000,00
Тимоша Бобылёв 14 сентября 2009 г.р. г. Москва. Клинический диагноз: двусторонняя сенсоневральная тугоухость, состояние после кохлеарной имплантации.Показано: реабилитация.Необходимо: 210 000 рублей на реабилитацию.
110 877,00210 000,00
Миелодисплазия — это врожденное недоразвитие спинного мозга. Оно возникает на ранних сроках беременности. Исследователи считают, что нарушение эмбрионального развития является главной причиной пороков развития спинного мозга и позвоночника. Такой порок как миелодисплазия приводит к нарушению работы тазовых органов и нижних конечностей.
Дети с миелодисплазией страдают двигательными нарушениями различной степени, врожденным вывихом бедер, недержанием мочи, кала, косолапостью, трофическими расстройствами, гидроцефалией.
Симптомы миелодисплазии также включают боли в спине, заметное нарушение тазовых органов, нарушение чувствительности со стороны ног, негрубые парезы рук, ног. Характерны аномалии скелета: кифоз, кифосколиоз, которые вначале могут быть незаметными, а затем прогрессировать.
Часто бывают сочетания с другими пороками развития: синдромом Арнольда-Киари, сирингомиелией, детским церебральным параличом, мигрирующей почкой, поражением кожи и др.
Диагностика миелодисплазии сложна. Заподозрить это заболевание можно по наличию видимых аномалий позвоночного столба и кожных покровов, а также при нарушении функций тазовых органов.
Диагноз «миелодисплазия» ставится невропатологом после нейровизуализационных процедур МРТ, КТ, а также нейрофизиологических методов (электроэнцефалография, соматосенсорные вызванные потенциалы, электронейромиография).
Такие исследования способны точно подтвердить наличие заболевания.
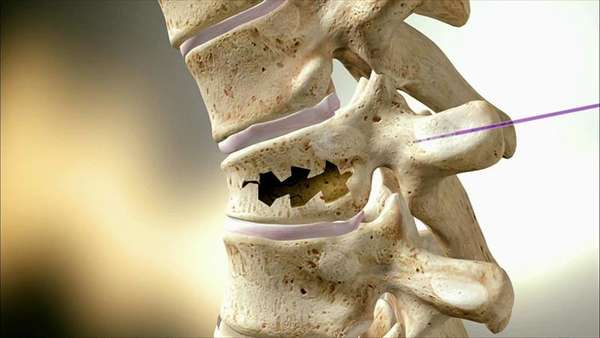
Наиболее часто встречается недоразвитие крестцовой части спинного мозга. Миелодисплазия поясничного крестцового отдела сопровождается недержанием мочи и кала, отсутствием ахилловых рефлексов, расстройством чувствительности в области промежностей.
Такая процедура позволяет оценить состояние мышц, которые отвечают за работу мочевого пузыря, а также нервов и клеток спинного мозга (мононейронов), управляющих данным процессом.
Диагноз «миелодисплазия» не вызывает сомнений, если мононейроны отсутствуют или из-за врожденного дефекта не справляются со своими обязанностями.
Лечение миелодисплазии зависит от степени тяжести. На сегодняшний день существуют различные лекарственные, физиотерапевтические и хирургические способы лечения врожденных пороков развития спинного мозга у детей. Хирургический метод признается как основная составляющая комплекса лечебных мероприятий.
Наряду с хирургическими методами применяется лекарственное лечение миелодисплазии, которое предполагает применение нейротрофных, витаминных, медиаторно активных препаратов, биостимуляторов, макроэргических соединений, рассасывающих и десенсибилизирующих веществ.
Миелодисплазические процессы, связанные с нарушением функции мочевого пузыря, протекают довольно тяжело. Для лечения подобных состояний используют электростимуляцию, эпидуральные блокады, множественную миотомию детрузора по Махони и др.
Терапевтическая электростимуляция способна изменять функциональное состояние нейронов спинного мозга и ускорять регенерацию его структур. Электростимуляция спинного мозга позитивно влияет на спинальное и периферическое кровообращение.
Урологические и уродинамические исследования позволяют уточнить возможность комплексного лечение миелодисплазии и способны выработать показания к малотравматичному проведению операции, а также профилактики послеоперационных воспалительных процессов. В последнее время применяется лазерная терапия, которая является успешным аналогом медикаментозного лечения и значительно облегчает состояние больного.
А В Г Д З К М Н О П Р С Т Х Ш Э
Помочь детям с заболеванием миелодисплазия
На данный момент на попечении нашего фонда нет детей с данным диагнозом. Однако вы можете помочь больным детям с другими диагнозами!
Диагностика
Лабораторные исследования • Периферическая кровь — анемия макроцитарная, возможны ретикулоцитоз, гранулоцитопения (гипогранулярные или агранулярные нейтрофилы со слабо конденсированным хроматином), тромбоцитопения • Биохимический анализ крови — увеличение уровня HbF до 70% • Прямой антиглобулиновый тест Кумбса положителен в некоторых случаях • Миелограмма — незначительное увеличение содержания бластов, гипоплазия эритроидного и миелоидного ростков, ретикулярный фиброз выражен слабо, аномальная локализация незрелых предшественников. Содержание мегакариоцитов снижено. Количество клеток красного костного мозга обычно нормально, у 10% возможно выявление гипоплазии.
Специальные исследования • Цитогенетические • Тест определения функций гранулоцитов — снижение миелопероксидазной активности, фагоцитоза, хемотаксиса и адгезии • Тест определения функций тромбоцитов — нарушение агрегации, адгезии • Иммунофенотипирование — используют неспецифические миелоидные маркёры • Рентгенография органов грудной клетки • УЗИ — увеличение печени и селезёнки • Гепатосцинтиграфия.
ЛЕЧЕНИЕ
Режим • Амбулаторный • Показания к стационарному лечению •• Тяжёлое состояние больного, истощение •• Геморрагический синдром •• Присоединение инфекционных осложнений •• Панцитопения, требующая заместительных гемотрансфузий.
Лекарственная терапия — симптоматическая • Антибактериальная терапия (предпочтительнее антибиотики широкого спектра действия), противогрибковые, антивирусные препараты • Гемостатики, ангиопротекторы (например, аминокапроновая кислота, этамзилат) • Общеукрепляющая, дезинтоксикационная терапия (р — р глюкозы, препараты калия, витамины, трифосаденин, кокарбоксилаза, инозин) • Биопрепараты при выраженной лейкопении (например, эшерихия коли, бифидобактерии бифидум) • Трансфузионная терапия по показаниям — см. Анемии апластические (переливания отмытой эритроцитарной массы, тромбоцитарной взвеси) • Даназол или преднизолон — при сопутствующей аутоиммунной тромбоцитопении.
Трансплантация костного мозга показана больным моложе 35 лет.
Ведение больного. Наблюдение 1 р/мес в перерывах между курсами поддерживающей терапии. Необходим контроль периферической крови, миелограммы (для исключения трансформации МДС в острый лейкоз или аплазию).
Прогноз • Средняя продолжительность жизни для больных с рефрактерной анемией, рефрактерной анемией с кольцевыми сидеробластами составляет 5 лет • Средняя продолжительность жизни больных с рефрактерной анемией с избытком бластов, рефрактерной анемией с избытком трансформирующихся бластов и хронической миеломоноцитарной анемией составляет 1 год • Отягощают течение и ухудшают прогноз геморрагический синдром, генерализованные инфекции.
Синонимы • Гемопоэтическая дисплазия • Прелейкоз
Сокращение. МДС — миелодиспластический синдром
МКБ-10 • D46 Миелодиспластические синдромы
Лечение дисплазии
Лечение патологии таза, колен и локтей дается весьма сложно и требует особых навыков. Специальных методов лечения не выявлено. При обнаружении заболевания у младенца не требуется особых усилий, чтобы вправить бедра и таз в изначальное положение. Суставы после этого продолжают нормальное развитие, а болезнь больше не дает о себе знать. В целях профилактики можно записаться на плотное пеленание и массаж.

Если патология обнаружена у новорожденного, избавиться от нее будет не слишком сложно
При выявлении дисплазии у ребенка спустя пару месяцев после его появления на свет, стоит прибегнуть к коррекции сдвинутого сустава таза. Предпочтение отдается широкому пеленанию либо особой распорке. Тугое пеленание подразумевает положение ножек в отведенном положении. Этот способ актуален для ребенка до 4х месяцев. Спустя время сустав таза возвращается в исходное положение. Если вовремя поставить правильный диагноз, использовав рентген или томографию, дисплазию можно вылечить. Если заболевание выявлено до полугода, малышу стоит носить универсальное приспособление – стремена Павлика. С его помощью можно укрепить и зафиксировать связки и суставы в нужном положении.
Если положительные сдвиги не наблюдаются, следующим шагом является операция. Хирургическое вмешательство проводится с целью вернуть нормальное положение деформированного участка. Ортопед таким образом устраняет дефекты проблемной области. По завершении операции накладывают гипс, способствующий более быстрому и эффективному восстановлению нарушенной зоны. Дети в возрасте 2х лет подвергаются общей анестезии. На этот случай также предполагается применение гипса после проведения операции. В течение всего реабилитационного периода ребенку стоит носить корсет.
Когда ребенку больше полугода, тугое и широкое пеленание, применение корсета не принесет положительного результата. Такие методы являются уже неэффективными. Ребенок в возрасте больше полугода нуждается в лечении при помощи наложения гипса на конечности согласно методу Тер-Егиазарова. На колени накладывают распорки. Спустя время, когда тонус мышц уменьшен и суставы достигли необходимой степени расправленности, можно переходить к более широким распоркам.

Если положительных изменений в ходе лечения не наступило, врачи могут провести ребенку операцию
Если спондилолистез и спондилолиз является врожденным, часто появляется диспластический сколиоз. Если его развитие имеет начальные стадии, врачи рассматривают консервативные подходы:
- лечебная гимнастика с применением физических упражнений;
- постепенная растяжка позвоночного столба;
- укрепление спинных мышц;
- массаж.
Посещение бассейна также не помешает при диспластическом сколиозе.
При активном прогрессировании болезни больному положено одевать фиксирующий корсет, ходить на массаж, заниматься физическими нагрузками. Не исключено использование электростимуляции.
Патологические нарушения позвоночника провоцируют появление сопутствующих проблем, из-за чего может потребоваться дополнительное лечение препаратами. В этом случае речь идет о комплексном подходе к лечению недуга.
Симптомы
В сложных случаях миелодисплазию можно диагностировать сразу после рождения ребенка или внутриутробно с помощью ультразвуковой диагностики, но иногда она остается незамеченной до тех пор, пока у больного не появляются определенные признаки и нарушения. В число симптомов патологии входят:
- нарушение двигательной активности нижних конечностей, частичное или полное (парезы, параличи);
- расстройства чувствительности кожи и мягких тканей над пораженной областью позвоночного столба – отсутствие реакции на высокие или низкие температуры и другие раздражающие факторы;
- болевые ощущения в пояснично-крестцовой области;
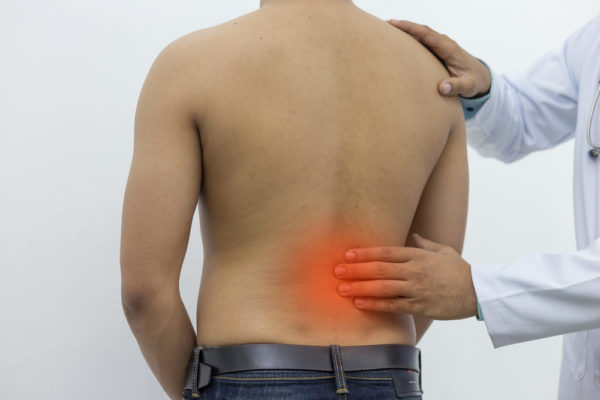
Боль в пояснице
- гипотонус мышц, который проявляется быстрой утомляемостью и слабостью;
- снижение рефлексов – в зависимости от формы патологии, у больных могут отсутствовать разные рефлексы;
- искривление позвоночного столба – сколиоз, кифоз, лордоз;
- нарушения походки, включая косолапость, хромоту и т. д.;
- дисфункции мочевыводящей системы и пищеварительного тракта – чаще всего энурез или недержание кала, реже склонность к запорам и повышенному газообразованию;
- задержки физического и психического развития;
- появление трофических язв на ногах или спине, которые могут гноиться, воспаляться и не заживать на протяжении длительного времени.
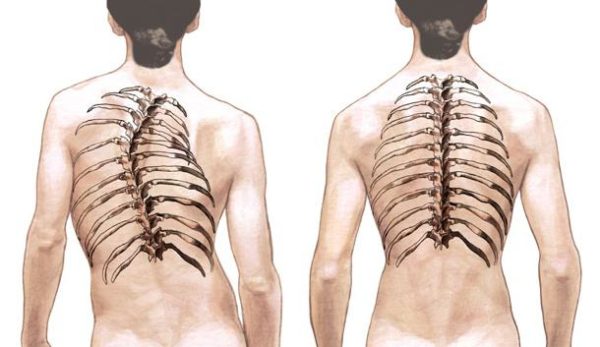
Искривление позвоночника
Выраженность симптомов и самочувствие больного зависят от особенностей клинического течения болезни. Легкие формы могут протекать практически незаметно для ребенка и его близких, а в некоторых случаях человек может дожить до зрелого возраста, не подозревая о том, что он болен – патология выявляется при плановых обследованиях.
Заболевание может протекать в открытой или закрытой форме. В первом случае у больных диагностируются кисты спинного мозга, которые не сопровождаются другими изменениями и достаточно легко удаляются хирургическим способом. Закрытая форма, как правило, имеет невыраженные симптомы, поэтому выявить ее достаточно сложно, особенно на первых стадиях.
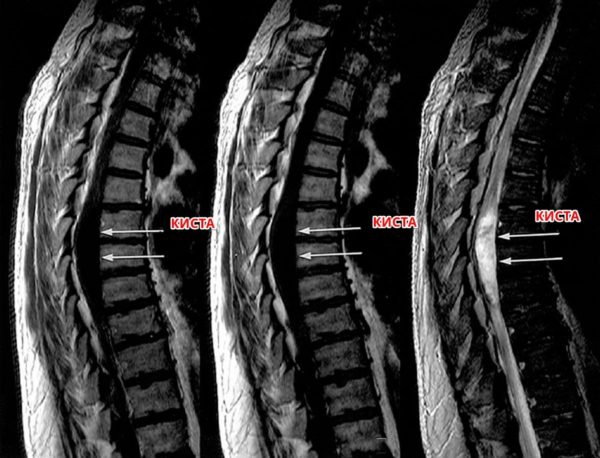
Киста спинного мозга
Клиническая картина рефрактерной анемии
Устойчивая анемия, как упоминалось выше, не имеет характерной симптоматики и проявляется в признаках, характерных для других разновидностей малокровия. Наиболее выражены слабость и чувство усталости. К другим симптомам миелодиспластического синдрома относят:
- непереносимость физических нагрузок, даже незначительных;
- головокружения;
- частые обмороки;
- выраженную бледность кожи;
- кровотечения из носа и десен;
- частые вирусные, инфекционные, грибковые заболевания;
- появление синяков даже при незначительных ушибах;
- точечные подкожные кровотечения;
- проявления лихорадки;
- одышку;
- дрожь по всему телу;
- беспричинную потерю веса;
- боли невыясненной природы;
- затрудненное дыхание;
- неприятные ощущения в области тазобедренного сустава, нередко сменяющиеся сильной болью;
- повышенную нервозность;
- появление сыпи на кожных покровах;
- повышенное потоотделение.
В ходе диагностических мероприятиях у больных с рефрактерной анемией обнаруживают увеличение селезенки, печени, лимфоузлов, существенное снижение уровня гемоглобина в крови.В достаточно редких случаях жалобы у больного отсутствуют.В течение рефрактерной анемии выделяют две фазы с характерными признаками – фазу хронической гемодепрессии и финальную фазу.Первая из них может длиться несколько недель, а может развиваться и до 20 лет, с чередованием обострений и благополучного течения. В большинстве случаев данная стадия продолжается от 6 до 12 месяцев. Фаза гемодепрессии протекает с выраженным недомоганием и слабостью, вовлечением инфекционных процессов.Вторая указанная фаза – финальная – протекает быстро. При этом резко увеличиваются селезенка, печень, лимфатические узлы, проявляется лейкоцитоз.
Причины развития цитопении
Подавление в костном мозге синтеза кровяных клеток и разрушение их в кровеносных сосудах чаще встречается при:
- онкологических заболеваниях, сопровождающихся нарушением синтеза кроветворения. К таким заболеваниям можно причислить острые и хронические лейкозы, миеломы, лимфосаркомы, метастазы головного мозга, миелолейкозы, миелофиброзы;
- заражении пациента цитомегаловирусом или у него мононуклеоз. Здесь блокируются факторы роста кровяных клеток;
- железодефицитной анемии и авитаминозе В12;
- нейропении наследственного характера (из-за специфического строения организма клетки крови медленно покидают пределы костного мозга);
- слишком быстрого движения кровяных клеток (тромбоцитопения);
- наличии инфекционных заболеваний – туберкулеза и бруцеллеза;
- стрессах (клетки крови быстро всасываются в процессе свертывания в сосудах);
- токсическое воздействие фармпрепаратов – цитостатиков. Они угнетают работу костного мозга, ответственного за состав крови.
Причины и факторы риска
Точные причины развития миелодисплазии поясничного отдела неизвестно – врачи считают, что патология может быть связана со сбоями, которые происходят в организме плода во время развития нервной системы и позвоночника:
- генетические мутации половых клеток матери или отца, могут быть как спонтанными, так и наследственными (встречается у 20-25% больных);
- отрицательное воздействие разных факторов на организм будущей матери и ребенка в первом триместре беременности, во время которого происходит формирование большинства органов.

Генетические мутации — одна из возможных причин
Иногда генетические мутации сопровождаются неблагоприятным воздействием на организм будущей матери, вследствие чего у ребенка развивается миелодисплазия и другие серьезные нарушения. В группе риска находятся дети женщин с хроническими заболеваниями, матерей старше 30 лет, а также беременных, которые проживают в регионах с плохой экологией.
Тревожным признаком для будущих родителей может стать отягощенное течение беременности – по статистике, проблемы с вынашиванием ребенка, особенно в первом триместре, наблюдаются в 70% случаев миелодисплазии. Наибольшую опасность представляют внутриутробные инфекции, авитаминоз, воздействие лекарственных препаратов с тератогенным воздействием.

Внутриутробные инфекции
Симптомы соединительнотканной дисплазии
Внешние (фенотипические) признаки соединительнотканной дисплазии представлены конституциональными особенностями, аномалиями развития костей скелета, кожи и др. Пациенты с дисплазией соединительной ткани имеют астеническую конституцию: высокий рост, узкие плечи, дефицит массы тела. Нарушения развития осевого скелета могут быть представлены сколиозом, кифозом, воронкообразной или килевидной деформациями грудной клетки, ювенильным остеохондрозом. Краниоцефальные стигмы соединительнотканной дисплазии нередко включают долихоцефалию, нарушения прикуса, аномалии зубов, готическое небо, несращение верхней губы и нёба. Патология костно-суставной системы характеризуется О-образной или Х-образной деформацией конечностей, синдактилией, арахнодактилией, гипермобильностью суставов, плоскостопием, склонностью к привычным вывихам и подвывихам, переломам костей. Со стороны кожных покровов отмечается повышенная растяжимость (гиперэластичность) или, напротив, хрупкость и сухость кожи. Нередко на ней без видимых причин возникают стрии, пигментные пятна либо очаги депигментации, сосудистые дефекты (телеангиэктазии, гемангиомы). Слабость мышечной системы при соединительнотканной дисплазии обусловливает склонность к опущению и выпадению внутренних органов, грыжам, мышечной кривошее. Из других внешних признаков соединительнотканной дисплазии могут встречаться такие микроаномалии, как гипо- или гипертелоризм, лопоухость, асимметрия ушей, низкая линия роста волос на лбу и шее и др.
Висцеральные поражения протекают с заинтересованностью ЦНС и вегетативной нервной системы, различных внутренних органов. Неврологические нарушения, сопутствующие соединительнотканной дисплазии, характеризуются вегето-сосудистой дистонией, астенией, энурезом, хронической мигренью, нарушением речи, высокой тревожностью и эмоциональной неустойчивостью. Синдром соединительнотканной дисплазии сердца может включать в себя пролапс митрального клапана, открытое овальное окно, гипоплазию аорты и легочного ствола, удлинение и избыточную подвижность хорд, аневризмы коронарных артерий или межпредсердной перегородки. Следствием слабости стенок венозных сосудов служит развитие варикозного расширения вен нижних конечностей и малого таза, геморрой, варикоцеле. Пациенты с соединительнотканной дисплазией имеют склонность к возникновению артериальной гипотензии, аритмий, атриовентрикулярных и внутрижелудочковых блокад, кардиалгий, внезапной смерти.
Кардиальным проявлениям нередко сопутствует бронхолегочный синдром, характеризующийся наличием кистозной гипоплазии легких, бронхоэктазов, буллезной эмфиземы, повторных спонтанных пневмотораксов. Характерно поражение ЖКТ в виде опущения внутренних органов, дивертикулов пищевода, гастроэзофагеального рефлюкса, грыжи пищеводного отверстия диафрагмы. Типичными проявлениями патологии органа зрения при соединительнотканной дисплазии служат близорукость, астигматизм, дальнозоркость, нистагм, косоглазие, подвывих и вывих хрусталика.
Со стороны мочевыделительной системы может отмечаться нефроптоз, недержание мочи, почечные аномалии (гипоплазия, удвоение, подковообразная почка) и пр. Репродуктивные нарушения, ассоциированные с соединительнотканной дисплазией, у женщин могут быть представлены опущением матки и влагалища, метро- и меноррагией, самопроизвольными абортами, послеродовыми кровотечениями; у мужчин возможен крипторхизм. Лица, имеющие признаки соединительнотканной дисплазии, склонны к частым ОРВИ, аллергическим реакциям, геморрагическому синдрому.
Как выявляют заболевание?
Диагностика миелодисплазии у детей может осложняться некоторыми факторами. Подозрение на наличие данной патологии появляется при обнаружении явных аномалий позвоночника и кожных покровов либо при нарушениях функций органов малого таза.
Подтверждают диагноз с помощью результатов КТ и МРТ, нейровизуальных исследований. Наиболее часто применяется ЭЭГ, соматосенсорные тесты и электронейромиография. Эти процедуры позволяют быстро определить наличие характерных для данного заболевания патологических изменений.
При миелодисплазии у детей часто возникает недержание мочи и кала. Способствует этому дисплазия крестцового отдела спинного мозга. Заболевание в таком случае может сопровождаться снижением чувствительности ног и промежности, отсутствием сухожильных рефлексов. За работу выделительной системы отвечают определенные отделы спинного мозга, поэтому их недоразвитие способствует нарушению процессов выведения мочи.
Данные нарушения выявляются при проведении электронейромиографии и рентгенологического исследования поясничного отдела. С помощью этих процедур оценивают состояние мышц, ответственных за работу мочевого пузыря, а также нервных клеток, управляющих процессом мочеиспускания. В том случае, если данные элементы функционируют неправильно либо отсутствуют, ставится диагноз миелодисплазия. Схема лечения будет подбираться с учетом результатов диагностических процедур.
Особенности рефрактерной анемии
Refractorius в переводе с латыни означает “невосприимчивый”, “трудноизлечимый”. Заболевание относится к гематологическим и характеризуется нарушением развития эритроцитного ростка в крови, продуцируемого костным мозгом. При синдроме рефрактерной анемии сначала снижается содержание эритроцитов в крови, а потом и остальных клеток, поражается орган кроветворной системы, отвечающий за гемопоэз.
Основная опасность патологии заключается в том, что она не поддается лечению, основанному на применении железосодержащих препаратов. Данный вид анемии часто протекает практически бессимптомно и выявляется при диагностике других патологий. Болезнь быстро прогрессирует и ведет к развитию острого лейкоза.