Сложность врожденной миопатии: возможные симптомы и последствия
Содержание:
Классификация
Специалистами в области неврологии разработано несколько классификаций миопатий. Наибольшую популярность среди клиницистов получил этиопатогенетический принцип разделения, согласно которому выделяют наследственные, воспалительные, метаболические, мембранные, паранеопластические и токсические миопатии.
Среди наследственных миопатий наиболее распространены 3 вида: ювенильная/юношеская форма Эрба, псевдогипертрофическая форма Дюшена и плече-лопаточно-лицевая форма. Реже встречаются скапулоперонеальная, окулофарингеальная, дистальная и др. формы. Отдельной группой идут врожденные миопатии: болезнь центрального стержня, немалиновая и миотубулярная миопатия, диспропорция типов миофибрилл.
Воспалительные миопатии классифицируются как инфекционные — возникающие вследствие инфекционно-воспалительного поражения мышечной ткани при различных инфекционных процессах: бактериальных (стрептококковая инфекция), вирусных (энтеровирусы, грипп, краснуха, ВИЧ), паразитарных (трихинеллез, токсоплазмоз) и идиопатические — дерматомиозит, миозит с включениями, полимиозит, миопатии при коллагенозах.
Метаболические миопатии подразделяются на связанные с нарушением липидного обмена в мышцах (недостаточность ацетил-КоА-дегидрогеназы, дефицит карнитина), обмена гликогена (болезнь Андерсена, болезнь Помпе, гликогеноз III типа, болезнь Мак-Ардля, дефицит киназы фосфорилазы b, дефицит фосфоглицеромутазы), метаболизма пуринов (дефицит фермента МАДА) и митохондриальные миопатии (дефицит редуктазы, АТФ, цитохрома b, b1).
Врачи выделяют несколько видов миотонического синдрома. Каждый из типов нарушения имеет свои особенности возникновения и требует специфической терапии. В медицине говорят про следующие разновидности патологии:
- дистрофическая миотония, характеризующаяся сопутствующим поражением эндокринной и вегетативной нервной системы, а также нарушениями зрения;
- врожденная парамиотония — редкий вид заболевания, сопровождающийся парезами и параличами;
- миотония Томсона, имеющая наследственный характер и проявляющаяся симптомами в возрасте от 6 до 12 лет;
- миотония Беккера — встречается чаще всего. Признаки болезни развиваются после 4 лет;
- синдром Шварца-Джампела сопровождается аномалиями скелета и тяжелой умственной отсталостью.
Конкретный вид синдрома у ребенка определяет лечащий врач на основании проведенного клинического обследования.
Виды миопии
Офтальмологи выделяют несколько видов заболевания, которые появляются по разным причинам, имеют разные классификации и различные методы коррекции.
| Вид | Характеристика |
| Врожденная | Диагностируется при рождении. Появляется из-за аномального развития глаза. Самая редкая форма. |
| Высокая | Классифицируется от -6,25 диоприй. |
| Комбинационная | Слабая степень, при которой не происходит естественной рефракции. |
| Ложная (псевдомиопия, спазматическая) | Временное нарушение зрения, спровоцированное судорогой ресничной мышцы. |
| Транзиторная | Близорукость, вызванная хроническими заболеваниями или приемом некоторых лекарств. |
| Ночная (сумеречная) | Миопия, появляющаяся при недостаточном освещении. |
| Осевая | Обусловлена оптической длиной оси глаза большой степени. |
| Осложненная | Вызванная анатомическими изменениями глаза. Может спровоцировать абсолютную слепоту. |
| Прогрессирующая | Постепенное, необратимое снижение зрения из-за растягивания задней части глаза. |
| Рефракционная (оптическая) | Появляется из-за большого преломляющего влияния на оптическую систему глаза. |
Лечение
Когда у человека поставлен диагноз миопатия глаз, будь то лёгкая, средняя, сложная степень, понадобится медикаментозное лечение.
Терапия миопатии лекарственными средствами подразумевает:
- Ретаболил, Метиландростенолон, витамины группы С, Е – такие препараты стабилизируют обменные процессы в тканях мышц.
- Треминал, Никоверин – нормализуют процессы кроветворения в тканях.
- Галантамин, Местинон – помогают восстановить процессы проводимости, возбудимости.
- Для возобновления трофики и снабжения кровью внутриглазных тканей желательно общеукрепляющее лечение, массаж, гимнастические упражнения мышц глаз.
- Дополнительно с медикаментами назначается физиотерапия, упражнения в бассейне.
- Средняя, высокая миопия устраняется посредством операции (кератотомия), которая предполагает восстановление глазного дна, т. е. изменение кривизны роговицы. В случае надобности в момент процедуры могут имплантировать линзу.
Подбор лекарств и продолжительность приёма назначается врачом, который опирается на тяжесть течения миопатии, наличие сопрягающих болезней и учитываются особенности организма каждого человека.
Если не проводить лечение миопатии сетчатки зрительного органа возникнет близорукость, предполагающая иное лечение. Патология быстро прогрессирует и усугубляется отслойкой, дистрофией сетчатки, потерей зрения, стафиломой склеры.
Терапия близорукости предполагает такие действия:
- лечение медикаментозными средствами;
- коррекция зрения лазером;
- хирургическое вмешательство;
- терапия народными рецептами;
- коррекция очками, линзами.
Так, неверно выбранные очки приводят к нарушению зрения. Суть такой коррекции – восстановить фокус изображения. При миопии используют стёкла, которые распыляют свет. Выбирая корректирующий аксессуар, человека усаживают напротив таблицы Сивцева, затем определяют отрицательные линзы. Когда отмечается улучшение зрительной видимости, диагноз подтверждается. Потом уже подбираются нужные очки.
Прогноз и профилактика миопатий
Прогноз данного заболевания зависит от скорости развития и степени дистрофии в тканях скелетной мускулатуры. Важную роль играет и возраст, в котором болезнь начала проявлять себя.
Наиболее тяжелый случай — миопатия Дюшенна, первые симптомы которой имеют место уже в раннем возрасте. Эта разновидность заболевания очень рано приводит к полному обездвиживанию и становится причиной летального исхода ввиду нарастания сердечной и лёгочной недостаточности, а также появления гиповентиляционной и гипостатической пневмонии. Застой крови в тканях может проводить к инфицированию и последующему воспалению легких.
Поздние формы миопатии, симптомы которых проявляются после 20-30 лет, имеют более щадящий, доброкачественный характер. Пациент может вести относительно нормальный образ жизни и даже обеспечивать себя самостоятельно, получив профессию, соответствующую уровню его возможности двигаться. Как правило, это умственный и ручной труд, выбираемый в зависимости от уровня поражения мышц и не требующий высокого ритма.
Профилактические меры, направленные на избежание наследственных миопатий, заключаются в грамотном планировании семьи парами, у которых имеются родственники с данным диагнозом. Для этого, задумавшись о ребенке, следует прибегнуть к медико-генетическому консультированию с профессиональной оценкой вероятности рождения ребенка, больного миопатией.
Лечебный процесс
Болезнь Дюшенна, как и любая другая наследственная патология, неизлечима. Врачи проводят симптоматическую терапию, устраняющую неприятные проявления, предупреждающую развитие осложнений и продлевающую жизнь больных.
Комплексное поддерживающее лечение болезни:
- Медикаментозная терапия замедляет, но не останавливает прогрессирование миопатии. Больным назначают глюкокортикостероидные препараты «Преднизолон», «Бетаметазон», сердечные средства «Ритмонорм», «Анаприлин», «Периндоприл», метаболические препараты «Милдронат», «Рибоксин», «Циннаризин», поливитамины «Нейромультивит», «Доппельгерц».
- Физиотерапия заключается в проведении пассивного растяжения пораженных мышц, ЛФК, массажа, электрофореза, гидротерапии, индуктотермии, лазеротерапии, ультрафонофореза.
- Диетотерапия – полноценное питание с достаточным количеством растительных жиров и животных белков. Больным рекомендуют исключить из рациона крепкий чай и кофе, спиртное, пряности, сдобу, шоколад, фаст-фуд. Полезными являются блюда из овощей и фруктов, молочнокислые продукты, крупяные изделия, яйца.
- Чтобы поддержать функционирование органов дыхания на оптимальном уровне, больным необходима искусственная вентиляция легких, насыщающая кровь кислородом. Для этого в домашних условиях используют различные портативные аппараты, а в стационаре тяжелобольным пациентам интубируют трахею или выполняют трахеостомию.
- Ортопедическая помощь необходима всем больным с миопатией Дюшенна. Причем, чем старше становится ребенок, тем ярче выражены признаки патологии, а значит и потребность в ортопедических приспособлениях гораздо больше. Вертикализаторы, инвалидные кресла, специальные шины и корсеты существенно облегчают жизнь больным лицам.
- В отдельных случаях пациентам требуется психотерапевтическая поддержка. Это связано с развитием у детей депрессии и появлением суицидальных наклонностей. Не каждый ребенок в подростковом возрасте может смириться со своей беспомощностью и жизнью в инвалидном кресле.
- Применение стволовых клеток и генная терапия — развивающиеся направления в лечении наследственных заболеваний. Путем введения в организм здоровых генов или замены обычных клеток стволовыми можно улучшить работу организма на клеточном уровне и нормализовать состояние больного. С помощью стволовых клеток восстанавливают пораженные мышечные волокна. Больным подсаживают миогенные клетки, вырабатывающие нормальный дистрофин в достаточном количестве. Любая научная разработка, доказанная опытным путем, дает надежду больным на выздоровление.
Диагностические мероприятия
Диагностика синдрома Дюшенна не вызывает трудностей у специалистов, поскольку имеет весьма специфические симптомы.
Врачи традиционно начинают с опроса больного или его родителей и сбора анамнестических данных
Особое внимание они уделяют:
- Времени появления первых симптомов,
- Локализации первичной мышечной слабости,
- Общему самочувствию пациента,
- Наличию подобных расстройств у родных и близких.
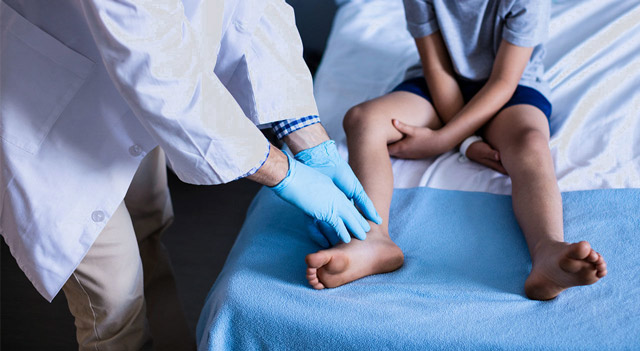
Во время неврологического обследования выявляется:
- Слабость определенной группы мышц и определяется ее степень,
- Изменение мышечного тонуса,
- Атрофические процессы,
- Гипо- и арефлексия,
- Деформация стопы, груди, позвоночного столба.
Врачи наблюдают за больным ребенком, обращая внимание на то, как он ходит, бегает и встает с пола. Изменение походки — важный диагностический признак миопатии
После проведения первичных диагностических процедур врачи могут заподозрить наличие у больного патологии и поставить предварительный диагноз. Чтобы его подтвердить или опровергнуть, пациента направляют на лабораторно-инструментальное обследование.
- Анализ крови на гормональный статус.
- Биохимический анализ крови на активность креатинкиназы – фермента, уровень которого у больных детей очень высок. Если КФК в норме, миопатию Дюшена исключают.
- Иммуногистохимическое исследование – микроскопия биоптата мышечной ткани, взятого от больного, с целью определения белка дистрофина. У лиц с миопатией он отсутствует.
- ДНК-тест – генетическое исследование крови больного, позволяющее определить мутантный ген и точно диагностировать патологию.
Дополнительные диагностические методики:
- Электрокардиография — выявление признаков поражения миокарда.
- Электромиография — определение фибрилляции, свидетельствующей о некрозе мышечных волокон. Эта методика оценивает состояние скелетной мускулатуры и подтверждает, что в основе патологии лежит именно поражение мышц, а не нарушение передачи нервных импульсов.
- Дыхательные пробы, рентгенография позвоночника и органов грудной клетки, УЗИ сердца — методы, не оказывающие существенного влияния на процесс постановки диагноза, но позволяющие выявить имеющиеся отклонения в структуре и функционировании органов дыхания и сердца.
Классификация
По официальной классификации, слабая близорукость делится на те же разновидности и формы, как и миопия высокой степени. По причинам возникновения она может быть:
- ложной — вызванной спазмом зрительных мышц, отвечающих за аккомодацию, изменения формы хрусталика;
- истинной — вызванной врожденным или приобретенным изменением размера глазного яблока (осевая миопия), утолщением роговицы или хрусталика (рефракционная миопия).
Считается, что ложную миопию слабой степени можно вылечить достаточно быстро. Для этого врачам предстоит убрать спазм мышц и предотвратить его повторное появление. Причины истинной близорукости устранить консервативными методами невозможно, поэтому лечение требует больше времени и средств.
По характеру развития слабая степень миопии делится на 4 типа:
- Стационарная. Самая легкая и стабильная форма, которая практически не прогрессирует, даже если наблюдается годами. Не требует серьезной терапии.
- Прогрессирующая. Более серьезная форма болезни, которая сопровождается постепенным снижением зрения до 1 диоптрии за год.
- Транзиторная. Форма, которая прогрессирует при приеме некоторых лекарств. В отдельных случаях спровоцировать резкое ухудшение зрения могут сопутствующие заболевания.
- Злокачественная. Наиболее агрессивная и быстро прогрессирующая болезнь. В офтальмологии зафиксированы случаи, когда зрение ухудшалось до 1 диоптрии в сутки, и уже через месяц после ее обнаружения человек получал инвалидность.
В отдельный подвид выведена сумеречная близорукость. При любой степени миопия этой формы проявляется только в условиях недостатка света. Днем и в хорошо освещенных помещениях признаки зрительных нарушений не наблюдаются.
Болезнь центрального стержня
Наследуется аутосомно-доминантным способом с неполной пенетрантностью (но встречаются и спорадические случаи наследственности). Данная форма врожденной миопатии характеризуется патологией проксимальных мышц конечностей, но больные способны приобрести некоторые двигательные навыки. В младенческом возрасте наблюдается задержка двигательного развития и гипотония, но диагностировать данное заболевание можно только в более позднем возрасте при изменениях скелета и выраженной мышечной слабости. При этом наблюдаются патологии скелета: деформация стоп, кифосколиоз, дислокация бедер, грудь сапожника.
Чаще всего, больные имеют хрупкую фигуру и невысокий рост. При диагностике заболевания проводят биоптат мышц, который показывает наличие множественных или единичных прерывистых зон, которые лишены ферментов окисления, в некоторых мышечных волокнах. Проведение других лабораторных анализов может показать норму. Пациенты с болезнью центрального стержня склонны к развитию злокачественной гипертермии.
Прогноз
К сожалению, прогноз неблагоприятный, так как смертность при данной патологии составляет 100%. Если в семейной истории встречается близкая родственница, которая является носителем патологического гена, у детей мужского пола выше риск развития кардиомиопатии с прогрессирующей сердечной недостаточностью в возрасте от 20 до 40 лет. Проводятся исследования, связанные с применением стволовых клеток для лечения миодистрофий.
Прогноз зависит от формы заболевания. Он неблагоприятен в отношении псевдогипертрофической миопатии, которая быстро приводит к тяжелой инвалидности и ранней смерти. Прогноз для миопатий, дебютирующих позже, в конце подросткового периода, благоприятнее.
Прогноз при наследственных врожденных миопатиях в целом неблагоприятный, однако, он во многом определяется формой миопатии, тяжестью течения, скоростью развития и степенью дистрофии скелетной мускулатуры, а также вовлеченностью в процесс дыхательных и сердечной мышц. Наиболее неблагоприятный процесс при мышечной дистрофии Дюшенна, при которой пациенты умирают в возрасте до 20-25 лет. Поздно развивающиеся формы миопатии (после 20-30 лет), протекают более доброкачественно и имеют щадящий характер.
Больной может вести более-менее нормальный образ жизни и даже получить профессию, соответствующую его возможности двигаться в зависимости от уровня поражения мышц (ручной/умственный труд). Однако и при других формах миопатий риск развития инвалидизации остается высоким. Прогноз приобретенных миопатий при условии успешного лечения заболевания, вызвавшего миопатию, более благоприятный.
Оптическая коррекция: очки или линзы
В большинстве случаев в качестве оптической коррекции назначаются очки. Если миопатия слабо выражена, то очки не назначаются для постоянного ношения. Их необходимо использовать только при возникновении необходимости. Если же носить их на постоянной основе, то глазные мышцы ослабевают, а это способствует дальнейшему развитию близорукости.
СПРАВКА. При миопатии больше 3.0 диоптрий очки рекомендуется носить на постоянной основе.
При высокой близорукости рекомендуется перейти на линзы.
Детям довольно трудно привыкнуть к очкам, поэтому родителям необходимо будет объяснить малышу, что без них никак не обойтись.
Контактная линза располагается на поверхности глазного яблока. Она формирует вместе с глазом единую оптическую систему. Преимущества линз:
- Возможность провести полную коррекцию зрения.
- Наблюдается незначительное уменьшение объектов.
- Поле зрения в линзах намного шире, чем в очках.
Существует линзы, которые не только восстанавливают зрение, но и меняют цвет глаз. Ребёнку будет интересно постоянно менять свой образ.
Причины генетического расстройства
Точно сказать, почему появляется врожденная миопатия у ребенка, не сможет ни один доктор. Факторы формирования этого нарушения в человеческом геноме не изучены, как и большинство причин других генетических отклонений.
Известно, что миопатия у детей начинает формироваться еще при внутриутробном развитии.
Важно! Уже в первые месяцы жизни можно заметить синдром у ребенка: он слишком вялый, пассивный, быстро утомляется и плохо двигается.

В течение первого полугода малыш испытывает острые затруднения при вставании на ножки, попытках сидеть, ему сложно держать головку. Практически всегда врожденная миопатия сопровождается болезнями внутренних органов:
- нарушается интеллектуальное развитие, появляются патологии умственной сферы, отсталость, психические отклонения, так как мозг и нервная система испытывают колоссальные нагрузки, не получают достаточного количества полезных веществ из-за врожденной структурной миопатии;
- появляются заболевания сердца и органов дыхания из-за общей слабости мышечного аппарата. Это самые опасные состояния, которые при врожденной миопатии нередко приводят к смерти;
- страдает костный мозг, из-за чего наблюдаются определенные изменения в развитии при врожденной структурной миопатии: деформируется позвоночник, у ребенка слишком высокое нёбо, обнаруживается врожденный вывих бедра.
Врачи полагают, что врожденные миопатии могут возникать из-за нарушений здоровья малыша, которые формируются еще до или после рождения в течение первых месяцев.
К этим нарушениям относят, прежде всего, родовые травмы, связанные с изменениями в структурах мышечных тканей. Также выделяют патологии соединительных структур, которые при врожденной миопатии очевидны уже с первых месяцев жизни.

Заболевание может зависеть от уровня креатина и креатинина в организме, замечена связь врожденной структурной миопатии с их показателями. Также врачи считают, что структурные нарушения могут быть последствием инфекций или неполучения малышом еще в период нахождения в утробе достаточного количества микроэлементов.
Симптомы, признаки миопатий
Основой клинических проявлений миодистрофий являются грубые изменения поперечно-полосатой мускулатуры при отсутствии характерных анатомических признаков со стороны нервной системы. Лишь в редких случаях заболевания отмечают небольшое уменьшение числа нейронов в передних рогах спинного мозга или изменения структуры нервных окончаний.
Вовлеченные в процесс мышцы постепенно истончаются и замещаются жировой и соединительной тканью, а в их строении прослеживается беспорядочное чередование гипертрофированных, атрофичных и нормальных волокон. Дегенеративные процессы охватывают и внутримышечные кровеносные сосуды, тем самым усугубляя дистрофические нарушения.
Клинически это проявляется мышечным похуданием на фоне прогрессирующей атрофии произвольной мускулатуры.
Каждой форме заболевания свойственна определенная, присущая ей симптоматика, однако общими для всех миопатий являются: • повышение утомляемости; • гипермобильность или тугоподвижность суставов; • снижение удельного веса мышц в общей массе тела; • болезненность в пораженных группах мышц; • понижение мышечной силы; • чувство «ломоты» в мышцах, характерное для простуды
Помимо общей симптоматики, каждая нозологическая форма миопатии имеет отличительные признаки, способствующие верификации диагноза.
Так, для миопатии Эрба характерны: • атрофия круговой мышцы рта; • нарушения произношения отдельных звуков; • дистрофия мышц тазового и плечевого пояса; • симптом «осиной талии»; • сколиоз (искривление позвоночника); • «утиная походка»
Миопатия Дюшена проявляется свойственным ей симптомокомплексом: • дистрофией всех групп мышц; • пониженным интеллектом; • кифосколиозом (искривлением позвоночника в двух плоскостях); • неспособностью к ходьбе после 12 лет; • явлениями сердечной и дыхательной недостаточности
Диагноз миопатии Беккера устанавливают по следующим типичным признакам: • кардиомиопатия; • псевдогипертрофия икроножных мышц (за счет жировой ткани); • мышечная атрофия тазового пояса
При плече-лопаточно-лицевой форме миопатии выражены: • атрофия глазных мышц (проявляется неспособностью сомкнуть и разомкнуть веки); • изменение лицевой мимики; • миопия (снижение остроты зрения); • проблемы с произношением отдельных звуков; • гипертрофия губ; • «крыловидные» лопатки
Симптомы миопатии проявляются постепенно, и на первых этапах развития болезни могут быть не замечены или неправильно истолкованы. Сами больные склонны в начале болезни списывать мышечную слабость на усталость, а врачи неверно истолковывают этот симптом в пользу других заболеваний.
Постепенно к нарастающей слабости присоединяется атрофия произвольной мускулатуры, параллельно с которой появляются парезы, при этом атрофия обычно выражена больше чем слабость. В силу этого, а также медленного и неравномерного поражения отдельных мышечных групп, больным длительное время удается компенсировать возникающие дефекты в двигательной сфере: они пользуются вспомогательными движениями и долго остаются трудоспособными.
К объективным признакам миопатии, выявляемым при осмотре больного, относятся: • снижение сухожильных рефлексов; • наличие мышечной псевдогипертрофии; • понижение механической возбудимости мышц; • расширение границ сердца и глухость тонов; • вегетативные нарушения (цианоз, потливость, холодные конечности)
При этом функция тазовых органов у больных остается сохранной, так же как координация движений и чувствительность.
Лечение заболевания в зависимости от его формы
В осложненных случаях воспалительная миопатия требует проведения метилпреднизолоновой пульс-терапии. Лечение гормональными препаратами имеет множество побочных эффектов, поэтому глюкокортикостероиды некоторым больным противопоказаны.
Если в течение 3-х месяцев лечения глюкокортикостероидами положительная динамика не наблюдается, значит, миопатия приобрела стероидную резистентность. В этом случае пациенту назначают цитостатики:
- Циклоспорин;
- Азатиоприн;
- Циклофосфамид;
- Метотрексат.
Лечение миопатии Шарко-Мари является симптоматическим. Больному назначают витамины, группы В, АТФ, антихолинэстеразные медикаменты, сеансы физиотерапии, переливания крови, ЛФК, массаж. Терапия проводится повторными курсами.
Если у пациента свисающие стопы, он должен носить ортопедическую обувь. В тяжелых случаях показана тенотомия. При этом заболевании профессиональная деятельность больного не должна быть связана с большими нагрузками.
Лечение миопатии Дюшена – обычно малоэффективно, что обусловлено быстрым прогрессированием болезни и большой ее тяжестью.
Пациенту назначают поддерживающую терапию, которая смягчает симптоматику и немного замедляет процесс развития недуга. Это препараты для улучшения метаболизма:
- аминокислоты;
- витамины В, Е;
- Оксазил;
- Калия оротат;
- анаболические гормоны;
- кальциевые препараты;
- Галантамин;
- Прозерин.
Лечение должно проходить курсами и в условиях стационара. Применение лекарств группы глюкокортикоидов на несколько лет продлевает больным жизнь.