Что такое нейроинфекция и какие заболевания вызывает?
Содержание:
Микробный энцефалит
 Энцефалит – болезнь, характеризующаяся воспалением головного мозга, которое вызывается болезнетворными микробами.
Энцефалит – болезнь, характеризующаяся воспалением головного мозга, которое вызывается болезнетворными микробами.
Бактерии могут поражать не только мозговые оболочки, но и сам головной мозг. Такое заболевание называется микробным энцефалитом. Нередко он возникает на фоне менингита. Смертельно опасен. Если больной и выживает, то в ста процентах случаев становится инвалидом. Последствия воспаления головного мозга, вызванные инфекционными агентами, остаются надолго, в основном на всю жизнь. Поражается обычно белое вещество, но в редких случаях процесс может переключаться и на серое.
Микробный энцефалит чаще всего вызывается следующей микрофлорой:
- стафилококки;
- стрептококки;
- токсоплазма;
- бледная трепонема;
- риккетсии и др.
В большинстве случаев микробный энцефалит вторичен. Это значит, что сначала бактериальный очаг появляется не в головном мозге, а в любом другом органе или системе. Когда инфекция достигает пика своих патогенных возможностей, то с током крови возбудители разносятся по всему организму. Если они проникнут через гематоэнцефалический барьер, то вызовут воспаление головного мозга.
Клиническая картина микробного энцефалита
Заболевание начинается внезапно. Первый симптом – высокая температура (до 39,0–40,0 ºС). Она держится долго (3–4 дня). Плохо снижается обычными антипиретиками (Парацетамол, Ибупрофен). Сопровождается ознобом. Может быть в виде одной волны лихорадки или двух волн с интервалом 2–7 дней. Когда возникает двухволновая гипертермия, в большинстве случаев развиваются менингиальные или очаговые симптомы.

Болезненные ощущения в глазах – один из симптомов микробного энцефалита.Микробный энцефалит, помимо температуры, сопровождается следующими признаками:
- выраженная головная боль;
- тошнота;
- рвота;
- гиперемия лица, шеи и груди;
- боль в глазах;
- светобоязнь;
- боли в области живота;
- жидкий стул и др.
Когда в воспалительный процесс вовлекаются мозговые оболочки, это сопровождается менингиальными знаками (см. Гнойный менингит).
Если поражается головной мозг, то появляется так называемая очаговая симптоматика:
- гипертонус;
- гиперрефлексия;
- клонус стопы;
- бульбарный синдром (афония, дисфагия, паралич языка);
- анизокория;
- гиперкинезы (хореические, атетоидные, миоклония);
- моно- и гемипарезы и др.
Данная симптоматика специфична для поражений головного мозга. В сочетании с признаками инфекционного процесса она помогает заподозрить энцефалит. При тяжелом его течении у больного разовьется кома.
Диагностика микробного энцефалита
Этиологическая диагностика микробного энцефалита включает бактериологическое исследование с определением возбудителя и уточнения его серотипа. Для этого берут кровь и ликвор. Для быстрой диагностики используют ИФА (иммуноферментный анализ) и ПЦР (полимеразная цепная реакция). Для более точного анализа используют РНГА (реакция непрямой гемагглютинации) и РТГА (реакция торможения гемагглютинации).
Лечение микробного энцефалита
Главное в лечение микробного энцефалита – правильный подбор антибиотика. Учитывая всю серьезность данного заболевания, после установления возбудителя используют специфические иммуноглобулины и сыворотки. Интенсивно проводят противосудорожную терапию и дезинтоксикационную. Ведут борьбу с отеком головного мозга, используя мочегонные средства.
При коматозном состоянии проводится кислородотерапия. Чтобы купировать очаговую симптоматику, используют препараты, улучшающие трофику клеток головного мозга и витамины группы B.
Серозный менингит
Возникают при серозном воспалении в оболочках мозга. Классифицируется на грибковые, бактериальные, вирусные.
К бактериальному относится туберкулезный менингит. Он образуется как осложнение после недолеченного туберкулеза легких или других органов, с воспалением оболочек мозга.
Если при терапии туберкулеза исчезают симптомы заболевания, это не означает полного выздоровления. Поэтому, чтобы не было таких осложнений, нужно полное лечение.
Симптомы длятся около 14–20 дней, их проявление:
-
-
- утомление;
- головные боли;
- потеря аппетита;
- резкое снижение веса;
- усиленное потоотделение;
- бледная кожа;
- резкие перепады настроения.
-
Потихоньку к этим признакам присоединяются и менингеальные симптомы: затвердение шейных мышц, симптом Кернига, помутнение зрения, паралич.
Точный диагноз можно установить, только получив данные о развитии невралгии, туберкулезе органов. Основной метод подтверждения диагноза – исследование спинномозговой жидкости. Бактерии можно обнаружить в паутинообразной сетке, которая выпадает после отстаивания. Давление ликвора повышено, увеличено количество лейкоцитов и белков. Это исследование – самое эффективное в выявлении данного заболевания. Количество глюкозы и хлоридов значительно снижается. Биохимическое исследование крови показывает повышение скорости оседания эритроцитов и лейкоцитоз.
Даже если это исследование не дало положительных результатов, то лечение против туберкулеза все равно назначают.
Также назначают лечение противотуберкулезными средствами: изониазид, стрептомицин, этамбутол. Если требуется, то можно сделать комбинации с рифампицилином.
Частая комбинация, которой пользуются медики, – ПАСК дозой 12 г в сутки через полчаса после принятия пищи, стрептомицин и фтивазид в дозе 40 мг на кг. Если туберкулезный менингит был вовремя установлен, то назначают лечение кортикостероидами. После выздоровления необходимо пройти профилактическое лечение в санатории.
Если вовремя обнаружить болезнь, то риска для жизни нет, и последствий не будет. Если лечение начато с опозданием, то могут быть последствия в виде эпилепсии, гидроцефалии.
Нейроинфекции детей: клинические симптомы и последствия

Здравствуйте!
Если речь идет об инфекционных процессах нервной системы детей, то чаще всего это острые нейроинфекции детей.
Особенности детского организма
Детский организм еще не совершенен в плане адекватного ответа многим инфекционным агентам.
Именно поэтому контакт с вирусом или бактерией может закончиться развитием заболевания. А если это менингококк или энтеровирус, то и поражением центральной нервной системы.
В зависимости от возраста маленького пациента возможность инфицирования и тяжесть болезни будут отличаться.
Малыши груднички
Конечно у грудных детей контактов гораздо меньше и возможности получить инфекцию тоже меньше.
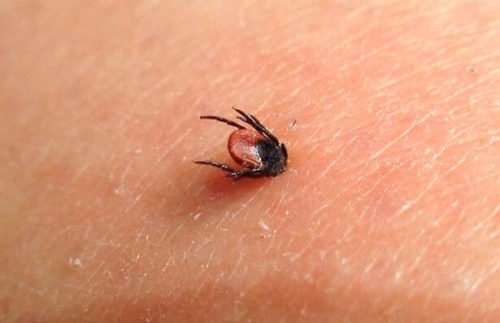
Однако и защитных сил также не много. Именно поэтому так тяжело протекает менингококковая инфекция или клещевой энцефалит у малышей.
Формы инфекционного процесса
Наиболее подвержены заболеваниям, учитывая активность поведения и возможность различных встреч у старших дошкольников и школьников.
Острые нейроинфекции протекают с развитием энцефалита, менингита или миелита. Форма болезни определяется возбудителем и тяжестью состояния.
Последствия могут довольно серьезными, если не проводится своевременное лечение.
Лечение с острыми формами нейроинфекций необходимо проводить только в стационаре.
Это позволит оказать высококвалифицированную помощь и избежать многих последствий в будущем.
Симптомы самого начала
Когда должно возникнуть подозрение на развитие нейроинфекции у дочери или сыночка?
Первые симптомы:
- Повышение температуры сразу до высоких цифр.
- Потрясающий озноб.
- Сильная головная боль.
- Повторная рвота.
- Судороги.
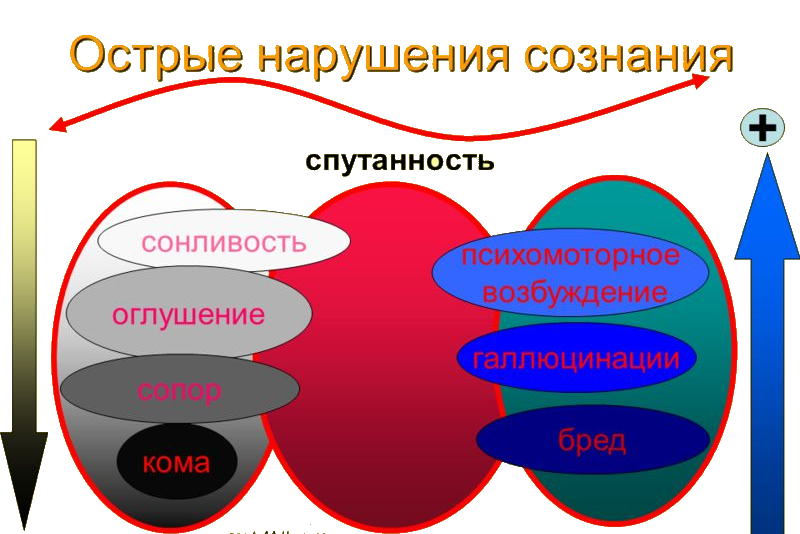
- Нарушение сознания.
- Галлюцинации, бред.
- Вялость, заторможенность или наоборот возбуждение.
- Отказ от еды.
Что делать в данной ситуации?
Необходимо вызвать скорую, постараться успокоить кроху, дать жаропонижающее.Постараться убрать раздражающие моменты.
Какие причины могут быть?
Вирусы: энтеровирус, вирус клещевого энцефалита, герпесвирус.
Бактерии: менингококк, пневмококк. Другие крайне редко.
Особенности течения у малышей
- Бурное развитие клинических симптомов.
- Выраженная интоксикация.
- Высокая лихорадка.
- Прогрессирующее течение.
- При отсутствии своевременной медицинской помощи возможен летальный исход.
Возможные поражения ЦНС
Чаще всего происходит поражение оболочек головного мозга с развитием менингита.
На втором месте воспаление вещества головного мозга — энцефалит.
Миелиты возникают при заражении полиомиелитом, либо врожденной ВИЧ инфекции.
Полиомиелит
Полиомиелит — инфекционная болезнь. Возбудителем ее является вирус, который поражает спиной мозг с развитием парезов и параличей.
В настоящее время дети получают вакцину от полиомиелита и вследствие этого заболеваемость значительно снизилась. Наблюдаются отдельные случаи у детей, не прошедших вакцинацию. В этом случае в болезни виноваты целиком и полностью родители. Начитавшись различной литературы отказываются от прививок, приводя собственных отпрысков к тяжелым инфекционным заболеваниям.
После заболевания
- пожизненные стойкие параличи;
- нарушение функции тазовых органов;
- слабоумие;
- эпилепсия;
- постинфекционная энцефалопатия.
Как уберечь собственное дитя?
- Обязательно проводить прививки по утвержденному календарю.
- Исключить различные контакты, особенно у грудничков.
- Проводить регулярную термометрию и осмотр кожных покровов.
- Правильно кормить ребенка.
- Использовать в пищу продукты, богатые витамином С и Д.
Внутриутробные инфекции
Другая группа патологий нервной системы у детей, это врожденные инфекции, поражающие данную систему.
К таким относятся врожденный сифилис, ВИЧ инфекция, токсоплазмоз, герпетическая инфекция.
Возможно внутриутробное заражение цитомегаловирусом, вирусом герпеса 1 типа.
При врожденных патологиях нервной системы инфекционного характера последствия этого как правило печальные. Они рождаются уже с выраженными изменениями и редко выживают.
Перед планированием беременности надо проверить иммунитет, наличие специфических антител, при необходимости пройти лечение и вакцинацию.
Всего доброго!
До свидания!
Особенности диагностики
Лечение нейроинфекции головного мозга начинается с проведения грамотной диагностики. Прежде всего, проводится неврологический и соматический осмотр, КТ и МРТ головного мозга. Это необходимо для определения наличия отека воспаления. Характерные проявления недуга могут развиваться на протяжении нескольких дней. Заболевшие нейроинфекцией нуждаются в особенном индивидуальном подходе к диагностике сердечно-сосудистой системы. Обследованию подвергается все параметры сегменты сердечно-сосудистой системы. При необходимости проводятся такие мероприятия, как капилляроскопия.
Признаки нервного расстройства
С позиции психиатрии нервное расстройство является пограничным состоянием, когда индивид пока не болен, но и полностью здоровым его уже не назовешь.
Внезапная вспышка гнева или печали еще не свидетельствует о нервном срыве и необходимости принимать специальные травы при нервозных состояниях.
Можно выделить основные семь признаков описываемого расстройства. При обнаружении одного или двух признаков у себя либо у родственников рекомендуется незамедлительно обратиться к специалисту.
Основные признаки нервного расстройства:
— утро начинается с испорченного настроения, со слез, мыслей, что жизнь не удалась, «я неудачник» или «я толстая и никому не нужная»;
— всякое замечание начальства воспринимается в качестве признака неприязни с его стороны и желания уволить;
— отсутствие интереса к развлечениям, хобби, домашним и иным делам, человек словно перестает радоваться жизни;
— придя, с работы домой, индивид отключает телефоны, ложиться на кровать, накрывшись покрывалом, словно прячась от внешнего мира;
— неумение сказать «нет» коллегам, начальству, товарищам, человек считает, что подобным поведением он становится незаменим и востребованным;
— настроение часто устойчиво плохое, депрессивный настрой без видимых причин;
— нередка дрожь в коленях, в горле ком, мокрые ладошки и учащенное сердцебиение, внезапно возникающая тревожность.
Также типичными признаками подступающего нервного срыва можно считать бессонницу, резкую потерю или наоборот увеличение массы тела, подавленное состояние, быструю утомляемость, усталость, раздражительность, мнительность, тревожность, обидчивость, враждебное отношение к окружающим, апатия, пессимизм, рассеянность, головные боли, нарушения пищеварения, зацикленность на ситуации или человеке.
При обнаружении одного или нескольких из перечисленных признаков не стоит бояться обращаться к врачу. Ведь возникновение заболевания легче предупредить, нежели лечить его последствия. Врачи часто рекомендуют травы при нервных расстройствах или легкие препараты, не влияющие на психическую активность и не вызывающие привыкание.
Инфекционные заболевания ЦНС
Инфекционные заболевания ЦНС являются одними из наиболее распространенных неврологических патологий. Заболевания ЦНС, вызванные инфекцией, очень опасны. Они имеют тяжелое течение, оставляют серьезные последствия и значительный неврологический дефицит. Инфекционные заболевания ЦНС могут вызывать бактерии, вирусы, грибковые заболевания. Чаще всего заболевания развиваются при проникновении в организм менингококка, стафилококка, пневмококка, энтеровирусов ECHO и Коксаки, эпидемического паротита, кандиды. Входными воротами для инфекции являются ЛОР-органы, также она передаётся контактным, гематогенным, лимфогенным, периневральным путем.
Инфекция может поражать нервную систему как первичное заболевание или возникнуть вторично, в результате развития инфекционного процесса вне ЦНС. К инфекционным заболеваниям ЦНС относят:
- менингит,
- энцефалит,
- полиомиелит,
- сифилис нервной системы,
- токсоплазмоз нервной системы,
- неврологические проявления ВИЧ-инфекции,
- паразитарные заболевания нервной системы.
Классификация
Использование систематизации обусловлено необходимостью объединить между собой большое количество разнородных инфекционных патологий с вовлечением нервной системы. В зависимости от характера морфологических изменений, клинических особенностей и конкретного возбудителя в неврологии различают несколько групп поражений ЦНС инфекционного происхождения. Основными вариантами нейроинфекций являются:
1. Энцефалиты. Заболевания с воспалением ткани головного мозга. Наиболее распространенными считаются клещевой, герпетический, ветряночный и краснушный энцефалиты. Проявления зависят от типа возбудителя, могут включать общемозговые, очаговые симптомы, системную интоксикацию разной степени выраженности.
2. Менингиты. Болезни, при которых наблюдается поражение мозговых оболочек. Характеризуются наличием менингеального и интоксикационного синдромов, с учетом особенностей воспалительного процесса подразделяются на:
- Гнойные. Провоцируются бактериями, простейшими или грибами, могут быть первичными либо вторичными. К первичным относятся менингиты, вызванные менингококком, пневмококками, гемофильной палочкой. Вторичные поражения являются осложнением гнойных процессов других локализаций – околоносовых пазух, среднего уха и пр.
- Серозные. Сопровождаются преимущественно лимфоцитарным плеоцитозом. В роли возбудителей выступают туберкулёзная палочка, вирус паротита, энтеровирусы Коксаки и ЕСНО.
3. Полиомиелит. Поражение ЦНС, вызванное РНК-содержащим вирусом полиомиелита. Может протекать в двух формах: непаралитической (менингеальной, абортивной, инаппарантной) и паралитической (спинальной, мостовой, бульбарной, энцефалитической).
4. Абсцесс головного мозга. Представляет собой ограниченное капсулой скопление гнойных масс в тканях мозга. Может иметь отогенное, риногенное, метастатическое или посттравматическое происхождение. Проявляется системной интоксикацией, очаговой неврологической симптоматикой, реже – эпилептическим и гипертензивным синдромами.
5. Опоясывающий лишай. Вариант хронической нейроинфекции, обусловленный герпесвирусом человека III типа – Варицелла-Зостер. Наблюдается персистенция возбудителя в спинномозговых ганглиях с активацией при снижении иммунитета или травмах. К основным симптомам относятся острая боль, герпетические высыпания в области 1-2 дерматомов.
6. Нейросифилис. Инфекционная патология, провоцируемая бледной трепонемой. На ранней стадии поражения ЦНС отмечаются общеинфекционные, общемозговые и очаговые симптомы с нарушением функций II, III, VI, VIII пар черепно-мозговых нервов. На поздних стадиях развивается прогрессирующая деменция, выявляются психические расстройства, инсультоподобная симптоматика.
7. Ботулизм. Инфекционное заболевание, вызываемое Clostridium botulinum и сопровождающееся прерыванием передачи нервных импульсов в холинэргических синапсах. Обнаруживаются признаки поражения двигательных ядер ствола мозга, передних рогов.
8. НейроСПИД. Обусловлено инфицированием вирусом иммунодефицита человека. Зачастую представлено первичными поражениями ЦНС: энцефалопатиями, рецидивирующими ВИЧ-менингитами, вакуолярной миелопатией. Проявления разнообразны, включают парезы, афазии, атаксию, мнестические расстройства, психопатологические нарушения.
Влияние коронавируса на мозг — что сейчас известно
Главное, что сейчас ясно — коронавирус способен проникать в мозг и последствия этого пока не изучены полностью. Коронавирус, в отличие от всех известных болезней, вытворяет с организмом человека ранее не веданые вещи. Попадая в организм человека через нос, горло или желудок, он в большинстве случаев обосновывается в легких, вызывая пневмонию.
Но детальное изучение болезни показало, что на этом дело не останавливается, а хитроумный вирус может проникать и в центральную нервную систему и даже в мозг, поражая его клетки и оказывая влияние на работу многих других внутренних органов. Благо для его удобства нос и мозг человека оказались совсем рядом — в голове.
Присутствие вируса было замечено в спинномозговой жидкости пациента, страдающего от менингита. Иногда наблюдаются симптомы, указывающие на энцефалит или гиперактивность симпатической нервной системы.
Некоторые люди с КОВИД-19 теряли сознание или испытывали судороги. Рецепторы ACE2 присутствуют в коре и стволе головного мозга, но пока неизвестно, как именно коронавирус туда проникает.
Поражения мозга при COVID-19
К счастью для большинства заболевших, такое осложнение при коронавирусной инфекции как поражение мозга встречается редко, но про него надо знать — такое возможно. И быть готовым. Его название «острая геморрагическая некротизирующая энцефалопатия» или попроще — острое поражение тканей мозга с участками кровоизлияний и некроза.
Острая геморрагическая некротизирующая энцефалопатия, изредка случается при вирусных заболеваниях и развивается скорее не из-за попадания вируса в мозг, а из-за поражения гемато-энцефалического барьера и так называемого цитокинового шторма – бесконтрольной гиперактивации иммунной системы. Подобные явления встречаются очень редко, но уж если развиваются, то представляют собой тяжелейшее осложнение вплоть до летального исхода. К сожалению, предугадывать их сложно.
Симптомы
Симптоматика нейроинфекций зависит от вида основного возбудителя, формы его проникновения в ткани нервной системы и степени тяжести развития заболевания. К ряду основных признаков проявления нейроинфекций относятся общемозговые синдромы инфекционного характера, а именно:
- нарушение терморегуляции
тела, сопровождающееся субфебрильными температурами; - увеличение скорости оседания эритроцитов;
- увеличение ЧСС;
- лейкоцитоз;
- головные боли,
возникающие преимущественно в положении лежа, особенно в утреннее время суток; - головокружение;
- низкое систолическое артериальное давление;
- общая слабость
организма; - острая чувствительность
эпидермиса; - неприязнь к раздражителям органов слуха
и зрения, например, к громкому звуку, или яркому свету.
Нейроинфекции, развитие которых локализовано на оболочках головного мозга, вызывают проявление менингеального синдрома, а именно ригидность мышц затылка, а также симптомы Кернинга и Брудзинского.
Если в процесс развития патологии вовлекается центральный отдел нервной системы, то это начинает провоцировать образование очага неврологических симптомов, таких как парез, экстрапирамидный синдром и нарушения на психоэмоциональном уровне.
Травмирование нервных волокон периферического отдела нервной системы проявляется нарастанием вялых парезов, характеризующихся, как временное обездвиживание.
Причем поражения в большей степени затрагивают ноги, что впоследствии сказывается на изменении походки человека. При усиленной пальпации ног, особенно икроножных мышц, отмечаются болевые ощущения в зоне расположения крупнейших стволов нервов.
При осложнении патологического процесса развития инфекционного заболевания может образоваться паралич.
Лечение нейроинфекции в нашей клинике
Наша клиника на высоком уровне качества осуществляет лечение нейроинфекций. Как известно, хронические или острые нейроинфекции возникают вследствие поражения головного или спинного мозга. Также могут страдать периферические отделы нервной системы. головного мозга. Повреждения в нервной системе могут возникнуть из-за влияния самых разнообразных вирусов или бактерий. В норме нервная система имеет отличную защиту от воздействия неблагоприятных факторов. Болезнетворные микроорганизмы, как правило, поражают организм с ослабленным иммунитетом. Нейроинфекция, последствия которой разнообразны, в нашей клинике диагносцируется и лечится посредством применения современных методов. Используется терапия, направленная на повышение противоинфекционного иммунитета. Специалисты с большим опытом работы добиваются устойчивого результата и применяют комплексные методы лечения. Основные задачи лечения заключаются в устранении возбудителя (вируса, бактерии, грибка), перекрытии пути, через который проник микроорганизм, восстановлении иммунной защиты организма. Все лечение основывается на данных обследования. На первом этапе осуществляется осмотр невролога. Проверяются рефлексы, координация движений. Это необходимо, чтобы отличить нейроинфекцию от других, схожих по симптомам, заболеваний. Далее осуществляется поиск возбудителя. Благодаря качественной лабораторной работе находится возбудитель и проводится оценка работы иммунной системы. Доктор проводит поиск пути проникновения инфекции. Также проводится тщательная диагностика иммунной системы. Электронейромиография дает возможность узнать, имеется ли поражение спинного мозга и периферических отделов нервной системы. МР-томография помогает выявить, имеющиеся очаги воспалительного процесса. Мы рекомендуем при появлении первых симптомов нейроинфекции незамедлительно обращаться за врачебной помощью. Это поможет избежать негативных последствий
Обратите внимание, все виды острых нейроинфекций лечатся в стационаре. У нас в клинике врачи могут лишь заподозрить их наличие и направить в дежурную больницу
На амбулаторном приеме чаще выявляются хронические, вялотекущие виды нейроинфекции или их последствия, проводится восстановительное лечение.
Если речь идет об инфекционных процессах нервной системы детей, то чаще всего это острые нейроинфекции детей.