Остеомиелит (m86)
Содержание:
- Содержание инструкции
- Фармакодинамика
- Противопоказания
- Профилактика
- Периостит нижней челюсти: причины
- Прогноз остеомиелита челюсти
- Симптомы
- Действующие вещества, относящиеся к коду M86.9
- Хронический остеомиелит кости челюсти: лечение, код мкб 10
- Эпидемиология
- Симптоматика опухоли
- Периостит нижней челюсти: лечение
- Предпосылки появления и классификация заболевания
- Остеомиелит нижней челюсти
- Виды остеомиелита
Содержание инструкции
Фармакодинамика
• Прочие ненаркотические анальгетики, включая нестероидные и другие противовоспалительные средства. • Другие иммуномодуляторы.
Иммуностимулирующее средство, оказывает также противовоспалительное действие. Подавляет (обратимо на 6–8 ч) гиперактивность макрофагов, снижает избыточный синтез ФНО, интерлейкина 1, продукцию активных форм кислорода и тд; острофазных белков, ответственных за развитие токсического и диарейного синдрома. Нормализует функциональное состояние макрофагов, приводит к восстановлению их антиген-представляющей и регулирующей функции. Увеличивая функциональную антибактериальную активность нейтрофильных гранулоцитов, усиливает фагоцитоз и повышает неспецифическую защиту организма.
Выводится преимущественно почками. T1/2 — 15–30 мин.
Противопоказания
Острые и хронические воспалительные заболевания ЖКТ, сопровождающиеся интоксикацией и/или диареей. У детей старше 6 лет: гнойные хирургические заболевания (ожоги. Рецидивирующий фурункулез. Хронический остеомиелит. Гангренозный аппендицит с оментитом. Перитонит. Гнойный плеврит); частые рецидивирующие заболевания дыхательных путей и ЛОР-органов бактериальной и вирусной этиологии. Суппозитории ректальные (дополнительно): хронический рецидивирующий фурункулез, хроническая рецидивирующая герпесвирусная инфекция, послеоперационные гнойно-септические осложнения — в составе комплексной терапии.
Гиперчувствительность, беременность, период лактации, детский возраст (до 6 лет).
Профилактика

В качестве профилактических мер, ведущие доктора рекомендуют вести здоровый образ жизни: отказаться от курения и алкоголя, стараться больше гулять на свежем воздухе, правильно и сбалансировано питаться.
Не запрещены в период ремиссии физические нагрузки малого уровня сложности (бег на небольшие расстояния, скандинавская ходьба, йога, ЛФК, плавание).
Особым эффектом обладает бассейн. Он одновременно укрепляет нужные группы мышц, закаляет, повышает иммунитет и дарит прекрасное настроение.
Самым главным правилом в перечне профилактических мероприятий является своевременное обращение к специалисту, в случае внезапно возникшей боли или дискомфорта в области спины.
Периостит нижней челюсти: причины
Все хирургические патологии, и периостит нижней челюсти не исключение, имеют этиологию бактериальную. То есть для нагноения нужны микроорганизмы и макроорганизм с достаточным иммунитетом для формирования реакции.
В основном этиология таких челюстных процессов – это грамм-позитивная флора, то есть стрептококки и стафилококки. И хотя причина всегда микробная, но путь попадания также имеет свое значение.
Первичный и наиболее распространенный одонтогенный путь, когда прогрессирование патологии идет от определенного зуба, далее в корень, а уже оттуда на надкостницу. Гематогенный путь связан с распространением по крови, это сигнализирует, если где-то в организме есть очаг инфекции, то есть риск наличия распространения бактерий с одного бактериального очага по всему организму, особенно при падении иммунной системы, в том числе и в надкостницу кости нижней челюсти.
Все они имеют общего возбудителя бета-гемолитический стрептококк группы А. Помимо этого к развитию заболевания могут привести осложнения гриппа, кори и подобных детских болезней.
Распространение происходит по лимфатическим капиллярам, которые дренируют определенную область. Травматический путь бывает при массивных травмах, когда открытые повреждения и переломы нижней челюсти ведут к попаданию инфекции непосредственно к надкостнице и нарушают работу иммунной системы.
Удаления зубов и хирургические вмешательства также способны привести к сходного рода проблемам.
Самая распространенная причина периостита нижней челюсти все же происходит от зубов, при этом множество заболеваний способны приводить к подобным результатам, но все же для этого нужно снижение иммунитета, переохлаждение и подобные условия.
Нередко в такую патологию прогрессирует периодонтит нижней челюсти, особенно его хронические формы. К такому исходу может приводить альвеолит, воспаление зубов мудрости, особенно при отсутствии их санации, нагноившееся кисты, которые нередко ничем себя не выдают.
Механизм в таком случае заключается от перехода по костным каналам, а уже попав под надкостницу, развивается в патологический процесс, переходя из компактного и губчатого слоя челюсти.
Прогноз остеомиелита челюсти
Если больной своевременно обратился в поликлинику к специалисту, то прогноз остеомиелита челюсти врачи дают преимущественно положительный. Если же пациент попал в больницу в острой форме течения болезни, то однозначно что-то прогнозировать сложно. Ведь неизвестно, как сработает и сам организм, насколько у него хватит своей внутренней силы в борьбе с болезнью. Осложнения, которые могут возникнуть в процессе лечения, разнообразны.
- Может возникнуть септический шок как последствие интоксикации организма.
- Острая легочная недостаточность.
- Гнойная инфекция способна привести к флебиту лицевых вен.
- Легочные и мозговые абсцессы.
- Менингоэнцефалит и менингит.
- Большая вероятность развиться сепсису.
- Многие из вышеприведенных диагнозов могут привести и к летальному исходу.
- Также, при значительных костных поражениях существует вероятность возникновения патологического перелома или ложного сустава, что всегда приводит к челюстной деформации.
Внимательно ознакомившись с темой статьи, можно многое узнать об остеомиелите челюсти. Главное сделать правильные для себя выводы. В любой ситуации на первое место выходят профилактические мероприятия, которые помогут уберечь Вас от этой достаточно неприятной и коварной болезни. Нужно просто жить и радоваться, но при этом необходимо ненавязчиво организовать свою жизнь так, чтобы озвученные выше мероприятия стали неотъемлемой частью вашего существования. Если же болезнь все-таки дала о себе знать, вызывайте скорую или немедленно обращайтесь к врачу. Только специалист сможет поставить правильный диагноз и приписать эффективное лечение. Своевременное обращение в поликлинику позволит не только пресечь болезнь на более легкой стадии, но может и спасет Вам жизнь.
Симптомы
Клиническое течение хронического остеомиелита складывается из двух фаз: рецидива и ремирсии. При активной патогенной флоре на фоне бслабления организма, охлаждения, травмы и других факторов происходит обострение хронического остеомиелита — фаза рецидива заболевания. Под воздействием антимикробного лечения или самопроизвольно острота воспалительных изменений проходит и наступает фаза ремиссии заболевания. Такая смена фаз может повторяться многократно.
Хронический остеомиелит характеризуется триадой основных признаков: рецидивирующим течением, наличием секвестра (или остеомиелитической полости), гнойным свищом. Рецидив хронического остеомиелита проявляется ухудшением общего состояния. У больного отмечаются недомогание, слабость, головная боль, повышение температуры тела, потливость, может быть озноб. У него появляется боль в конечности, открывается гнойный свищ. В ряде спучаев над хроническим остеомиелитическим очагом кожа становится гиперемированной и инфильтрация мягкий тканей, в последующем — симптом флюктуации, открывается ранее закрывшийся гнойный свищ либо происходит самопроизвольное вскрытие флегмоны в новом месте.
https://youtube.com/watch?v=GKMr_YaLqbo
После опорожнения гнойника уменьшается интоксикация, температура становится субфебрильной, местное воспаление постепенно ликвидируется, гнойный свищ продолжает функционировать или тоже постепенно закрывается. Наступает фаза ремиссии остеомиелита, которая вновь может смениться фазой рецидива. Клиническое течение различных видов хронического остеомиелита в принципе идентично — происходит смена фаз заболевания. Но при посттравматическом (в том числе огнестрельном остеомиелите) воспаление кости обычно ограничено областью перелома, откуда исходят гнойные свищи.
Необходимо уточнить число рецидивов заболевания, продолжительность ремиссии, отхождение из свищей мелких костных секвестров. Выясняют число операций в прошлом, их характер, вид пластики костной полости, ближайший послеоперационный результат. При выяснении жалоб следует уточнить иррадиацию болей в суставы, наличие болей по ходу сосудисто-нервных пучков, что может указывать на образование новых гнойных затеков. Общие симптомы при рецидиве остеомиелита идентичны любому гнойному хирургическому заболеванию, поэтому определяют температуру тела, делают необходимые анализы крови и мочи.
При определении местных изменений следует обратить внимание на распространенность гиперемии кожных покровов, инфильтрацию мягких тканей, наличие симптома флюктуации
Важно уточнить степень функционирования свища, исследовать его пуговчатым зондом, что позволяет у некоторых больных установить локализацию остеомиелитического очага. При наличии язв в местах длительного существования гнойного свища необходимо тщательно осмотреть их поверхность и края и при малейшем подозрении на малигнизацию произвести биопсию
Для уточнения распространенности воспалительного процесса на соседние суставы определяют объем движений, наличие болезненности и выпота в них
При наличии язв в местах длительного существования гнойного свища необходимо тщательно осмотреть их поверхность и края и при малейшем подозрении на малигнизацию произвести биопсию. Для уточнения распространенности воспалительного процесса на соседние суставы определяют объем движений, наличие болезненности и выпота в них.
Действующие вещества, относящиеся к коду M86.9
Ниже приведён список действующих веществ, относящихся к коду M86.9 МКБ-10 (наименования фармакологических групп и перечень торговых названий, связанных с этим кодом).
- Действующие вещества
-
Ампициллин
Фармакологическая группа: Пенициллины
-
Бактериофаг стрептококковый
Фармакологическая группа: Вакцины, сыворотки, фаги и анатоксины
-
Бензилпенициллин
Фармакологическая группа: Пенициллины
-
Гидроксиметилхиноксалиндиоксид
Фармакологическая группа: Прочие синтетические антибактериальные средства
-
Гидроксиметилхиноксалиндиоксид + Диоксометилтетрагидропиримидин + Тримекаин
Фармакологическая группа: Прочие синтетические антибактериальные средства в комбинации с другими препаратами
-
Имипенем + Циластатин
Фармакологическая группа: Карбапенемы в комбинации с другими препаратами
-
Кальцитонин
Фармакологические группы: Гормоны щитовидной и паращитовидных желёз, их аналоги и антагонисты (включая антитиреоидные препараты), Корректоры метаболизма костной и хрящевой ткани
-
Канамицин
Фармакологическая группа: Аминогликозиды
-
Карбенициллин
Фармакологическая группа: Пенициллины
-
Клиндамицин
Фармакологическая группа: Линкозамиды
-
Нетилмицин
Фармакологическая группа: Аминогликозиды
-
Нифлумовая кислота
Фармакологическая группа: Прочие ненаркотические анальгетики, включая нестероидные и другие противовоспалительные средства
-
Олеандомицин + Тетрациклин
Фармакологические группы: Макролиды и азалиды в комбинации с другими препаратами, Тетрациклины в комбинации с другими препаратами
-
Пиперациллин
Фармакологическая группа: Пенициллины
-
Повидон-Йод + Калия йодид
Фармакологическая группа: Антисептики и дезинфицирующие средства в комбинации с другими препаратами
-
Рокситромицин
Фармакологическая группа: Макролиды и азалиды
-
Спирамицин
Фармакологическая группа: Макролиды и азалиды
-
Тобрамицин
Фармакологические группы: Аминогликозиды, Офтальмологические препараты
-
Трипсин
Фармакологическая группа: Ферменты и антиферменты
-
Цефазолин
Фармакологическая группа: Цефалоспорины
-
Цефамандол
Фармакологическая группа: Цефалоспорины
-
Цефокситин
Фармакологическая группа: Цефалоспорины
-
Цефоперазон
Фармакологическая группа: Цефалоспорины
-
Цефотаксим
Фармакологическая группа: Цефалоспорины
-
Цефтазидим
Фармакологическая группа: Цефалоспорины
-
Цефтриаксон
Фармакологическая группа: Цефалоспорины
Хронический остеомиелит кости челюсти: лечение, код мкб 10

Переход остеомиелита в хроническую форму обусловлен рядом причин, из которых главными являются поздно начатое лечение, недостаточно правильное проведение операции, ошибки антибиотикотерапии.
Переходу острого процесса в хроническую стадию способствует недостаточное дренирование гнойного очага в кости. Чаще всего это происходит в тех случаях, когда не рассекается надкостница над всей пораженной частью кости и нанесенные фрезевые отверстия не соответствуют распространенности остеомиелитического процесса.
Главными ошибками антибиотикотерапии является использование антибиотиков без учета изменяющейся чувствительности патогенной флоры и необоснованно раннее прерывание курса антибиотикотерапии.
Этиология
• Острый гематогенный
остеомиелит
— золотистый стафилококк, стрептококки, коагулаза — отрицательные стафилококки, Haemophilus influenzae, грамотрицательные микроорганизмы.
M86. Остеомиелит.
Действующие вещества для лечения M86 Остеомиелит
ЭПИДЕМИОЛОГИЯ
Остеомиелит — тяжёлая и распространённая патология детского возраста. В последние годы во многих регионах России количество больных имеет определённую тенденцию к уменьшению.
При этом прослеживается патоморфоз болезни. В возрастном аспекте лидируют дети школьного возраста.
Увеличивается доля новорождённых и детей грудного возраста, больных эпифизарным остеомиелитом. Изменились сезонность и формы заболевания.
Почти в 70% случаев преобладает местно-очаговая форма. Уменьшилось количество больных с атипичными и первично-хроническими формами острого гематогенного остеомиелита.
Мальчики страдают в 2-3 раза чаще девочек.
Хронический остеомиелит.
Хронический остеомиелит
Описание
Хронический остеомиелит – гнойное или пролиферативное воспаление костной ткани, характеризующееся образованием секвестров или отсутствием тенденции к выздоровлению и нарастанием резорбтивных и продуктивных изменений в кости и периосте спустя 2-3 мес от начала острого процесса.
Эпидемиология
Несмотря на неуклонный прогресс в понимании патогенеза костно-суставной инфекции и внедрение современных методов диагностики и лечения, количество таких больных за последние 30 лет не имеет тенденции к снижению.
Острый гематогенный остеомиелит встречают у 2 из 10 000 детей, хронический остеомиелит — у 2 из 10 000 человек, причём кости нижних конечностей поражаются в 90% случаев. На большеберцовую кость приходится 50%, бедренную — 30%, малоберцовую — 12%, плечевую — 3%, локтевую — 3% и лучевую — 2% поражения длинных костей. В настоящее время в эпидемиологии остеомиелита длинных костей прослеживают несколько тенденций. Произошли изменения в структуре гематогенного остеомиелита. В ведущих индустриальных странах отмечают снижение заболеваемости острым гематогенным остеомиелитом длинных костей у детей (2,9 новых случаев на 100 000 населения в год) и золотистого стафилококка как основного возбудителя заболевания — с 55 до 31%. В государствах с развитой инфраструктурой эти заболевания стали достаточной редкостью.
В последние годы произошло увеличение числа пациентов с посттравматическим остеомиелитом. Это связано, прежде всего, с ростом травматизма, особенно в результате дорожно-транспортных происшествий, с изменениями микрофлоры, способной вызвать нагноение, и с нарушениями иммунной системы человека. Развитию костной инфекции способствуют сахарный диабет, облитерирующие заболевания сосудов, опухоли, алкоголизм и табакокурение. У взрослых основной причиной остеомиелита служат переломы длинных костей. Развитие этого патологического состояния зависит от многих факторов и прежде всего от локализации и объёма повреждения кости и мягких тканей, нарушения кровоснабжения и иннервации, своевременности и качества проведения первичной хирургической обработки, метода антибиотикопрофилактики, выбора метода остеосинтеза и пластического закрытия ран. В связи с этим заболеваемость остеомиелитом варьирует в широких пределах — от 0,5-2% при оперативном лечении закрытых переломов и травмах верхней конечности до 50% и выше при открытых переломах голени и бедра с обширным повреждением мягких тканей.
В современных условиях возросла роль гнойных осложнений, в том числе и остеомиелита, после огнестрельных ранений конечностей, основными причинами которых служат тяжесть ранений костей и суставов, а также дефекты лечения, допущенные на этапах медицинской эвакуации. По опыту послевоенных вооружённых конфликтов, частота развития огнестрельного остеомиелита составляет не менее 9-20%.
Во всём мире при лечении переломов широкое распространение получили различные виды погружного металлоостеосинтеза. Неоправданное расширение показаний к оперативным методам при тяжёлых переломах с обширным повреждением мягких тканей, несоблюдение сроков и техники выполнения операций, неправильный выбор оперативного пособия и металлоконструкции приводят к тяжёлому гнойному воспалению костей и суставов. Нагноение вокруг спиц и стержней, а также «спицевой» остеомиелит остаются наиболее распространёнными осложнениями при проведении остеосинтеза аппаратами внешней фиксации. В мире ежегодно производят около 1 млн операций протезирования коленного и тазобедренного сустава. Поэтому большой проблемой, особенно в развитых странах, становится остеомиелит, возникающий после эндопротезирования.
Симптоматика опухоли
Заметить начальный этап развития остеомы бывает затруднительно – опухолевый очаг формируется внутри кости челюсти и не проявляет себя. Она становится диагностическим сюрпризом – при проведении рентгенографии специалист видит затемнение на снимке.

Однако по мере роста новообразования при значительных размерах опухолевого дефекта клинические проявления становятся более заметными:
- заметное визуально выпячивание тканей челюсти – внутрь/кнаружи, плотное на ощупь, гладкое либо бугристое;
- болезненные ощущения – из-за сдавливания нервных окончаний, соседних тканей;
- асимметрия лица;
- некоторая отечность, пастозность;
- постепенно формируется нарушение прикуса;
- возможно ограничение движений челюстями – невозможность полностью открывать рот;
- затруднение дыхания через нос;
- при прорастании новообразования из верхней челюсти в глазницу появляются нарушения со стороны зрения – выпячивание глазного яблока, косоглазие, снижение остроты восприятия предметов.

Помимо физиологических проявлений, больной испытывает и психологический дискомфорт, ведь наблюдается ухудшение внешности, добавляются проблемы с общением, приемом пищи. Поэтому затягивать с консультацией специалиста не рекомендуется.
Периостит нижней челюсти: лечение
При проведении терапии существуют два самых важных момента:
- купирование гнойно-некротического процесса;
- регенерация и восстановление целостности кожи и слизистых.
Для этих целей применяются различные методы в зависимости от стадии и формы патологии. Лечение проводится комплексно в условиях стационара с применением различных подходов и методик.
Оперативный путь
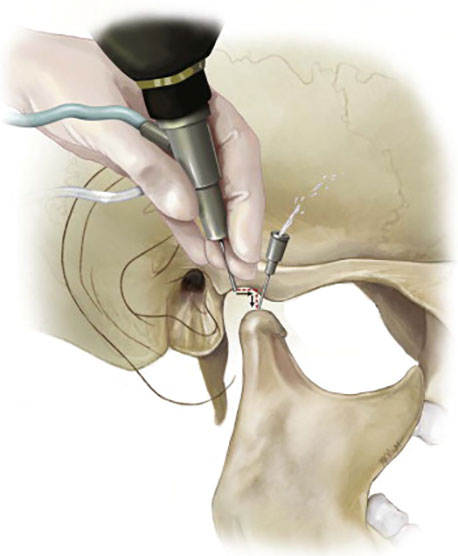
Это основное средство для отведения гноя из полости кости. В условиях операционной при общем наркозе проводится вскрытие раны для удаления пораженных зубов и ликвидации отмершего участка кости с последующей тщательной антисептической обработкой очага воспаления.
В ходе операции обеспечивается хорошее дренирование для отведения из раны содержимого в постоперационный период, после чего всю оставшуюся полость зашивают.
Медикаментозные меры
После санации свищевых проходов их тщательно промывают антисептическими препаратами, иногда применяются противовоспалительные блокады для купирования процесса.
По данным антибиотикограммы (анализа на реакцию к определенным группам антибиотиков) назначается антибиотикотерапия. При остеомиелите необходимо создание высокой концентрации антибиотиков в крови и тканях организма, поэтому применяется эндолимфатическое, внутриартериальное или внутрикостное введение лекарств.
Для сокращения времени заживления и регенерации кожных покровов на дренажах производятся перевязки с применением мазей местного действия.
В период терапии также применяются меры, направленные на восстановление иммунного статуса, и общеукрепляющая терапия.
Физиотерапевтическое лечение
Обычно назначается со второго дня лечения, и включает в себя местное воздействие на очаг поражения. Данные методы позволяют снизить отечность мягких тканей лица, улучшить кровоснабжение пораженных участков и размягчить кожные рубцы. К физиотерапевтическим методам воздействия на остеомиелит относятся:
- электрофорез;
- УВЧ;
- СВЧ;
- массаж;
- ГНЛ.
Методы народной медицины
Разнообразие предлагаемых средств и рецептов народной медицины по борьбе с остеомиелитом не должно создать иллюзию, что выздоровление может наступить после применения исключительно таких методов.
Применение народных средств целесообразно на этапе восстановления после преодоления острого процесса.
Данная патология успешно лечится и можно добиться полного выздоровления при верных подходах. В серозной стадии возможно обойтись консервативной терапией, в последующем же проводится хирургический разрез.
Предпосылки появления и классификация заболевания
Она включает в себя огромное количество его видов. Остеомиелит бывает:
- Специфичный – способен развиваться при туберкулезе, сифилисе кости и при неких других не наименее противных заболеваниях.
- Неспецифический – возникает из-за наличия гноеродных микробов.
- Гематогенный. При этом остеомиелите разные возбудители гнойной заразы способны попадать в кровь нездорового из ранее инфицированной открытой раны. Для острой формы является полностью соответствующим процесс скорого прогрессирования воспаления. При этом способен развиться некроз костного мозга.
- Приобретенный – является итогом долгого процесса воспаления, которое распространяется в кость человека. При этой форме образуются гнойнички, которые имеют определенную границу. Конкретно в них и находятся все омертвевшие участки. В том варианте, когда происходит обострение приобретенной формы болезни (это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни и его способности поддерживать свой гомеостаз), возникает тяжкое поражение кости, в итоге она может деформироваться.
- Экзогенный, при котором зараза просачивается в момент операции или каких-то ранений. Эта форма распространяется по мягеньким тканям и всем окружающим органам.
- Посттравматический – способен развиваться при наличии открытых переломов (многозначный термин, означающий: Перелом кости Общие Автоперелом Маршевый перелом Отрывной перелом Патологический перелом Стрессовый перелом Конкретные Перелом бедренной кости Перелом голени). Заболевание (это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни и его способности поддерживать свой гомеостаз) способна прогрессировать в том варианте, ежели вышло загрязнение во время (форма протекания физических и психических процессов, условие возможности изменения) травмирования. Чрезвычайно большой риск развития отданного типа возникает, ежели происходит широкое поражение мягеньких тканей, а также при неких других причинах. При остеомиелите в этой ситуации мучаются полностью все отделы кости.
- Послеоперационный – является одной из разновидностей посттравматического типа недуга. Он способен развиваться в момент проведения операции при наличии закрытого перелома, при установке спиц и в неких других ситуациях.
- Спицевой. Этот тип способен появиться в процессе наложения скелетного вытяжения.
- Травматический – развивается в основном при открытых переломах кости, операциях на ней и при огнестрельном ранении. Бактерии, попавшие в рану (нарушение анатомической целостности кожи или слизистых оболочек на всю их толщину, с возможным повреждением более глубоко лежащих тканей, вызванное внешним фактором, например, механическим), способны сходу же просачиваться в кровь человека. Не считая того, процесс воспаления происходит из-за повреждений нервишек и сосудов. Те ткани, которые находятся вокруг перелома, стают безжизненными.
Существует еще одна классификация. Для начала необходимо узнать, что таковое МКБ -10. МКБ -10 расшифровывается как интернациональная классификация заболеваний. Благодаря ей можно с легкостью не лишь диагностировать заболевание, но и отследить всю ее статистику, конфигурации, а не считая этого и смертность.
Классификация остеомиелита по МКБ -10:
- М86.0 является острой гематогенной формой заболевания;
- М86.1 – этот код включает в себя другие формы острого типа;
- М86.2 – подострая;
- М86.3 – приобретенный тип недуга многоочаговый;
- М86.4 – приобретенная форма с наличием дренированного синуса;
- М86.5 – другие приобретенные гематогенные типы недуга;
- М86.6 – другая приобретенная форма недуга;
- М86.8 – полностью другой тип болезни;
- М86.7 – вид заболевания, который не был уточнен.
Остеомиелит нижней челюсти
Это заболевание является наиболее часто диагностированным врачами при локализации заболевания остеомиелита в челюстной области. Развитие болезни, зачастую, происходит благодаря попаданию через лимфососуды и костные каналы патогенной флоры к костной ткани нижней челюсти. Еще один из путей попадания – через пульпу поврежденного зуба.
Одним из первых проявляющихся симптомов при нем – это снижение чувствительности рецепторов нервных окончаний нижней губы и подбородка. Значительно возрастает и чувствительность больного зуба. Боль при дотрагивании становится более острой, пульсирующей. Это все относится к одонтогенной форме заболевания.
Но причиной, которая может вызвать развитие остеомиелита может стать и травма челюстной зоны, а так же ее перелом – эти первопричины дают толчок к развитию травматической его формы.
И третья разновидность болезни – гематогенная. Инфекция попадает к очагу воспаления через кровь. Причиной инфицирования крови может быть простая инъекция, либо переливание крови.
Для остеомиелита нижней челюсти присуши все проявления, наблюдающиеся при гнойной лихорадке. Идет общая интоксикация организма, появляется озноб (особенно в вечернее время), дыхание и пульс становится учащенным. При острой стадии болезни, резко подскакивает температура, порой подходя к критическим показателям в 40оС. Болевые ощущения как бы расползаются, захватывая все большую область: усиливается дискомфорт при жевании, становится трудно глотать.
По уровню тяжести данное заболевание делят на: легкое, среднее и тяжелое. Различают так же, по величине, задействованной в воспалительном процессе области: диффузная и ограниченная. А так же деление идет на остеомиелит челюсти прошедший без осложнений и болезнь, повлекшая за собой существенные осложнения.
Одонтогенный остеомиелит нижней челюсти
Одонтогенная разновидность данной болезни, по данным медицинских наблюдений встречается значительно чаще, чем всех остальных. Львиная доля всех случаев припадает на одонтогенный остеомиелит нижней челюсти. Заболевание вызвано бактериальной патогенной флорой, которая по пораженному каналу (поражение зубного канала, кариес и другие нарушения целостности зуба) попадают в район пульпы и периодонта, провоцируя очагах воспаления.
В последнее время все чаще возбудителями воспаления кости является облигатно-анаэробная флора, до определенного времени преобладающими были такие бактерии как белый и золотистый стафилококки, стрептококки, разновидности палочковидных бактерий…
Но для развития воспаления не достаточно наличия проникающей инфекции. Необходимо присутствие и других факторов: сниженный, по какой бы то ни было причине, иммунитет больного и, высокая степень способности данного инфекционного штамма микроорганизма или вируса заразить организм. У маленьких деток, в связи с еще достаточно несовершенной системой защиты организма, весы склоняются, чаще всего, в сторону болезни.
Травматический остеомиелит нижней челюсти
Он зачастую возникает при ранении или травме, вызвавшей перелом нижней челюсти (при таком же повреждении верхней челюсти, такие последствия возникают не часто). Не каждый воспалительный процесс после повреждения костной ткани может привести к остеомиелиту челюсти. Если процесс воспаления локализован только в зоне первичного повреждения и не распространяется на периферийные зоны, то его можно классифицировать как очаговое нагноение на кости. При адекватном лечении, начатом на зарождающейся стадии болезни, данный процесс купируется достаточно быстро и не перерождается в отмирание костных материй.
Любой перелом не проявляется сам по себе. В параллель с ним, больной получает повреждение мягких тканей, сильный ушиб. Не обходится и без кровоизлияний, образующих гематомы. Это удачный момент для занесения вируса и дальнейшего роста флегмоны, либо появления абсцесса. Если своевременно произвести санацию и вскрыть гнойник, поддержать потерпевшего общеукрепляющей терапией, можно в короткое время приостановить распространение воспалительного процесса, не доводя до некротических проявлений. Если же больной получает неадекватное лечение или не получает его совсем, то развитие остеомиелита очень велико.
Основная причина возникновения травматического остеомиелита нижней челюсти, это нарушение обменных процессов и микроциркуляции, необходимых для нормальной работы организма. Развитию данного заболевания способствует, прежде всего, позднее обращение пациента к врачу, либо несвоевременное и неправильное лечение, а также сопутствующие другие тяжелые заболевания и не соблюдение больным гигиены ротовой полости.
Виды остеомиелита
Хронический тип поражения костной ткани врачи классифицируют с учетом разных факторов. Специалистами принято выделять нижеприведенные виды:
- специфический. Развивается этот вид при развитии в организме сифилиса, туберкулеза сочленений, костей, бруцеллеза;
- неспецифический. Его развитие провоцируют гноеродные бактерии. Примерно 90% случаев инфицирование происходит золотистым стафилококком. Возбудителями могут выступать кишечная палочка, стрептококки и иногда грибки.
Учитывая путь попадания микробов внутрь тканей, принято отличать такие виды патологии:
- экзогенный. К кости инфекция может проникать после ранений, операций. Распространяться на кость она начинает от мягких тканей;
- эндогенный. Он же рассматривается, как гематогенный. В рассматриваемой ситуации гнойная инфекция проникает из любых удаленных очагов. Она распространяется кровяным током.
В качестве очагов воспаления могут рассматриваться раны, фурункулы, флегмоны, тонзиллит и даже кариозные зубы и другие поражения ротовой полости (одонтогенная форма патологии нижней или верхней челюсти).
Отличие между экзогенным, эндогенным остеомиелитом заключается в происхождении, его проявлении. Затем признаки патологии практически одинаковые. Экзогенная патология делится еще на ряд подвидов:
- огнестрельный. Его развитие провоцирует огнестрельный перелом;
- посттравматический. Возникает при открытых переломах;
- контактный. Началом служит переход из расположенных рядом тканей;
- послеоперационный. Развитию патологии способствует операция на костях, проведение спиц.
Стадии остеомиелита