Спастический центральный паралич: симптомы и признаки, лечение и прогноз
Содержание:
Симптомы центрального паралича
Существует масса характерных признаков, отличающих паралич по центральному типу от других нарушений двигательной функции отдельных группы мышц, связанных с повреждением головного или спинного мозга. К наиболее характерным особенностям центрального паралича относятся:
- мышечная гипертония;
- расширение области распространения рефлексов;
- гиперрефлексия;
- клонусы коленных чашечек или стоп.
Мышечная гипертония – это явление, которое характеризуется патологическим напряжением мышц. При такой патологии мышцы при пальпации имеют плотную консистенцию. Кроме того, отличительной чертой этого состояния является повышенная сопротивляемость мышц как при пассивном движении, так и при направленном воздействии. При наличии выраженной гипертонии мышц наблюдается появление контрактур, которые приводит к значительному или полному ограничению возможных пассивных и активных движений. При появлении контрактуры конечность, как правило, застывает в неестественном положении.
Гиперрефлексия, сопровождающаяся увеличением зоны воздействия рефлексов, может провоцировать многие видимые проявления центрального паралича. Клонусы коленных чашечек и стоп характеризуются появлением ритмичных сократительных движений отдельных мышц как реакции на растяжение сухожилий. Как правило, клонусы – это следствие значительного усиления сухожильных рефлексов. Как правило, клонус стоп является следствием быстрого тыльного сгибания. В ответ на подобное воздействие наблюдается рефлекторное ритмичное подергивание стопы. Клонус коленной чашечки, как правило, развивается вследствие резкого отведения ноги вниз.
Появление патологических рефлексов является показательным признаком поражения любого уровня пирамидного пути. Можно выделить кистевые и стопные патологические рефлексы. К наиболее показательным патологическим рефлекторным движениям относятся рефлексы Жуковского, Бабинского, Гордона, Россолимо, Оппенгейма и Шеффера.
Помимо всего прочего, показательными являются защитные рефлексы, которые провоцируют подергивание парализованной конечности в ответ на механическое или температурное воздействие.
Еще одним характерным признаком развития центрального паралича являются синкинезии. Синкинезии – это непроизвольные содружественные движения в поврежденной конечности на фоне активных направленных действий. Примером синкинезии может служить размахивание руками во время ходьбы, сгибание или разгибание рук либо ног при совершении активных движений на половине тела, не подверженной центральному параличу. Существует масса разновидностей синкинезий, которые могут указывать на спастический паралич.
Спастичность мышц, являющаяся следствием повышения рефлекторного тонуса, нередко распределена неравномерно. В большинстве случаев при центральных параличах поражается сразу половина тела, причем рука в этом случае, как правило, приближена к телу, кисть и все пальцы согнуты, в то время как нога полностью разогнута как в тазобедренном, так и в коленном суставе, а ступня согнута и повернута внутрь. Подобное положение конечностей является очень распространенным проявлением центральной гемиплегии. Характерная поза, получающаяся при таком расположении конечностей при центральном параличе, известна как проявление Вернике-Манна. Походка у людей, имеющих подобное проявление центрального паралича, очень своеобразна, так как для того, чтобы не цепляться носком пораженной ноги за пол, больной вынужден далеко отводить ее. Центральный паралич лицевого нерва, как правило, сопровождается онемением языка и неба мимическими тиками, непроизвольными движениями глаз и т. д.
Несмотря на значительное усиление сухожильных рефлексов, при центральном параличе наблюдается значительное снижение или полная утрата брюшных, кремастерных и подошвенных рефлексов. Помимо всего прочего, для центрального паралича характерно отсутствие выраженной атрофии мышц. К наиболее заметным проявлениям центрального паралича относятся:
- неестественная поза больного;
- малая или повышенная подвижность;
- парез мимической мускулатуры;
- нарушения фонации во время речи;
- расстройства речи;
- судорожные подергивания мышц;
- дрожание мышц;
- неправильная походка;
- наморщивание мышц кверху;
- непроизвольное открывание рта;
- смыкание век;
- непроизвольное пожимание плечами;
- непроизвольные сгибание и разгибание кистей локтевых и других суставов;
- повышенный тонус мышц при прощупывании.
Все симптомы, сопровождающие спастический паралич, позволяют не только отличать его от периферической формы нарушения двигательной способности, но и выявить основную область поражения пирамидного пути.
Диагностические мероприятия
При посещении доктора он проводит осмотр пациента и сбор анамнеза, что предоставляет возможность постановки предварительного диагноза. Для его подтверждения и определения причин патологии рекомендовано использование лабораторных и инструментальных методик:
Токсикологическеого анализа крови, с помощью которого обнаруживается отравление.
- Анализа крови. Предоставляет возможность определения воспалительного процесса.
- Пробы с призерином. Предоставляет возможность определения миастении.
- Электронейромиографии. С помощью диагностической методики определяется оценка электрической активности мышц.
- Электроэнцефалографии. Методика применяется для определения работоспособности различных участков мозга.

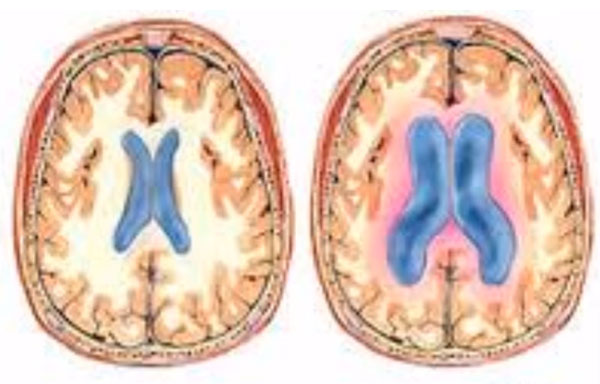
- Компьютерной томографии. Обеспечивает послойное изучение структур головного мозга и определения нарушений в органе.
- Магниторезонансной ангиографии. Применение методики осуществляется для определения проходимости и целостности артерий в головном мозге.
- При возникновении необходимости пациент консультируется с нейрохирургом.
При подозрении на патологический процесс рекомендовано проведение комплексной диагностики. Это предоставит возможность определения причин и назначения действенного лечения пареза.
Методы диагностики
В первую очередь для постановки диагноза врач собирает сведения, опрашивая предполагаемого больного о точном месте локализации слабости, возможных провоцирующих факторах, а именно, о травмах головы и мозга в анамнезе, перенесенном инсульте, др. Также исследуют наследственный анамнез, выясняя, были ли случаи развития патологии у ближайших родственников. Выясняют, какой образ жизни ведет человек, какую должность занимает, курит ли, злоупотребляет ли алкоголем.
Далее проводится неврологический осмотр, который позволяет определить мышечную силу и, как следствие, степень тяжести патологических изменений. Существует специальная шкала, которая имеет 5 баллов:
- 5 баллов указывают на отсутствие пареза, сохранение мышечной силы;
- 4 балла указывают на развитие пареза в легкой форме;
- 3 балла говорят об умеренном парезе;
- 2 балла свидетельствуют о выраженном парезе;
- 1 балл указывает на резко выраженную патологию;
- 0 баллов – паралич.
Проведение неврологического осмотра необходимо для дифференциальной диагностики между периферическим и центральным парезом. Исследуют активные и пассивные движения, рефлексы, проверяют мышечный тонус, выявляют атрофию, фасцикулярные и фибриллярные подергивания.
Требуется проведение инструментальных и лабораторных исследований. Чтобы обнаружить признаки отравления, проводится токсикологическое исследование кровяной жидкости. С помощью общего анализа крови выявляют признаки воспалительного процесса, а это – повышенный уровень содержания лейкоцитарных клеток и скорости оседания эритроцитов.
Точные диагностические результаты дает электронейромиография, которая проводится для оценки электрической активности мышечных структур, скорости проведения нервных импульсов по периферическим нервам.
Проведение электроэнцефалографии назначают для оценки электрической активности определенных зон в головном мозге. Изменение данного показателя характерно для различных заболеваний центральной нервной системы, которые могут протекать с левосторонним гемипарезом.
Компьютерная и магнитно-резонансная томография мозга (спинного и головного) – эффективные методы диагностики причины гемипареза, которые помогают выявить кровоизлияния, опухолевидные новообразования, иные патологические процессы.
В комплексе проводят магниторезонансную ангиографию – исследование сосудов, расположенных в головном мозге, изучение анатомических особенностей, выявление функциональных дефектов даже на начальном этапе.
Симптомы и причины возникновения
Поражения нервов и последующий паралич ног имеют следующую симптоматику:
- Первое подозрение на начало заболевания – потеря чувствительности конечностями. При прикосновениях, изменении температуры больной ничего не чувствует. В это же время начинает ухудшаться подвижность некоторых мышц.
- Следующая стадия характеризуется тем, парализованные конечности никак не реагируют на болевые ощущения.
- После этого нарушается кровоснабжение мышц, появляются симптомы трофики в пораженных конечностях. Все это приводит к медленной атрофии сосудов, что в конечном счете негативно влияет на всю сердечно-сосудистую систему.
- Если поражение затронуло значительное количество нервных центров, то у больного теряется контроль при совершении актов дефекации и мочеиспускания.
- Когда паралич ног носит временный характер, то пострадавший может ощущать как легкую слабость в мышцах, так и полностью потерять способность к самостоятельному передвижению.
Могут возникать параличи только одной из конечностей. Как правило, такое состояние характерно для больных, перенесших инсульт.
Помимо вышеописанных проявлений, симптомы паралича нижних конечностей могут различаться в зависимости от первопричины, их спровоцировавшей:
- Спастический паралич. Возникает в тех случаях, когда поражен центральный двигательный нейрон. В таком случае мышцы находятся в гипертонусе, возникают новые рефлексы в сухожилиях.
- Вялый паралич ног. В этом случае мышцы пострадавшего чересчур расслаблены. Данное поражение является более глубоким, чем спастическое, и чаще всего возникает, когда поражен спинной мозг в поясничном отделе позвоночника.
Привести к возникновению патологии могут следующие неблагоприятные факторы и заболевания:
- Травмы позвоночника, головного и спинного мозга, полученные механическим путем, а также их переломы различной степен тяжести.
- Нарушение кровообращения как в головном, так и в спинном мозге.
- Если имеются нарушения в работе обменных процессов организма. Нередко это происходит в мышечных волокнах.
- Болезни, которые негативно влияют на способность к проводимости у нервных волокон. Как правило, это болезнь Альцгеймера.
- Воспалительные процессы гнойного характера, возникающие в головном и спинном мозге после травм и повреждений, а также неквалифицированно оказанной медпомощи.
- Поражение нервной системы тяжело переносимыми заболеваниями. Самый яркий пример – ботулизм, возникающий после употребления некачественно простерилизованных консервов.
- Болезни, которые поражают моторные нейроны. Это может быть рассеянный и атрофический склероз, атрофия мышечных волокон.
- Эпилептические припадки и инсульты различной степени тяжести.
- Воспалительные заболевания, которые поражают именно мозг. Как правило, это энцефалит или менингит.
- Если у больного имеются опухоли любого характера как в головном, так и в спинном мозге.
- Перенесенные психологические травмы и сильный стресс, которые также могут вызвать временный паралич ног.

Вышеописанные причины и их обилие могут вызвать некоторые затруднения в диагностике и потребовать проведения обширных исследований. Когда причина установлена, врачами-неврологами разрабатывается схема лечения, которая является строго индивидуальной в каждом конкретном случае.
Описание заболевания
Центральным параличом называют нарушение деятельности некоторых отделов головного мозга, вследствие чего происходит расстройство работы мышц и сухожилий. Данное заболевание говорит о том, что у человека произошел разрыв нейронной связи, из-за которого затрудняется передача информации от головного мозга к окончаниям в теле
На начальных стадиях заболевания очень важно уметь отличать центральный и периферический паралич:
- В первом случае наблюдается сбой в работе пирамидной системы, интересной особенностью будет тот факт, что нарушение в работе мышц человека очень часто происходит на противоположной стороне от места, где находятся проблемные участки нервов.
- Во втором случае происходит сбой в работе совершенно иных отделов головного мозга, а выявляемые симптомы будут полностью противоположны центральному параличу, например вместо повышения тонуса мышц наблюдается его снижение.
Центральный и периферический паралич лицевого нерва различаются по таким же признакам. Опытный специалист с легкостью сможет отличить два вида этого недуга друг от друга.
Лечение
При возможности, лечение должно быть направлено на устранение причины, которая привела к развитию синдрома. Как пример- антибактериальная терапия при инфекционном заболевании. Если не удается воздействовать на причину болезни, как при инсульте, например- потому как гибель клеток уже произошла, то приступают к восстановительному лечению.
Если ЦП выступает в качестве стойкого последствия спустя несколько месяцев, необходим курс восстановительного лечения, воздействуя на все его проявления.
- При снижении мышечной силы используют препараты улучшающие и стимулирующие проведение нервных импульсов по оставшимся волокнам. Группа антихолинэстеразных препаратов- обладают таким действием, но использоваться могут при отсутствии спастичности, которая часто имеет место при данном синдроме.
- Регулярные занятия кинезиотерапией (или лечебной физкультурой) с тренировкой силы, ловкости и амплитуды движений в пораженных конечностях.
- Коррекция спастичности или мышечного гипертонуса. Назначаются миорелаксанты- препараты снижающие тонус мышц, расслабляя скелетные мышцы в пораженных конечностях. Если гипертонус выраженный- проводят курс ботулинотерапии, вводя ботулинический токсин или нейропептид в пораженные группы мышц. Такого действия обычно хватает на 2-3 месяца. Позже, нужны повторные процедуры введения нейропептида для снижения спастичности.
Как оценить степень спастичности и как ее корректировать читайте здесь https://insultu-net.ru/spastika-posle-insulta-lechenie-shkala-eshvorta/
Уже при повышении мышечного тонуса выше 2-х баллов по шкале Эшворта (mAS) рекомендовано применение ботулинотерапии
Отмечаю важность двигательной терапии- занятий лечебной физкультурой. Упражнения для тренировки силы и возвращения движений- наиважнейший способ восстановления силы, сниженной при синдроме верхнего мотонейрона
Коррекция мышечной спастики- залог появления подвижности при гипертонусе. Сама спастика- ограничивает движения в конечностях, поэтому сначала ее коррекция, затем упражнения. В противном случае, она просто не позволит выполнять необходимые упражнения.
Если вы считаете статью полезной, можете меня отблагодарить, нажав ниже на одну из кнопок и поделиться статьей в соцсетях. Жду ваших комментариев.
Автор статьи: врач-невролог Постников Александр Юрьевич
Главные симптомы
Признаков у вялой и острой формы периферического пареза довольно-таки много. К ним следует отнести прежде всего повреждение и слабость мышц лица, разлады в мимике. Выраженность клинической картины нарастает стремительно – на протяжении 1-3 суток.
В особенности характерно периферическому парезу лица резкое патологическое изменение внешности из-за нарушения функционирования мышц с одной стороны. При этом уголок рта опускается, складки кожи на травмированной части становятся ровными, приподнять бровь нереально, ровно, как и сделать другие подобные действия:
- наморщить лоб;
- свистнуть;
- оскалить зубы;
- надуть щеку.
С поврежденной стороны глаз становится шире, он может вовсе не закрываться, при этом почти полностью отсутствует возможность опустить веки. Глазное яблоко непроизвольно поворачивается кверху. Речь пациента становится невнятной, вкусовые ощущения существенно меняются, и человек может случайно прикусывать щеку в процессе приема пищи.
Чем тяжелее степень поражения тканей, тем более выраженными становятся признаки. Мимические мышцы травмируются при периферическом парезе, и это явление у половины пациентов проявляется в виде непроизвольных подергиваний и тика. У остальных больных паралич оказывается полным.
Бульбарный паралич
бывает острым или прогрессирующим. Острый бульбарный паралич – одна из форм полиомиелита. Заболевание поражает продолговатый мозг и мост, особенно ядра бульбарных нервов, что приводит к параличу языка, губ, мягкого нёба, гортани и глотки; при этом III, IV и VI нервы часто остаются сохранными. Начинается, как правило, внезапно с головной боли, головокружения, озноба и лихорадки, но без боли в мышцах. Пульс и дыхание становятся аритмичными. Голос приобретает носовой оттенок, речь делается неразборчивой, больной не способен удержать пищу во рту, жидкость отрыгивается через нос, нарушаются глотание и дыхание. Бульбарный паралич может сопровождаться гемиплегией или моноплегией. Течение быстрое, смерть от удушья может наступить в первые несколько дней. В легких случаях происходит восстановление и остается лишь частичный паралич.
Прогрессирующий бульбарный паралич встречается реже, его причина неизвестна. Чаще он наблюдается у мужчин от 40 до 60 лет. Заболевание медленно прогрессирует с развитием двустороннего паралича мышц, иннервируемых VII, IX, X и XII черепными нервами. Мышцы языка, губ, глотки и гортани атрофируются. Изменяется голос, нарастают трудности речи, жевания, глотания. Смерть наступает в течение одного-трех лет. Специфического лечения не существует.
Как вылечить периферический паралич?
Первый шаг к избавлению от этого неприятного состояния – выявить и вылечить заболевание, которое и послужило толчком к развитию паралича. Для достижения оптимального результата комбинируют медикаментозную терапию с физиотерапией и массажем.
Медикаментозная терапия:
- Дибазол. Выпускают как в таблетированной, так и в инъекционной форме. В начале терапии пациентам назначают по 5 мг 5-10 раз в сутки. Курс повторяют через месяц;
- Прозерин. Форма выпуска – таблетки и инъекции. В начале лечения преимущество отдают именно инъекциям. Дозировка не должна быть более 2 мг;
- Мелликтин. Действующее вещество – гидройодид алкалоида. Назначают в виде таблеток или порошков. Длительность курса составляет 8 недель;
- Раствор тиамина хлорида (витамин). Курс лечения – от 10 до 30 дней.
В тяжелых клинических случаях врачи могут прибегнуть к хирургическому вмешательству. Затрагивается только та область спинного мозга, где локализуются поврежденные мышечные волокна.