Перинатальная энцефалопатия — симптомы и лечение
Содержание:
- П122 – наклонные раздельно-совмещенные преобразователи
- Вот те показатели, которые являются ключевыми в оценке нервно-психического развития каждого ребенка
- Диагностика
- Симптомы и прогнозы
- Причины перинатальной энцефалопатии
- Последствия перинатальной энцефалопатии у детей
- А что с животом?
- Правила для всех
- Факторы риска
П122 – наклонные раздельно-совмещенные преобразователи
Хордовые преобразователи типа П122 в основном применяют для контроля кольцевых сварных швов трубных элементов из сталей и полиэтилена диаметром от 14 до 219 мм. с толщиной стенки от 2 до 6 мм., используются контактные раздельно-совмещенные хордовые преобразователи. Применение преобразователей хордового типа особенно эффективно для контроля тонкостенных сварных швов от 2 до 4 мм.
Преобразователи типа П122 предназначены для контроля тонкостенных сварных швов, как правило из нержавеющих, малоуглеродистых сталей и сплавов алюминия Характерная особенность ПЭП – минимальная мертвая зона и фокусировка УЗ поля в определенном диапазоне толщин. Характеристики П 121 представлены в таблице:
| Наименование | Угол ввода | Стрела | Фокусное расстояние по оси Y (глубина) | Фокусное расстояние по оси X | УЗК сварных швов толщиной |
| П122-5,0-65-М | 65о | 7 мм | 9 мм | 13 мм | 7 — 12 мм |
| П122-5,0-70-М | 70о | 7 мм | 5 мм | 10 мм | 5 — 9 мм |
| П122-5,0-75-М | 75о | 7 мм | 4 мм | 9 мм | 4 — 8 мм |
| П122-8,0-65-М | 65о | 5 мм | 6 мм | 9 мм | 5 — 7 мм |
| П122-8,0-70-М | 70о | 5 мм | 4 мм | 8 мм | 3 — 5 мм |
| П122-8,0-75-М | 75о | 5 мм | 3 мм | 7 мм | 2 — 4 мм |
Под заказ возможна поставка специальных преобразователей:
- для контроля деталей железнодорожного подвижного состава;
- наклонные контактные совмещенные ПЭП типа П121 для контроля гибов труб;
- фокусирующие и с плоской излучающей поверхностью для иммерсионного контроля дисков из титановых сплавов и других деталей и заготовок;
- для контроля лопастей летательных аппаратов;
- широкозахватные;
- на фазированных решетках
- для контроля дифракционно-временным методом TOFD
- электромагнитно-акустических преобразователей (ЭМАП)
Для основных типов ПЭП в России принято буквенно-цифровое обозначение, которое формируется следующим образом:
- первый знак – буква П – Преобразователь;
- первая цифра – 1 – контактный, 2 – иммерсионный, 3 – контактно-иммерсионный;
- вторая цифра – 1 – прямой, 2 – наклонный;
- третья цифра – 1 – совмещенный, 2 – раздельно-совмещенный, 3 – раздельный;
- кроме этого производители обычно указывают частоту, угол ввода, размер пьезоэлемента.
Схема обозначения ультразвуковых преобразователей фирмы АКС приведена ниже
 |
Помимо ГОСТ Р 55725-2013 и ГОСТ Р 55808-2013, ультразвуковым преобразователям посвящен ряд методических отраслевых документов, перечисленных в следующей таблице.
| Отрасль промышленности | Норматив |
| Химическая и нефтехимическая промышленность | СТО 00220256-005-2005 |
| СТО 00220256-014-2008 | |
| РДИ 38.18.016-94 | |
| Трубопроводы пара и горячей воды | РД 34.17.302-97 (ОП-501) |
| РД 153-34-1-003-01(РТМ-1с-2002) | |
| Магистральные и промысловые газо и нефтепроводы | СТО Газпром 2-2.4-083-2006 |
| Грузоподъемные механизмы | РД РОСЭК-001-96 |
| Гибы трубопроводов | РД 34.17.418 (И№23 СД-80) |
| Оборудование атомных энергетических установок | ПНАЭ Г-7-030(, )-91 |
| Контроль поковок, литых деталей и заготовок | ОСТ 5.9675-88 |
В данном описании использованы материалы монографии Е.Ф.Кретова «Ультразвуковая дефектоскопия в энергомашиностроении» и учебного пособия для подготовки и аттестации контролеров по неразрушающим и разрушающим методам контроля.
Дополнительные материалы:
- Рекомендации по выбору ультразвуковых преобразователей
- Электромагнитно-акустические преобразователи (ЭМАП)
Смотрите так же разделы – Ультразвуковые дефектоскопы, Ультразвуковые толщиномеры, Гели для УЗК, Эталонные образцы для УЗК, Прайс-лист Оборудования, Рекомендации к выбору ультразвуковых преобразователей для ручного контроля изделий.
Купить ультразвуковые пьезоэлектрические преобразователи и другие приборы неразрушающего контроля можно по официальной цене производителей с доставкой до двери в следующих городах: Москва, Санкт-Петербург, Екатеринбург, Саратов. Амурск, Ангарск, Архангельск, Астрахань, Барнаул, Белгород, Бийск, Брянск, Воронеж, Великий Новгород, Владивосток, Владикавказ, Владимир, Волгоград, Волгодонск, Вологда, Иваново, Ижевск, Йошкар-Ола, Казань, Калининград, Калуга, Кемерово, Киров, Кострома, Краснодар, Красноярск, Курск, Липецк, Магадан, Магнитогорск, Мурманск, Муром, Набережные Челны, Нальчик, Новокузнецк, Нарьян-Мар, Новороссийск, Новосибирск, Нефтекамск, Нефтеюганск, Новочеркасск, Нижнекамск, Норильск, Нижний Новгород, Обнинск, Омск, Орёл, Оренбург, Оха, Пенза, Пермь, Петрозаводск, Петропавловск-Камчатский, Псков, Ржев, Ростов, Рязань, Самара, Саранск, Смоленск, Сочи, Сыктывкар, Таганрог, Тамбов, Тверь, Тобольск, Тольятти, Томск, Тула, Тюмень, Ульяновск, Уфа, Ханты-Мансийск, Чебоксары, Челябинск, Череповец, Элиста, Ярославль и другие города. А так же Республики Казахстан, Белоруссия и другие страны СНГ.
Вот те показатели, которые являются ключевыми в оценке нервно-психического развития каждого ребенка
Этапы развития двигательных навыков:
- удерживает голову, лежа на животе — 1-4 мес.
- перекладывает предметы из руки в руку — 5-7 мес.
- сидит без поддержки более 30 сек. — 5-6 мес.
- ходит с поддержкой — 7-11 мес.
- самостоятельно встает — 7-8 мес.
- самостоятельно ходит — 9-13 мес.
- поднимается по лестнице с посторонней помощью — 12-23 мес.

Основные тонкие движения:
- захватывает рукой предмет — 2-4 мес.
- дотягивается рукой до предмета — 3-5 мес.
- захватывает предмет между большим и указательным пальцами — 9-14 мес.
- рисует каракули — 12-15 мес.
- гуление — 2-4 мес.
- лепет — 6 мес.
- папа/мама (неосознанно) — 8 мес.
- папа/мама (осознанно) — 10 мес.
- первое слово — 11 мес.
- 4-6 слов — 16 мес.
- фразы из двух слов — 21 мес.
- многословные фразы — 3 года.
- реагирует на голос — 1 мес.
- ориентируется на голос — 2-4 мес.
- понимает слово «нет» — 9 мес.
- реагирует жестом на просьбы — 12 мес.
- знает части тела — 12-15 мес.
- выполняет последовательные команды — 24 мес.
Эти приблизительные временные рамки не должны быть «обязательными к исполнению». Приводятся они для того, чтобы родители могли ориентировочно определить, соответствует ли развитие их ребенка приблизительным «нормальным» темпам развития. Я умышленно взяла слово нормальным в кавычки. Нет абсолютной нормы. Все дети разные. Каждый ребенок развивается индивидуально. Но только вдумчивый врач способен определить — что это: индивидуальная особенность ребенка или патология.
Очень часто приходится сталкиваться с расхожим мнением, что, мол, «к этим невропатологам только попади, залечат, а ребенок перерастет, все само пройдет, и от этого лечения только один вред». К сожалению, в этих словах есть доля справедливости. Но лишь очень небольшая. И относится она к той части утверждения, где говорится о частоте (не всегда оправданной) постановки диагноза и назначения серьезного лечения. Что же касается бытующего убеждения, что «ребенок перерастет», то должна вас предостеречь. Не перерастет! Во-первых, в педиатрии не существует такого понятия, в принципе (а уж в детской неврологии, и подавно). А во-вторых, большинство взрослых неврологических недугов родом — из детства и причина их — не леченая энцефалопатия. Это и ранний остеохондроз, и нейроциркуляторная дистония, и тяжелые мигрени, и (прошу прощения) импотенция, и даже гипертоническая болезнь. А у детей старшего возраста не леченое (или не долеченное) перинатальное поражение ЦНС чревато развитием сколиоза, синдрома дефицита внимания с гиперактивностью, проблем со зрением, мелкой моторикой и т. д. Так, что если вы сомневаетесь в компетентности невролога, осмотревшего малыша в первый раз, лучше обратитесь еще к одному — двум. Сравните результаты осмотра и рекомендации. Доверяйте своей интуиции. Если врач сумел найти контакт с родителями, убедить их в справедливости своего заключения, значит, он, скорее всего, прав.
И последнее. Даже если в результате всех осмотров, консультаций выяснится, что ваш ребенок не совсем здоров, не отчаивайтесь! Ни в коем случае не впадайте в панику! Помните, что ваш ребенок — самый лучший. Помните, что родительская любовь способна творить истинные чудеса. Младенцы — самые благодарные пациенты на свете. Все практически можно поправить при условии, что лечение начато вовремя, что родители и врачи последовательны в своих действиях, что ребенок пребывает в спокойной и дружелюбной атмосфере. Вам вместе с ним придется пройти через некоторые сложности, но, уверяю вас, вы будете вознаграждены счастьем видеть, как ребенок растет и развивается. Тем дороже для вас будет любой его успех. А успехи будут, не сомневайтесь.
Будьте здоровы и счастливы, терпения вам и любви!
Диагностика
Перинатальная энцефалопатия диагностируется педиатром и детским неврологом исходя из данных осмотра, анализов и обследований ребенка, а также информации о беременности, родах и здоровье матери.

Самыми эффективными и современными методами диагностики являются следующие:
- Нейросонография (НСГ) – ультразвуковое обследование мозга через родничок для выявления внутричерепных повреждений и состояния тканей мозга.
- Электроэнцефалограмма (ЭЭГ) – регистрирует электрические потенциалы мозга и представляет особую ценность при диагностике ПЭП с судорожным синдромом. Также с помощью этого метода можно установить асимметричность полушарий мозга и степень задержки их развития.
- Допплерография для оценки кровотока в тканях мозга и шеи, сужения или закупорки сосудов.
- Видеомониторинг. Видеозапись используется для установления спонтанных движений.
- Электронейромиография (ЭНМГ) – электрическая стимуляция нерва для установления нарушения взаимодействия нервов и мышц.
- Позитронно-эмиссионная томография (ПЭТ), основанная на введение в организм радиоактивного индикатора, который накапливается в тканях с наиболее интенсивным обменом веществ. Он применяется для оценки метаболизма и кровотока в различных отделах и тканях мозга.
- Магнитно-резонансная томография (МРТ) – исследование внутренних органов с помощью магнитных полей.
- Компьютерная томография (КТ) – серия рентгенологических снимков для создания цельной картины всех тканей мозга. Это исследование дает возможность уточнить гипоксические нарушения, недостаточно четко выявленных при НСГ.
Для диагностики наиболее информативны и чаще всего используются НСГ и ЭЭГ. В обязательном порядке ребенок должен быть отправлен к окулисту для обследования глазного дна, состояния зрительных нервов и установления врожденных нарушений.
Стоит заметить, что, по разным данным, в России перинатальная энцефалопатия диагностируется у 30–70% новорожденных, тогда как согласно зарубежным исследованиям только около 5% детей действительно страдают этим заболеванием. Налицо гипердиагностика.
Причинами этого могут быть несоблюдение стандартов осмотра (например, диагностика повышенной возбудимости у ребенка, осматриваемого в холодном помещении незнакомыми людьми), отнесение к патологии преходящих явлений (например, вскидывание конечностей) или обычных сигналов о потребностях (плач).
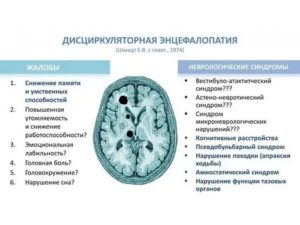
Симптомы и прогнозы
Сразу после рождения самочувствие ребенка оценивается по десятибалльной шкале Апгар, которая берет в расчет сердцебиение, показатели дыхания, мышечный тонус, цвет кожи, рефлексы. Оценки 8/9 и 7/8 получают здоровые новорожденные без признаков перинатальной энцефалопатии.
Согласно исследованиям, тяжесть и прогноз заболевания можно соотнести с полученными баллами:
- 6–7 баллов – легкая степень нарушений, в 96–100% случаев восстановление без необходимости медикаментозного лечения и без дальнейших последствий;
- 4–5 баллов – средняя степень, в 20–30% случаях приводит к патологиям работы нервной системы;
- 0–3 балла – тяжелая степень, чаще всего приводит к серьезным нарушениям функционирования головного мозга.
Медики выделяют три стадии энцефалопатии – острая (в течение первого месяца жизни), восстановительная (до полугода), поздняя восстановительная (до 2 лет) и период остаточных явлений.
Неонатологи и акушеры говорят об энцефалопатии при наличии у ребенка в возрасте до месяца следующих синдромов:
- Сидром угнетения нервной системы. Характеризуется вялостью, снижением мышечного тонуса, рефлексов, сознания. Встречается у детей со средней степенью тяжести заболевания.
- Коматозный синдром. Ребенок вялый, иногда до такой степени, что отсутствует двигательная активность. Заторможены сердечная деятельность, дыхание. Основные рефлексы (поисковый, сосательный, глотательный) отсутствуют. Этот синдром возникает вследствие кровоизлияния, асфиксии при родах или отека мозга и приводит к необходимости помещения ребенка в реанимацию с подключением аппарата искусственного дыхания.
- Повышенная нервно-рефлекторная возбудимость. Беспокойство, вздрагивания, беспричинный частый плач, похожий на истерический, плохой сон, тремор подбородка, рук и ног. У недоношенных детей чаще происходят судороги, например, при высокой температуре, вплоть до развития эпилепсии. Этот синдром наблюдается при легких формах ПЭП.
- Судорожный синдром. Немотивированные приступообразные движения головы и конечностей, напряжение рук и ног, вздрагивания, подергивания.
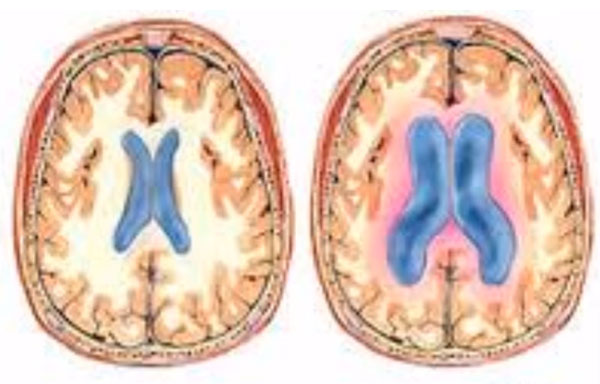
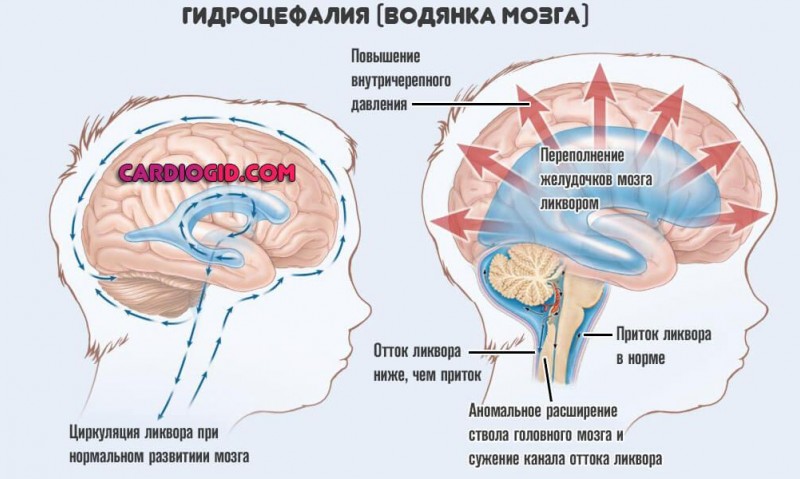
- Гипертензионно-гидроцефальный синдром. Характеризуется ростом количества спинномозговой жидкости и увеличением внутричерепного давления. При этом окружность головы растет быстрее нормы (больше 1 см еженедельно), размеры большого родничка также не соответствуют возрасту. Сон ребенка становится беспокойным, отмечается монотонный длительный плач, срыгивания, запрокидывание головы и выбухание родничка, а также характерное дрожание глазных яблок.
Во время восстановительного периода перинатальная энцефалопатия сопровождается симптомами:
- Судорожный синдром.
- Синдром повышенной нервно-рефлекторной возбудимости.
- Синдром вегето-висцеральных изменений. У ребенка вследствие патологического функционирования вегетативной нервной системы наблюдаются задержка прибавки веса, срыгивания, нарушения ритма дыхания и терморегуляции, изменение работы желудка и кишечника, «мраморность» кожи.
- Гипертензионно-гидроцефальный синдром.
- Синдром двигательных нарушений. В норме у ребенка до месяца конечности полусогнутые, но легко разгибаются, а затем сразу возвращаются в исходное положение. Если мышцы вялые или напряженные настолько, что невозможно разогнуть ноги и руки, то причиной является пониженный или повышенный тонус. Кроме того, движения конечностей должны быть симметричными. Все это препятствует нормальной двигательной активности и целенаправленным движениям.
- Синдром задержки психомоторного развития. Ребенок позже нормы начинает поднимать голову, переворачиваться, сидеть, ходить, улыбаться и так далее.
Порядка 20–30% детей, которым поставили диагноз ПЭП, выздоравливают полностью, в остальных случаях развиваются осложнения, зависящие от тяжести заболевания, полноты и своевременности лечения.
Перинатальная энцефалопатия может привести к следующим последствиям:
- синдром гиперактивности и дефицита внимания;
- задержка речи и психического становления, мозговая дисфункция;
- эпилепсия;
- ДЦП (детский церебральный паралич);
- олигофрения;
- прогрессирующая гидроцефалия;
- вегетососудистая дистония.
Причины перинатальной энцефалопатии
Энцефалопатия может быть вызвана различными факторами. Механизмы влияния этих факторов могут вызывать повреждение клеток и воспаление тканей в головном мозге, что приводит к распространению зоны поражения от начального места повреждения. Эти механизмы часто очень взаимосвязаны; одно основное условие часто может быть фактором риска для других патологий.
В утробе матери дети получают кислород из крови, которая поступает от матери к плаценте и в пуповину. Все, что влияет на уровень кислорода, поступающий к ребенку, может привести к тому, что малыш будет лишен кислорода на определенный отрезок времени. Если кровоснабжение матери нарушено (например, при сильном кровотечении), к ребенку также будет поступать меньше кислорода.
Проблемы с пуповиной, плацентой или маткой могут также вызвать гипоксически-ишемическую энцефалопатию (ГИЭ). Часто эти проблемы возникают во время или до рождения. Есть много патологий, которые могут вызвать ограничение притока кислорода к мозгу ребенка, и многие из этих состояний можно предотвратить. Они включают в себя:
- плацентарную недостаточность, отслойку плаценты и преэклампсию;
- разрыв матки;
- выпадение петель пуповины в родах, тугое обвитие пуповиной шеи плода, короткую пуповину или истинные ее узлы;
- предлежание плаценты с кровотечением;
- преждевременный разрыв плодных оболочек;
- длительный безводный период и затяжные роды;
- олигогиамнион (низкий уровень околоплодных вод);
- неспособность быстро родить ребенка, когда на мониторе сердечного ритма проявляется дистресс плода.
- гиперстимуляция матки, вызванная препаратами для индукции родов;
- внутримозговое кровоизлияние при травматичных родах, использование щипцов и вакуумных экстракторов;
- перенашивание беременности и крупный плод.
Определенные состояния здоровья матери могут привести во время беременности к высокому риску энцефалопатии плода. Эти состояния приводят к более высокому риску родовой травмы, что требует более тщательного мониторинга и более частых визитов к врачу. Они включают в себя:
- Гестационный диабет, создающий повышенный риск преэклампсии и угрозу отслойки плаценты.
- Материнское высокое кровяное давление (преэклампсия) влияет на кровоток через плаценту. В силу этого у ребенка может быть нарушено снабжение тканей кислородом или питательными веществами, замедляется рост, формируется ЗВУР, что делает его более восприимчивым к энцефалопатии новорожденных.
- Повышенный риск отслойки плаценты может поставить под угрозу кровоснабжение ребенка кислородом.
- Плацентарная недостаточность и олигоамнион могут вызвать ограничение внутриутробного развития (ЗВУР), в силу чего у ребенка могут быть потенциально уменьшены запасы кислорода, и он также может хуже переносить роды.
- Материнские инфекции (такие как стрептококк группы В), хориоамнионит, вирус простого герпеса (ВПГ), кишечная палочка, стафилококк могут передаваться ребенку во время родов, распространяться и формировать пневмонию, менингит, энцефалит или сепсис, вызывая судороги и повреждение головного мозга.
Хотя энцефалопатия может быть вызвана рядом других состояний, она также часто провоцируется травматическим рождением
Очень важно, чтобы роды проводились опытными акушерами, которые хорошо знакомы с пособиями в случае сложных родов
Обратите внимание
Последствия травматичных родов не всегда очевидны сразу – может не быть никаких внешних кровотечений и повреждений. Иногда возможно внутреннее кровотечение (мозговое). У детей могут сразу проявиться признаки неврологической дисфункции, например, в виде судорог будет только неврологическая дисфункция, по мере роста и отставания по линиям развития.
Причины травматичных родов могут включать в себя:
- Неправильное использование вакуумных экстракторов и щипцов.
- Неправильное пособие для ребенка в тазовом или иных положениях.
- Рождение ребенка с большим весом (клинически узкий таз).
- Затяжные роды и гиперстимуляция матки, ручные пособия, давление на живот.
Последствия перинатальной энцефалопатии у детей
Диагноз энцефалопатии новорожденных может иметь неоднозначный прогноз. Проще говоря, это означает, что у ребенка есть некоторая степень дисфункции мозга. Иногда внутри мозга возникает отек из-за родовой травмы (головка сдавливалась в период прохождения через родовой канал). Во многих случаях ребенок в конечном итоге не имеет никаких постоянных повреждений или долгосрочных последствий, особенно, если энцефалопатия относится к типу, который можно лечить с помощью гипотермии (охлаждения мозга). Однако не все виды энцефалопатии имеют одинаково благоприятные прогнозы и тактику лечения. Например, энцефалопатия, вызываемая бактериальными или вирусными инфекциями, лечится путем устранения основного возбудителя.
Детям с ГИЭ может применено лечение при помощи гипотермии, но она должна быть начата в течение 6 часов после повреждения (то есть в течение первых 6 часов жизни). Кроме того, если мозговые кровотечения, инфекции и инсульты будут своевременно распознаны и надлежащим образом устранены, можно избежать тяжелых последствий и инвалидности ребенка.
К несчастью, в некоторых случаях ПЭП не выявляется до тех пор, пока ребенок не достигнет возраста 4-5 лет и не начнет пропускать основные этапы развития. Это часто происходит в тех случаях, когда энцефалопатия новорожденных в конечном итоге вызывает церебральный паралич.
Долгосрочные последствия ПЭП различны. Некоторые дети с перинатальной энцефалопатией имеют серьезные нарушения, в то время как другие, с менее тяжелым поражением головного мозга, могут иметь небольшие отклонения в развитии, особенно если они получают своевременную терапию. Во многих случаях родителям рекомендуется внимательно следить за своим ребенком и контролировать ранние этапы развития, постоянно наблюдаться у врача и выполнять все его предписания.
А что с животом?
Часто у детей с перинатальной энцефалопатией имеются серьезные расстройства со стороны желудочно-кишечного тракта: запоры и поносы, вздутия живота, кишечные колики. Обычно все это начинается с дисбактериоза и, к сожалению, часто заканчивается различными кожными проявлениями — экссудативным диатезом или даже экземой.
Какая здесь связь? Самая простая. При гипоксии мозга в родах почти всегда страдает центр созревания иммунитета, расположенный в продолговатом мозгу. Вследствие этого кишечник заселяется той флорой, которая живет в родильных домах, особенно при позднем прикладывании к груди и раннем переходе на искусственное вскармливание. В результате у малыша очень рано возникает дисбактериоз: ведь вместо необходимых бифидобактерий его кишечник заполоняют стафилококки, кишечные палочки и т.д.
Все это усугубляется тем, что кишечник младенца из-за «поломки» нервной системы функционирует плохо, неправильно сокращается, а соединение дискинезии кишечника с «плохой» микробной флорой приводит к нарушению переваривания пищи. Плохо переваренная пища вызывает расстройства стула, беспокойство ребенка и в конце концов аллергизацию кожи.
Бывает и наоборот: длительное действие повреждающего фактора, не связанного с ЦНС, может вызвать вторичную энцефалопатию. Например, если не обращать внимания на состояние флоры желудочно-кишечного тракта, особенно на наличие в кишечнике таких «диверсантов», как стафилококки, могут появиться и четкие знаки поражения ЦНС — задержка психомоторного развития ребенка, слабость сфинктеров, симптомы повышенной нервно-рефлекторной возбудимости и т.д.
Как быть? Для достижения лучшего эффекта лечить не только кишечник, но и нервную систему. Только совместные усилия педиатра и невролога при самой активной помощи родителей могут дать нужный эффект.
А напоследок хочется напомнить, что малышу с неустойчивой нервной системой материнское тепло, нежные прикосновения, ласковый разговор, покой в доме — словом, все, что вызывает у него чувство защищенности, — нужны в еще большей степени, чем здоровому ребенку.
Правила для всех
Изучите и покажите опытному педиатру выписку из роддома. Если в ней проставлены низкие баллы по шкале Апгар (6 и ниже), другие пометки (например, закричал после рождения не сразу, имелась кефалогематома, гипоксия, асфиксия, судорожный синдром и т.п.), не откладывайте консультацию у детского невролога.
Если объективных показаний к консультации невролога нет, но вам кажется, что малыш излишне возбужден, плаксив, капризен выше всех разумных пределов — доверьтесь своей родительской интуиции и покажите ребенка врачу. Малыш вряд ли здоров, если в первые недели жизни он патологически пассивен, лежит как тряпочка, или наоборот, плачет по 24 часа в сутки, если безразличен к еде или имеет рвоту «фонтаном» после каждого кормления.
Грудное вскармливание необходимо вашему малышу! Даже самые качественные и дорогостоящие адаптированные молочные смеси являются дополнительным метаболическим стрессом для организма младенца. Научно доказано, что дети, находящиеся на естественном вскармливании, быстрее «изживают» младенческие проблемы (неврологические, кишечные и т.п.), имеют более высокий темп эмоционального и физического развития.
Если вы планируете следующего ребенка, выясните все причины перинатальной энцефалопатии у первенца. И по возможности попытайтесь исправить ситуацию, если она связана с невнимательным отношением к своему здоровью во время беременности и в родах. Посещайте курсы по подготовке семейных пар к родам. Внимательно отнеситесь к выбору врачей и медицинского учреждения, где вы планируете рожать малыша.
Факторы риска
Проанализировав течение беременности и родов у женщины, можно предугадать возможные проблемы со здоровьем у будущего ребёнка, отобрать детей в группу риска по возникновению данного заболевания.
болезни будущей матери.
Заболевания, появившиеся во время вынашивания малыша или обострения хронических недугов (артериальная гипертензия, болезни сердца и почек, бронхиальная астма) без должного лечения могут привести к возникновению патологий у ребёнка
Особое внимание стоит уделить терапии сахарного диабета во время вынашивания малыша, повышенный уровень сахара негативно влияет на развитие плода
Дети, рождённые от матерей с сахарным диабетом, отличаются большей массой тела, что нередко приводит к затруднениям во время рождения. Кроме того у этих малышей чаще возникают пороки развития, затяжные желтухи, дыхательные расстройства, низкий уровень глюкозы после рождения. Всё это может служить причиной возникновения перинатальной энцефалопатии у новорождённого;
патологии беременности.
Гестозы, угрозы прерывания беременности или преждевременных родов, патология плаценты, негативно сказываются на развитии плода. Так же к перинатальной энцефалопатии может привести гемолитическая болезнь и инфекции, которые развились внутриутробно.
Большое значение играет возраст роженицы. Доказано, что у беременных младше 20 лет и старше 35 повышен риск развития патологий во время беременности и родов;
проблемы, возникшие во время родов.
Процесс появления на свет – важный фактор, влияющий на здоровье крохи в будущем. Слишком долгие или, наоборот, стремительные роды увеличивают шанс травматизации ребёнка и гипоксических осложнений. Малыш может испытывать резкое кислородное голодание, в случаях, когда имели место патология пуповины (узлы и тугое обвитие, недостаточная длина пуповины), плацента отслоилась преждевременно.

Специалисты утверждают, что переношенная беременность в большинстве случаев опаснее недоношенной. При запоздалых родах увеличивается риск гипоксии плода, появления в околоплодных водах примеси мекония, вдыхания грязных вод. Всё это может привести к асфиксии, появлению нарушений дыхания у новорождённого, инфекционным осложнениям;
токсическое воздействие на плод.
Много сказано о вреде алкогольной, никотиновой и наркотической зависимости на плод, но и в настоящее время нередкие случаи токсического воздействия этих веществ на развивающийся организм. Так же неблагоприятны для здоровья крохи профессиональные вредности, экологическая среда, в которой находится будущая мать.
Самостоятельный, без врачебной консультации, приём беременной женщиной медикаментов негативно сказывается на здоровье малыша. Некоторые из лекарственных средств оказывают влияние на рост и развитие плода, могут вызывать пороки развития.
Особенно опасно воздействие вредных веществ в первом триместре беременности, когда происходит формирование жизненно важных органов ребёнка.