Реабилитация после инфаркта
Содержание:
- Реабилитация
- Что такое стентирование сердца
- Как проводится стентирование сосудов сердца.
- Массаж после инфаркта
- Медикаментозная профилактика
- Особенности питания для мужчин в острый постинфарктный период
- Возможные осложнения после
- Диета после коронарного стентирования
- Что это за операция
- Как проводится процедура
Реабилитация
После проведения стентирования и полного восстановления врачи настоятельно рекомендуют пройти сердечную реабилитацию, которая включает:
- Программу физических упражнений, которые улучшают сократительную функцию миокарда и благотворно влияют на всю сердечно-сосудистую систему.
- Обучение здоровому образу жизни.
- Психологическую поддержку.
Физические упражнения
Реабилитация после стентирования обязательно включает регулярную физическую активность. Исследования показали, что люди, начавшие после перенесенного инфаркта регулярно заниматься упражнениями и внесшие другие полезные изменения в свой образ жизни, живут дольше и имеют более высокое качество жизни. Без регулярных физических нагрузок тело медленно уменьшает свою силу и способность к нормальному функционированию.
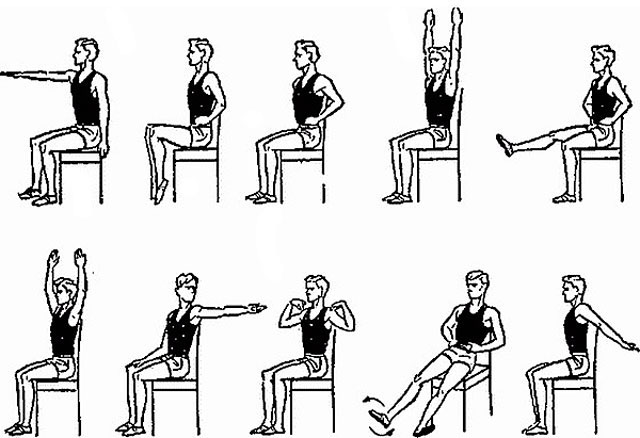
Физической активностью можно считать любые действия, которые заставляют организм сжигать калории. Если человек делает свою активность последовательной и постоянной, она становится регулярной программой.
Эта программа должна сочетать в себе упражнения, полезные для сердца (аэробные упражнения), такие как ходьба, бег трусцой, плавание или езда на велосипеде, а также упражнения на силу и растяжку, улучшающие выносливость и гибкость тела.
Лучше всего, когда программа физических упражнений составляется врачом лечебной физкультуры или реабилитологом.
Изменение образа жизни
Изменение образа жизни после стентирования – одна из самых важных мер, позволяющих улучшить прогноз у пациентов. Оно включает:
- Здоровое питание – помогает сердцу восстановиться, уменьшает риск развития осложнений и снижает возможность повторного образования атеросклеротических бляшек в сосудах. Рацион должен содержать большое количество фруктов и овощей, цельнозерновые продукты, рыбу, растительные масла, нежирное мясо, обезжиренные молокопродукты. Необходимо ограничить употребление соли и сахара, насыщенных и транс-жиров, отказаться от злоупотребления спиртными напитками.
- Прекращение курения. Курение приводит к значительному увеличению опасности развития ишемической болезни сердца, так как лишает его богатой кислородом крови и усиливает действие других факторов риска, включая повышенное артериальное давление, уровень холестерина и физическую неактивность.
- Нормализация веса – может помочь снизить артериальное давление, а также улучшить уровни холестерина и глюкозы крови.
- Контроль сахарного диабета – очень важная мера по сохранению здоровья для пациентов с этим заболеванием. Диабет лучше всего контролировать с помощью диеты, снижения веса, физической активности, приема лекарственных средств и регулярного мониторинга уровней глюкозы крови.
- Контроль артериального давления. Нормализовать артериальное давление можно с помощью снижения веса, диеты с низким употреблением соли, регулярных физических упражнений и приема гипотензивных препаратов. Это помогает предотвратить инфаркт миокарда, инсульт, болезни почек и сердечную недостаточность.
- Контроль холестерина крови.

Психологическая поддержка
Перенесенное стентирование, как и заболевание, ставшее причиной для его проведения, подвергают пациента стрессу. В повседневной жизни любой человек постоянно сталкивается со стрессовыми ситуациями. Справиться с этими проблемами ему могут помочь близкие люди – друзья и родственники, которые должны оказать психологическую поддержку. Можно обратиться к психологу, который может на профессиональном уровне помочь человеку справляться со стрессовыми событиями в жизни.
Что такое стентирование сердца
Атеросклеротическая бляшка растёт из мышечной стенки кровеносного сосуда внутрь его просвета. Этот долгий процесс длится на протяжении нескольких лет, поэтому по началу нарушения кровотока не наблюдается. Состояние гипоксии (недостатка кислорода) поначалу компенсируется, и человек даже не подозревает, что болен.
Срыв компенсаторных возможностей происходит после того, как бляшка перекрыла более 50% просвета сосудов, а кровоток в органе снизился более чем в 2 раза. С этого момента в органе начинают развиваться необратимые органические изменения. Острая гипоксия приводит к некрозу (гибели) того участка органа, который снабжал кровью поражённый сосуд. Если данный процесс развивался в сердечной мышце, то буквально через пару часов наступает инфаркт миокарда.
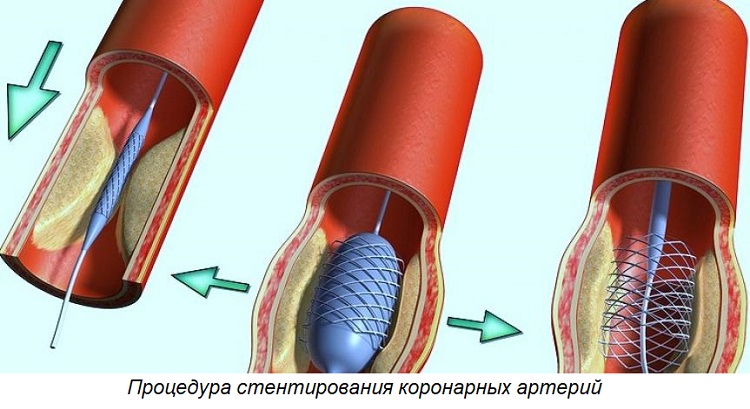
Операция стентирования – это разновидность хирургического вмешательства, в ходе которого в сосуд, поражённый атеросклерозом, вводится специальный стент. При этом атеросклеротическая бляшка, которая закрывала просвет сосуда и мешала нормальному току крови, «прижимается» к стенкам сосуда, а сам сосуд расправляется, что в конечном итоге приводит к расширению его просвета. Нормализация кровотока предотвращает острую гипоксию, а значит, инфаркт мышечной ткани далее не развивается. Таким образом, операция стентирования улучшает прогноз заболевания, снижает летальность от заболеваний сердца.
Стентирование – сложная для выполнения операция, требующая от хирургов высокого профессионализма. Её проводят в специальной операционной сосудистого профиля, которая оснащена рентгеновской техникой. Стенты устанавливают не только в коронарные артерии сердца. Разработаны методики операции по стентированию артерий головного мозга, бедра, малого таза, подколенных артерий, брюшной аорты.

Как проводится стентирование сосудов сердца.
Перед проведением стентирования пациент обследуется на предмет показаний к процедуре и оценке рисков. Объем обследований индивидуален и зависит от сопутствующих заболеваний и иных внешних и внутренних факторов. Безусловным и обязательным исследованием перед стентированием является коронарография. Вмешательство проводится натощак, т.е. следует исключить прием пищи за 8 часов до операции. Если пациент принимает варфарин или иные антикоагулянты, то следует обсудить с врачом, необходима ли отмена этих препаратов. Прием антиагрегантов (аспирин, плавикс) обычно не прекращают. Операция проводится в рентгеноперационной. Наркоза не требуется – обычно используются седативные (успокаивающе) средства. Под местной анестезией пунктируется бедренная (в паховой области) или лучевая (предплечье) артерия. В просвет артерии вводится проводник, похожий на тонкую проволоку, по которому проводится интродьюссер (специальное устройство, облегчающее работу врача при проведении в просвет сосуда необходимых инструментов) катетера с системой стент-баллон.
Стент устанавливается в месте стеноза, где после расширения специальным баллоном и устанавливается. Вся процедура проводится под рентгенологическим контролем. Процедура не сопровождается значительными болевыми ощущениями, возможен дискомфорт, как в месте пункции, так и в груди.
Массаж после инфаркта
Массаж при разных болезнях сердца и сосудов нормализует состояние нервной системы, улучшает циркуляцию крови, ликвидирует застои, ускоряет обмен веществ. Благодаря массажной терапии нервно-мышечный аппарат наравне с сердцем и сосудами подготавливают к физическим нагрузкам. Восстановление проходит гораздо быстрее.
Регулярные процедуры массажа улучшают работу левого желудочка и предсердия, повышают нагнетательную способность сердечной мышцы. Процедура способствует ускорению вывода вредных продуктов, насыщению кислородом жизненно важных органов, устранению застоя в массируемой области. Особенно важен массаж для лежачих пациентов.
Это снижает нагрузку на миокард, улучшает естественный процесс оттока крови. Массируется бедро, голень и стопа разными приемами, специалист попеременно массирует обе ноги, выполняя до 5 повторов. После ног начинают массировать руки. Такую процедуру проводят ежедневно или через день, затрачивая около 7 минут. Если динамика сдвигается в положительную сторону, то кроме рук и ног массируют спину и ягодицы.
Медикаментозная профилактика
После окончания лечения в стационаре пациенту следует продолжать терапию медикаментозными препаратами. Она необходима для:
- поддержания низкого уровня холестерина в крови;
- восстановления показателей артериального давления;
- профилактики образования тромбов;
- борьбы отеками;
- восстановления нормального содержания сахара в крови.
Список препаратов индивидуален для каждого человека в зависимости от обширности перенесенного инфаркта миокарда и изначального уровня здоровья. При этом пациент должен быть проинформирован о дозировке всех назначаемых лекарствах и их побочных действиях.
После выписки из стационара пациенту рекомендуется прием различных фармакологических препаратов, действие которых может быть направлено на понижение уровня холестерина в крови, нормализацию артериального давления, предупреждение тромбообразования, устранение отеков и стабилизацию уровня сахара в крови.
Перечень препаратов, дозировки и длительность их приема подбираются индивидуально для каждого больного и зависят от показателей диагностических данных. Перед выпиской с врачом обязательно следует обсудить предназначение того или иного препарата, его побочные действия и возможность его замены на аналоги.
Медицинские препараты начинают вводить больному, как только он «попал в руки медиков». Для начала они убирают болевые симптомы и вводят тромболитики. В стационаре используют антикоагулянты, ингибиторы АПФ и другие препараты, которые способны снизить нагрузку на сердце и препятствовать образованию тромбов.

Инфаркт миокарда возникает внезапно, от него не застрахован никто. Но, если человеку удалось выжить, то стоит отнестись с особой бережностью к своему здоровью. Все этапы реабилитации после перенесенного инфаркта стоит проходить со всей ответственностью.
Инфаркт возникает при закупорке тромбом коронарных артерий и приводит к тому, что некоторые участки сердца остаются без кислорода. Если медицинская помощь не была оказана вовремя, клетки отмирают, на их месте образуются рубцы и сердце перестают выполнять свои функции.
Людям, которые перенесли инфаркт, требуется длительная и квалифицированная реабилитация, направленная на восстановление полноценной жизнедеятельности и предотвращение рецидивов, которые случаются в 20-40% случаев.
После выписки врач назначает пациенту специальные препараты для профилактики нарушений в работе сердечной мышцы. Некоторые фармакологические средства понижают уровень холестерина или приводят в норму артериальное давление, уменьшая вероятность образования тромбов.
Полный перечень медикаментов врач определяет индивидуально. Сроки и дозировка тоже назначаются лишь индивидуально, корректируются со временем в зависимости от полученных результатов диагностики.
Обследования пациент должен проходить периодически, по назначению врача. Помимо этого, он должен ежедневно проверять пульс и измерять артериальное давление. Контрольные осмотры включают следующие исследования:
- электрокардиограмма;
- нагрузочная проба;
- общий и биохимический анализ крови.
Жизнь после инфаркта и стентирования не заканчивается. Чтобы влиться в жизненную колею, нужно проходить курортное лечение, где сердечная мышца будет восстанавливаться под умеренными физическими нагрузками и приятной спокойной атмосферой.
Смотрите на видео, как проводится реабилитация, физиотерапия и фитотерапия при инфаркте миокарда.

После выписки из больницы пациенту обязательно назначают лекарственные средства, которые помогают снизить содержание холестерина в крови, нормализовать давление, предотвратить образование тромбов, справиться с отечностью и стабилизировать уровень сахара.
Перед выпиской обязательно нужно обсудить со специалистом предназначение лекарств, побочные действия и возможность замены на аналогичные средства.
Реабилитация после инфаркта миокарда обязательно должна носить комплексный характер. Благодаря четкому выполнению всех врачебных рекомендаций удастся избежать повторного приступа и развития опасных осложнений.
Особенности питания для мужчин в острый постинфарктный период
Питание после инфаркта миокарда у мужчин в остром периоде имеет свои особенности
Оно является важной частью терапии недуга и должно способствовать ускорению процесса выздоровления пациента
В эти дни больному мужчине можно питаться исключительно легкой и нежирной пищей, к примеру, кисломолочными продуктами. Диетологи настоятельно советуют таким пациентам ввести в пищевой рацион разваренные каши, овощные отвары, морковный сок.
Согласно статистике, большинство больных мужчин, перенесших ИМ, имеют лишний вес или страдают от разной степени ожирения. Как известно, именно эти жировые отложения являются частой причиной гипертонии и способствуют холестериновой дессиминации сосудистой стенки, приводящей к атеросклерозу. Поэтому каждый мужчина, переживший острый приступ ишемии миокарда с некрозом тканей, должен следить за калорийностью пищи, которую он поглощает. Сахар лучше заменить медом, а макаронные изделия и хлеб – кашами, овощами и фруктами.
Пациентам в остром постинфарктном периоде строго запрещаются:
- соль, даже в минимальных количествах;
- грубая клетчатка, хлеб, сдоба, выпечка, макароны;
- копчености и жареные блюда;
- острая пища;
- бобы, помидоры, виноград;
- грибы в любом виде;
- молочные продукты, за исключением йогуртов и кефира.
Диета в подостром периоде
В подостром периоде врачи-диетологи советуют своим пациентам употреблять в пищу продукты, обогащенные углеводами и практически полностью отказаться от жиров. Это позволит поддерживать уровень холестерина в крови на должном уровне и не приведет к очередному спазму венечных артерий. Диетический рацион таких мужчин должен быть составлен в индивидуальном порядке с учетом веса пациента, его суточной потребности в калориях, наличия сопутствующих заболеваний и тому подобное.
Что следует полностью исключить в подостром послеинфарктном периоде из меню?
Категорически запрещены следующие группы продуктов:
- кофе, крепкий чай, другие кофеинсодержащие напитки и продукты питания;
- шоколад, сладости;
- острые специи и пряности;
- сливочное масло, маргарин и другие жиры животного происхождения;
- алкогольные напитки.
Диетологи предупреждают, что мужчинам после перенесенного инфаркта миокарда, следует следить за калорийностью своего ежедневного рациона, которая не должна превышать 1200 ккал/сутки. Употребление соли можно повысить до 4-5 грамм в день.
Питание на этапе формирования рубца
Период рубцевания, как правило, для многих пациентов характеризуется повышением жизненных сил. На этом этапе больной человек, перенесший инфаркт, чувствует себя практически здоровым и готовым вернуться к обычному образу жизни. Что касается питания, то здесь диетологи все-таки рекомендуют подождать, и не спешить с изобилием продуктов, которые нам предлагает современный рынок.
Калорийность пищи, употребляемой на протяжении дня, можно увеличить до 2000-2300 ккал, разделенных на 3-4 приема. По-прежнему не стоит злоупотреблять солью и начинать налегать на жирные, а также жареные блюда. Следует помнить, что соотношение углеводов к белкам и жирам должно находиться в пределах 4:3:1. Больным лучше принимать легкоусвояемую пищу, вегетарианские блюда, а перед сном выпивать стакан кефира.
Что касается питьевого режима, то здесь тоже есть свои особенности.
Дело в том, что для нормального функционирования мужской организм должен регулярно пополняться водой. Это поможет ему быстро оправиться после недуга, улучшит реологические свойства крови, предупредить образование тромбов и многое другое.

Мужчине в период рубцевания следует употреблять в пищу яблоки, сухофрукты, зелень, шпинат, отвар из шиповника, обогащенный витамином С, овощное пюре или рагу, нежирный творог, куриное мясо, телятину, рис, гречку и рыбу нежирных сортов.
Как следует питаться мужчинам после стентирования?
Как известно, не всегда лечение пациентов с инфарктом миокарда реализуется консервативным путем. Порой для сохранения жизни больного человека ему необходима операция по восстановлению коронарного кровообращения, которая называется стентированием. Данное хирургическое вмешательство подразумевает под собой внедрение в просвет венечного сосуда специального стента, который позволяет сохранить диаметр коронарной артерии на должном уровне.
Питание в первые дни после операции должно быть дробным (в небольших количествах) и примерно шести- или семиразовым. Необходимо полностью исключить соль и употреблять адекватное количество жидкости, чтобы не спровоцировать развитие отечности и сердечной недостаточности. В пищевом рационе должны преобладать углеводы, а вот жиры нужно свести к минимуму.
Возможные осложнения после
Риск послеоперационных нарушений работы сердца довольно низкий, но при наличии патологий свертывания крови, сахарного диабета или болезней почек возможны такие последствия:
- рестеноз – артерия повторно перекрывается из-за образования тромба, спазма, отслоения или надрыва внутреннего слоя;
- кровотечение, тромбоз или гематома в области бедренной артерии;
- закупорка коронарных артерий оторвавшимися сгустками (инфаркт в новой зоне);
- остановка сердца;
- нарушение работы почек.
Так, интраоперационными (во время операции) осложнениями являются возникновение жизнеугрожающих аритмий (фибрилляция желудочков, желудочковая тахикардия), разрез коронарной артерии (диссекция),обширный инфаркт миокарда.
Ранними послеоперационными осложнениями являются острый тромбоз (оседание тромбов в месте установки стента), аневризмы сосудистой стенки с вероятностью ее разрыва, нарушения сердечного ритма.
Профилактика осложнений заключается в тщательном рентген-контроле установки стента, в использовании материалов высочайшего качества, а также в приеме необходимых препаратов после операции для лечения атеросклероза и уменьшения тромбообразования в крови. Немалую роль здесь играет и правильный настрой пациента, ведь в любой области хирургии известно, что у позитивно настроенных больных послеоперационный период протекает более благоприятно, чем у лиц, предрасположенных к тревоге и беспокойству. Тем более, что осложнения развиваются менее, чем в 10% случаев.
Выживаемость после такой операции высокая, как и качество жизни после нее. Ишемия отступает, острый период тоже, а боли в сердце проходят, как и другие негативные симптомы болезни. Из операционной пациента переводят в реанимацию, где будут следить за его состоянием, измерять артериальное давление, наблюдать как сокращается сердце, контролировать мочеиспускание.
Если для стентирования использовалась бедренная артерия, то больной должен соблюдать постельный режим и не тревожить ногу как минимум 6 часов. В первый час после операции проводят поминутный контроль за состоянием больного. Если пациенту заклеили артерию, то лежать он будет на два часа меньше, чем при обычном сдавливании.
https://youtube.com/watch?v=oaP2oPjbMCQ
Если для стентирования использовалась лучевая артерия, то критерий для постельного режима индивидуален, но в большинстве случаев сидячее положение можно принимать сразу. А вот ходить разрешается через 3–4 часа.
Чтобы быстрее вывести контрастное вещество из организма, больной должен пить много жидкости. Мочеиспускание увеличится, и реагент выйдет быстро.
История показала, что после и в процессе стентирования бывают некоторые осложнения. Самые возможные из них:
- у 5% больных возникают кровотечения и кровоизлияния в месте установки катетера;
- у 1% – травмируется артерия, чаще по передней стороне;
- у 1% – аллергия на контраст, даже если была проведена предварительная проба;
- в 1 случае на 350 операций травмируется артерия в сердце;
- у 1% открывается сильное кровотечение;
- менее, чем у 1% – остановка сердца, инфаркт миокарда, инсульт.
Нередко стенки прооперированных сосудов перфорируются, на месте проникновения в артерию и даже по пути следования стента возникают гематомы. Чаще всего осложнения появляются у людей преклонного возраста и тех, чье состояние здоровья оставляет желать лучшего.
Например, аллергия на лекарства проявится тошнотой, рвотой и другими признаками интоксикации. Если возникнет рестеноз, то без повторной процедуры не обойтись, и как быстро ее проведут, зависит от состояния больного.
Диета после коронарного стентирования
Медикаментозная терапия, необходимая для профилактики тромбообразования и разрастания на стенках сосудов залежей холестерина, а также физическая активность не смогут помочь пациенту, если не будет скорректирован рацион его питания. Нужно понимать, что стеноз сосудов возникает не на пустом месте, ему предшествую заболевания, негативно сказывающиеся на состоянии и работе сердца и сосудов. Ало просто поставить стент для улучшения кровотока, нужно сделать все возможное для восстановления поврежденных болезнью тканей сердца и сосудистых оболочек.
Кровь, которая теперь будет нормально двигаться вдоль ранее суженной артерии и питать различные органы, должна быть насыщенна не только кислородом, чему способствуют активные физические занятия, но и полезными веществами. А получить большинство из них мы может из пищи и воды, если рацион сбалансирован и подобран правильно.
Основными источниками витаминов и микроэлементов считаются овощи, фрукты и ягоды, которые должны составлять основную часть рациона больного. Хорошо, если это будут дары природы с высоким содержанием калия, полезного для сердечной мышцы, и антиоксидантными свойствами.
Как мы уже говорили, коронарное стентирование не решает проблему атеросклероза сосудов
Чтобы уменьшить содержание холестерина в организме опять-таки нужно обратить внимание на продукты, которые мы употребляем
На пользу пойдут продукты, содержание полезные органические кислоты и клетчатку (все те же фрукты, ягоды), а также полиненасыщенные жиры (растительные масла, рыба, морепродукты). Органические кислоты оказывают положительное воздействие на различные органы и ткани организма, клетчатка помогает связывать и выводить холестерин в кишечнике, предотвращая его поступление в кровь, а полиненасыщенные жирные кислоты снижают содержание вредных липопротеинов и триглицеридов.
А вот количество насыщенных кислот (животных жиров, включая сливочное масло, сливок, сметаны, сыров, яиц), оказывающих обратное действие, нужно строго ограничить. Такие продукты, как жирная свинина, сало, баранина, маргарин и блюда на его основе должны присутсвовать на столе в минимальном количестве. То же самое касается и полуфабрикатов, которые обычно содержат много жиров сомнительного качества. Нужно помнить, что жир в продуктах – это потенциальные холестериновые бляшки на стенках сосудов и обострение атеросклероза и ИБС.
Диета рекомендована больным и в связи с необходимостью поддерживать нормальный вес. В этом плане опасность будут представлять продукты с высоким содержанием быстрых углеводов (пирожные, торты, конфеты, всевозможные сладости, выпечка из белой муки, сладкая газировка). Быстрые углеводы способствуют повышению сахара в крови и образованию жировых отложений, что никак не улучшить самочувствие больных. К тому же именно углеводы, ответственны за повышение в крови уровня вредных липидопротеинов низкой плотности и триглицеридов.
Поскольку многие заболевания сердца сопровождаются повышением артериального давления, придется корректировать и количество вкусовых приправ. Речь идет в основном о соли, которая вызывает задержку жидкости в организме и соответственно может повлиять на показатели АД. Больным после стентирования разрешено потреблять соль в количестве не более ½-1 ч.л. в день. При этом нужно учитывать содержание соли в готовых продуктах ( а ее содержит и хлеб, и консервация, и фаст-фуд, который вообще лучше исключить).
Некоторые продукты питания и напитки могут содержать компоненты, в больших дозах провоцирующие спазм сосудов и создающих высокую нагрузку на сердце. К таким веществам относится кофеин, который мы находим в крепком чае, кофе, какао, шоколаде. Отказываться от этих продуктов полностью не нужно, если показатели давления удается держать в норме и нет других симптомов сердечно-сосудистой патологии. Но ограничить их употребление все же стоит.
Что касается алкоголя, то под запретом оказываются почти все спиртные напитки, за исключением качественного натурального красного вина, которое в небольших количествах даже рекомендовано для здоровья сердца и сосудов.
[], [], [], [], [], [], []
Что это за операция
Сердце человека обеспечивается кровью двумя крупными сосудами – правой и левой коронарными артериями. Это достаточно крупные сосуды, отходящие непосредственно от аорты. Если возникает их поражение атеросклеротическими бляшками, спазм или образование тромбов, уменьшается просвет артерии и снижается интенсивность кровотока в сердечной мышце. Как результат – кислородное голодание и ишемическое поражение. Одним из методов устранения проблемы является эндоваскулярная операция коронарного стентирования.
Сущность вмешательства заключается в проведении внутрисосудистых манипуляций, которые приведут к расширению просвета их суженных участков. При этом не требуется никаких разрезов и непосредственного контакта оперирующего хирурга с пораженными коронарными артериями.
Раньше это можно было сделать только при помощи аорто-коронарного шунтирования, которое выполнялось в плановом порядке, было очень трудоемким и предполагало создание новых сосудов сердца. Сегодня все упростилось до того, что при помощи стентирования коронарных артерий можно расширить пораженный сосуд даже в таких критических ситуациях, как инфаркт миокарда.
Как проводится процедура
Стентирование при инфаркте проводится в несколько этапов. Первым является подготовка к операции. Во избежание негативных последствий пациент должен:
- прекратить прием антикоагулянтов за 3 дня до стентирования, чтобы не возникло кровотечение;
- приостановить прием инсулина или лекарств для снижения уровня сахара в крови за несколько дней;
- не есть и не пить за 8 часов до хирургического вмешательства;
- выбрить паховую зону.
Также пациент проходит электрокардиограф и несколько других исследований.
Вне зависимости от обширности инфаркта, пациент будет в сознании на протяжении всей процедуры. внутривенно ему будет введено сильное седативное средство, чтобы он был в спокойствии, немного сонливым, но способным общаться с хирургом. Проводится вмешательство в паховой зоне или в зоне предплечья, где находятся главные артерии.

Стентирование проходит следующим образом:
- зону, на которой будет проводиться операция, обеззараживают;
- в местную артерию вводится анестезия для того, чтобы проникновение иглой было неощутимо пациентом;
- в просвет иглы вводится проводник, после игла убирается;
- вводят катетер, который обеспечивает проникновение инструментов;
- через катетер вводится еще один, но меньшего размера, в нем и находится стенд в сложенном состоянии;
- стенд постепенно подводят к нужному месту;
- после того как стенд доходит до необходимого места, его раздувают баллоном для того, чтобы атеросклеротическая бляшка была прижата к стенкам артерии;
- катетер извлекается, а место введения сильно сжимается на 20 минут, после накладывается повязка.
Эта процедура делается, чтобы обеспечить нормальный кровоток через заблокированную ранее артерию в сердце. После стентирования просвет артерии остается открытым. Это обеспечит адекватный кровоток в сердечной мышце. Это улучшает качество жизни – прекращаются боли в грудной клетке, улучшается самочувствие.
Возможные Осложнения
При проведении планового стентирования, лечащий врач обязательно должен учитывать все возможные осложнения этой процедуры, которые могут быть следующими:
- Кровотечение в месте проведения катетера
- Развитие инфаркта миокарда или нарушений ритма сердца.
- Аллергическая реакция на рентген-контрастный препарат
- Развитие инсульта
- Технические сложности вплоть до невозможности постановки стента, повторное сужение артерии (ее рестеноз).
- Аллергии на лекарства
- Ожирение
- Курение
- Нарушение свертывания крови
- Возраст: 60 лет и более
- Недавняя пневмония
- Недавний инфаркт миокарда
- Диабет
- Заболевания почек
Анализы крови — общий и биохимический
Рентген грудной клетки — обследование, при котором используется рентгеновское излучение, для получения снимка органов грудной клетки.
Расскажите врачу о том, какие лекарственные препараты Вы принимаете в настоящий момент. Определенные лекарства, возможно, должны быть отменены перед процедурой, таким лекарством является например «Варфарин». Накануне процедуры питайтесь легкой пищей. Не ешьте и не пейте ничего после полуночи.
Описание процедуры
Область паха, куда устанавливается артериальный катетер, бреется, обрабатывается антисептиком. Толстая игла, которая также называется интродьюсером, устанавливается в артерию. Через иглу в артерию проводится проводник с катетером.
Катетер продвигается по проводнику в артериальном русле, пока не достигнет заблокированной артерии в сердце. Врач-рентгенхирург делает рентгеновские снимки сосудов во время процедуры, чтобы знать, где находятся проводник и катетер.
Как только выявляется место критического сужения коронарной артерии, проводник проводится за место сужения – он обеспечивает точное размещение катетера в артерии. Маленький баллон на конце катетера быстро раздувается воздухом и вновь сдувается.
Это открывает артерию. Для установки стента, воздушный резервуарчик наполняется вновь, чтобы расширить стент до его полного размера. Стент оставят на месте, после чего можно считать стенки сосуда открытыми.
Пациент лежит неподвижно в течение некоторого времени в условиях палаты интенсивной терапии, под наблюдением врача. В области, где был установлен катетер продолжает находиться давящая повязка для профилактики кровотечения.
sosudy.pro