Характеристика симптома ровзинга при аппендиците
Содержание:
- Болевые приемы
- Симптомы в абдоминальной хирургии, страница 3
- Детальное рассмотрение симптома Ровзинга
- Синдром внутреннего кровотечения (Положительный симптом Щеткина — Блюмберга)
- Перитонит
- Почему появляется проблема
- Этапы развития аппендицита
- Лечение острого аппендицита
- Первичная диагностика острого проявления
Болевые приемы
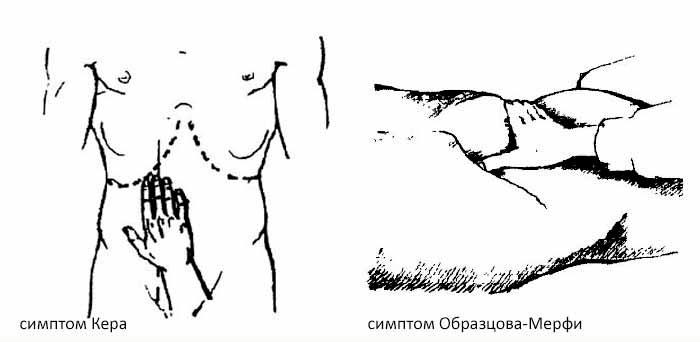
Болевой симптом Кера
Обследуемый лежит на спине. Пальпация проводится большим пальцем правой руки. Вдох. Кожа поверх желчного пузыря перемещается вниз. На выдохе палец смещается к подреберью. На следующем глубоком вдохе палец, сопротивляясь выталкиванию, надавливает на желчный пузырь. При повышенной болезненности симптом Керри положительный.
Схожая клиническая картина способна обмануть даже опытных специалистов.
Болевой симптом Образцова-Мерфи
Пальпацию проводят в положении сидя. Врач стоит позади больного. Четыре пальца правой руки при выдохе занимают позицию над проекцией желчного пузыря. Пациент прерывает вдох при достижении пальцами до пузыря. С нарастанием боли на вдохе констатируют положительный симптом.
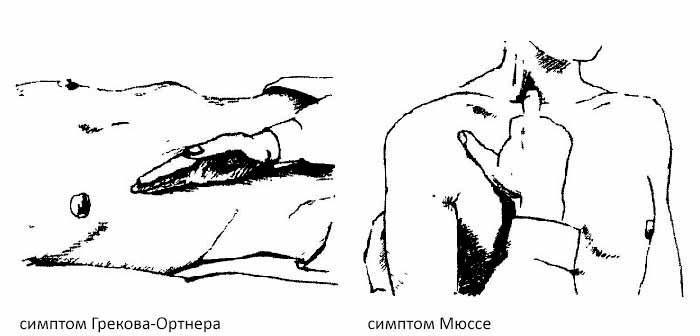
Болевой симптом Грекова-Ортнера
Пациент лежит. Болезненность при легком поколачивании по краю правой реберной дуги. При этом симптоме обычно сравнивают ощущения от постукивания с обеих сторон тела. Данный симптом диагностирует преимущественно желчекаменную болезнь. Перекрытие камнем желчных протоков вызывает воспалительный процесс. Постукивание по реберной дуге раздражает нервные окончания, расположенные на воспаленных участках протоков, вызывая боль.
Определение болевого симптома Мюсси
Симптом Мюсси- Георгиевского (френикус-симптом) обозначается болезненностью при нажимании между ножками грудино-ключично-сосцевидной мышцы с правой стороны. Пальпацию проводят вторыми пальцами обеих рук надавливая одновременно с правой и левой стороны. Симптом возникает при прогрессивном периоде воспаления. В области ключицы переплетаются нервные волокна сосцевидного типа не только органов области шеи, но и органов, расположенных в области брюшины. При пальпации нервные сплетения начинают раздражаться, локализуясь болью в том месте, где проходит воспалительный процесс.
Положительный френикус-симптом говорит о серьезных патологических изменениях в организме больного.
Все рассмотренные выше симптомы свидетельствуют о наличие холецистита (острого или хронического).
При хроническом течении болезни данные осмотра и пальпации непродуктивны: френикус- симптом, симптомы Ортнера, Мерфи и другие в большинстве случаев совершенно невыражены. За исключением небольших периодов болевых приступов при гипертонической дискинезии. Иногда отмечается умеренная болезненность с правой стороны подреберья.
Симптомы в абдоминальной хирургии, страница 3

Чтобы вовремя распознать патологию, необходимо знать, какие признаки аппендицита указывают на начавшееся в червеобразном отростке воспаление. Симптомы острого аппендицита определяются в четыре основных синдрома.
Болевой синдром
Такой симптом при аппендиците как боль, говорит об имеющем место очаге воспаления. Болевые ощущения локализуются в разных местах и различаются по интенсивности.
Если данный признак острого аппендицита появляется у беременной женщины, он обычно возникает под ребрами справа, Связано это с тем, что растущая матка давит на окружающие ее органы, и они смещаются.
У стариков чувство боли, и другие первые признаки аппендицита притупляются по причине угасания функциональных способностей организма, в том числе и ответной реакции на воспаление. У деток боль обычно не имеет определенной локализации и охватывает весь живот.
С какой стороны симптомы аппендицита появятся, зависит от анатомического расположения аппендикса. Классическая локализация червеобразного отростка: низ живота справа. Но имеют место и иные варианты:
- внизу живота слева (при зеркальном расположении органов);
- в области пупка;
- в забрюшинном пространстве (в этом случае боль схожа с почечной коликой);
- в малом тазу (у женщин болевые ощущение при этом схожу с таковыми при заболеваниях половой сферы);
- в боковом канале справа («наружная» локализация);
- в глубине кишечных петель («внутренняя» локализация).
В некоторых случаях болевые ощущения вначале могут появляться в эпигастральной области, как, например, при остром гастрите. Это связано с иннервацией червеобразного отростка.В этом месте проходят нервные стволы, посылающие импульсы от аппендикса к главному нервному сплетению.
При первых симптомах аппендицита необходимо вызвать врача.
Воспалительный синдром
Основной процесс, который происходит при аппендиците в отростке – это воспаление. Оно сопровождается гипертермией (около 38 градусов) и ознобом. У детей температурный показатель может подниматься до более высоких отметок. Так же наблюдается повышенное потоотделение.
Диспепсический синдром
Проявляется в виде тошноты, рвоты (у взрослых – однократной, у деток – многократной), нарушений в работе ЖКТ (вздутия живота, запора, поноса).
Перитониальный синдром
Появляется при тяжелом течении болезни. Является признаком при аппендиците опасного осложнения – перитонита. При осмотре отмечается напряжение мышц передней брюшной стенки.
У пациента сухой язык, обложенный налетом (можно посмотреть этот характерный симптом аппендицита на фото в интернете). Температура повышается, появляется одышка, тахикардия. Одновременно понижается интенсивность болевых ощущений.
Такая клиническая картина вызывает у больного ложное ощущение улучшения состояния. Это происходит по причине отмирания нервных окончаний, находящихся в зоне воспаления.
С какими заболеваниями можно спутать острый аппендицит?
Острый аппендицит необходимо отличить от всех заболеваний, которым характерна боль в правом боку.
Хирургические болезни:
- кишечная непроходимость;
- инвагинация кишечника;
- острый холецистит;
- перфорация при язвенной болезни;
- мезоденит;
- дивертикул Меккеля;
- панкреатит;
- грыжа.
Урологические болезни:
- почечная колика;
- пиелонефрит справа;
- инфекции мочевыводящих путей.
Гинекологические болезни:
- внематочная беременность;
- апоплексия яичника;
- сальпингоофорит.
Терапевтические болезни:
- гастроэнтерит;
- нижнедолевая пневмония;
- диабетический кетоацидоз;
- порфирия.
При этом, дифференциальная диагностика не должна выходить за определенные временные рамки, так как «острый живот» – симптомокомплекс, угрожающий жизни пациента.
Дополнительная симптоматика при остром аппендиците (по авторам)
Среди специфических проявлений при воспалении червеобразного отростка выделяют симптомы аппендицита по авторам.
Симптом Ровзинга
Если врач совершает толчкообразные надавливания на нижний левый квадрат живота, пациент ощущает боль. Это происходит из-за «миграции» газообразного содержимого из одной части толстого кишечника в другую.
Симптом Ситковского
Характеризуется усилением боли при принятии больным лежачего положения (на левом боку). Это происходит по причине натяжения брюшины вследствие того, что слепая кишка и аппендикс занимают иное положение.
Симптом Воскресенского
При пальпации врач перемещает руку от подложечной области вниз и вправо. Эти действия приводят к появлению у пациента боли с правой стороны.
Симптом Образцова
В горизонтальном положении (лежа на спине) человек выпрямляет ноги и поднимает одну из них – правую. При выполнении данного действия боль нарастает.
Детальное рассмотрение симптома Ровзинга
Симптом Ровзинга заключается в нарастании болезненного состояния справа при осуществлении давления на сигмовидную кишку (она находится в левой подвздошной области) и в проявлениях судорожных спазмов выше нее. При осмотре на брюшную стенку в левой части подвздошной области надавливают пальцами левой руки, собранными вместе, и не отнимая их, правой делают короткий толчок на лежащую выше область толстой кишки. Симптом Ровзинга при этом рассчитан на перемещение газов во время толчка.
Тем не менее в некоторых случаях при осмотре пациента трудно поставить правильный диагноз, так как симптом Ровзинга может отсутствовать. Особенно трудно отличить от проявлений описываемого заболевания симптомы разрыва аневризмы брюшной аорты, с распространением крови в правой подвздошной зоне.
Синдром внутреннего кровотечения (Положительный симптом Щеткина — Блюмберга)
У детей старше 5 лет в ряде случаев можно определить положительный симптом Щеткина — Блюмберга. У детей с подозрением на травму селезенки проверяют следующий симптом: врач охватывает пальцами поясничную область с обеих сторон так, чтобы 4 пальца располагались на пояснице, а 1 — в подреберье.
При положительном симптоме, указывающем на повреждение селезенки, пальцы справа легко сходятся навстречу друг другу, а слева между ними определяются резистентность, болезненность или припухлость. При перкуссии живота обычно уже в первые часы после травмы в брюшной полости определяют свободную жидкость.
При травме печени общие симптомы ярко выражены. У ребенка четко определяются признаки внутреннего кровотечения и травматического шока. Больной жалуется на постоянные боли в правой половине живота или правом подреберье. Боли иррадиируют в правое плечо, лопатку, поясничную область.
При осмотре следует учитывать, что кожные ссадины, кровоподтеки, гематомы при расположении их в нижних отделах правой половины грудной клетки и в верхнеправом квадранте живота могут косвенно указывать на повреждение печени. Пальпацию живота начинают с нижних отделов.
Болезненность отмечается у всех детей (кроме поступивших в бессознательном состоянии), особенно в правой половине живота, ближе к подреберью и подвздошной области. Характерен «симптом пупка» — резкая болезненность при надавливании на пупок, возникающая вследствие натяжения круглой связки печени. Напряжение мышц наблюдается у большинства пострадавших, доставленных в первые часы после травмы.
Оно может захватывать всю переднюю брюшную стенку, локализоваться в правой половине или в правом верхнем квадранте живота. Позднее напряжение мышц у детей ослабевает, остается только в правом подреберье или исчезает.
В дальнейшем может наблюдаться вздутие живота вследствие рефлекторного пареза кишечника.
«Неотложная помощь в педиатрии», Э.К.Цыбулькин
Анамнез всегда указывает на наличие прямой травмы (падение на лыжах, неудачный соскок с гимнастического снаряда, пинок и т. п.). При отрыве седалищного бугра из-за сокращения прикрепляющихся к нему сгибателей голени ребенку трудно согнуть с больной стороны ногу в коленном суставе. Переломы тазового кольца без нарушения его непрерывности наблюдаются только при переломах лобковой и седалищной костей….
Симптом исчезновения пульсации брюшной аорты над пупком у детей, в отличие от взрослых, отмечается редко. Свободная жидкость в отлогих местах живота не определяется. Клиническая картина разрыва забрюшинной части двенадцатиперстной кишки различна в зависимости от характера повреждения. Если травма сочетается с разрывом заднего листка париетальной брюшины, то содержимое кишки быстро проникает в брюшную полость и развивается…
Ожоги пищевода термического происхождения бывают относительно редко, более часты случаи химических ожогов слизистой оболочки рта, глотки и пищевода. Они, как правило, связаны с ошибочным приемом химических веществ вместо пищевых продуктов. Для возникновения ожога наибольшее значение имеют характер агрессивного вещества и временная экспозиция его воздействия на слизистые оболочки пищеварительного тракта. Кислоты приводят к быстрому развитию коагуляционного…
Обнаружение дефектов роговицы — больной усаживается против окна. Придерживая верхнее веко, наблюдают за зеркальным отражением в роговице от оконных проемов и переплета рамы. Изменением положения глаза перемещают отражение окна по роговице. В зоне нарушенной целостности роговичной ткани правильность зеркального отражения нарушается. Исследование зрачковой зоны в проходящем свете — рядом с больным ставят лампочку без абажура….
Переломы позвоночника возникают при падении с высоты, во время транспортных происшествий, занятий спортом, сопровождающихся ушибом спины. Наиболее часты у детей неосложненные переломы позвоночника, и лишь в 10 % случаев может быть сочетание с повреждением спинного мозга. Типичны компрессионные переломы одного-двух позвонков в среднегрудном отделе, реже — в поясничном и крайне редко — в шейном. Клиническая…
источник
Перитонит
Лицо
Гиппократа
Мерттвенно-бледное с синюшным оттенком
кожа лица, глубоко запавшие глаза,
тусклые роговицы, заострённый нос.
Наблюдают у больных с тяжёлым острым
перитонитом, кишечной непроходимостью.
Симптом
Менделя
Боль, возникающая при лёгком постукивании
кончиками пальцев по передней брюшной
стенке признак раздражения брюшины.
Симптом
Сейля
Ослабление дыхания на стороне острого
воспаления брюшины, возникает при
ограничении движения диафрагмы.
Симптом
Тренделенбурга
Резко напряжённая передняя брюшная
стенка с подтянутыми к паховым отверстиям
яичками. Наблюдается при перитоните.
Правило
Коупа Если
сильная острая боль в животе, возникающая
на фоне полного благополучия, продолжается
более 6 ч требуется срочная операция.
Причина боли острое хирургическое
заболевание.
Правило
Лежара
Поводом для экстренной операции на
органах брюшной полости являются три
признака, изменяющиеся в течение
ближайшего часа: нарастание боли,
учащение пульса и раздражение брюшины.
Синдром
перитонеальный
Отставание в акте дыхания брюшной
стенки. Напряжение мышц брюшной стенки.
Симптом Щёткина-Блюмберга. Эксудат в
брюшной полости.
Грыжи
1 симптом ЛотоцкогоПри очень широких
грыжевых воротах пальцем, введённым в
паховый канал, удаётся пальпировать
стенку толстой кишки в виде мягкой
складки, увеличивающейся при натуживании
больного. Определяют при скользящей
грыже толстой кишки.
2
симптом Лотоцкого
Позывы к мочеиспусканию при исследовании
грыжевых ворот. Определяют при скользящей
грыже мочевого пузыря.
Грыжа
Майдля
Ретроградное ущемление брыжейки, кишки,
находящейся в брюшной полости, а не в
грыжевом мешке, с развитием гангрены
внутрибрюшной петли.
Грыжа
Рье Ущемление
петли тонкой кишки в ретроцекальном
пространстве.
Грыжа
Ложье Грыжа
проходит через щель жимбернатовой
связки.
Грыжа
РихтераПристеночное ущемление
кишечной петли, в грыжевом мешке
ущемляется только часть окружности
кишечной стенки, чаще противоположная
линии прикрепления брыжейки.
Грыжа
Трейца
(околодвенадцатиперстная) Внутренняя
(ложная) грыжа, связанная с ущемлением
кишки в трейцевом канале.
Грыжа
Литтре Грыжа
(чаще паховая или бедренная), содержащая
в грыжевом мешке дивертикул Меккеля.
Он может находится в грыжевом мешке в
свободном состоянии, может быть сращен
с ним или ущемлён в грыжевом кольце.
Синдром
Лорта-Якоба
Сочетание дивертикула пищевода,
диафрагмальной грыжи и ЖКБ.
Грыжа
Шмерла
Выпадение студенистого ядра из
межпозвоночного диска со сдавлением
нервных корешков. Симптомокомплекс
зависит от локализации грыжи. Нередко
передние грыжи протекают бессимптомно,
а задние сопровождаются явлением
радикулита.
Симптом
Хаушипа
Режущая острая боль в нижней конечности
поражённой стороны при ущемлённой
бедренной грыже.
Почему появляется проблема
Что такое аппендицит? Это понятие подразумевает развитие воспалительной реакции в аппендиксе, представляющим собой червеобразный отросток. Прогрессирование данного процесса чревато большими неприятностями, вплоть до летального исхода. С учетом этого, вопрос о точной оценке тяжести воспаления и точности диагноза нередко становится важнейшим фактором предотвращения трагических последствий.
При аппендиците проявление характерных признаков связано с распространением воспаления в глубинные слои и охватом окружающих структур. Симптоматика может быть разнообразной, а точное диагностирование затрудняется тем обстоятельством, что заболевание можно легко спутать с другими патологиями внутренних органов. Именно поэтому для дифференцирования аппендицита и своевременного выявления предложено несколько вариантов определения диагностических параметров. Соответственно, появилось такое понятие, как симптомы по авторам, т.е. квалификационные признаки, которые определенные исследователи предлагают использовать в качестве определяющих (например, симптом Воскресенского, Щёткина-Блюмберга и т.д.).
Все признаки аппендицита, по существу, относятся к четырем основным категориям: болевые ощущения, признаки воспалительного процесса, диспептические и перитониальные проявления. Интенсивность симптомов зависит от местонахождения отростка, продолжительности развития процесса, особенностей организма, тяжести течения и наличии осложняющих факторов. Лабораторные и инструментальные диагностические методы позволяют достаточно точно определить необходимые параметры болезни и необходимость оперативного вмешательства.
Для чего же нужны авторские симптомы заболевания? Они, прежде всего, направлены на постановку первичного диагноза по внешним признакам, поведению больного человека. Основой становится внешний осмотр и элементарные манипуляции (пальпация, нажатия и т.д.), проводимые в различных искусственно созданных условиях, позах.
Этапы развития аппендицита
Воспаление червеобразного отростка имеет свое начало и логическое завершение. Острый аппендицит, диагностика которого включает ряд мероприятий по выявлению проблемы и дифференциации заболевания, проходит несколько стадий, каждая из которых плавно переходит в последующую. Это:
- Аппендицит катаральный. На этой стадии воспалительный процесс затрагивает только червеобразный отросток.
- Поверхностная стадия характеризуется прогрессирующим воспалением с первичным повреждением слизистой оболочки. В этот период в просвете отростка обнаруживаются лейкоциты и кровь.
- На флегмонозном этапе воспаляется весь аппендикс, включая наружную оболочку отростка.
- Флегмонозно-язвенная стадия характеризуется появлением язв на слизистой аппендикса.
- Последняя стадия – гангренозная, характеризующаяся омертвением стенок отростка и прорывом его содержимого в полость брюшины.
Учитывая, что с начала воспаления до стадии возникновения перитонита проходит всего двое-четверо суток, то обратиться к врачу, который применит все методы диагностики аппендицита, стоит при обнаружении первых же симптомов заболевания.
Лечение острого аппендицита
На современном этапе развития медицинской науки консервативное лечение острого аппендицита в большинстве случаев не представляется возможным. Поэтому, при подозрении на данное заболевание, пациента безоговорочно госпитализируют в стационар для проведения операции – экстренной аппендектомии. Диагноз ставится клинически, на основании жалоб, анамнеза, данных объективного осмотра. Вспомогательным методом является наличие лейкоцитоза в общем анализе крови. При сомнениях у хирурга, возможно динамическое наблюдение за пациентом не более 2-х часов с повторной оценкой симптоматики и изменений в общем анализе крови. В трудных случаях подтвердить или опровергнуть диагноз позволяет диагностическая лапароскопия.
Аппендэктомия при неосложненном течении выполняется из небольшого (обычно до 10 см) разреза в правой подвздошной области. Визуализируют воспаленный аппендикс, пересекают брыжейку, а затем сам червеобразный отросток. Иногда эту манипуляцию выполняют одномоментно. Культю отростка погружают внутрь слепой кишки кисетным швом и сверху дополнительно укрепляют Ζ-образным швом. После санации брюшной полости послойно ушивают рану. При умеренном воспалении и незначительном количестве экссудата брюшную полость не дренируют. Швы, как правило, снимают на 7-й день.
Аппендэктомию возможно выполнить лапароскопически, что сократит длительность нахождения пациента в стационаре.
При диагностированном аппендикулярном инфильтрате больного ведут консервативно. Плановую операцию выполняют спустя 2-6 месяцев.
При перфорации червеобразного отростка, разлитом перитоните выполняют срединную лапаротомию, санацию и дренирование брюшной полости. Интраоперационно и в последующем назначают антибиотики и дезинтоксикационную терапию.
До осмотра врачом запрещается проводить обезболивание какими бы то ни было средствами, либо производить попытки очистки кишечника с помощью клизмы. Это может повлечь за собой «смазывание» клинических проявлений болезни, позднее обращение в стационар, либо, что касается клизмы, еще большее сдавление и перфорацию стенок червеобразного отростка.
Порой можно услышать о случаях успешной терапии аппендицита народными методами. Однако достоверных случаев подобных чудесных исцелений нам не встречалось. Взамен существует немало зарегистрированных фактов смертельных исходов по причине промедления с операцией, развития перитонита, септикотоксемии, инфекционно-токсического шока. Поэтому хотим вас предостеречь от попыток самостоятельного, некомпетентного лечения столь простого на первый взгляд, но столь серьезного в реальности, заболевания, как острый аппендицит. Всегда лучше вовремя обратиться к специалистам!
Первичная диагностика острого проявления
Наиболее часто аппендицит имеет острую разновидность, характеризующуюся неожиданным началом, быстрым прогрессированием и явным выражением симптомов болезни. Только 1-1,5% всех случаев относятся к хроническому течению, когда воспалительный процесс развивается длительное время, проявляясь в виде периодических обострений, приступов.
Симптом Кохера. Его использование в первичном диагностировании наиболее распространено. Симптом Кохера получил и другое название – симптом болевой миграции. В его основе лежит постепенное смещение болезненного проявления из эпигастральной зоны в нижнюю, правую часть живота (подвздошный участок). Вероятность, что виной такого признака является аппендицит, превышает 50%.
Симптом Воскресенского или признаки брюшного раздражения. Для диагностирования проводится простой тест: в области живота натягивается ткань рубашки, а затем, в продольном направлении обеспечивается быстрое проведение ребром ладони. Если протекает воспалительная реакция в аппендиксе, то болевое ощущение обнаружится в подвздошной зоне справа. Аналогично можно тестировать другие органы, расположенные в этой части тела, при этом болезненный синдром будет соответственно менять свой очаг.
Симптом Ровзинга. Несмотря на достаточно редкое использование методики, она считается достаточно надежной, и основывается на болевом синдроме при газовом давлении в слепой кишке. Искусственно такой эффект создается следующим образом. Пациент укладывается на спину. С помощью одной руки врач придавливает ободочную кишку (в нижней впадине живота слева), а другой – обеспечивает толчки немного выше. Если в подвздошной области справа появляется боль, то можно диагностировать аппендицит.
Симптом Ситковского. Проверочный тест основан на том, что при смещении кишечных петель происходит компрессия аппендикса, отзывающаяся болевым синдромом при аппендиците. Такое явление легко вызвать, уложив пациента на левый бок.
Симптом Образцова. Он предназначен для выявления патологии с ретроцекальным размещением аппендикса. Для проведения обследования испытываемому пациенту придется поднять правую нижнюю конечность, не изгибая её и находясь в лежачем положении на спине. Поясничные и брюшные мышцы вызывают компрессию аппендикса, что и вызывает болезненные ощущения в нижней впадине живота.